E Menif Service dImagerie Mdicale Hpital la Rabta

E. Menif Service d’Imagerie Médicale Hôpital la Rabta Mastère de Neuroradiologie Sousse 2008

Introduction Plusieurs dénominations: Syndrome de Costen Dysfonctionnement ATM DCRS: douleur, craquement, ressaut, subluxation SADAM: syndrome algodysfonctionnel de l’A. M ADAM: algies et dysfonctionnements de l’A. M

20% à 50% de la population Sujets jeunes, 20 - 45 ans Prédominance féminine : sex-ratio 1/10 Motif fréquent de consultation

Le diagnostic est clinique : triade Douleurs ATM et/ou des muscles (faciales, cervicales et crânienne) Bruits articulaires Altération de la mobilité mandibulaire
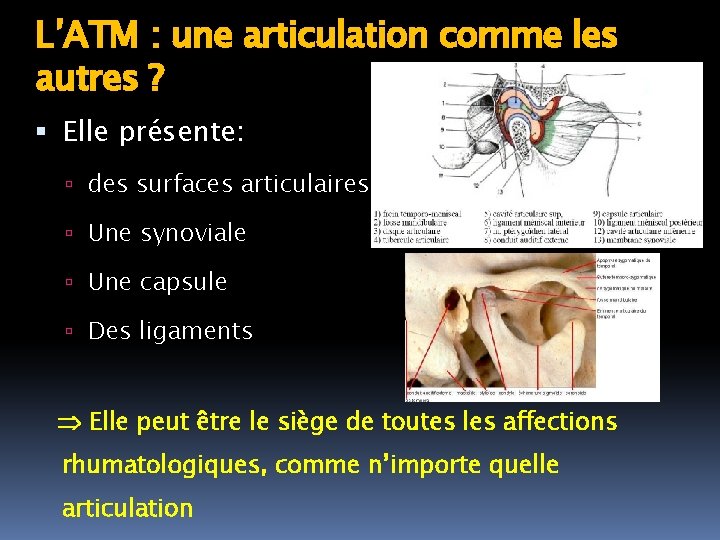
L’ATM : une articulation comme les autres ? Elle présente: des surfaces articulaires Une synoviale Une capsule Des ligaments Elle peut être le siège de toutes les affections rhumatologiques, comme n’importe quelle articulation

L’ATM : une articulation particulière? ATMs : articulations les plus sollicitées ≈ 10000 mvts /24 h Divisée en 2 par une structure fibrocartilagineuse → le disque Fonctionne en synergie obligée avec l’articulation controlatérale toute anomalie de l’une retentit à terme sur l’autre Fonctionne aussi en relation avec une troisième articulation : l’articulation dentodentaire
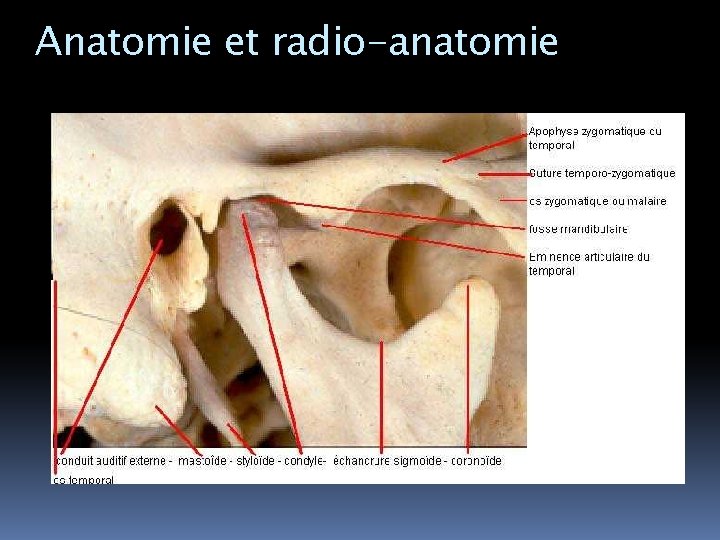
Anatomie et radio-anatomie
ORTHOPANTOMOGRAPHIE
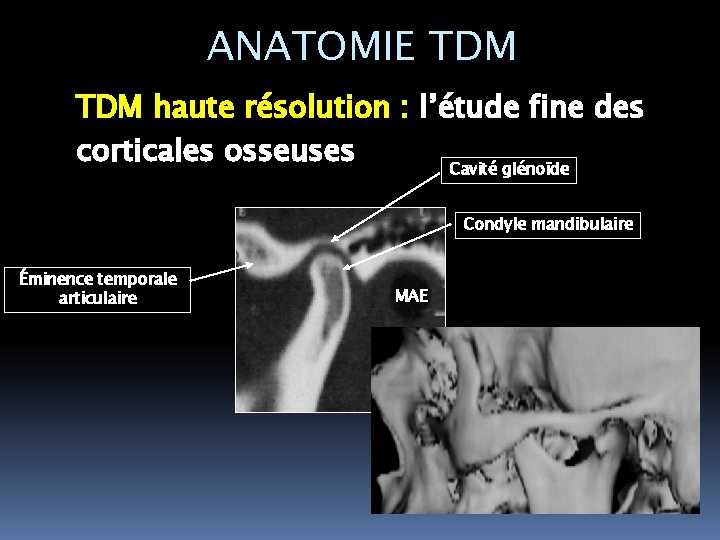
ANATOMIE TDM haute résolution : l’étude fine des corticales osseuses Cavité glénoïde Condyle mandibulaire Éminence temporale articulaire MAE

POURQUOI L’IRM ? Qualité de l’imagerie articulaire L’imagerie discale sans produit de contraste Une imagerie tridimensionnelle en rapport avec une pathologie tridimensionnelle

ANATOMIE IRM

TECHNIQUES IRM n Antennes de surface + cérébrale : – Exploration en haute résolution des ATM – Exploration des muscles de la mastication (muscles ptérygoïdiens) n Étude bilatérale et comparative n Plans sagittal, coronal (cavité articulaire et disque) et axial (muscles) n Séquences SE T 1 et T 2
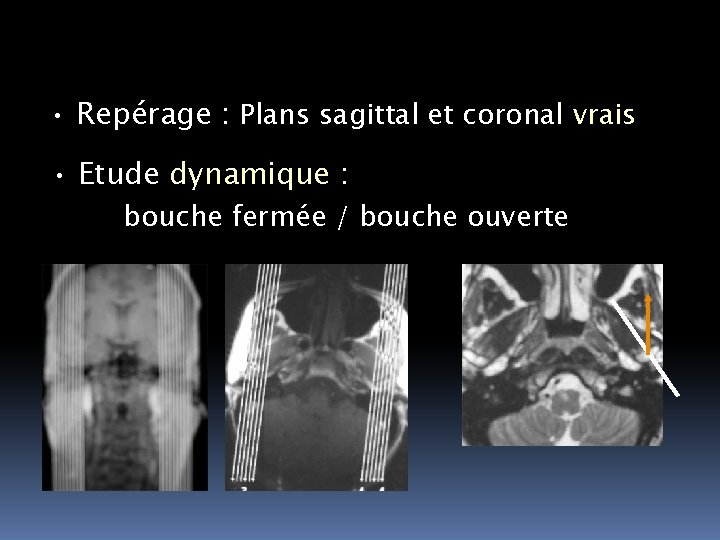
• Repérage : Plans sagittal et coronal vrais • Etude dynamique : bouche fermée / bouche ouverte
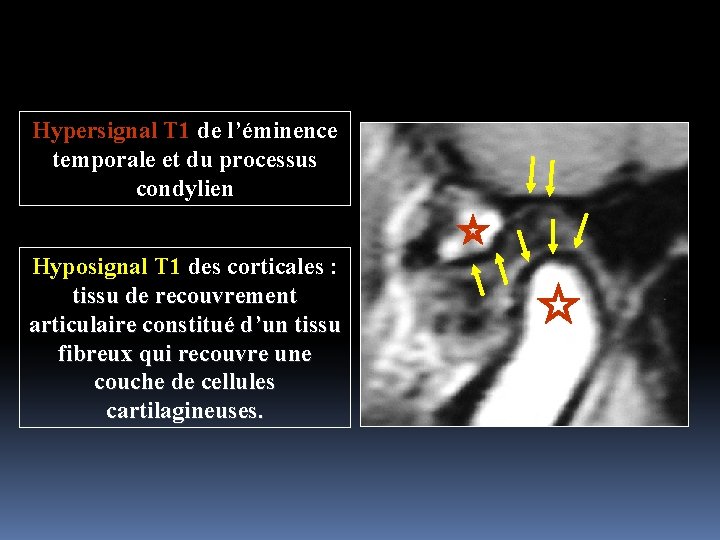
Hypersignal T 1 de l’éminence temporale et du processus condylien Hyposignal T 1 des corticales : tissu de recouvrement articulaire constitué d’un tissu fibreux qui recouvre une couche de cellules cartilagineuses.
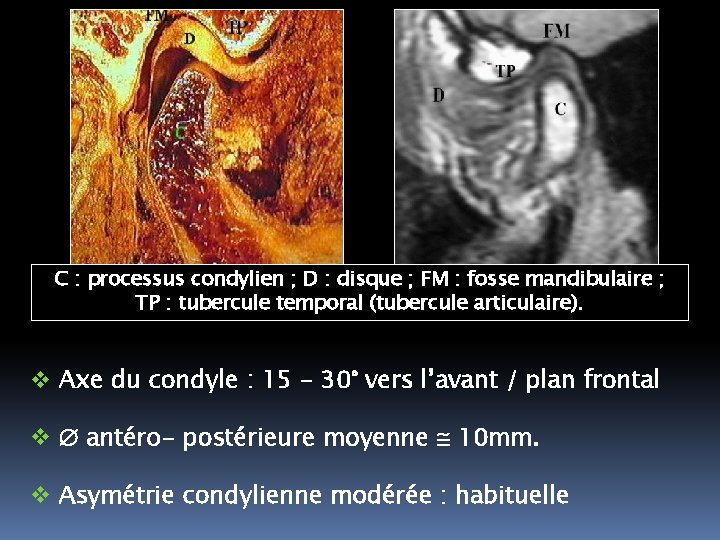
C : processus condylien ; D : disque ; FM : fosse mandibulaire ; TP : tubercule temporal (tubercule articulaire). v Axe du condyle : 15 - 30° vers l’avant / plan frontal v antéro- postérieure moyenne 10 mm. v Asymétrie condylienne modérée : habituelle

Le disque intra-articulaire de l’ATM : s’intègre dans « l’appareil discal » Le condyle et l’appareil discal : complexe anatomique et physiologique indissociable → « complexe discocondylien » étroitement lié au muscle ptérygoïdien latéral Complexe discocondylien : ne peut pas être analysé en TDM
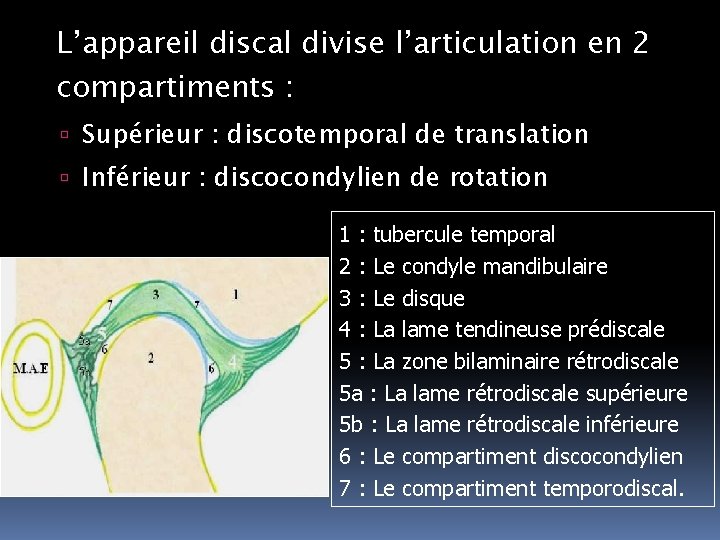
L’appareil discal divise l’articulation en 2 compartiments : Supérieur : discotemporal de translation Inférieur : discocondylien de rotation 1 : tubercule temporal 2 : Le condyle mandibulaire 3 : Le disque 4 : La lame tendineuse prédiscale 5 : La zone bilaminaire rétrodiscale 5 a : La lame rétrodiscale supérieure 5 b : La lame rétrodiscale inférieure 6 : Le compartiment discocondylien 7 : Le compartiment temporodiscal.
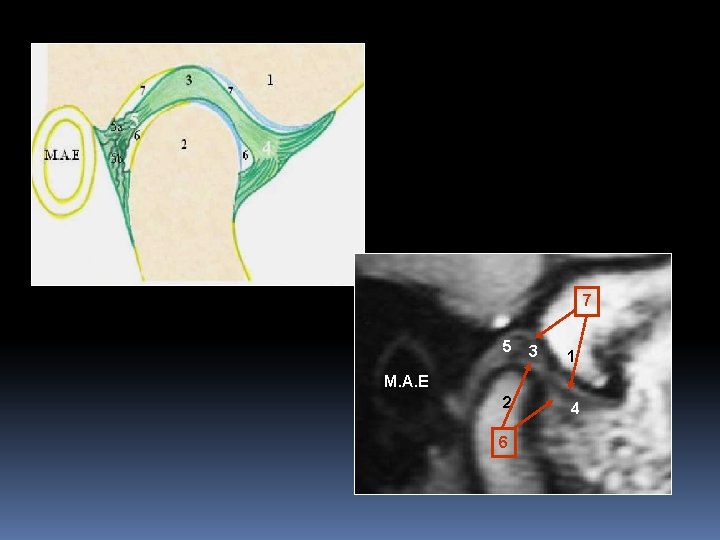
7 5 3 1 M. A. E 2 6 4

LAME TENDINEUSE PRÉDISCALE l’IRM ne distingue pas les fibres du faisceau supérieur PL, des fibres du temporal superficiel ou du masséter → les 2 chefs du PL + fascia supérieur du chef inférieur du PL
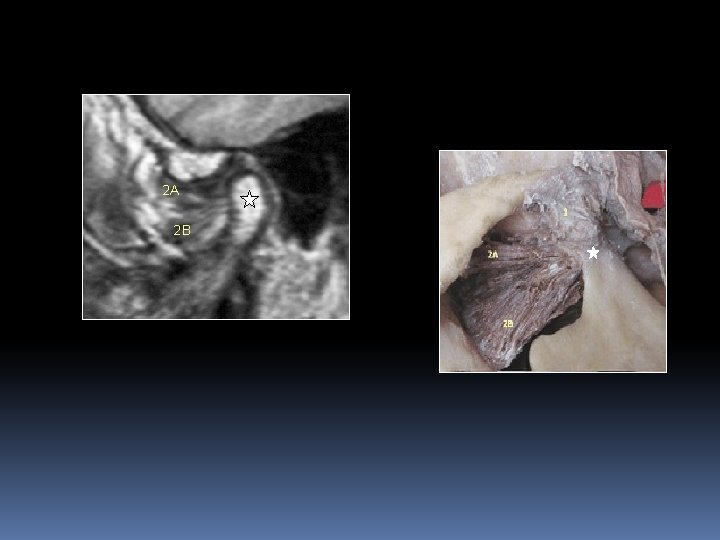
2 A 2 B
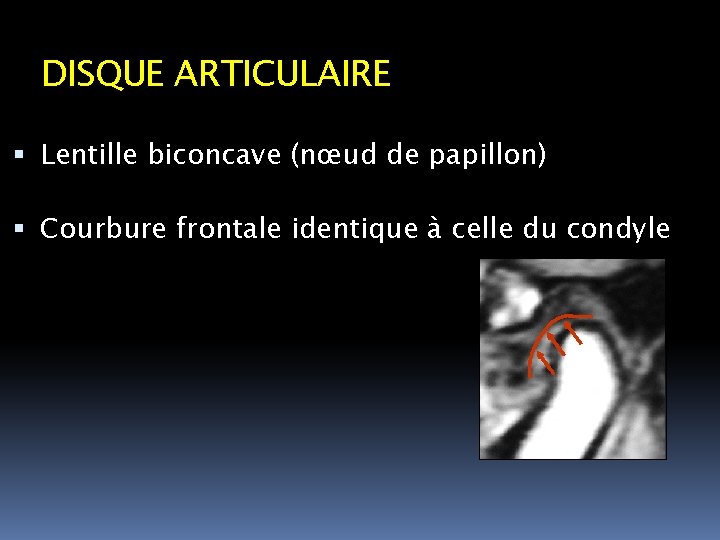
DISQUE ARTICULAIRE Lentille biconcave (nœud de papillon) Courbure frontale identique à celle du condyle
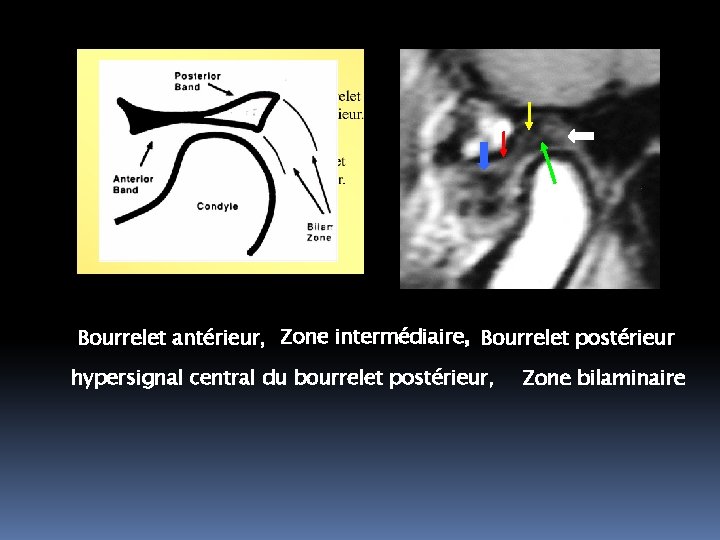
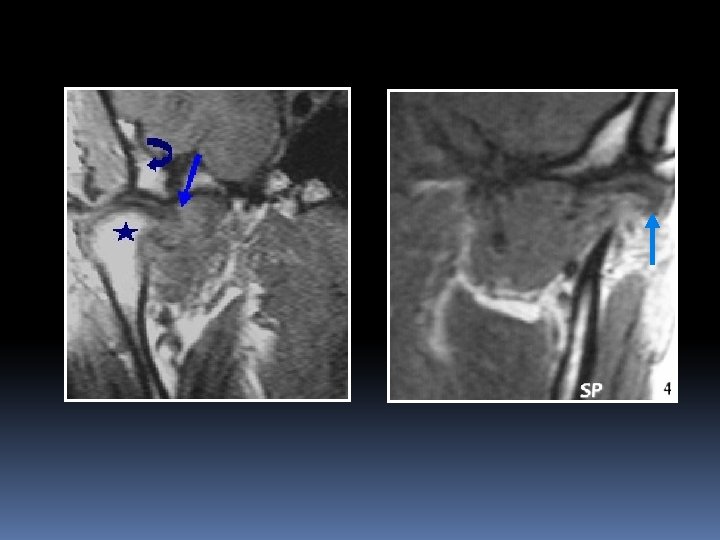
Bourrelet antérieur, Zone intermédiaire, Bourrelet postérieur hypersignal central du bourrelet postérieur, Zone bilaminaire
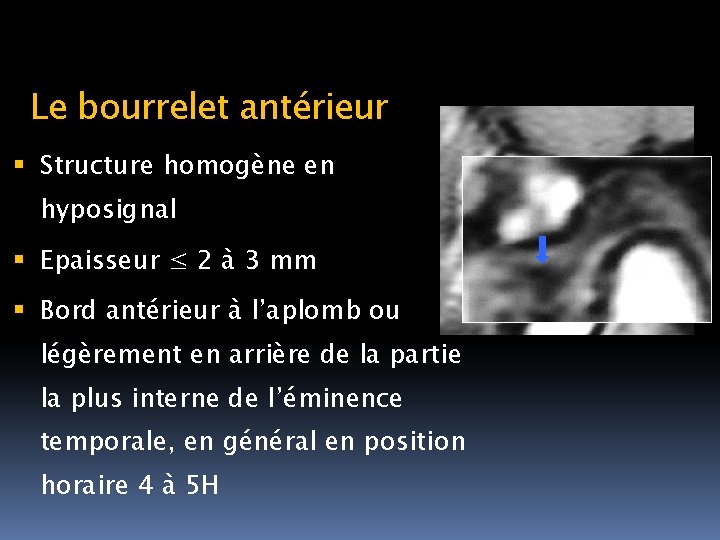
Le bourrelet antérieur Structure homogène en hyposignal Epaisseur ≤ 2 à 3 mm Bord antérieur à l’aplomb ou légèrement en arrière de la partie la plus interne de l’éminence temporale, en général en position horaire 4 à 5 H
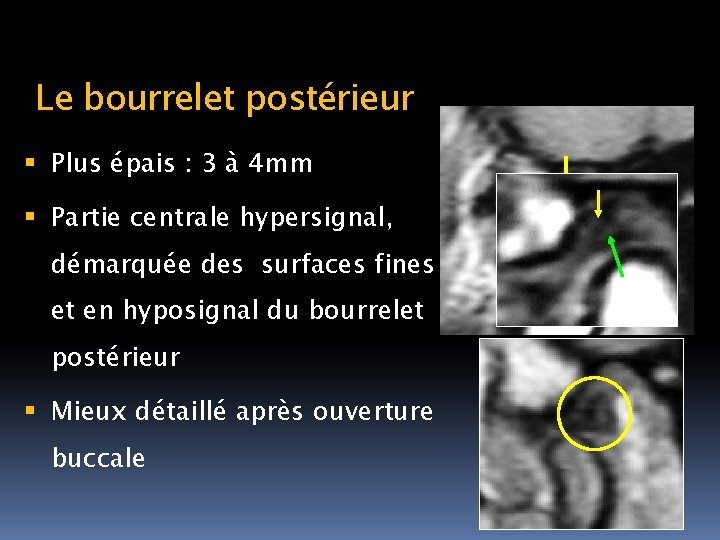
Le bourrelet postérieur Plus épais : 3 à 4 mm Partie centrale hypersignal, démarquée des surfaces fines et en hyposignal du bourrelet postérieur Mieux détaillé après ouverture buccale
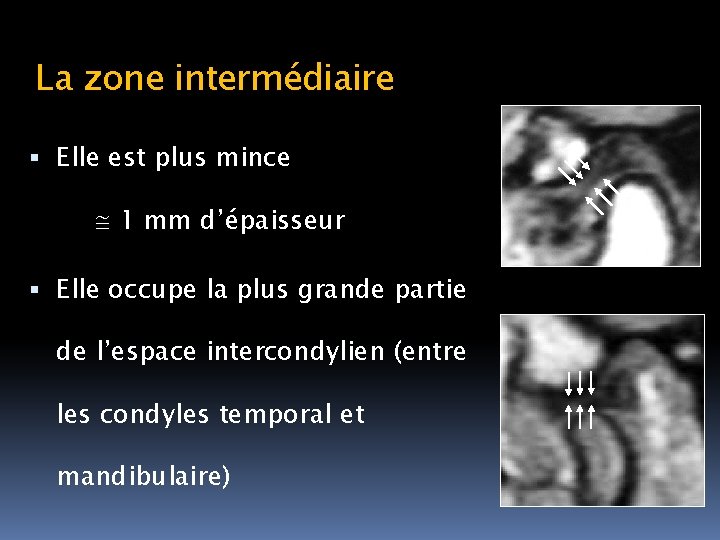
La zone intermédiaire Elle est plus mince 1 mm d’épaisseur Elle occupe la plus grande partie de l’espace intercondylien (entre les condyles temporal et mandibulaire)

Position discale La position du bourrelet postérieur du disque dans l’espace en intercuspidation définit sa normalité la position du disque : mesure de l’angle formé par la jonction bourrelet postérieur zone bilaminaire avec la position 12 heures au milieu de la tête condylienne Position normale : angle de +/- 10° Helms, Radiol Clin North Am 1986 Rao, Radiology 1990
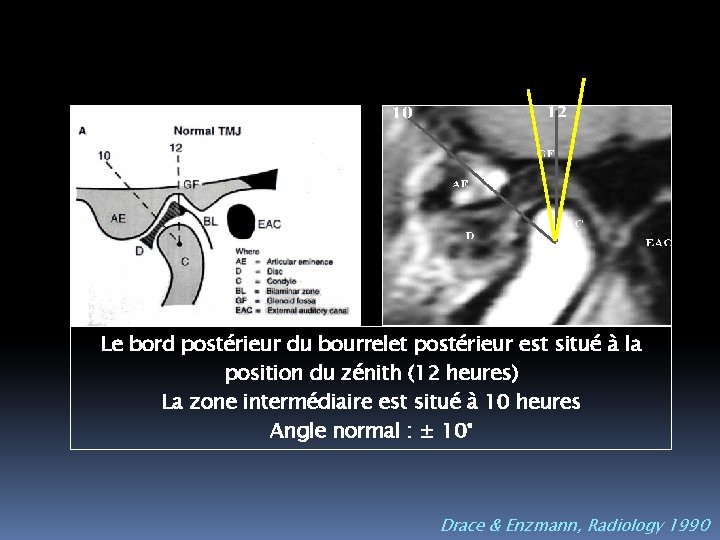
Le bord postérieur du bourrelet postérieur est situé à la position du zénith (12 heures) La zone intermédiaire est situé à 10 heures Angle normal : ± 10° Drace & Enzmann, Radiology 1990

La position normale du disque dépend de la position de la coupe dans le plan frontal sur les coupes les plus internes : +15º sur les coupes les plus externes : +30º Mesure angulaire : utilise la au plan de Francfort passant par le milieu de la tête du condyle
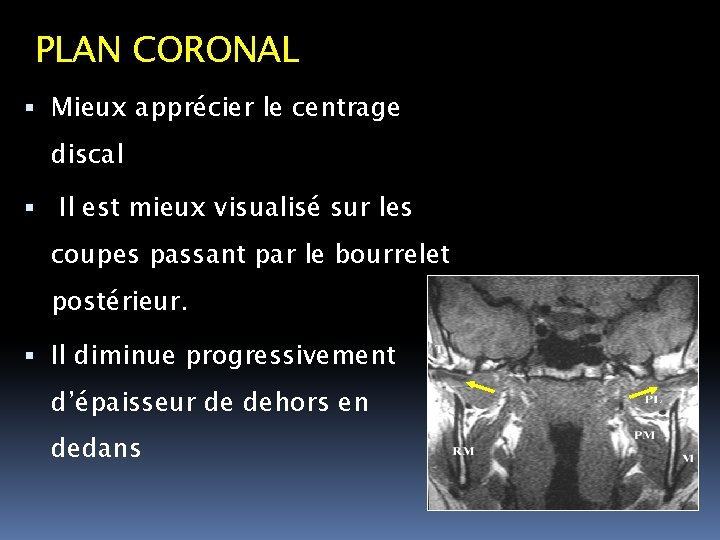
PLAN CORONAL Mieux apprécier le centrage discal Il est mieux visualisé sur les coupes passant par le bourrelet postérieur. Il diminue progressivement d’épaisseur de dehors en dedans
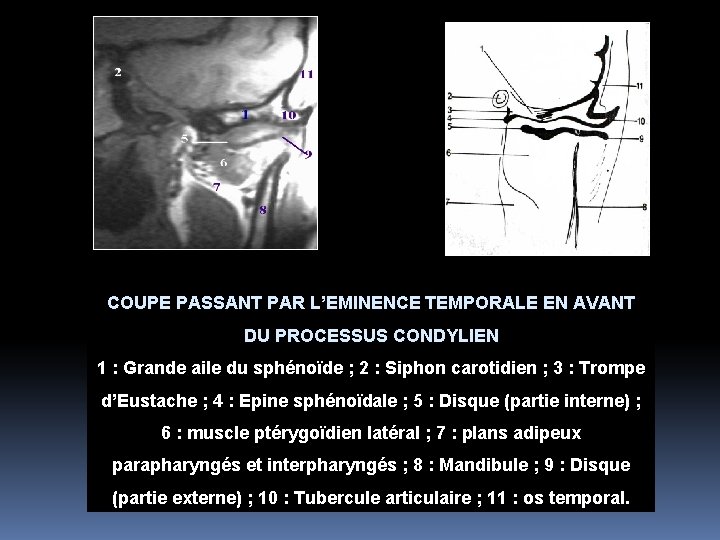
COUPE PASSANT PAR L’EMINENCE TEMPORALE EN AVANT DU PROCESSUS CONDYLIEN 1 : Grande aile du sphénoïde ; 2 : Siphon carotidien ; 3 : Trompe d’Eustache ; 4 : Epine sphénoïdale ; 5 : Disque (partie interne) ; 6 : muscle ptérygoïdien latéral ; 7 : plans adipeux parapharyngés et interpharyngés ; 8 : Mandibule ; 9 : Disque (partie externe) ; 10 : Tubercule articulaire ; 11 : os temporal.

ZONE BILAMINAIRE Inconstante en IRM. Une ou deux fines bandes horizontales, hypointenses, audessus et en arrière du processus condylien Elle contient de nombreux plexus veineux : coussin vasculaire de Zenker Amortisseur hydraulique lors des mouvements mandibulaires
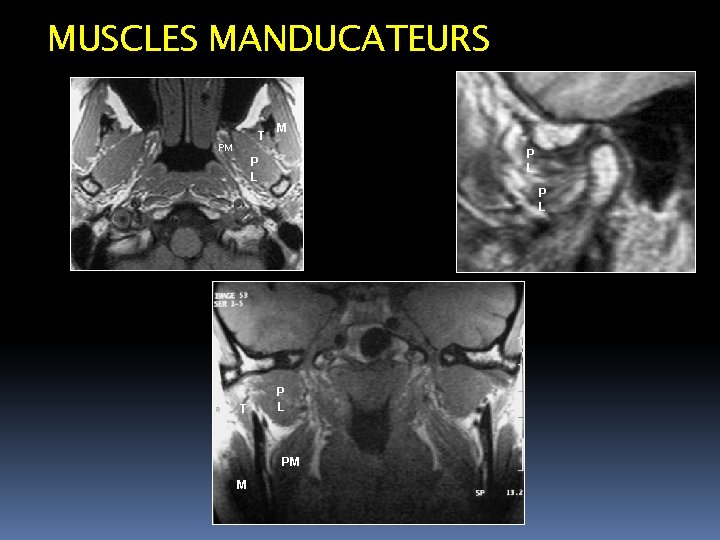
MUSCLES MANDUCATEURS T PM M P L P L T P L PM M

ANATOMIE FONCTIONNELLE Bouche fermée En position bouche fermée La tête du condyle est logée au centre de la fosse mandibulaire Le BP du disque coiffe le vertex condylien à 12 heures par rapport au condyle. La ZI et le BA sont situés en avant par rapport au condyle. FM TA D C
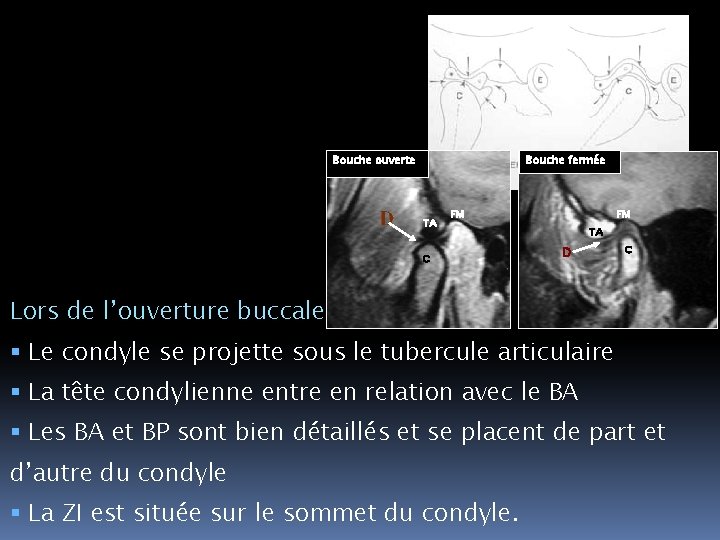
Bouche ouverte Bouche fermée TA TA FMFM CC FM TA D C Lors de l’ouverture buccale Le condyle se projette sous le tubercule articulaire La tête condylienne entre en relation avec le BA Les BA et BP sont bien détaillés et se placent de part et d’autre du condyle La ZI est située sur le sommet du condyle.

Diagnostic radiologique des DI

QUE FAUT-IL ANALYSER ? Muscles masticateurs Articulation temporomandibulaire : Disque Dynamique discocondylienne Cavité articulaire Signes d’atteinte dégénérative
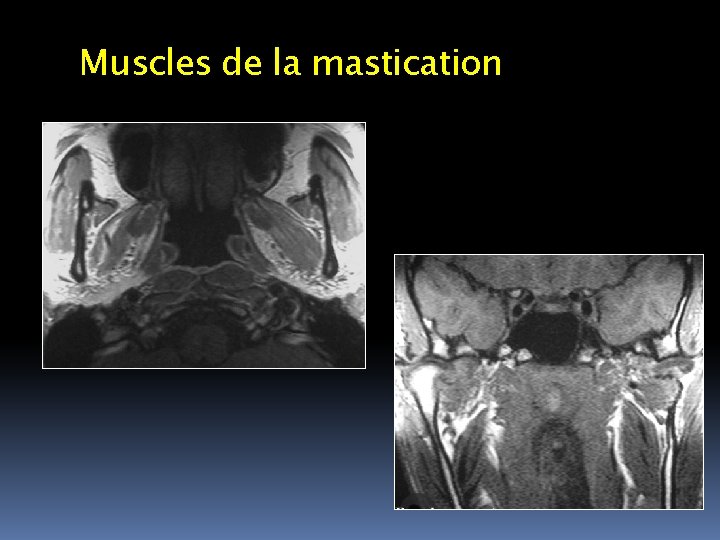
Muscles de la mastication

Articulation temporomandibulaire
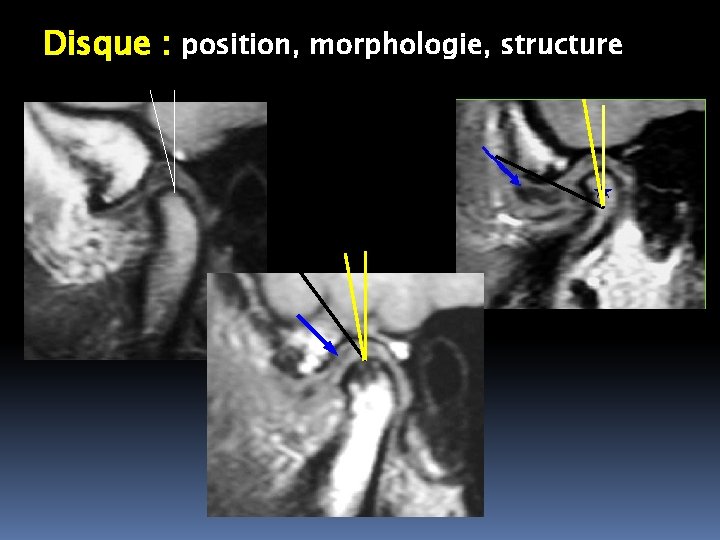
Disque : position, morphologie, structure
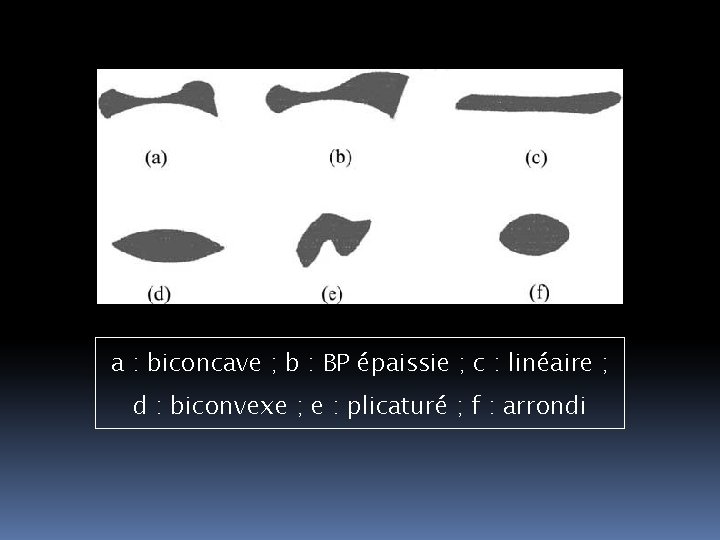
a : biconcave ; b : BP épaissie ; c : linéaire ; d : biconvexe ; e : plicaturé ; f : arrondi
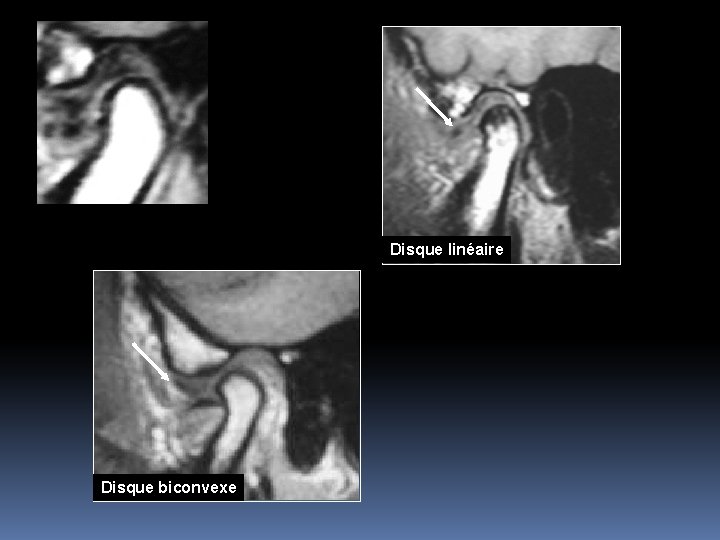
Disque linéaire Disque biconvexe
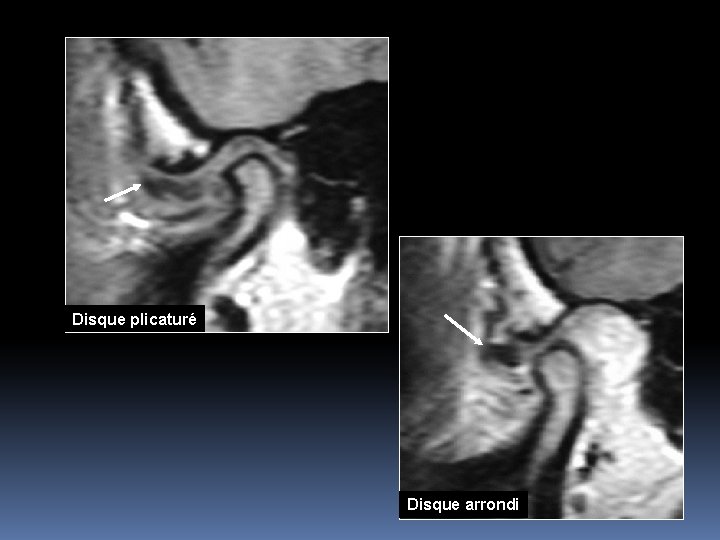
Disque plicaturé Disque arrondi
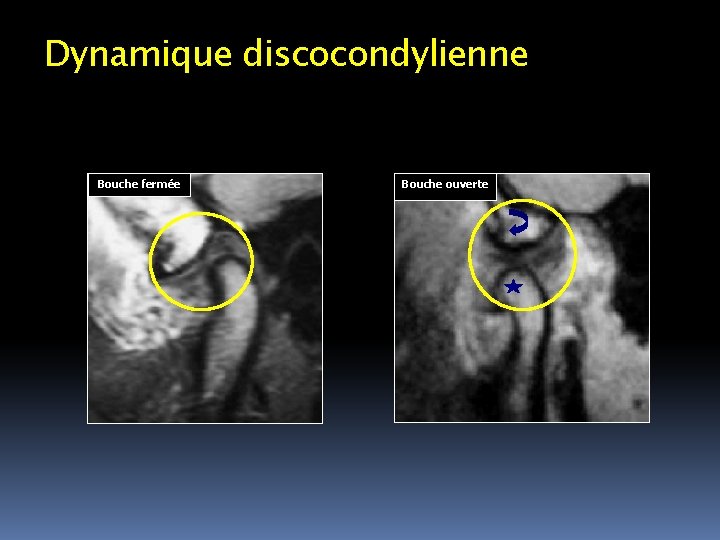
Dynamique discocondylienne Bouche fermée Bouche ouverte
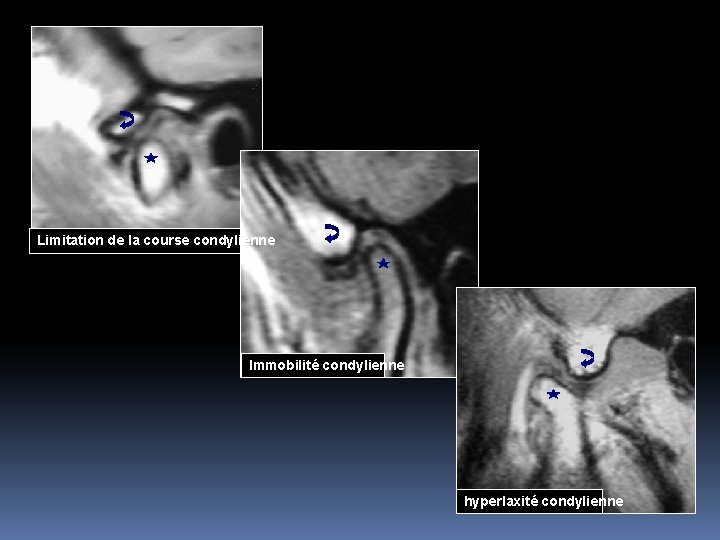
Limitation de la course condylienne Immobilité condylienne hyperlaxité condylienne
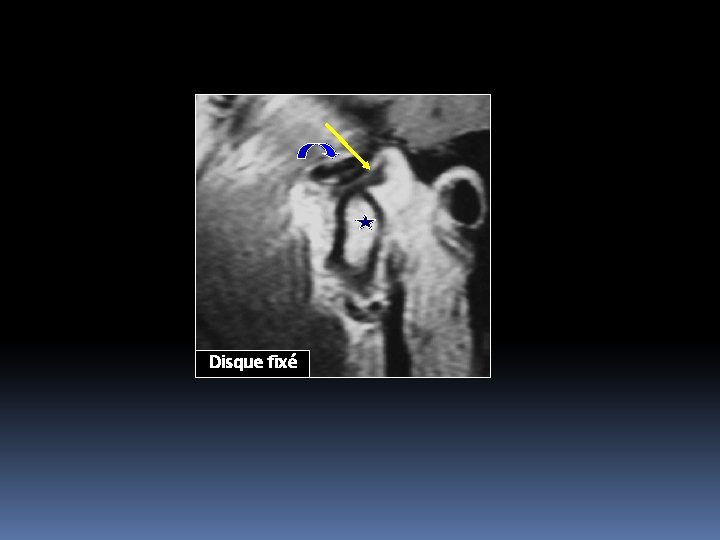
Disque fixé
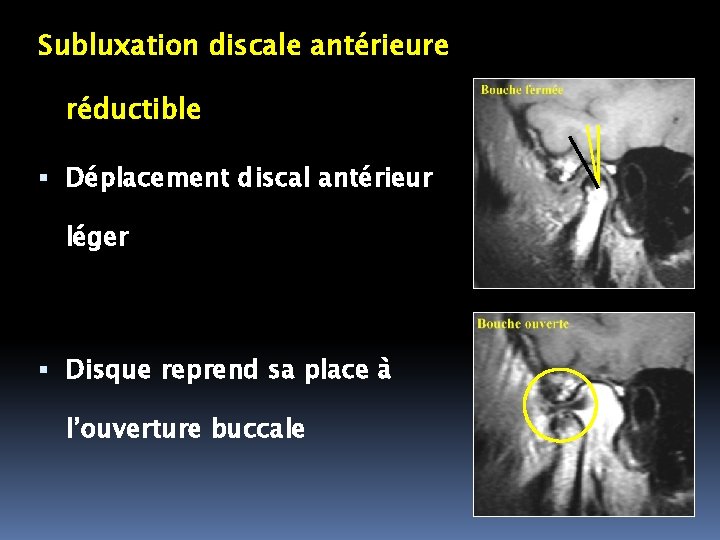
Subluxation discale antérieure réductible Déplacement discal antérieur léger Disque reprend sa place à l’ouverture buccale
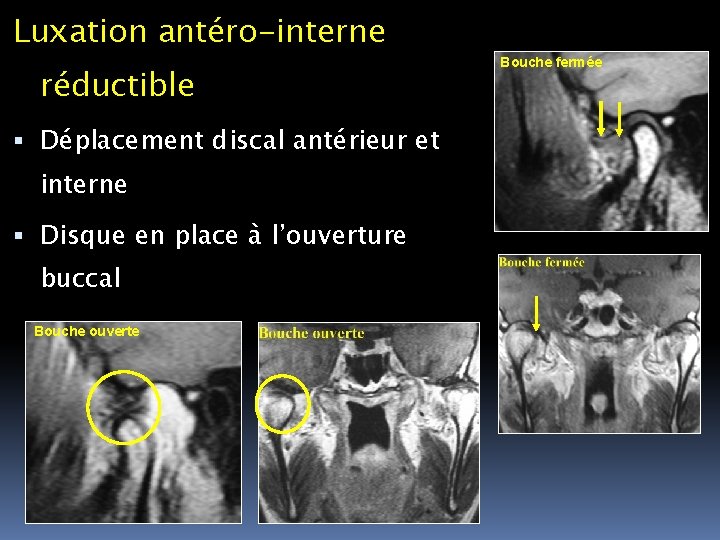
Luxation antéro-interne réductible Déplacement discal antérieur et interne Disque en place à l’ouverture buccal Bouche ouverte Bouche fermée
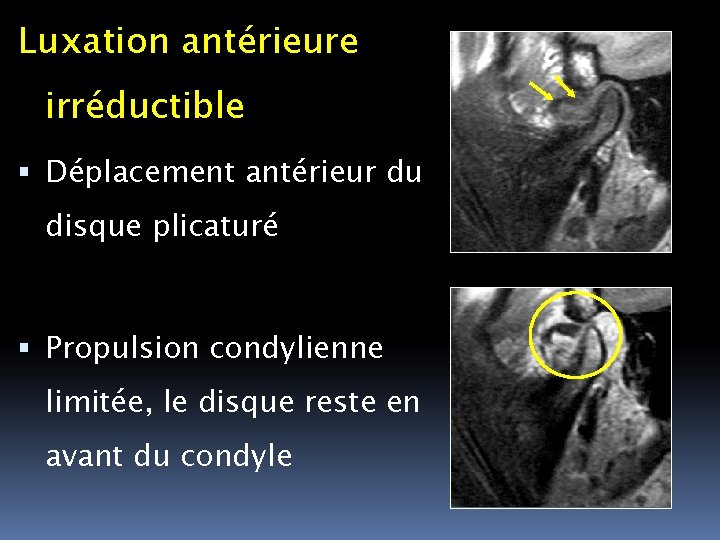
Luxation antérieure irréductible Déplacement antérieur du disque plicaturé Propulsion condylienne limitée, le disque reste en avant du condyle
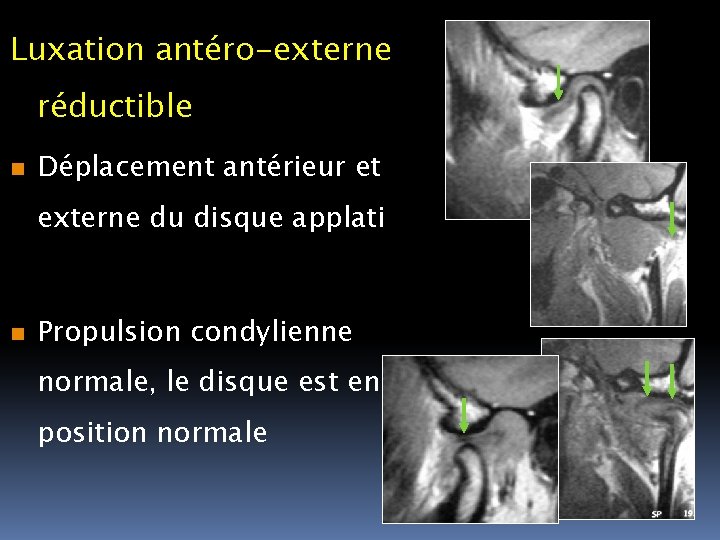
Luxation antéro-externe réductible n Déplacement antérieur et externe du disque applati n Propulsion condylienne normale, le disque est en position normale
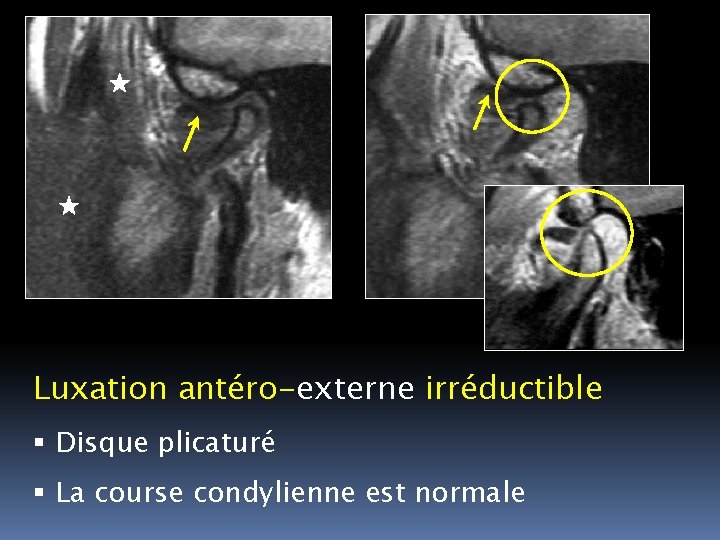
Luxation antéro-externe irréductible Disque plicaturé La course condylienne est normale
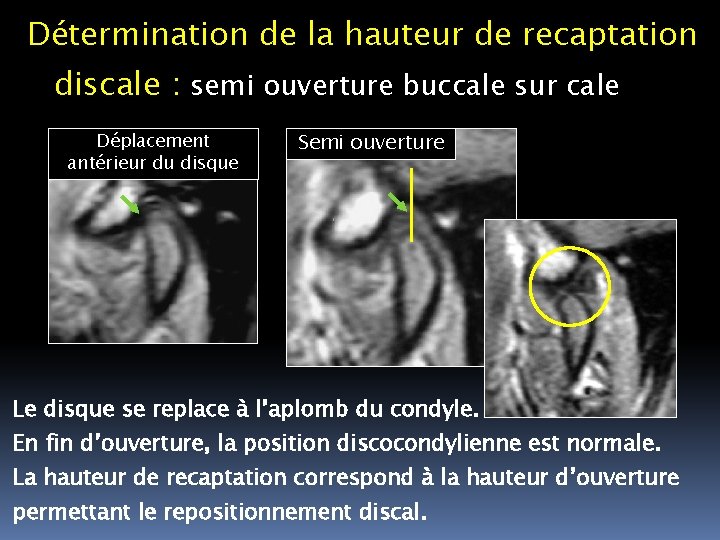
Détermination de la hauteur de recaptation discale : semi ouverture buccale sur cale Déplacement antérieur du disque Semi ouverture Le disque se replace à l’aplomb du condyle. En fin d’ouverture, la position discocondylienne est normale. La hauteur de recaptation correspond à la hauteur d’ouverture permettant le repositionnement discal.

Cavité articulaire Corrélation : importance du volume de l’épanchement / gravité des lésions / douleur Marqueur d’une atteinte dégénérative Importance de sa détection → en l’absence d’une thérapeutique adéquate : Adhérences discales Dégénérescence discale progressive OCD ou ONA Arthrose → déséquilibre occlusif + perte de la valeur fonctionnelle
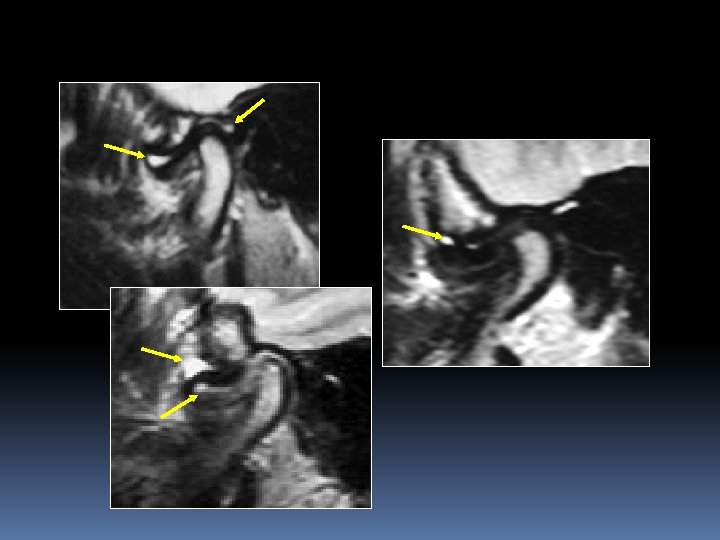
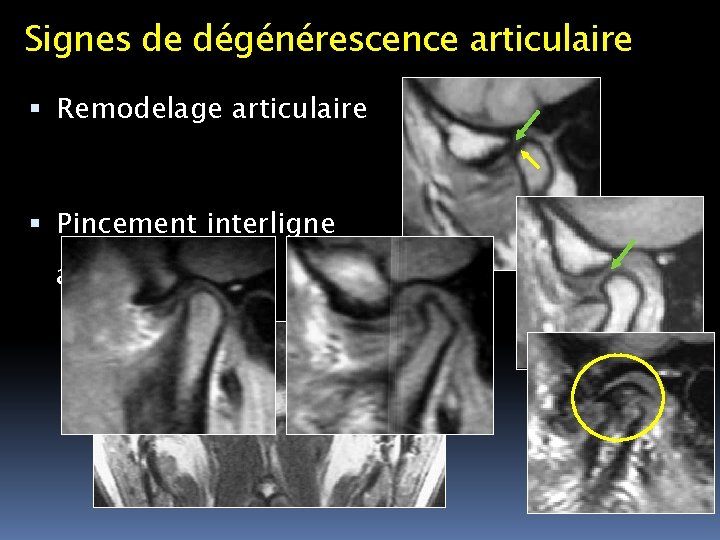
Signes de dégénérescence articulaire Remodelage articulaire Pincement interligne articulaire
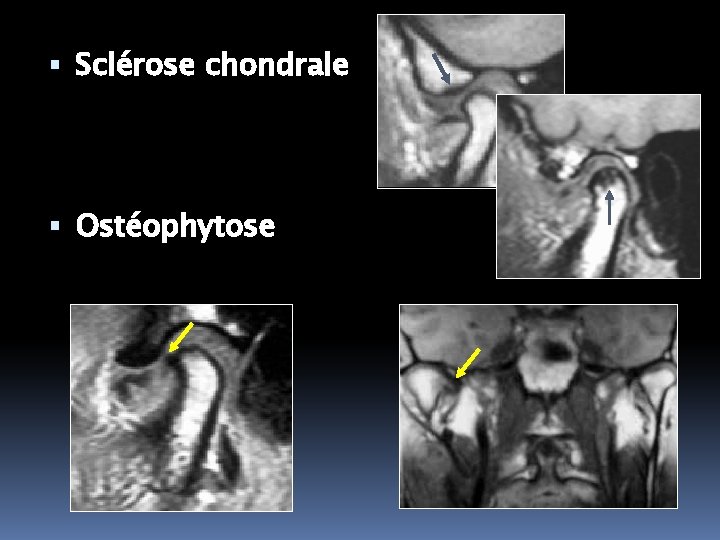
Sclérose chondrale Ostéophytose
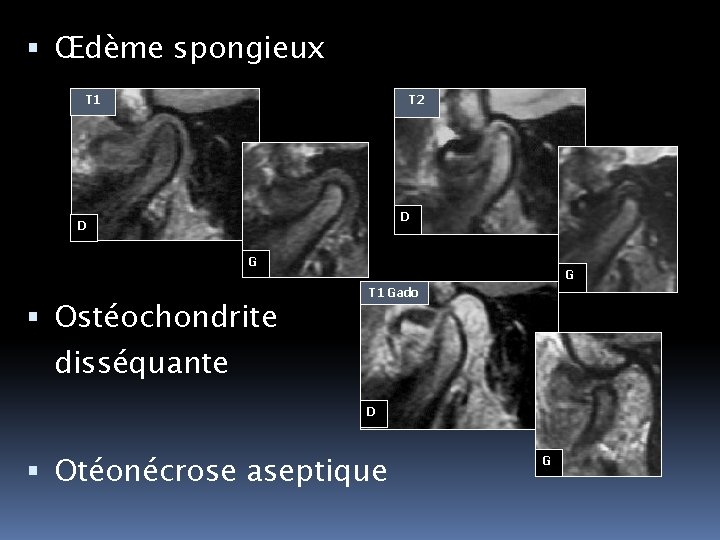
Œdème spongieux T 2 T 1 D D G Ostéochondrite G T 1 Gado disséquante D Otéonécrose aseptique G

CONCLUSION L’IRM, sans nécessiter d’injection intra- articulaire de PDC, offre dans le même temps une image directe et reproductible du disque, de la médullaire osseuse et des tissus mous. Doit être réalisée après levée du spasme musculaire qui accompagne la phase aiguë de dysfonctionnement de l’appareil discal, sous peine de mettre en évidence une lésion qui serait purement fonctionnelle

Étude : Bilatérale En position bouche fermée et bouche ouverte Plans sagittal / coronal vrais et axial Couvrant les ATM et les muscles manducateurs TSE T 1 et T 2 : les plus informatives. Explorer toute les parties impliquées dans la mobilité mandibulaire

Apprécier les rapports disco-condyliens, en déduire les luxations discales dans les différents plans de l’espace et en déterminer le caractère réductible ou non, totalement ou partiellement Apprécier la morphologie discale et les anomalies de signal du disque Détecter les signes d’atteinte dégénérative et en évaluer la sévérité Faire le bilan des lésions associées, notamment l’épanchement articulaire.

L’IRM ne doit pas être indiquée dès l’examen initial : le diagnostic est plus fonctionnel que morphologique La phase initiale de traitement fonctionnel n’a pas apporté l’amélioration voulue Diagnostic précis des lésions anatomiques de l’articulation. Le schéma thérapeutique dépend du degré d’atteinte anatomique qui conditionne aussi bien le pronostic que la durée du traitement
- Slides: 61