DYALZDE ANTKOAGLASYON Hemostaz Damar hasarn takiben pht oluumu

DİYALİZDE ANTİKOAGÜLASYON

Hemostaz • Damar hasarını takiben pıhtı oluşumu sürecidir. Damar hasarını takiben hızlı, bölgesel ve dikkatle düzenlenen hemostatik süreç başlar. • Bu süreçte yer alan çeşitli öğelerin kaybı veya fonksiyon bozukluğu kanama eğilimi veya pıhtılaşma eğilimi şeklinde kendini gösterir.

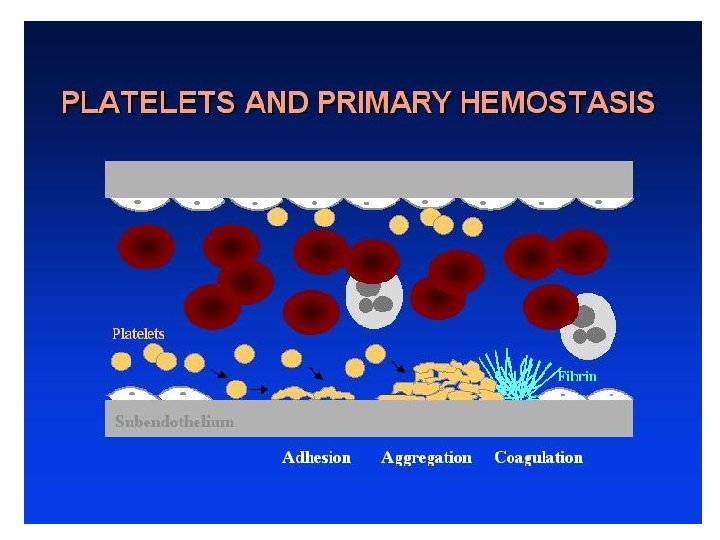
Hemostatik Sürecin Evreleri • Trombosit plağı oluşumunun başlaması • Koagülasyon kaskadıyla pıhtılaşmanın artışı • Pıhtılaşmayı önleyici kontrol mekanizmalarıyla pıhtılaşmanın sonlanması • Fibrinolizle pıhtının erimesi

Trombosit Plağının Oluşumu • Damar hasarının olduğu bölgede, kanamayı durdurmak üzere başlangıçtaki hemostatik yanıt trombostlerin aktive edilmesidir. • Trombositlerin başlıca fizyolojik uyarıcıları adenozin di fosfat (ADP), epinefrin, kollajen ve trombindir. • Bu aktivatörlerden en güçlüleri kollajen ve trombindir.

Trombosit Plağının Oluşumu • Adezyon; trombositlerin damar endoteli altında birikimidir. • Agregasyon; trombositlerin birbiriyle yapışmasıdır. • Sekresyon (salınım); trombositlerden granül proteinlerinin salgılanmasıdır. • Prokoagülan aktivite; trombin oluşumunun arttırılmasıdır.

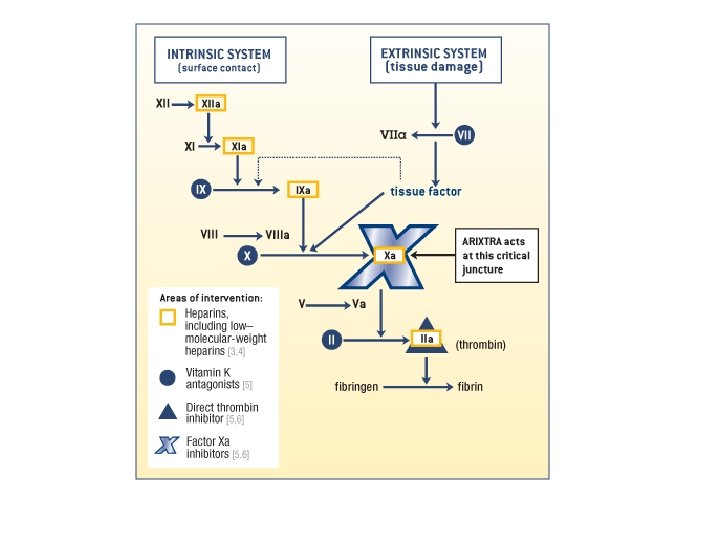
Pıhtılaşma Kaskadı ve Pıhtı Oluşumu • Bazı öncül enzim ve proteinleri (zimojen) ardışık artan aktivasyonu sonucu oluşur. • Geleneksel olarak bu kaskadın iki farklı yolaktan oluştuğu düşünülmektedir: Ekstrensek yolak İntrensek yolak
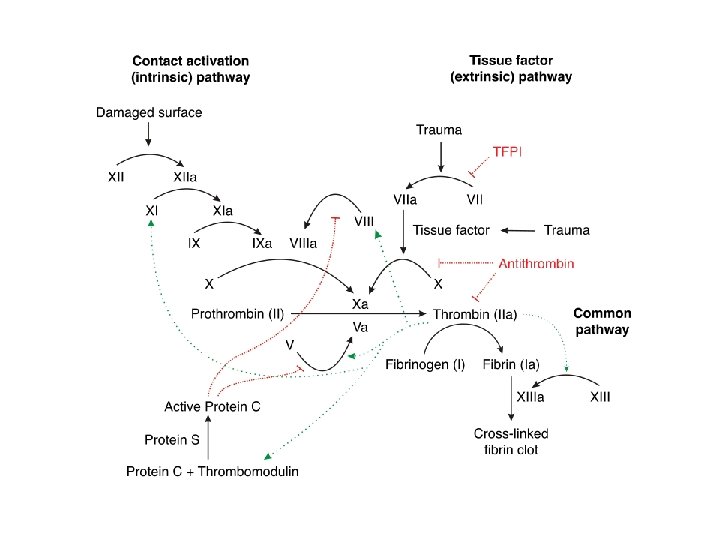

• İntrensek yolak kanın natif yüzeylerle teması sonucu aktive olur , invitro aktivitesi aktive parsiyel trombospondin pıhtılaşma zamanıyla (a. PTT)belirlenir. • Ekstrensek yolak doku faktörü hasarlı bölgeyle temas ettiğinde veya doku faktörüne benzeyen maddelerle aktive edilir.

• Bu iki yolak faktör X aktivasonuyla ortak şekilde ilerler.

Koagülasyon Kaskadı • Bu kaskadda yer alan Von Willebrand (v. WF) faktör dışındaki pıhtılaşma öncülleri karaciğerde sentezlenir. v. WF ise megakaryositler (kemik iliğindeki trombosit öncül hücresi) ve endotel hücrelerinden sentezlenir. • Pıhtılaşmayı kolaylaştıran (protromin, faktör V; VII, IX) ve çeşitli pıhtılaşma önletelicileri (antikoagülanlar) K vitamine bağlı sentezlenir.

Böbrek Yetmezliğinde Hemostatik Sorunlar • Üremik toksinler koagülasyon sistemini de etkiler. • Üremide trombosit işlevlerindeki bozukluğun da katkısıyla kanamaya eğilim artar. • Ayrıca vücut dışında yapılan hemodiyaliz tedavisi sırasında pıhtılaşmayı önlemek üzere kullanılan heparin de kanama riski artmıştır. • Ancak diyaliz hastalarında bu durumun tam tersi yani pıhtı oluşumu ve damar tıkanıklığı da sık görülür. • Aralıklı hemodiyalize giren hastalarda damar yolu (greftlerde nativ arteriovenöz fistüle göre daha çok) tıkanabilmektedir. • Bu hastalarda yüksek oranda bulunan sistemik inflamasyon ve yaygın damar iç yüzey hasarı tromboza eğilimi arttırabilir.

Böbrek yetmezliğinde hemostatik sorunlar • Tromboza eğilim Sistemik inflamasyon Yaygın endotel hasarı Antitrombin düzeyleri ve aktivitesinde azalma Antikoagülan protein C ve S düzeylerinde azalma Aktive protein C direnci İnhibitörler aracılığıyla aktive protein C düzeylerinde azalma – Doku faktörü koagülasyon yolunun aktivasyonu – – – • Vasküler erişim yollarında tromboz (özellikle politetrafloroetilen graftlerinde
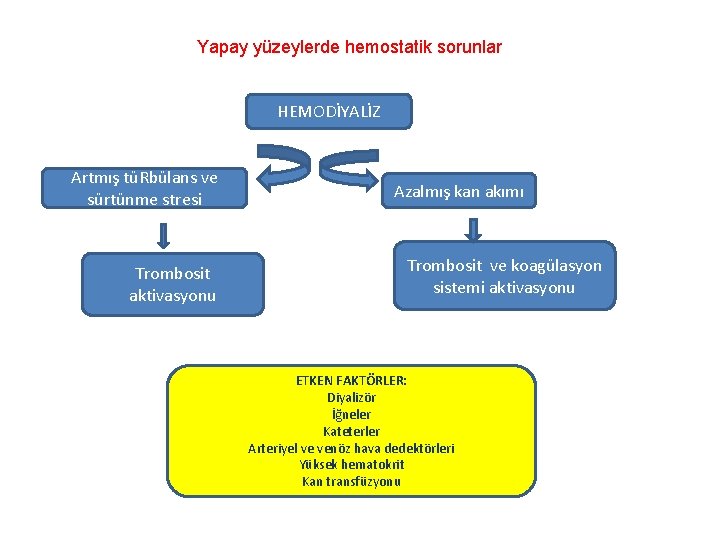
Yapay yüzeylerde hemostatik sorunlar HEMODİYALİZ Artmış tüRbülans ve sürtünme stresi Trombosit aktivasyonu Azalmış kan akımı Trombosit ve koagülasyon sistemi aktivasyonu ETKEN FAKTÖRLER: Diyalizör İğneler Kateterler Arteriyel ve venöz hava dedektörleri Yüksek hematokrit Kan transfüzyonu



Antikoagülanlar Trombus (damar içi pıhtı) oluşmasını ve gelişmesini inhibe ederler Antitrombotik ilaçlar Oluşmuş pıhtıyı eritirler Antikoagülan ilaçlar; ØPıhtılaşma faktörlerinin sentezini bozarak ØAntikoagülan faktör etkinliğini ↑ ØPıhtılaşma faktörlerinin etkinliğini bozarak Kanın koagülasyon yeteneğini azaltırlar.

Kanın pıhtılaşmasını engellemek amacıyla 2 grup ilaç kullanılır; 1 -Heparin: Antitrombin III etkinliğini artırarak ve Bazı pıhtılaşma faktörlerini inaktive ederek etkili olur 2 -K vitamini antagonistleri: Karaciğerde K vitaminine bağımlı olarak yapılan protrombin, faktör VII, IX, ve X sentezinin esas olarak son basamağını bozarak etkili olurlar

HEPARİN Heparin, kesilen sığırların akciğerinden ve domuzların ince barsak mukozasından elde edilen lineer zincir yapısında kompleks bir sülfatlanmış polisakkariddir (glukozaminoglikan). İlaç olarak hazırlanan heparin 5. 000 ile 30. 000 (ortalama 12. 000) dalton arasında değişen heparin fragmentlerinin heterojen bir karışımıdır. Heparin preparatlarının etkinliği elde edildiği kaynağa ve karışımda bulunan öğelerin molekül ağırlığına göre değişiklik gösterir.

Heparinin etki mekanizması Heparin antitrombin III’e (heparin kofaktörü de denir) sıkıca bağlanır ve aktif hale getirir. Antitrombin III; aktif merkezlerinde reaktif serin rezidüsü bulunan aktive edilmiş enzimatik (proteaz) pıhtılaşma faktörlerini (Trombin, XIIa, Xa, IXa ve kallikrein gibi) inhibe eder. Heparinin antikoagülan etkisine en fazla katkıda bulunan trombin ve faktör Xa nın inhibisyonudur. Aktive edilmiş antitrombin III : 1 -trombin oluşumunu azaltır 2 trombinin, fibrinojen üzerindeki etkilerini inhibe eder Ayrıca damar endotelinde birikerek elektronegatif yük bindirir


Düşük molekül ağırlıklı heparin türleri (DMAH)-1: DMAH standart heparinin yararlılığını artırmak ve sakıncalarını azaltmak amacıyla 1980 lerde geliştirilmiştir. DMAH heparinin içindeki polisakkaritlerin depolimerizasyonu ile veya standart heparinin fraksiyonlanması (Molekül ağırlıkları 5000 ile 8000 veya daha azdır) ile elde edilirler.

Düşük molekül ağırlıklı heparin türleri (DMAH)-2: Dalteparin (®Fragmin), enoksaparin (®Clexane), nadroparin (®Fraxiparin), parnaparin (®Flaxum), tinzaparin (®İnnohep), bemiparin, reviparin, sertoparin, ardeparin…. . Damar endotelinden daha az lipoprotein lipaz salıverirler A III, tarafından faktör XIIa, Xa ve kallikrein’in inhibe edilmesini potansiyalize eder. Fakat IXa ve XIa nın inhibe edilmesini değiştirmez. Dolayısıyla pıhtılaşma zamanını çok az değiştirerek olasılıkla kanamaya neden olmaksızın trombus oluşmasını engellemesi mümkündür.

Anti-faktör Xa/anti-faktör IIa etkinlik oranları daha yüksektir. 4: 1, 2: 1 gibi iken, Standart heperinde 1: 1 dir. Anti-faktör Xa/anti-faktör IIa oran farkının nedenleri Bayağı heparin, A III-trombin kompleksinde her ikisine de bağlanır. DMAH sadece antirombin III e bağlanır Trombosit yüzeyine bağlanmış faktör Xa bayağı heparine dirençli iken, DMAH larla inhibe edilebilir.

Heparinin etkinliği aktive edilmiş parsiyel tromboplastin (a. PTZ) zamanı ile değerlendirilir. a. PTZ normalde 24 -36 sn Heparin tedavisi sırasında bu sürenin 1. 5 -2. 5 misli uzaması amaçlanır. TEST ADI Etkinliği ölçülen faktörler Normal süre Etkinliği izlenen ilaç Aktive koagülasyon zamanı (a. KZ) VII dışındaki faktörler 80 -130 sn Heparin VII dışındaki faktörler 24 -36 sn Heparin ve oral antikoagülanlar II, V, VII, X 11 -12 sn Oral antikoagülanlar a. PTZ Protrombin zamanı (PZ)

Heparin ünitesi Heparin karışımını oluşturan polisakkaritlerin antikoagülan etkinliklerinin farklılık göstermesi nedeniyle; müstahzar içindeki heparin etkinliği biyolojik ünite ile belirlenir. Bir heparin ünitesi 0° de 1 ml kedi kanının pıhtılşmasını 24 saat önleyen heparin miktarıdır. Müstahzarlarda 1 ml de 5000 Ü heparin bulunur. Anti-Xa(AXa) ünitesi DMAH’ lerin etkinliği bununla ölçülür.

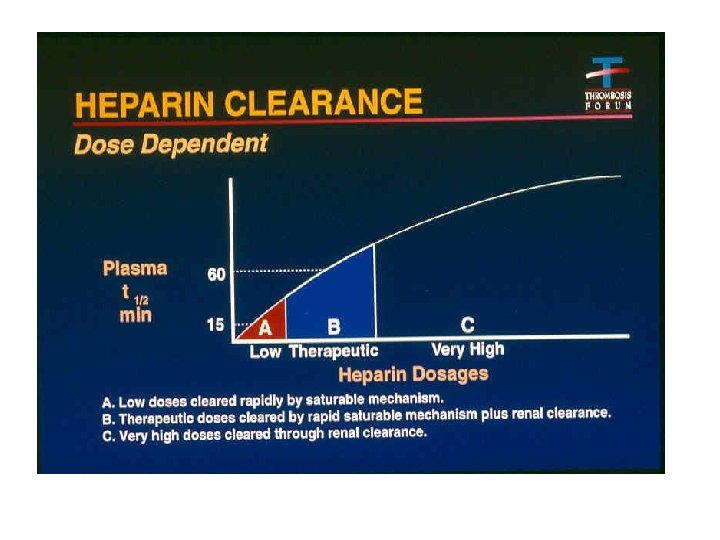
Farmakokinetiği Sindirim kanalından absorbe edilmez. Sadece parenteral olarak kullanılır Hemen başlayan etki için i. v. yolla verilir proflaksi amacıyla ise s. c. olarak verilir. Damar endotelindeki konsantrasyonu plazmadakinin 100 katına çıkabilir Plazmadaki yarılanma ömrü dozuna (doyurulabilir kinetik) göre ½-3 saat arasında değişir. Eliminasyonu retiküloendotelyal sistem hücreler tarafından yapılır. Gebelerde fötal dolaşıma geçmez.

Preparatlar ve uygulama şekilleri 1. Heparin sodyum: Eskiden beri kullanılan sığır AC ve domuz barsak mukozasından çıkarılan bayağı heparindir. 2. Heparin kalsiyum: Domuz barsağı mukozasından elde edilen heparinin Ca tuzudur. Tromboembolizm proflaksisinde kullanılan düşük doz uygulamalarında tercih edilir. 3. DMAH: antitrombin etkileri düşük fakat anti-faktör Xa etkinlikleri daha güçlüdür; a. PTZ’yi uzatma yetenekleri düşüktür. Dozu titre etmek için anti. Xa aktivite testi kullanılır

DMAH’in klinik bakımdan üstünlükleri şunlardır Kanamaya daha az neden olurlar: antitrombin etkinlikleri düşüktür. Aynı zamanda v. WF ile kompleks yapma eğilimleri düşüktür. Bu özellik mikrovasküler kanama eğilimini azaltır. Standart tedavi protokollerinde izlem testlerine gerek yoktur. s. c. veya i. v. verildiğinde biyoyararlanımları daha yüksektir. Plazmada serbest (aktif) fraksiyonları daha yüksektir ve daha uzun süre plazmada kalırlar. Heparinle indüklenen trombositopeni, osteopeni riski daha↓ Dezavantajları Aşırı doz nedeniyle kanama oluştuğunda etkisi hemen sonlanmaz. Protamin sülfat, etkilerini kısmen nötralize edebilir. Gebelikte güvenliği ve etkililiği yeterince değerlendirilmemiştir

Uygulama şekilleri Derin ven trombozu (DVT) ve ona bağlı AC tromboembolizmi benzeri durumlarda; heparin DMAH’lere tercih edilir. DMAH ta kullanılabilir Yüksek riskli, hastalarda (obezler, 40 y↑, malgn tm olanlar) ameliyat sonrası DVT’ na karşı proflaksi için DMAH’ler tercih edilir ve normal ted. dozundan daha düşük dozda s. c. Uygulanırlar. Bayağı heparin de kullanılabilir. Ağır tromboembolik olayların tedavisinde heparin tedavisine ek olarak heparine başlanırken, varfarine de başlanır. Post. op. düşük doz heparin: özellikle yüksek riskli hastalarda DVT’nu önlemek amacıyla yapılır

Heparin rezistansı Seyrek olarak bazı hastalar başlangıçtan itibaren rezistans gösterir bunlarda günde 50. 000Ü/gün gibi çok yüksek dozlar ancak etki eder Rezistansın nedenleri 1. Faktör VIII yüksekliğine bağlı olabilir 2. Heparin klirensinin hızlanması: massif AC embolizminde görülebilir 3. A III normal seviyenin Antitrombin III eksikliği a) kalıtsal: % 40 -60’ı b) nefrotik sendrom, siroz, DIC vs: %25’inin altı

Yan tesirleri En önemlisi aşırı dozda verildiğinde spontan kanamadır. Mutad dozlarda purpura, ekimoz, melena, hematüri olabilir. Yüksek dozda uzun süreli kullanım osteoporoza neden olabilir. Kısa süreli hafif trombositopeni (2 -5 gün içinde) ve geç trombositopeni (5 -10 gün sonra) oluşabilir. 1 hf dan daha uzun tedavilerde aldosteron salgısını azaltarak hiperkalemi yapabilir

Heparin aşırı dozunun antidotla tedavisi Kanama halinde heparin kesilir ve hastaya protamin sülfat solusyonu yavaş iv injeksiyon veya iv infüzyon şeklinde uygulanır. Protamin balık spermasından elde edilen, argininden zengin olduğu için bazik reaksiyon gösteren bir proteindir. Protamin asidik bir madde olan heparinle kompleks oluşturarak onu inaktif hale getirir. Protamine allerjisi varsa toludin mavisi veya heksadimetrin kullanılabilir.

Protaminin kendisi de antikoagülan etkiye sahip olabilir. Bu nedenle düşük doz yeterlidir. Bu miktar her 100 Ü heparin için 1 mg dır. Bu doz yavaş şekilde iv verilir 10 dakikada 50 mg şeklinde.

Sentetik heparin türevleri Fondaparinux Heparinin antitrombin bağlama bölgesinin yapısında bir sentetik pentasakkarittir Antitrombin tarafından faktör Xa inhibisyonuna aracılık eder fakat trombin inhibisyonu yapmaz (kısa polimer uzunluğu nedeniyle) sc verilir 2 h içinde doruk plazma düzeyine ulaşır t 1/2=17 -21 h Antitrombinden başka plazma proteinleri ve kan hücreleriyle belirgin bir etkileşimi olmadığı için pıhtılaşma izlemi gerek Ø Heparin ve DMAH’den daha az heparinle indüklenen trompositopeni sendromuna neden olur Kalça veya diz cerrahisi geçirenlerin tromboproflaksisi, pulmoner embolizm ve DVT için uygun bulunmuştur

Diğer parenteral antikoagülanlar Lepirudin: sülüğün tükrük bezinde bulunan hirudinin (doğrudan trombin inhibitörü) rekombinant türevidir. Böbrek yoluyla atılır, a. PTZ izlemi gerektirir ve antidotu yoktur. Heparinle indüklenen trombositopenili hastaların tedavisinde tercih edilir Bivalurudin: lepirudine benzer etki mekanizması var. BY’de doz ayarlaması gerektirir. Koroner anjiyoplasti yapılan hastalarda heparine alternatiftir Argatroban: L-arjinin yapısına benzer sentetik bileşik olup trombinin katalitik bölgesine reversibl olarak bağlanır. Heparinle indüklenen trombositopeni gelişme riski olan hastaların proflaksi ve tedavisinde lepirudin alternatifidir. KC’de metabolize edilir

ORAL ANTİKOAGÜLANLAR Sentez suretiyle üretildiklerinden heparine göre ucuzdurlar. Etkileri 24 saat sonra belirmeye başlar (bu gecikme ilaç vermeden önce sentez edilmiş faktörlerin etkisini devam ettirmesine bağlıdır) Aynı şekilde tedavi kesildikten sonra etkileri birkaç gün daha devam eder. KC fonk. boz. olanlar, KKY olanlarda, sık diyarede, diyetle K vit alımı ↑ veya ↓’da PZ daha sık bakılmalıdır
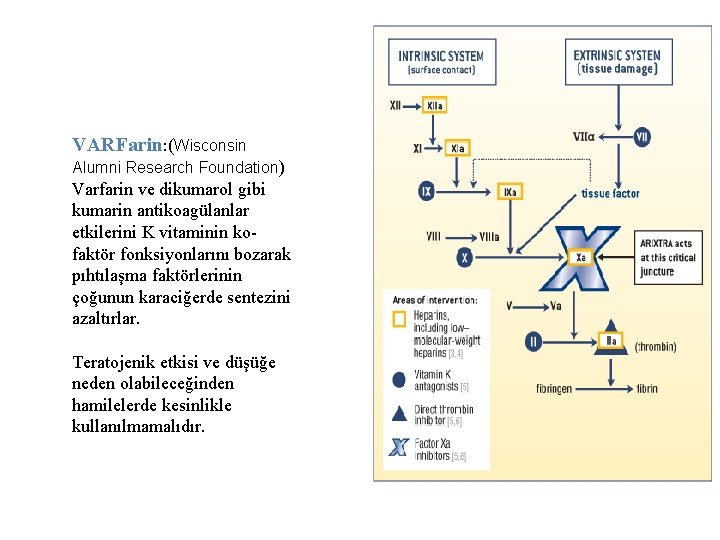
VARFarin: (Wisconsin Alumni Research Foundation) Varfarin ve dikumarol gibi kumarin antikoagülanlar etkilerini K vitaminin kofaktör fonksiyonlarını bozarak pıhtılaşma faktörlerinin çoğunun karaciğerde sentezini azaltırlar. Teratojenik etkisi ve düşüğe neden olabileceğinden hamilelerde kesinlikle kullanılmamalıdır.

Farmakokinetik özellikleri Kişiler arasında fazla değişkenlik gösterir. Günlük doz 4 kata kadar değişkenlik gösterebilir. Biyotransformasyonları esas olarak belirgin genetik polimorfizm gösteren CYP 2 C 9 tarafından yapılır. Doz bireyselleştirilmelidir. Varfarin plazma proteinlerine % 97 -98 oranında bağlanır. Sütle bebeğe geçebilir.

Etkileşmeler Barbitüratlar bazı antiepileptik ilaçlar CYP enzimlerini indükleyerek etkilerini ↓. Antidepresanlar, antifungaller, makrolid antibiyotikler omeprazol KC enzimlerini inhibe ederek etkilerini↑ Bazı asidik ilaçlar (aspirin, fenilbutazon, diklofenak, sulfanilüreler) albüminden serbestleştirerek etki şiddetini ↑. Geniş spektrumlu antibiyotikler barsak florasında K vit yapan bakterileri azaltarak etkilerini ↑.

Yan tesirler Sık karşılan aşırı dozlarda oluşan spontan kanamalardır Değişik kanama şekilleri mümkün. Plesentadan fetusa kolayca geçerler. Varfarin sendromumu; yarık dudak damak, nazal hipoplazi, büyüme geriliği, mental retardasyon, körlük ve hidrosefalus. Kullanılışları Heparin’ininkilere benzer.

Kontrendikasyonları Kanama eğilimi yaratan bir lezyon ve hastalığı olanlar Hemostatik mekanizmanın bozulduğu kan hastalıkları Ağır HT, peptik ülser Özafagus varisleri, arteryel anevrizmalar Protrombin zamanı (PZ) bakılma imkanı yoksa Büyük cerrahi girişim yapılacaksa

1 -Heparinin etki mekanizması nedir? Antitrombin III etkinliğini artırarak ve bazı pıhtılaşma faktörlerini inaktive ederek etkili olur 2 -Oral antikoagülanların etki mekanizması nedir ? K vitamini antagonistleri: Karaciğerde K vitaminine bağımlı olarak yapılan protrombin, faktör VII, IX, ve X sentezini bozarak etkili olurlar

DMAH’leri klinik olarak avantajlı kılan özellik nedir? pıhtılaşma zamanını çok az değiştirerek olasılıkla kanamaya neden olmaksızın antikoagülasyon yapmaları Heparinle indüklenen trombositopeni ve osteopeni riski daha azdır

DMAH’ lerin etkinliği hangi ünite ile ölçülür? Anti-Xa(AXa) ünitesi

Oral antikoagülan tedavinin takibi hangi testle yapılır? Protrombin zamanı (PZ) Testte kullanılan tromboplastin preparatının duyarlılığı İSİ ile ölçülür PZ deki artma oranı (kısaca PZ oranı) İNR üzerinden değerlendirilir İNR= (ilaç alan hastadaki PZ / ortalama normal kontrol PZ) İSİ İNR: International Normalized Ratio İSİ (International Sensitivity Index) ISI ↓ duyarlık↑ ISI ↑ duyarlık ↓ olur Tromboplastinin menşei Tür: İnsan Tavşan Sığır Kaynak: beyin AC, plesenta

HEMODİYALİZDE KULLANILAN ANTİKOAGULANLAR 1. Kimyasal kompozisyonları değişebilir Heparin-danaparoid (glikozaminoglikan), lepirudin (polipeptid), Heparin-danaparoid argatroban (argininin sentetik türevi)lepirudin (glikozaminoglikan), 2. Fizyolojik antikoagülanlara bağlanarak etkilerini indirekt olarak (polipeptid), argatroban (argininin gösterebilirler sentetik türevi) Heparin, danaparoid 2. Fizyolojik antikoagülanlara 3. Pıhtılaşma sisteminde hedefleri farklı olabilir ve aynı hedef için bağlanarak etkilerini indirekt olarak farklı inhibitör etkinliğe sahip olabilirler gösterebilirler Heparin(FXa, FIIa’yı inhibe eder), danaparoid(FXa) Heparin, danaparoid 3. Pıhtılaşma sisteminde hedefleri farklı olabilir ve aynı hedef için farklı inhibitör etkinliğe sahip olabilirler

Hemodiyalizde Standart Antikoagülasyon Unfraksiyone heparin (Anyonik glukozaminoglikan karışımı, 540 k. Da) üDoğal antikoagülan olan antitrombine (heparin binding factor-I) bağlanır üFXa ve IXa, XIa ve XIIa’yı inaktive eder üAntitrombinin etkisini 1000 -4000 kat güçlendirir üTrombüs üzerindeki veya aktive trombosit veya fibrine bağlı antitrombin ve FXa’ya etkili değildir

üACT veya a. PTT takibi ile doz ayarı yapılır, protamin sulfatla nötralize edilebilir üAntiinflamatuvar, antimetastatik, antiproliferatif üYan etkileri : kanama, osteoporoz, hiperlipidemi, allerji, trombositopeni üDoz ihtiyacı, hastaya bağlı faktörler, diyalizör membranına heparinin adsorbe olma derecesi, ekstrakorporeal dolaşım komponentlerinin trombojenisitesine göre değişir.
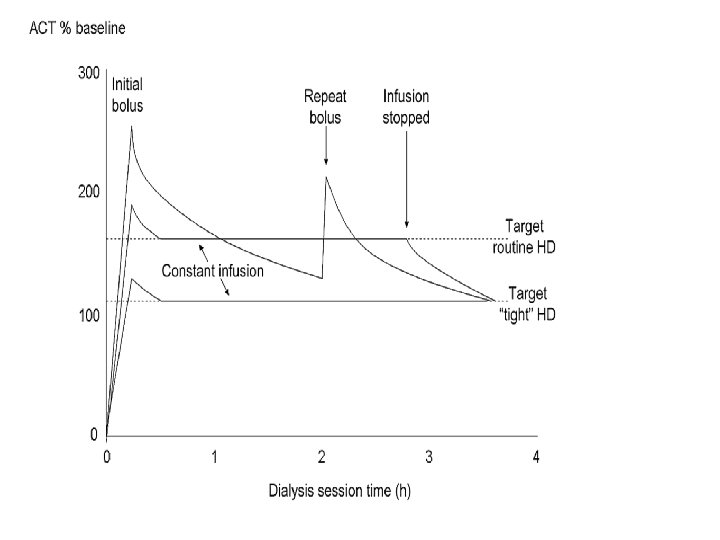

HEDEF DEĞERLER ACT > % 180 ( a PTT>1. 5 -2. 0 )OLMALI SON 1 SAATTE < %140 ( a PTT<1. 5 )OLMALIDIR.

Hemodiyalizde Standart Antikoagülasyon • Düşük Molekül Ağırlıklı Heparin (anyonik glukozaminoglikan karışımı, 4 -8 k. Da) – Antitrombine bağlanır – UFH’e göre daha az trombin inhibisyonu yapar – Farklı kimyasal ve farmakokinetik özellikler – Protamin sülfatla %50 nötralize olur

Hemodiyalizde Standart Antikoagülasyon • Düşük Molekül Ağırlıklı Heparin – Ortak özellikler: • Antikoagülan etkileri böbrek yetmezliği olmadıkça vücut ağırlığı ile ilişkilidir, doz/kg verilebilir, böbrek yetmezliği olmadıkça laboratuar monitorizasyonu gerektirmez • Böbrek yetmezliğinde doz azaltılmalıdır • Monitorizasyon gerektiğinde anti-faktör Xa aktivitesi ölçülmelidir (venöz hatta >0. 5 IU/ml önerilir) • Daha az tip II HIT (Heparin induced thrombocytopenia)
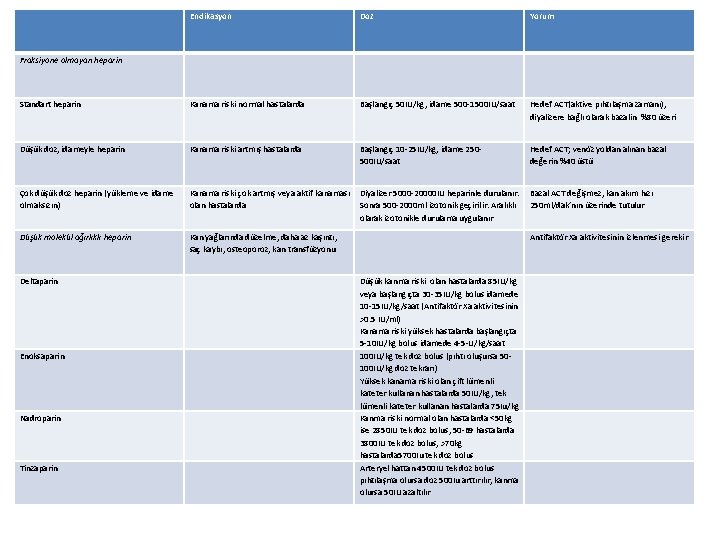
Endikasyon Doz Yorum Standart heparin Kanama riski normal hastalarda Başlangıç 50 IU/kg, idame 500 -1500 IU/saat Hedef ACT(aktive pıhtılaşma zamanı), diyalizere bağlı olarak bazalin %80 üzeri Düşük doz, idameyle heparin Kanama riski artmış hastalarda Başlangıç 10 -25 IU/kg, idame 250500 IU/saat Hedef ACT; venöz yoldan alınan bazal değerin %40 üstü Çok düşük doz heparin (yükleme ve idame olmaksızın) Kanama riski çok artmış veya aktif kanaması olan hastalarda Diyalizer 5000 -20000 IU heparinle durulanır. Sonra 500 -2000 ml izotonik geçirilir. Aralıklı olarak izotonikle durulama uygulanır Bazal ACT değişmez, kan akım hızı 250 ml/dak’nın üzerinde tutulur Düşük molekül ağırlıklı heparin Kan yağlarında düzelme, daha az kaşıntı, saç kaybı, osteoporoz, kan transfüzyonu Fraksiyone olmayan heparin Deltaparin Enoksaparin Nadroparin Tinzaparin Antifaktör Xa aktivitesinin izlenmesi gerekir Düşük kanma riski olan hastalarda 85 IU/kg veya başlangıçta 30 -35 IU/kg bolus idamede 10 -15 IU/kg/saat (Antifaktör Xa aktivitesinin >0. 5 IU/ml) Kanama riski yüksek hastalarda başlangıçta 5 -10 IU/kg bolus idamede 4 -5 -U/kg/saat 100 IU/kg tek doz bolus (pıhtı oluşursa 50100 IU/kg doz tekrarı) Yüksek kanama riski olan çift lümenli kateter kullanan hastalarda 50 IU/kg, tek lümenli kateter kullanan hastalarda 75 Iu/kg Kanma riski normal olan hastalarda <50 kg ise 2850 IU tek doz bolus, 50 -69 hastalarda 3800 IU tek doz bolus, >70 kg hastalarda 5700 Iu tek doz bolus Arteryel hattan 4500 IU tek doz bolus pıhtılaşma olursa doz 500 Iu arttırılır, kanma olursa 50 IU azaltılır

HEPARİNE BAĞLI TROMBOSİTOPENİDE ALTERNATİF ANTİKOAGÜLASYON • HİT, heparinin tetiklediği bir immün yanıt sonucu, trombositlerin antikor aracılı aktivasyonu ve buna bağlı tüketimi ile oluşan, trombositopeni ve tromboz ile karakterize geçici, edinsel bir sendromdur. HİT kliniko-patolojik bir sendrom olup trombositopeni ve/veya trombozun oluşumunda heparine bağımlı, trombositi aktive eden Ig. G antikorların varlığı ile tanısı doğrulanır. Heparine bağlı immun olmayan trombositopenilerden ayrımının yapılması gereklidir
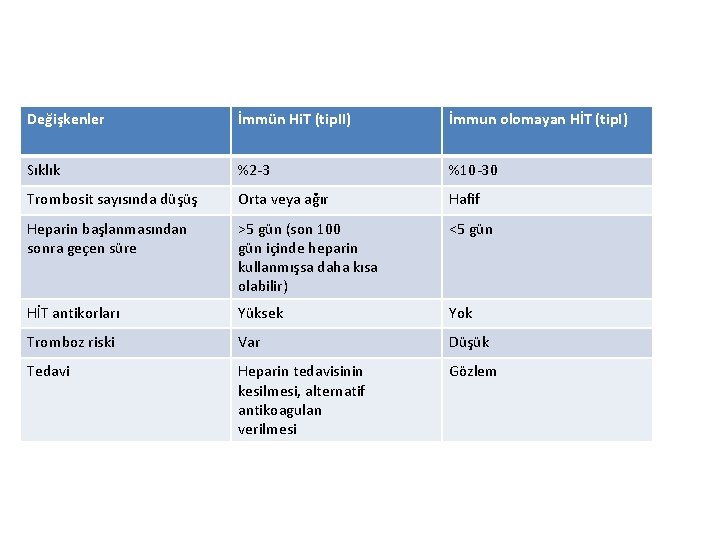
Değişkenler İmmün Hi. T (tip. II) İmmun olomayan HİT (tip. I) Sıklık %2 -3 %10 -30 Trombosit sayısında düşüş Orta veya ağır Hafif Heparin başlanmasından sonra geçen süre >5 gün (son 100 gün içinde heparin kullanmışsa daha kısa olabilir) <5 gün HİT antikorları Yüksek Yok Tromboz riski Var Düşük Tedavi Heparin tedavisinin kesilmesi, alternatif antikoagulan verilmesi Gözlem

Heparine bağlı trombositopeni tip I – Heparin tedavisinin ilk 2 -3 gününde sıklıkla trombosit sayısı hafif düşer (<100. 000/ml) – Sebebi trombositlerde direkt heparine bağlı degranülasyondur – Zararsızdır, heparin tedavisi devam edilse de trombositler yükselir

Heparine bağlı trombositopeni tip II • Heparine bağlı trombositopeni tip II – Heparin başlandıktan 4 -10 gün sonra gelişen, immun aracılı bir hastalıktır – Hasta daha önce heparinle karşılaşmışsa hemen de görülebilir – Nedeni heparin-trombosit faktör 4 kompleksine karşı antikor (HIT antikorları) gelişmesidir – Şüphelenilince heparin kesilmelidir – Kanamadan ziyade venöz ve arteriyel tromboembolizm görülür ( beyaz pıhtı sendromu (white clot syndrome): ekstremite iskemisi, serebral ve miyokardial infarkt, AC’de venöz trombüsler: yüksek mortalite

HEPARİNE BAĞLI TROMBOSİTOPENİDE ALTERNATİF ANTİKOAGÜLASYON • Aktif HIT’te sistemik antikoagülasyon gereklidir • Danaparoid, lepirudin, argatroban • Fondaparinux? ? ? – Heparinin antitrombine minimal bağlanma bölgesinden elde edilen sentetik bir pentasakkariddir – Böbrek yetmezliğinde yarı ömrü uzar – HIT gelişen HD hastalarında kullanımı ile ilgili daha fazla çalışmaya ihtiyaç vardır.

Danaparoid (heparinoiddir) – Antitrombin ve heparin kofaktör II’ye bağlanır – FXa yı LMWH’e göre 9 kat güçlü inhibe eder – HIT antikorları ile reaktivite oranı düşüktür (%10) – Antifaktör Xa aktivitesinin ölçümü ile takip edilir – Yarı ömrü normal böbrek fonksiyonu olanlarda 25 saattir – Antidodu yoktur

Direkt Trombin İnhibitörleri – Direkt olarak trombine bağlanarak bloke ederler – LEPİRUDİN (rekombinan hirudin preparatı) • Böbrek atılımlı olduğu için diyalizde kullanımı zordur. • Antidodu yoktur, yüksek volümlü hemofiltrasyon yapılabilir • Antihirudin antikorları gelişirse plazmaferez yapılmalıdır, a. PTT ile takip edilmelidir – ARGATROBAN (Arjinin derivesi, sentetik, trombin inhibitörü) • USA, Kanada ve Avrupa ülkelerinde HIT’de kullanılmaktadır • Karaciğerde metabolize olur, HD de etkin ve güvenlidir • a. PTT veya ACT ile kontrol edilebilir
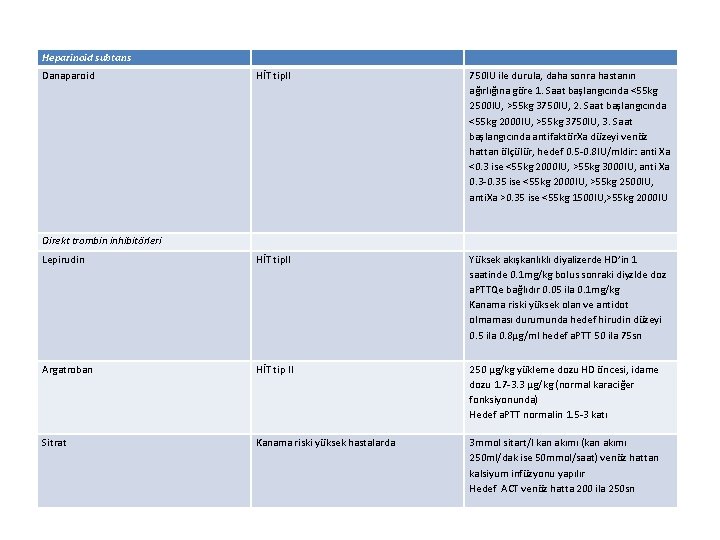
Heparinoid subtans Danaparoid HİT tip. II 750 IU ile durula, daha sonra hastanın ağırlığına göre 1. Saat başlangıcında <55 kg 2500 IU, >55 kg 3750 IU, 2. Saat başlangıcında <55 kg 2000 IU, >55 kg 3750 IU, 3. Saat başlangıcında antifaktör. Xa düzeyi venöz hattan ölçülür, hedef 0. 5 -0. 8 IU/mldir: anti Xa <0. 3 ise <55 kg 2000 IU, >55 kg 3000 IU, anti Xa 0. 3 -0. 35 ise <55 kg 2000 IU, >55 kg 2500 IU, anti. Xa >0. 35 ise <55 kg 1500 IU, >55 kg 2000 IU Lepirudin HİT tip. II Yüksek akışkanlıklı diyalizerde HD’in 1 saatinde 0. 1 mg/kg bolus sonraki diyzlde doz a. PTTQe bağlıdır 0. 05 ila 0. 1 mg/kg Kanama riski yüksek olan ve antidot olmaması durumunda hedef hirudin düzeyi 0. 5 ila 0. 8µg/ml hedef a. PTT 50 ila 75 sn Argatroban HİT tip II 250 µg/kg yükleme dozu HD öncesi, idame dozu 1. 7 -3. 3 µg/kg (normal karaciğer fonksiyonunda) Hedef a. PTT normalin 1. 5 -3 katı Sitrat Kanama riski yüksek hastalarda 3 mmol sitart/l kan akımı (kan akımı 250 ml/dak ise 50 mmol/saat) venöz hattan kalsiyum infüzyonu yapılır Hedef ACT venöz hatta 200 ila 250 sn Direkt trombin inhibitörleri

ALTERNATİF ANTİKOAGÜLASYON • Bölgesel sitrat antikoagülasyonu • Heparinsiz hemodiyaliz

Bölgesel sitrat antikoagülasyonu – Arteryel hatta verilen sitrat kalsiyum ve magnezyumun çelasyonuna neden olur ve ekstrakorporeal dolaşımda koagülasyon kaskadını inhibe eder. • Venöz hat: 30 ml/h, SF ile seyreltilen % 10'luk kalsiyum klorür infüzyonu yapılır. • Arteriyel hat: 200 -250 ml/h hızla, % 10 dekstroz ile seyreltilen % 46'lık trisodyum sitrat çözeltisi infüzyonu • Kan geri verilmeden önce venöz hatta tekrar hedef normal düzeylerde yerine konduğundan iyonize kalsiyum yalnızca ekstrakorporeal dolaşımda düşüktür.

Bölgesel sitrat antikoagülasyonu – Diyaliz orderinde bazı değişiklikler gerekir: • 1. Diyalizatta bikarbonat konsantrasyonunu azaltmak gerekir (25 mmol/L, kalsiyumsuz). (intermitan HD’de sorun olmaz) • 2. Diyalizatta Na konsantrasyonunu azaltmalıdır. • 3. İyonize kalsiyum düzeyine göre sitrat ve kalsiyum infüzyonları modifiye edilir – A) Eğer venöz hatta (kalsiyum yerine konmadan önce) iyonize kalsiyum yeterince düşük değilse veya ACT çok kısaysa sitrat infüzyon hızı arttırılmalıdır. – B) Eğer arteriyel hatta (sitrat infüzyonundan önce) iyonize kalsiyum çok düşükse sistemik hipokalsemiden kaçınmak için kalsiyum infüzyonu yapılmalıdır – Düşük doz heparine göre kanama riski daha azdır – UFH ve LMWH e göre biouyumluluğu arttırır ve diyaliz membranında kan komponentlerinin birikimini önler – Kardiak aritmilere, hatta kalp durmasına yol açabilen metabolik bozukluklara yol açabilir – İzole UF ve tek iğneli diyalizde kullanılamaz

Heparinsiz hemodiyaliz – Yüksek kanama riski olanlar • • • Son üç gün içinde cerrahi müdahale geçiren hastalar Aktif kan kaybı (GIS kanama vb) Perikarditi olanlar Yeni kafa travması geçirenler Kanama diyatezi – Orta derecede riski olanlar • Tekrarlayan kanama hikayesi olanlar • Proliferatif diyabetik retinopatisi olanlar

Heparinsiz hemodiyaliz – Düşük trombojenik olan membranlar (polisulfon), yüksek UF katsayılı bir diyalizör, kısa tedavi süresi (2 -3 saat), UF kontrollü makina ve yüksek kan akım hızı ile (>250 ml/dak) mümkündür – Ekstrakorporeal sistem ara salin ile (25 -150 ml, arteriel hatta her 15 -30 dakikada bir enjekte edilir) yıkanır
- Slides: 70