Dveloppement dun score de risque de maladie veineuse










- Slides: 12

Développement d’un score de risque de maladie veineuse thromboembolique et de pathologie vasculaire placentaire : utilisation de la méthode DELPHI Equipe Strathege, C CHAULEUR CPF 7 novembre 2008

STRATHEGE PHRC 2005 n Objectif: construire un score de risque de MVTE et de PVP: toujours destiné aux non spécialistes éviter retard à la prise en charge n Méthode DELPHI: 20 experts français n Sélection des facteurs de risques dans la littérature n Regroupement de ces facteurs / niveau de risque n Pondération de ces facteurs n Attitude thérapeutique correspondant au niveau de pondération SYNTHESE CPF 7 novembre 2008

Antécédents d’événements thromboemboliques Cocher Score Antécédents d’événement thromboemboliques veineux 1. Antécédents thromboemboliques personnels multiples dont une proximale ou anticoagulants au long cours : 2. Antécédent thromboembolique personnel unique : 1. de TVP proximale ou d’embolie pulmonaire 1. de TVP distale 12 5 2 1. Si avec facteur déclenchant : grossesse, contraception, post-IVG, ou post-partum : +1 1. Si avec d’autre facteur déclenchant ( plâtre, voyage…): -2 3. Antécédents familiaux 1 er degré : idiopathiques ou multiples ou graves (menaçant le pronostic vital) : 2 4. Antécédents familiaux non idiopathiques ou non graves (TVP distale, ou facteur déclenchant ou après 60 ans) : 0 Antécédents d’événement thromboemboliques artériels 5. Antécédents AVC ou autres pathologies artérielles systémiques sans anticoagulant : CPF 7 novembre 2008 0 ASA

Thrombophilie Cocher Score 6. Déficit en antithrombine 10 7. Déficit en protéine C ou déficit en protéine S 4 1. Hétérozygote 3 2. Homozygote 5 3. Anomalies combinées 4 9. Elévation du facteur VIII et/ou Hyperhomocystéinémie 0 10. Présence d’Anticoagulants Circulants (ACC) et/ou d’Antiphospholipides (a. PL) avec ou sans Pathologie Vasculaire Placentaire : 9 11. Présence d’ACC et/ou d’a. PL et Thrombose artérielle et/ou veineuse : 12 8. Mutation facteur V Leiden ou mutation 20210 A du facteur II CPF 7 novembre 2008 ASA

Autres facteurs de risque Cocher Score 0 12. Multiparité >3 ou Varices ou séquelles post-phlébitiques, ou âge > 35 ans ou obésité ou lupus sans a. PL ni anticoagulant circulant Si le total des 12 facteurs est > 0, ajouter les points supplémentaires des PVP Pathologie vasculaire placentaire Cocher Points 13. MFIU ou RCIU vasculaire +2 ASA 14. Fausses Couches Spontanées répétées (> 3) ou FCS > 9 SA ou HRP : 0 ASA +1 ASA 15. Prééclampsie ou HELLP : CPF 7 novembre 2008

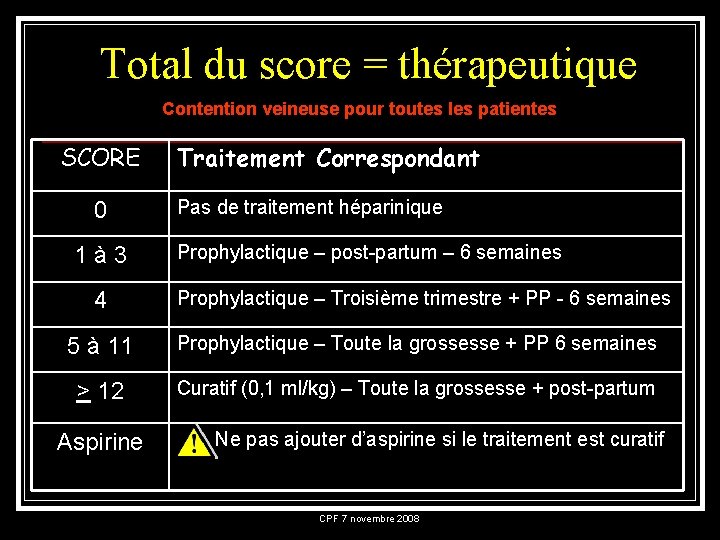
Total du score = thérapeutique Contention veineuse pour toutes les patientes SCORE 0 1à 3 4 Traitement Correspondant Pas de traitement héparinique Prophylactique – post-partum – 6 semaines Prophylactique – Troisième trimestre + PP - 6 semaines 5 à 11 Prophylactique – Toute la grossesse + PP 6 semaines > 12 Curatif (0, 1 ml/kg) – Toute la grossesse + post-partum Aspirine Ne pas ajouter d’aspirine si le traitement est curatif CPF 7 novembre 2008

Antécédents d’évènements thromboemboliques Cocher Score Antécédents d’évènement thromboemboliques veineux 1. Antécédents thromboemboliques personnels multiples dont une proximale ou anticoagulants au long cours : 2. Antécédent thromboembolique personnel unique : 1. de TVP proximale ou d’embolie pulmonaire 12 5 2 1. Si avec facteur déclenchant : grossesse, contraception, post-IVG, ou post-partum : +1 1. Si avec d’autre facteur déclenchant ( plâtre, voyage…): -2 2 0 TVP distale 1. de TVP distale 2 3. Antécédents familiaux 1 er degré : idiopathiques ou multiples ou graves (menaçant le pronostic vital) : Antécédents familiaux 1 eroudegré 4. Antécédents familiaux non idiopathiques non graves: (TVP distale, ou facteur déclenchant ou après 60 ans) : idiopathiques ou multiples ou graves Antécédents d’évènement thromboemboliques artériels (menaçant leoupronostic vital) : systémiques 5. Antécédents AVC autres pathologies artérielles sans anticoagulant : CPF 7 novembre 2008 2 0 ASA

Thrombophilie Cocher Score 6. Déficit en antithrombine 10 7. Déficit en protéine C ou déficit en protéine S 4 Mutation facteur V Leiden ou mutation 8. Mutation facteur V Leiden ou mutation 20210 A du facteur II : 1. Hétérozygote : 2. Homozygote 3. Anomalies combinées: Hétérozygote : 9. Elévation du facteur VIII et/ou Hyper homocystéinémie : 3 10. Présence d’Anticoagulants Circulants (ACC) et/ou d’Antiphospholipides (a. PL) avec ou sans Pathologie Vasculaire Placentaire : 11. Présence d’ACC et/ou d’a. PL et Thrombose artérielle et/ou veineuse : CPF 7 novembre 2008 3 5 4 0 9 12 ASA

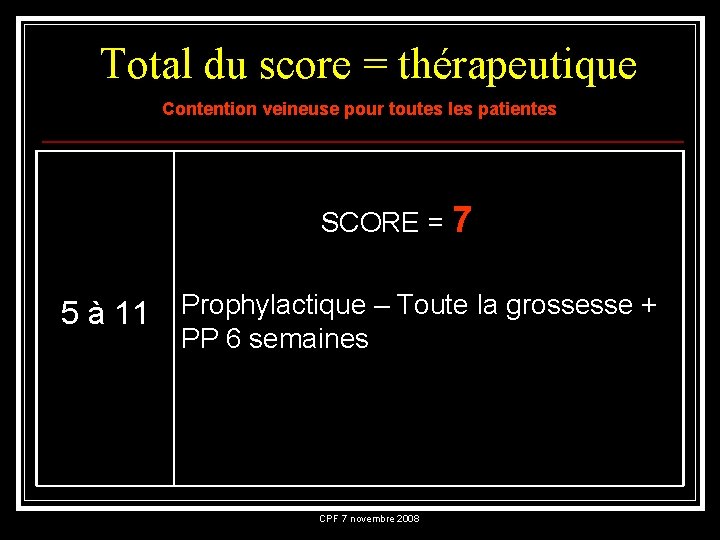
Total du score = thérapeutique Contention veineuse pour toutes les patientes SCORE = 7 5 à 11 Prophylactique – Toute la grossesse + PP 6 semaines CPF 7 novembre 2008

ACCP 2008 Ils suggèrent d’utiliser « an individualized risk assessment » . n RESPECT =Toutes les recommandations de Grade 1 A, 1 B, 1 C n Sinon toujours une des recommandations ACCP… n Intervention dans la score de la notion de distale/proximale et celle d’ Atcd familial n CPF 7 novembre 2008

Conclusions Validation n Etude multicentrique 23 centres Sud Est n Phase avant / après score n 2000 patientes à risque n Incidence avant/après n CPF 7 novembre 2008

Merci pour votre participation et votre attention CPF 7 novembre 2008