Dra Marina Gimeno Gonzlez Dra Ana Belen Morata
Dra. Marina Gimeno González. Dra. Ana Belen Morata Crespo. Dra. Isabel Herraiz Gaztesi. Unidad de Rehabilitación Cardiorespiratoria. Hospital Universitario Miguel Servet. Zaragoza

Avances en cuidados médicos Mayor supervivencia en UCI MAYOR DISCAPACIDAD • VMP • Sarcopenia • Desnutrición • PNP y Miopatía del paciente crítico • Otras complicaciones
Impacto de la inactividad en pacientes críticos

NUEVO TÉRMINO …. DEBILIDAD MUSCULAR ADQUIRIDA EN LA UNIDAD DE CUIDADOS INTENSIVOS ASOCIADA A : • Fallos en destete. • Riesgo de reintubación o traqueostomía. • Mayor estancia en UCI y Hospital. • Mayor mortalidad a los 180 días tras alta de la UCI. • Peor estado funcional. Limitación en las AVD. • Disminución de la capacidad de marcha. • Peor calidad de vida al alta. Sabrina Eggmann, et al. Effects of early combined endurance and resistance training in mechanically ventilated, critically ill patients: a study protocol for a randomised controlled trial. Trials 2016; 17: 403.

A LOS 3 MESES DEL ALTA DE LA UCI • Mayor debilidad muscular (Dinamómetro). • Disminución de la Función Física (6 MWT). • Disminución de la calidad de vida relacionada con la salud. FACTORES DE RIESGO • Uso de corticoides. • Sepsis.

SUPERVIVIENTES DE LA UCI A LOS 5 AÑOS Tras 5 años de alta de la UCI, comparándolos con un grupo control de igual edad y sexo tienen: • Peor situación funcional (dimensión física del SF-36) • Mayor deterioro psicológico. • Mayor mortalidad. • Peor Calidad de vida. (EQ-5 D)

¿Cómo disminuir estas consecuencias ? Intervención precoz de RHB ü Juultje Sommers, et al. Physiotherapy in the intensive care unit: an evidence-based, expert driven, practical statement and rehabiltation recommendations. Clinical Rehabilitation 2015; 29: 1051 -1063 üMehrholz et al. Fitness and mobility training in patients with Intensive Care Unit-acquired muscle weakness: study protocol for a randomised controlled trial. Trials 2016; 17: 559. .

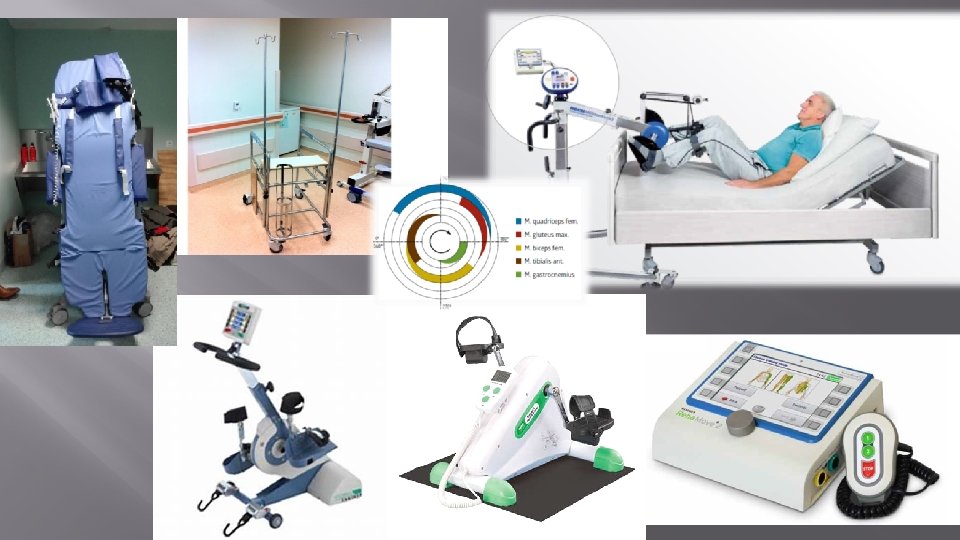
MOVILIZACIÓN PRECOZ EN UCI. ¿Que es? v v Serie progresiva actividades (tan pronto como sea posible en UCI) desde el e. ROM pasivo- activo deambulación. Intensificación- aplicación precoz del tto. físico (dentro de 2 a 5 ds ) , o ttos. específicos: - Movilización activa de pacientes que requieren VM - Nuevas técnicas : cicloergómetro / (ENS, FES)
PREGUNTAS CLAVE 1. 2. 3. 4. 5. 6. Que beneficios ? Cómo implementar el programa? Contraindicaciones/ Signos de alarma? Barreras Qué tipo de intervenciones son efectivas? De la teoría a la práctica clínica. .

BENEFICIOS DE LA MOVILIZACION PRECOZ EN LA UCI üReduce tiempo de destete. Mejora la función respiratoria. ü Reduce sarcopenia. ü Disminuye estancia en la UCI y en el Hospital. ü Reduce reingresos hospitalarios y mortalidad al año. ü Pacientes con VM : disminuye el tiempo con VM. ü Reduce costes. Mejora la calidad de vida al alta. § § § Lai CC, Chou W et al « Early mobilization reduces duration of mechanical ventilation and intensive care unit stay in patients with acute respiratory failure» Arch. Phys. Med and Rehabil. 2017, 98: 5 , 931 -939 Hester, J. M. et al «The economic and clinical impact of sustained use of a progressive mobility program in a Neuro-ICU» Critical Care Medicine, 2017 , 45: 6 , 1037 -1044 Corcoran J. R. et al « Early rehabilitation in the Medical and Surgical intensive care units for patients with and without mechanical ventilation. An interprofessional perfomance improvement project»

PREGUNTAS CLAVE 1. 2. 3. 4. 5. 6. Que beneficios ? Cómo implementar el programa? Contraindicaciones/ Signos de alarma? Barreras Qué tipo de intervenciones son efectivas? De la teoría a la práctica clínica. .

Como implementar el programa � � � Medios humanos: Equipo de RHB: médicos, terapéutas. Medios materiales: (Ciclos, Motomed , ENS, bipedestadores, andadores especiales) Tiempo asignado. Coordinación-comunicación con equipo UCI Herramientas de valoración/seguridad/ monitorización resultados.

Herramientas recomendadas en la Valoración ØValoración del S. Musculoesquelético: edema, atrofia muscular, contracturas, deformidades, úlceras, dolor. ØConciencia: Richmond Agitation Sedation Scale (RASS). ØColaboración: Standarized five questions (S 5 Q). ØRango de movimiento: Goniómetría. üFuerza muscular: Medical Research Council (MRC), Dinamometría ØTono Muscular: Escala modificada de Asworth (MAS) ØValoración de las Actividades: üTransferencias/ Marcha : DE Morton Mobility Index (DEMMI). üEsfuerzo: Borg. q Anna Christakou, PT, et al. Functional Assessment Scales in a General Intensive Care Unit. A review. Hospital Chronicles 2013; 8(4): 159 -166. q Juultje Sommers, Raoul HH Engelbert et al. Physiotherapy in the intensive care unit: an evidence-based, expert driven, practical statement and rehabiltation recommendations. Clinical Rehabilitation 2015; 29: 1051 -1063.

RED FLAGS PARA EL INICIO DE LA MOVILIZACION PRECOZ � Isquemia miocárdica reciente o arritmia inestable. � FC: < 40 o > 130 lpm. � TAS : < 60 o >180 mm. Hg. � TAD: < 50 ó > 110 mm. Hg. � Saturación de Oxígeno : <90%. � Frecuencia respiratoria : > 40/min. � Inotrópicos: /vasopresores (dosis elevadas) � Temperatura: >38, 5ºC; <36 ºC. � RASS (-4) (-5), 3, 4 (sedación profunda, severa agitación ) � Dolor intenso, fracturas, PIC > 20 cm. H 2 O ü Juultje Sommers, et al. Physiotherapy in the intensive care unit: an evidence-based, expert driven , practical statement and rehabiltation recommendations. Clinical Rehabilitation 2015; 29: 1051 -1063 üMehrholz et al. Firness and mobility training in patients with Intensive Care Unit-acquired muscle weakness: study protocolo for a rendomised controlled

PREGUNTAS CLAVE 1. 2. 3. 4. 5. 6. Que beneficios ? Cómo implementar el programa? Contraindicaciones/ Signos de alarma? Con que barreras nos encontramos? Qué tipo de intervenciones son efectivas? De la teoría a la práctica clínica. .
barreras

BARRERAS PARA LA REHABILITACIÓN o o Dispositivo de acceso vascular. Tubo endotraqueal. Sedación. Procedimientos invasivos el día de la terapia. EVITABLES o Tiempo requerido. o Personal. o Costes. o o Inestabilidad respiratoria. Inestabilidad hemodinámica. Inestabilidad neurológica Obesidad
PREGUNTAS CLAVE 1. 2. 3. 4. 5. 6. Que beneficios ? Cómo implementar el programa? Contraindicaciones/ Signos de alarma? Con que barreras nos encontramos? Qué tipo de intervenciones son efectivas? De la teoría a la práctica clínica. .


EJERCICIO AERÓBICO CICLOERGÓMETRO NO PREVIENE los efectos agudos de la estancia prolongada en UCI. En pacientes colaboradores Pero al ALTA • Mayor capacidad de ejercicio. ( > distancia recorrida en 6 MWT) • Mayor fuerza en EEII. • Mayor calidad de vida (Función física SF-36). Chris Burtin, PT, et al. Early exercise in critically ill patients enhances short-term functional recovery. Crit care Med 2009; 37: 2499 -2505.

ENTRENAMIENTO DE FUERZA • Programa INDIVIDUALIZADO de ejercicios para las EESS y EEII. • Aumento progresivo de la intensidad según tolerancia.
TERAPIA RESPIRATORIA • Técnicas de permeabilización de la vía aérea. • Entrenamiento musculatura inspiratoria y espiratoria.

TERAPIA OCUPACIONAL Aprovechar las ventanas de sedación para reentrenar en las AVD. Schweickert, W. D el al. « Early physical and occupational therapy in mechanically ventilatedm, criticaly ill patients: a randomised controlled trial «. Lancet 2009 , 373: 1874 -82.
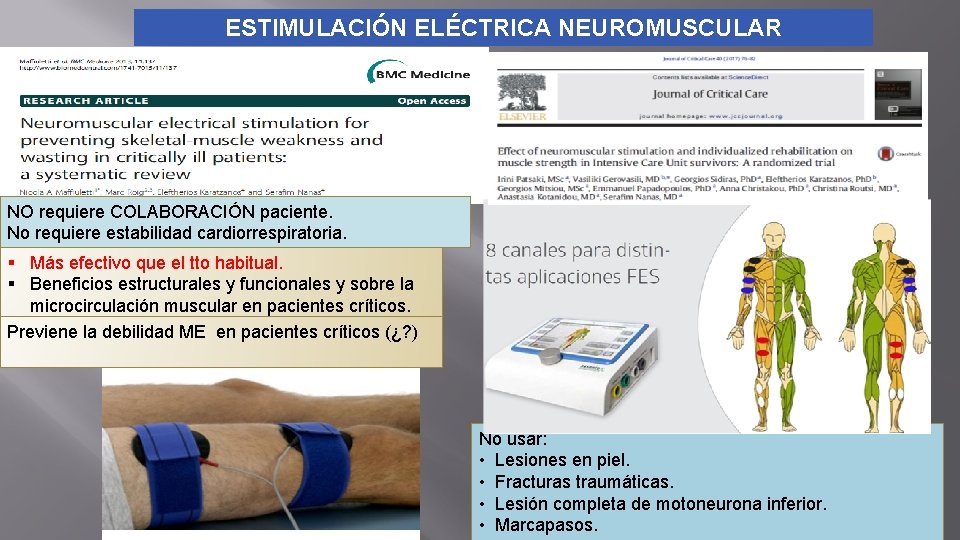
ESTIMULACIÓN ELÉCTRICA NEUROMUSCULAR NO requiere COLABORACIÓN paciente. No requiere estabilidad cardiorrespiratoria. § Más efectivo que el tto habitual. § Beneficios estructurales y funcionales y sobre la microcirculación muscular en pacientes críticos. Previene la debilidad ME en pacientes críticos (¿? ) No usar: • Lesiones en piel. • Fracturas traumáticas. • Lesión completa de motoneurona inferior. • Marcapasos.
PREGUNTAS CLAVE 1. 2. 3. 4. Que beneficios ? Cómo implementar el programa? Contraindicaciones/ Signos de alarma? 5. Con que barreras nos encontramos? Qué tipo de intervenciones son efectivas? 6. De la teoría a la práctica clínica. .


Paciente no colabora, no responde RASS Score< -2 S 5 Q<3 v v v Ejercicio pasivo: 5 reps/artc. Sets: 1 Frecuencia: 1 v/d Estiramiento: 20 min. Ciclo pasivo: 20 min. NMES: duración : 60 min. Intensidad: 45 Hz. Frecuencia: diaria CP cada 3 h/d Férulas: 2 hs. On 2 hs. OFF ü Juultje Sommers, et al. «Physiotherapy in the intensive care unit: an evidence-based, expert driven, practical statement and rehabilitation recommendations. » Clinical Rehabilitation 2015; 29: 1051 -1063

Paciente reactivo y colaborador RASS score > -2 S 5 Q>2 Ejercicio activo Sets: 3 6 -8 reps. frecuencia : 1 -2 v/día Progresión : duración y repeticiones hs 10. Sets de 1 a 3. Intensidad : BORG 11 a 13. Frecuencia : de 1 -2 veces/d Entrenamiento AVD: equilibrio, bipedestación , marcha Movilización fuera de la cama Cicloergómetro : Duración : , progresión interválica hasta 20 minutos/ día ü Juultje Sommers, et al. Physiotherapy in the intensive care unit: an evidence-based, expert driven, practical statement and rehabiltation recommendations. Clinical Rehabilitation 2015; 29: 1051 -1063

� Inicio MP dentro de 72 hs con VM y estable hemodinámicamente. 2 v/d - 5 d/s - 30 ms. (familia) -Reducción tiempo VM , - Reducción estancia Uci. § Lai CC, Chou W et al « Early mobilization reduces duration of mechanical ventilation and intensive care unit stay in patients with acute respiratory failure» Arch. Phys. Med and Rehabil. 2017, 98: 5 , 931 -939 § Ntoumenopoulos G. « Rehabilitation during mechanical ventilation: Review of the recent literature. » Intensive Crit care Nur 2015 31(3) : 125 -132

Conclusiones 1. - La evidencia científica avala la MP en las U. de cuidados intensivos. Es segura y eficaz. 2. - La MP se asocia a: disminución pérdida muscular, menor estancia en UCI y H < reingresos. Disminución del gasto. 3. - El cuidado óptimo del paciente requiere: a. - Intervención RHB precoz. b. - Colaboración y trabajo efectivo entre el equipo de RHB y equipo UCI y otras especialidades involucradas c. - Valoración comprensiva y tratamientos a la medida del paciente. 4. - Se requieren estudios sobre los tipos más adecuados de programa que contribuyan a mejorar resultados y disminuir variabilidad clinica.
� Para seguir aprendiendo …

GRACIAS Email: marina. gimeno@gmail. com

- Slides: 35