Dr Gabriel Olveira Fuster Unidad de Nutricin Clnica

Dr. Gabriel Olveira Fuster Unidad de Nutrición Clínica y Dietética UGC Endocrinología y Nutrición Hospital Regional Universitario Carlos Haya. Málaga

Objetivos de la intervención nutricional en la IRC § Prevenir/tratar la desnutrición calórico-proteica § Evitar alteraciones electrolíticas: K, P, Ca, Mg § Reducir los trastornos metabólicos (osteodistrofia renal, acidosis…) § Atenuar la progresión de la enfermedad en pacientes prediálisis § Mejorar la calidad de vida § Disminuir la morbi - mortalidad
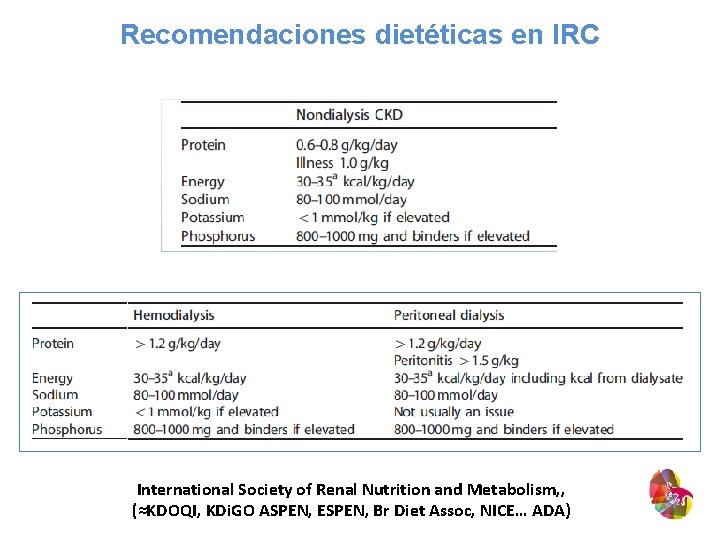
Recomendaciones dietéticas en IRC International Society of Renal Nutrition and Metabolism, , (≈KDOQI, KDi. GO ASPEN, ESPEN, Br Diet Assoc, NICE… ADA)
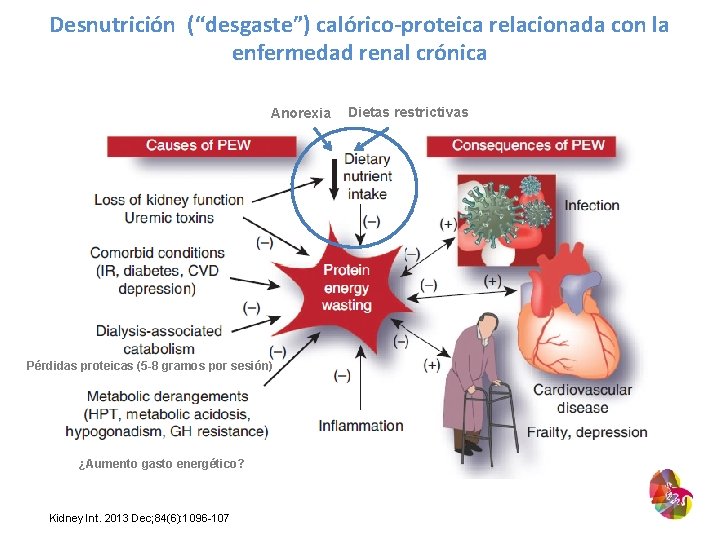
Desnutrición (“desgaste”) calórico-proteica relacionada con la enfermedad renal crónica Anorexia Pérdidas proteicas (5 -8 gramos por sesión) ¿Aumento gasto energético? Kidney Int. 2013 Dec; 84(6): 1096 -107 Dietas restrictivas
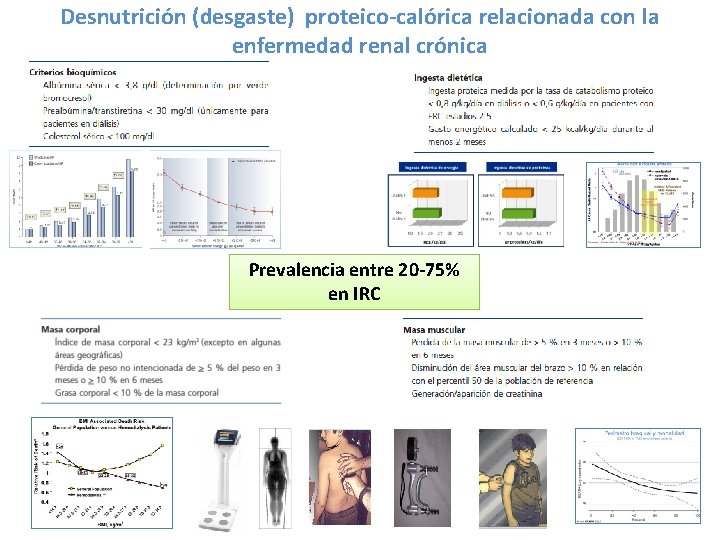
Desnutrición (desgaste) proteico-calórica relacionada con la enfermedad renal crónica Prevalencia entre 20 -75% en IRC
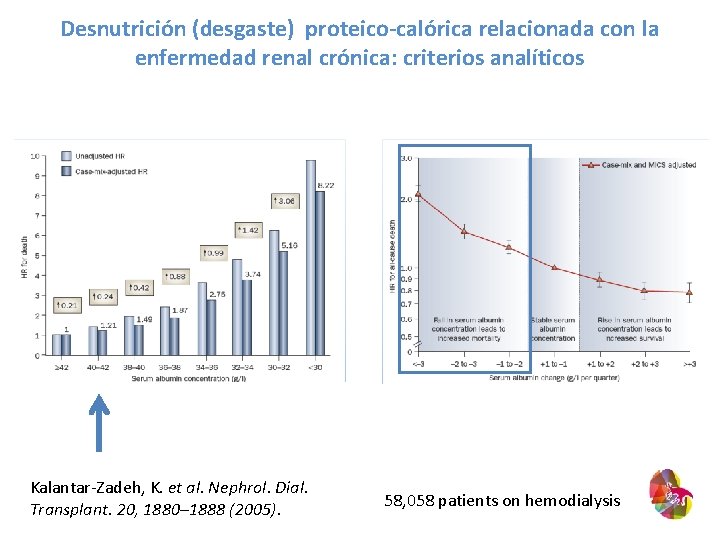
Desnutrición (desgaste) proteico-calórica relacionada con la enfermedad renal crónica: criterios analíticos Kalantar-Zadeh, K. et al. Nephrol. Dial. Transplant. 20, 1880– 1888 (2005). 58, 058 patients on hemodialysis
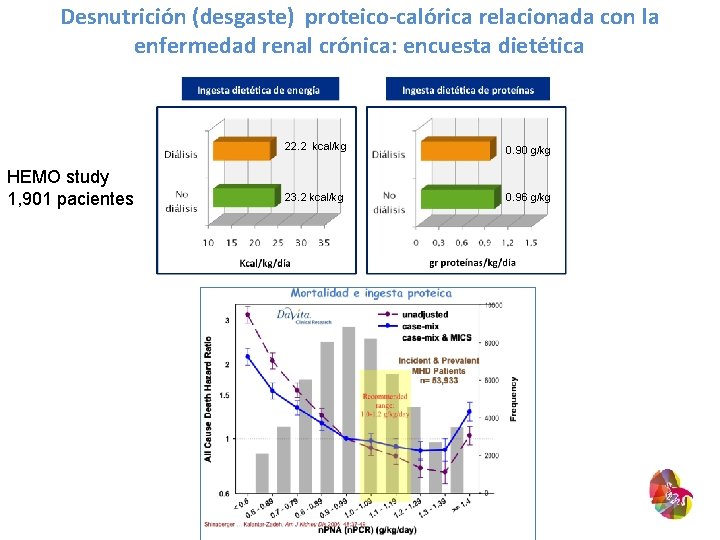
Desnutrición (desgaste) proteico-calórica relacionada con la enfermedad renal crónica: encuesta dietética HEMO study 1, 901 pacientes 22. 2 kcal/kg 0. 90 g/kg 23. 2 kcal/kg 0. 96 g/kg
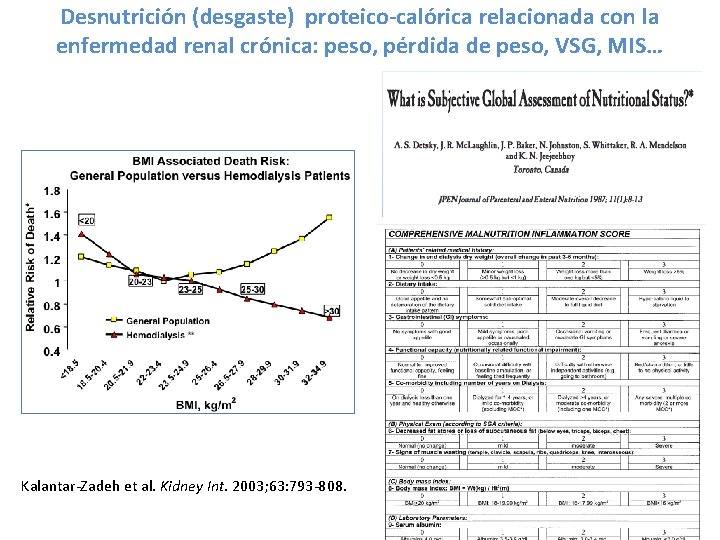
Desnutrición (desgaste) proteico-calórica relacionada con la enfermedad renal crónica: peso, pérdida de peso, VSG, MIS… Kalantar-Zadeh et al. Kidney Int. 2003; 63: 793 -808.
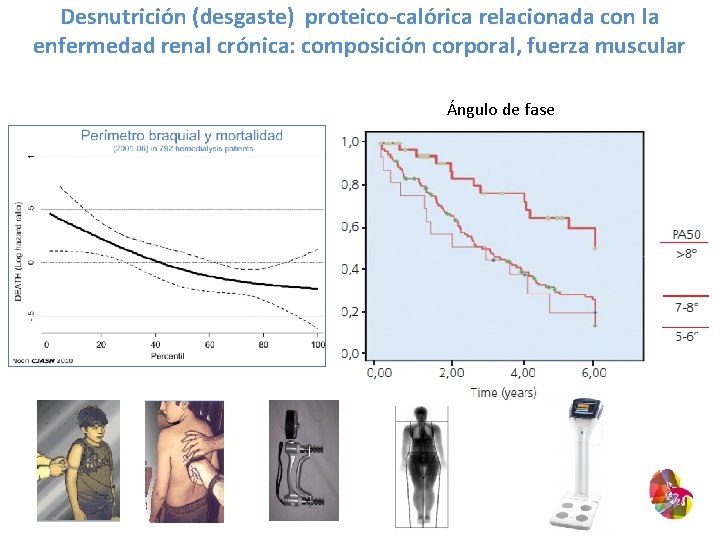
Desnutrición (desgaste) proteico-calórica relacionada con la enfermedad renal crónica: composición corporal, fuerza muscular Ángulo de fase Mortalidad Ángulo de fase
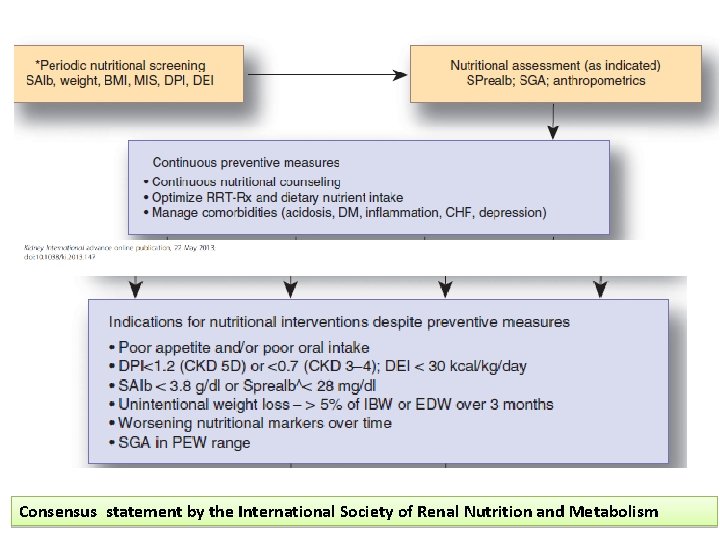
Consensus statement by the International Society of Renal Nutrition and Metabolism

Suplementos orales nutricionales (SON) Son fórmulas químicamente definidas para consumo oral, integrados por uno o varios nutrientes que suelen contener vitaminas y minerales, y que están diseñados para complementar los alimentos de origen ordinario. En España, según la legislación, para poder ser financiados deben ser “fórmulas completas” (requerimientos totales como única fuente nutricional) o módulos nutricionales

Fórmulas para IRC carácterísticas Concentradas (1, 8 -2 kcal/ml) Hidratos de carbono De índice glucémico bajo Fibra soluble +/Alto porcentaje de grasa monoinsaturada, W 3 Proteínas de suero láctico (AA ramificados ) Bajas en minerales (sodio, potasio, fósforo, magnesio) Enriquecidas en vitaminas grupo B y antioxidantes Reducidas en vitamina A
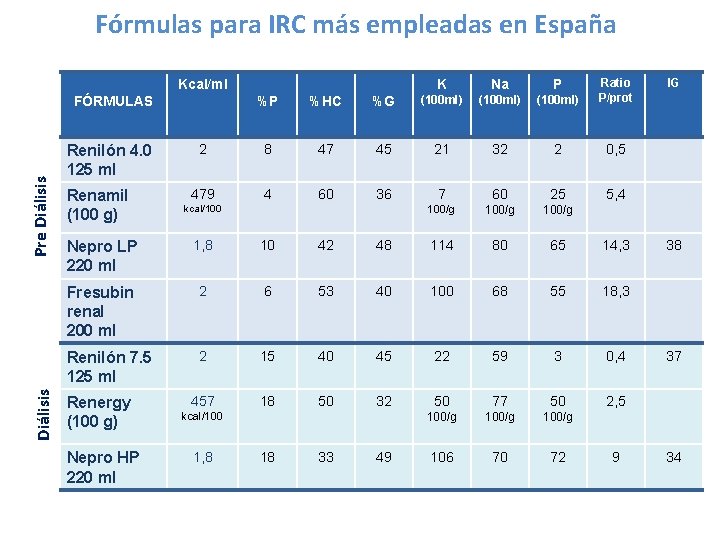
Fórmulas para IRC más empleadas en España %P %HC %G (100 ml) Ratio P/prot 2 8 47 45 21 32 2 0, 5 479 4 60 36 7 60 25 5, 4 100/g Kcal/ml Diálisis Pre Diálisis FÓRMULAS Renilón 4. 0 125 ml Renamil (100 g) kcal/100 K Na P Nepro LP 220 ml 1, 8 10 42 48 114 80 65 14, 3 Fresubin renal 200 ml 2 6 53 40 100 68 55 18, 3 Renilón 7. 5 125 ml 2 15 40 45 22 59 3 0, 4 457 18 50 32 50 77 50 2, 5 100/g 106 70 72 Renergy (100 g) Nepro HP 220 ml kcal/100 1, 8 18 33 49 9 IG 38 37 34

Otros productos nutricionales
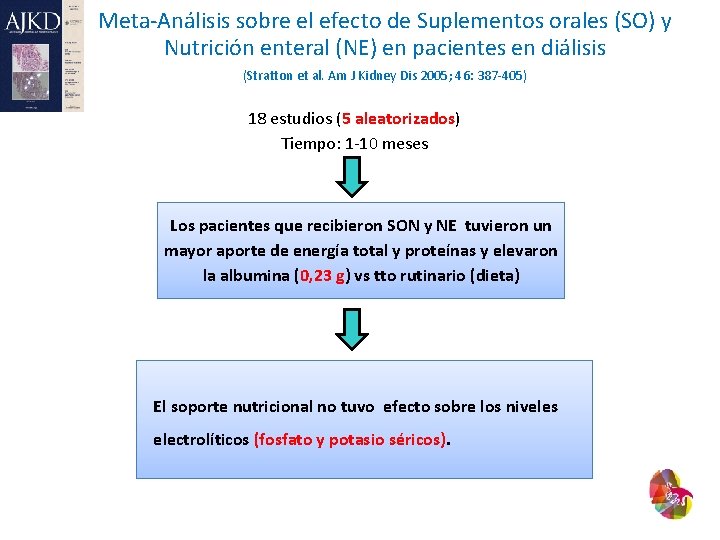
Meta-Análisis sobre el efecto de Suplementos orales (SO) y Nutrición enteral (NE) en pacientes en diálisis (Stratton et al. Am J Kidney Dis 2005; 46: 387 -405) 18 estudios (5 aleatorizados) Tiempo: 1 -10 meses Los pacientes que recibieron SON y NE tuvieron un mayor aporte de energía total y proteínas y elevaron la albumina (0, 23 g) vs tto rutinario (dieta) El soporte nutricional no tuvo efecto sobre los niveles electrolíticos (fosfato y potasio séricos).
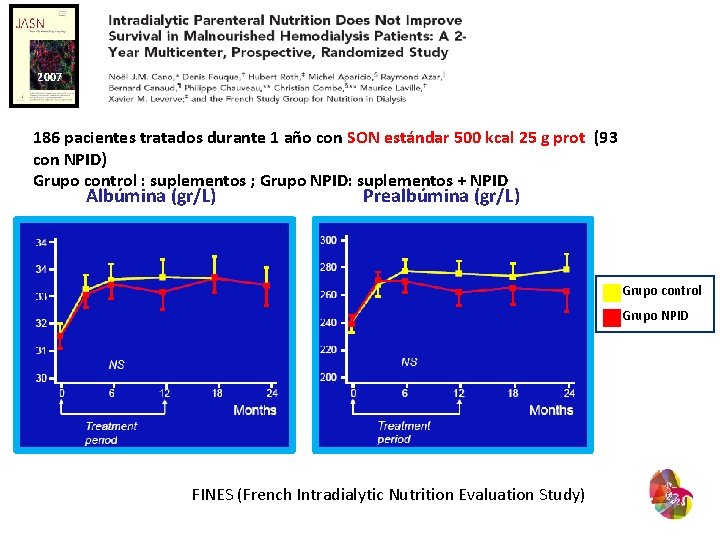
2007 186 pacientes tratados durante 1 año con SON estándar 500 kcal 25 g prot (93 con NPID) Grupo control : suplementos ; Grupo NPID: suplementos + NPID Albúmina (gr/L) Prealbúmina (gr/L) Grupo control Grupo NPID FINES (French Intradialytic Nutrition Evaluation Study)
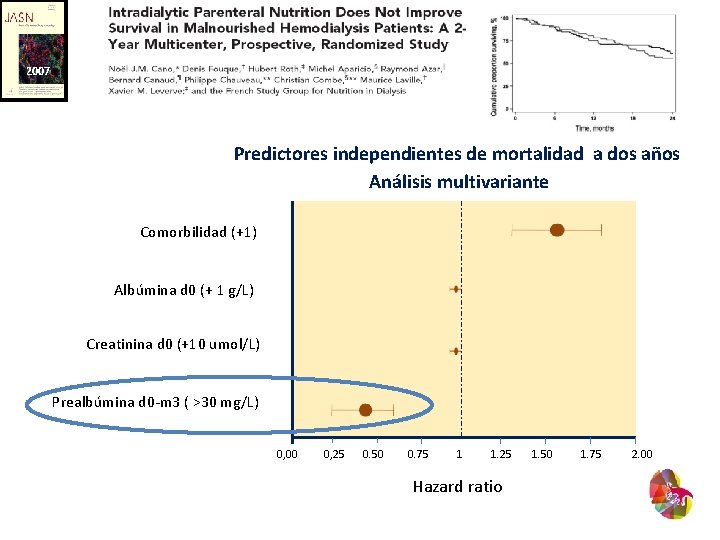
2007 Predictores independientes de mortalidad a dos años Análisis multivariante Comorbilidad (+1) Albúmina d 0 (+ 1 g/L) Creatinina d 0 (+10 umol/L) Prealbúmina d 0 -m 3 ( >30 mg/L) 0, 00 0, 25 0. 50 0. 75 1 1. 25 Hazard ratio 1. 50 1. 75 2. 00
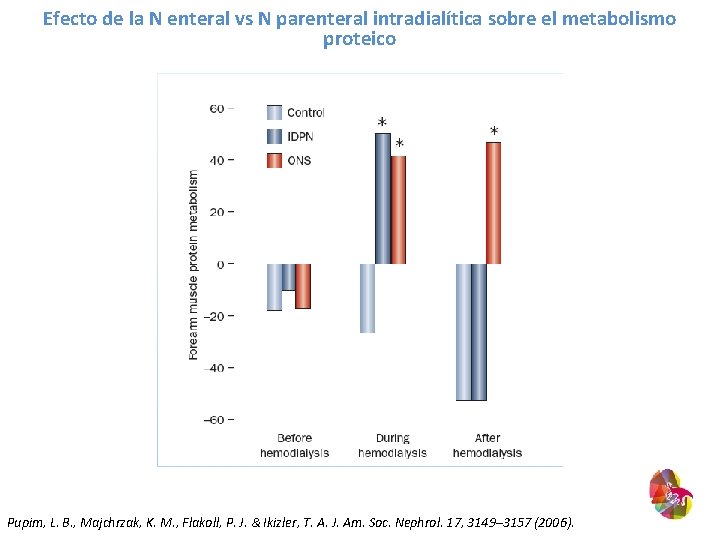
Efecto de la N enteral vs N parenteral intradialítica sobre el metabolismo proteico Pupim, L. B. , Majchrzak, K. M. , Flakoll, P. J. & Ikizler, T. A. J. Am. Soc. Nephrol. 17, 3149– 3157 (2006).
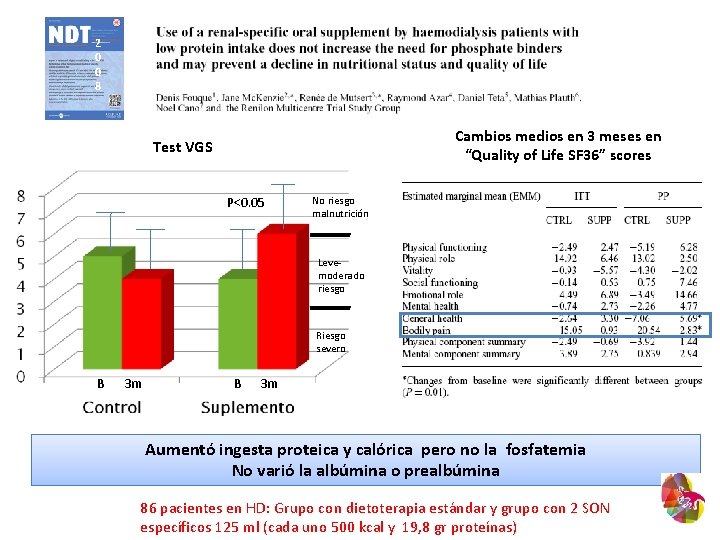
2 0 0 8 Cambios medios en 3 meses en “Quality of Life SF 36” scores Test VGS P<0. 05 No riesgo malnutrición Levemoderado riesgo Riesgo severo B 3 m Aumentó ingesta proteica y calórica pero no la fosfatemia No varió la albúmina o prealbúmina 86 pacientes en HD: Grupo con dietoterapia estándar y grupo con 2 SON específicos 125 ml (cada uno 500 kcal y 19, 8 gr proteínas)

Suplementación intradialítica Específicos No específicos
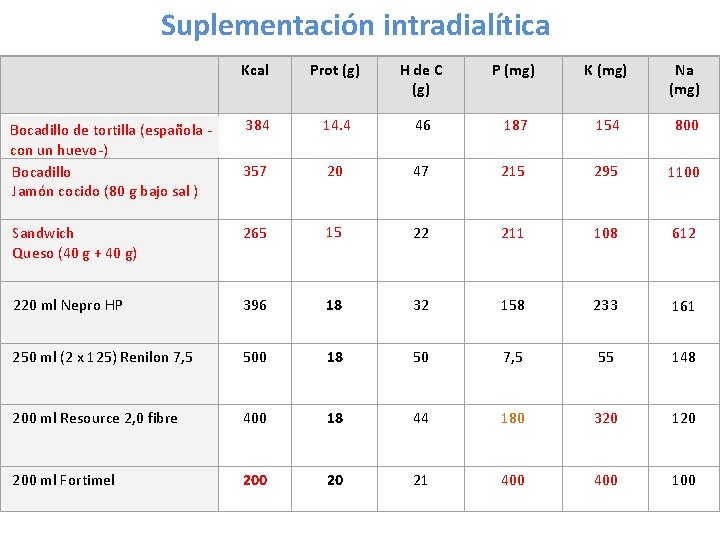
Suplementación intradialítica Kcal Prot (g) H de C (g) P (mg) K (mg) Na (mg) 384 14. 4 46 187 154 800 357 20 47 215 295 1100 Sandwich Queso (40 g + 40 g) 265 15 22 211 108 612 220 ml Nepro HP 396 18 32 158 233 161 250 ml (2 x 125) Renilon 7, 5 500 18 50 7, 5 55 148 200 ml Resource 2, 0 fibre 400 18 44 180 320 120 200 ml Fortimel 200 20 21 400 100 Bocadillo de tortilla (española con un huevo-) Bocadillo Jamón cocido (80 g bajo sal )

Mejoran el estado nutricional, calidad de vida No se miden variables de morbimortalidad
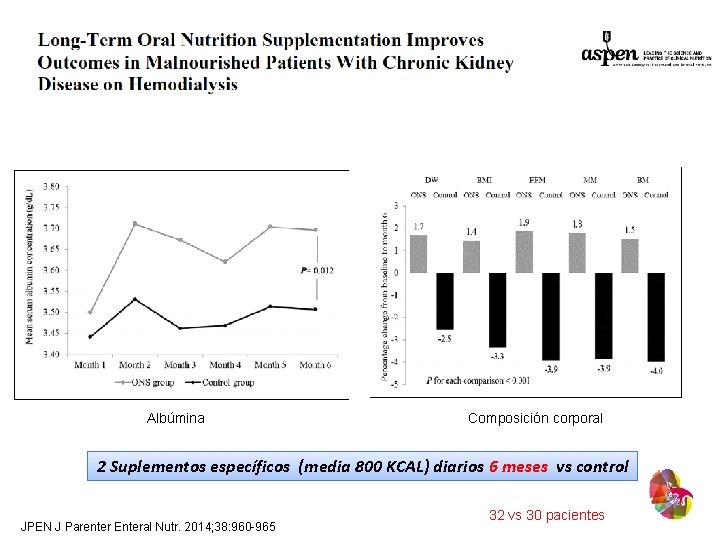
Albúmina Composición corporal 2 Suplementos específicos (media 800 KCAL) diarios 6 meses vs control JPEN J Parenter Enteral Nutr. 2014; 38: 960 -965 32 vs 30 pacientes
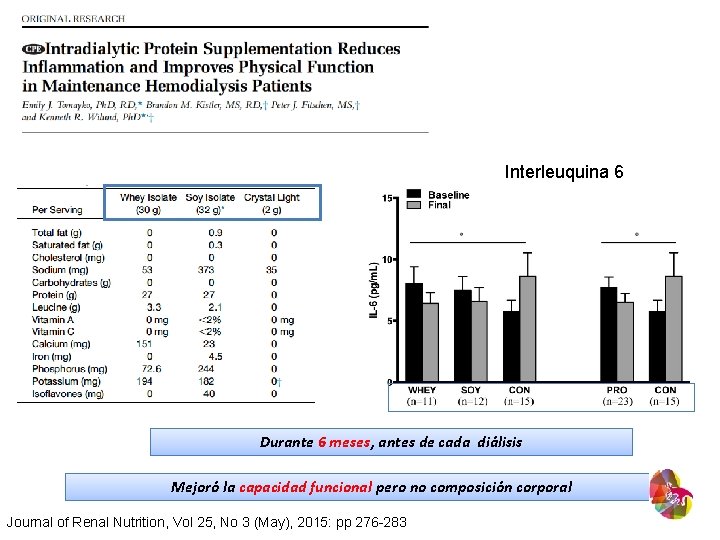
Interleuquina 6 Durante 6 meses, antes de cada diálisis Mejoró la capacidad funcional pero no composición corporal Journal of Renal Nutrition, Vol 25, No 3 (May), 2015: pp 276 -283
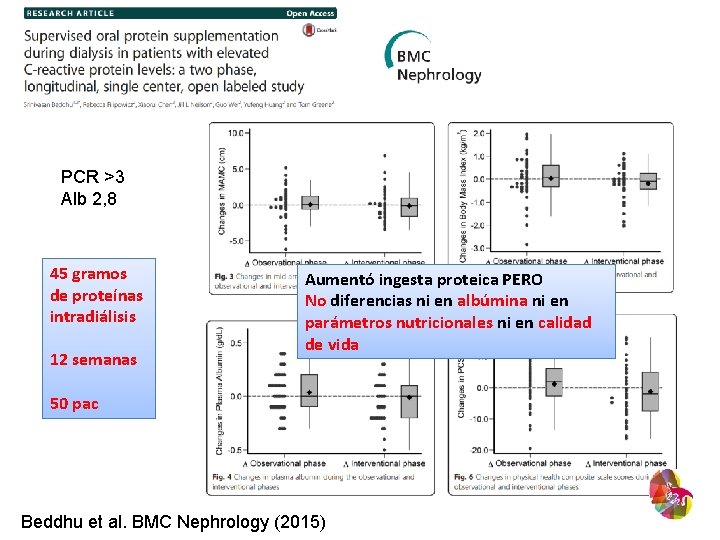
PCR >3 Alb 2, 8 45 gramos de proteínas intradiálisis 12 semanas Aumentó ingesta proteica PERO No diferencias ni en albúmina ni en parámetros nutricionales ni en calidad de vida 50 pac Beddhu et al. BMC Nephrology (2015)
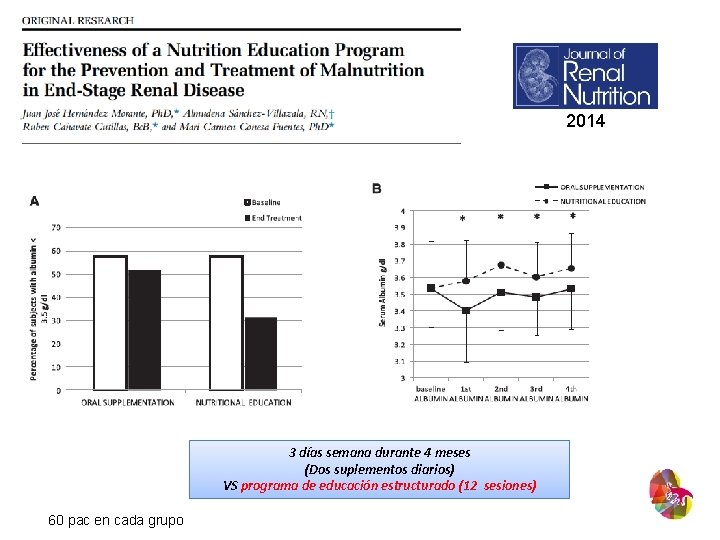
2014 3 días semana durante 4 meses (Dos suplementos diarios) VS programa de educación estructurado (12 sesiones) 60 pac en cada grupo
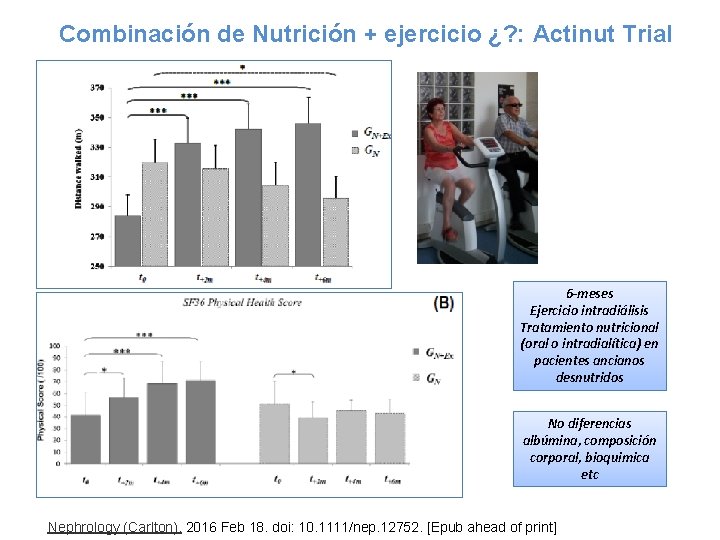
Combinación de Nutrición + ejercicio ¿? : Actinut Trial 6 -meses Ejercicio intradiálisis Tratamiento nutricional (oral o intradialítica) en pacientes ancianos desnutridos No diferencias albúmina, composición corporal, bioquimica etc Nephrology (Carlton). 2016 Feb 18. doi: 10. 1111/nep. 12752. [Epub ahead of print]
Ningún estudio aleatorizado, controlado y prospectivo valora adecuadamente morbimortalidad Solo parámetros intermedios: Estado nutricional Medidas analíticas Calidad de vida
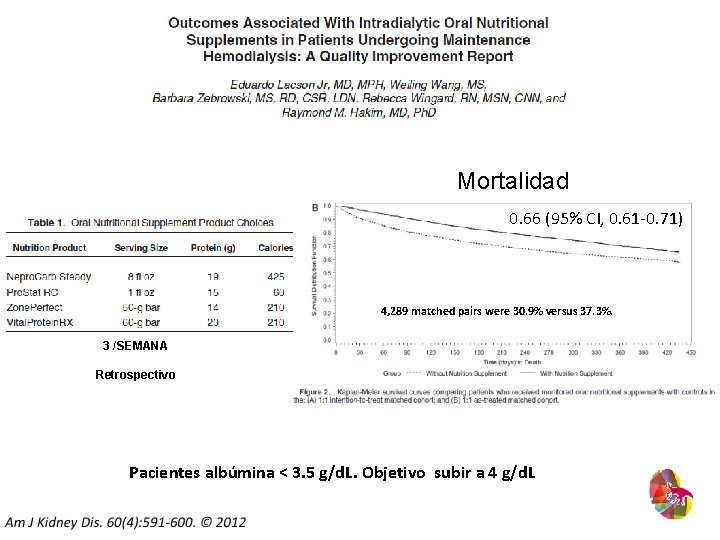
Mortalidad 0. 66 (95% CI, 0. 61 -0. 71) 4, 289 matched pairs were 30. 9% versus 37. 3%. 3 /SEMANA Retrospectivo Pacientes albúmina < 3. 5 g/d. L. Objetivo subir a 4 g/d. L
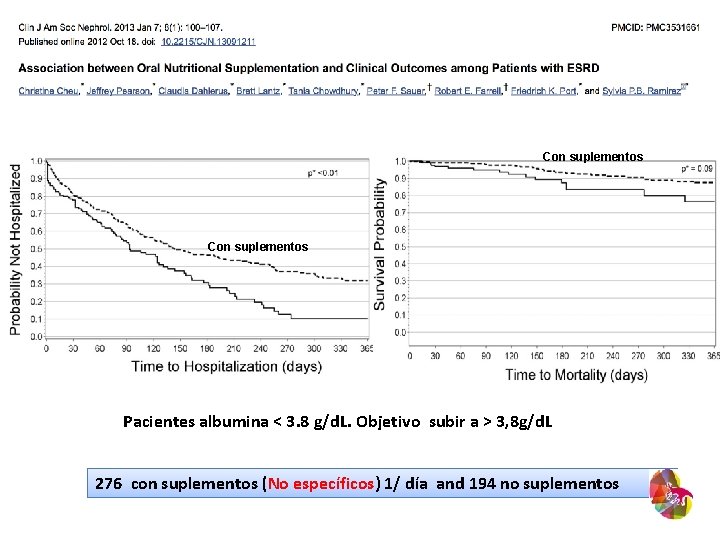
Con suplementos Pacientes albumina < 3. 8 g/d. L. Objetivo subir a > 3, 8 g/d. L 276 con suplementos (No específicos) 1/ día and 194 no suplementos

Efectos de la intervención nutricional con SON en pacientes con IRC en prediálisis î Milovanov et al: 200 pacientes con ERC estadío III-IV y dieta hipocalórica. Grupo 1 (GNF) y Grupo 2 (Enf. sistémicas) reciben suplemento hipercalórico y cetoanálogos (KAD) o proteínas vegetales vs Grupo control durante 48 meses. Mejora del estatus nutricional sin empeoramiento del GFR. Ter Arkh 2009; 81: 52 -7. î Mircescu et al: 53 pacientes con GFR<30 ml/min/1. 73 m 2 y proteinuria<1 gr/g creat, tratados con dieta hipoproteica. Grupo 1 recibe dieta 0, 3 gr prot/kg/d + suplemento de proteínas vegetales y KAD vs Grupo 2, que recibía 0, 6 gr prot/kg/d. Mejoría del grupo 1 del estatus nutricional, de niveles de bicarbonato y de alteraciones mtb P-Ca. J Ren Nutr 2007; 17: 179 -88. îMontes-Delgado et al : 33 pacientes con ERC estadío III-IV con dieta hipoproteica (0, 6 gr/kg/d). A un grupo vs control se le suministra un SON específico hipercalórico e hipoproteico durante 6 meses y tienen mejoría de parámetros nutricionales y menor descenso del GFR y mejor cumplimiento dieta. Rev Clin Esp 1998; 198: 580 -6.

Patologías subsidiarias de recibir nutrición enteral domiciliaria financiada por el sistema Nacional de Salud 3. Pacientes con requerimientos especiales de energía y/o nutrientes: 4. Situaciones clínicas cuando cursan con desnutrición severa: 3. 1 Síndromes de malabsorción severa: 3. 1. 1 Síndrome de intestino corto severo. 3. 1. 2. Diarrea intratable de origen autoinmune. 3. 1. 3. Linfoma. 3. 1. 4. Esteatorrea posgastrectomía. 3. 1. 5. Carcinoma de páncreas. 3. 1. 6 Resección amplia pancreática. 3. 1. 7. Insuficiencia vascular mesentérica. 3. 1. 8 Amiloidosis. 3. 1. 9 Esclerodermia. 3. 1. 10 Enteritis eosinofílica. 3. 2 Intolerancias digestivas a grasas: Enfermedad de Swaschsman, linfangiectasia intestinal y deficiencia primaria de apolipoproteína B. 3. 3 Enfermedades peroxisomales hereditarias. 3. 4 Alergia o intolerancia diagnosticada a proteínas de leche de vaca en lactantes, hasta dos años si existe compromiso nutricional. 3. 5 Pacientes desnutridos que van a ser 4. 1 Enfermedad inflamatoria intestinal: Colitis ulcerosa y enfermedad de Crohn. 4. 2 Caquexia cancerosa por enteritis crónica por tratamiento quimio y/o radioterápico. 4. 3 Patología médica infecciosa que comporta malabsorción severa: SIDA. 4. 4 Fibrosis quística. 4. 5 Fístulas enterocutáneas de bajo débito. 4. 6 Insuficiencia renal infantil que compromete el crecimiento del paciente. No se contempla la I renal del adulto ¡¡¡¡¡¡ sometidos a cirugía mayor programada o trasplantes.

Conclusiones • Los suplementos nutricionales parecen mejorar el estado nutricional en pacientes desnutridos en hemodiálisis (peso, composición corporal), calidad de vida y función. • Mejoran parámetros de laboratorio de valor pronóstico (albúmina, prealbúmina, inflamación) • Sin empeoramiento de alteraciones analíticas (fósforo, potasio). • No se conoce bien su efecto sobre morbimortalidad (faltan estudios) Las pruebas son de moderada a baja calidad En prediálisis las pruebas son de muy baja calidad

Dr. Gabriel Olveira Fuster Unidad de Nutrición Clínica y Dietética UGC Endocrinología y Nutrición Hospital Regional Universitario Carlos Haya. Málaga
- Slides: 34