Dr Alejandro Morales Lpez Ginecologa y Obstetricia Es

Dr. Alejandro Morales López Ginecología y Obstetricia

� Es el crecimiento anormal y desordenado de células del epitelio de los conductos o lobulillos mamarios y que tienen la capacidad de diseminarse.
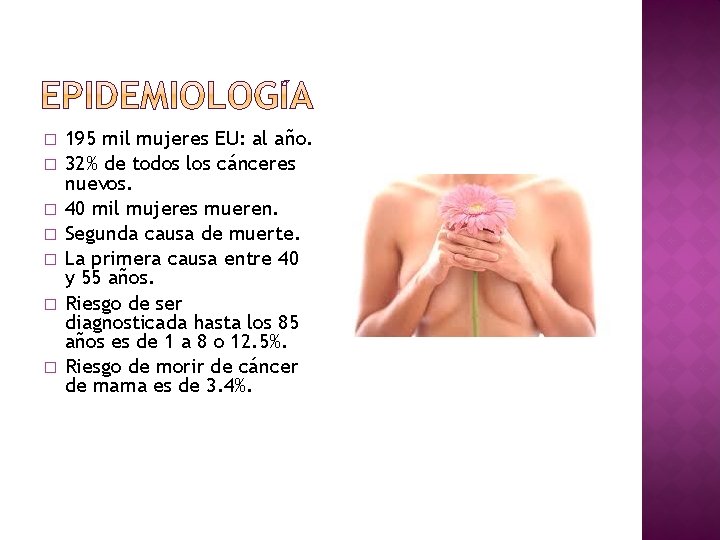
� � � � 195 mil mujeres EU: al año. 32% de todos los cánceres nuevos. 40 mil mujeres mueren. Segunda causa de muerte. La primera causa entre 40 y 55 años. Riesgo de ser diagnosticada hasta los 85 años es de 1 a 8 o 12. 5%. Riesgo de morir de cáncer de mama es de 3. 4%.
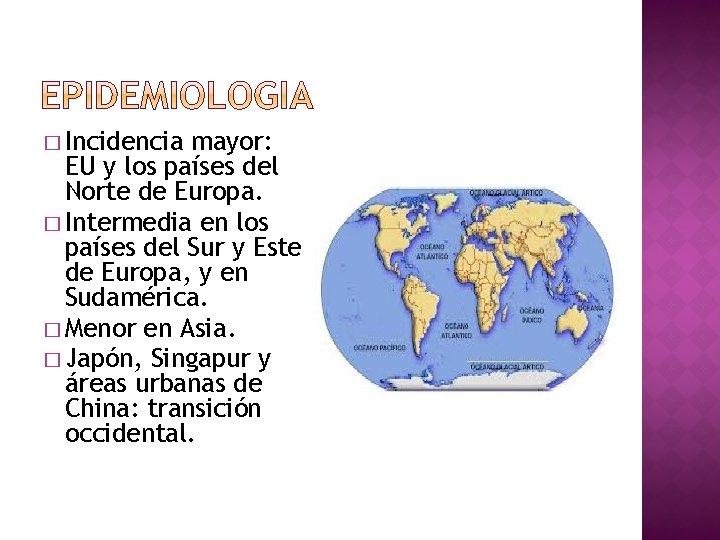
� Incidencia mayor: EU y los países del Norte de Europa. � Intermedia en los países del Sur y Este de Europa, y en Sudamérica. � Menor en Asia. � Japón, Singapur y áreas urbanas de China: transición occidental.

� � � � Extremadamente raro en mujeres menores de 20 años. Poco frecuente en menores de 30 años. Considerables antes de los 50 años. 25 por cada 100 mil entre los 30 y 34 años. 198 por cada 100 mil entre 45 y 49 años. 45 -50 años disminuye. 70 -74 años aumenta hasta 476 por cada 100 mil.

� Más riesgo con mayor posición socioeconómica. � Asiáticas, hispanas e indias americanas es menor.

� Historia familiar: � Aumenta dos veces por cada familiar de primer grado. � RR madre antes de los 40 años 2. 1 � RR madre después de los 70 años 1. 5 � Madre y hermana RR 2. 5

� Ser portador de los genes BRCA 1 y BRCA 2 � Edad: aumento del riesgo después de los 40 años. � Menarca temprana: igual o menor a los 12 años.

� Menopausia tardía: igual o mayor a los 55 años. � Ooforectomía bilateral antes de los 45 años: disminuye la mitad del riesgo. � Media: riesgo aumenta un 3% por año de retraso de la edad de aparición de la menopausia.

Uso de Terapia Hormonal de Reemplazo. � Metaanálisis: pequeño o nulo aumento del riesgo. (RR de 1. 14) � Duración: 30 -45% con más de 5 años de uso. � Más delgadas mayor riesgo. � Actúan en fases muy tardías. � Tumores ya presentes pero que no se han dx. �

� Exposición a radiación ionizante. (en tórax). � Alcohol: asociación positiva. � Mujeres 35 y 44 g-día: RR 1. 32 � Riesgo aumenta en un 7. 1 % por cada 10 g-día. � Cafeína: enfermedad benigna.

� Obesidad y sedentarismo. � Tejido adiposo: principal fuente de estrógeno � Postmenopáusicas obesas: mayor riesgo. � Densidad mamográfica aumentada.

Nuliparidad � 40 -45 años de edad. � Edad más temprana en el momento del primer embarazo: menor riesgo. � Embarazo a término después de los 35 años.

Número de hijos � Mayor numero de hijos menor riesgo. � Cada hijo después del primero reduce el riesgo. � Partos menos espaciados reducen riesgo.

� Lactancia � Más frecuente y prolongada: menos riesgo. � Reducción del 50% mujeres que han lactado durante 2 años o más. � Lactancia exclusiva es muy reducida. � Prolongado es menor. � 60% lactancia y 27% hasta los 6 meses.

� Hiperplasia mamaria (biopsia) � Cáncer de mama previo

� Ejercicio. � Niñas jóvenes se retrasa la edad de la menarquia. � Aumento de peso en posmenopáusicas.

� Lactancia materna (disminución del 4% por año de lactancia) � Tener un embarazo a término antes de los 20 años. � Menopausia antes de los 35 años.

� Ablación ovárica u ooforectomía bilateral (reducción del riesgo en portadoras BRCA 1 y BRCA 2). � Quimioprofilaxis con tamoxifeno (BRCA 1 y BRCA 2) � Mastectomía profiláctica.
� Tabaquismo. � Empezar a fumar en la adolescencia. � Tabaquismo pasivo: más actividad carcinogénica. � Exposición a insecticidas.

� Aborto. � Uso permanente de anticonceptivos hormonales. � No se asociaba a riesgo de cáncer de mama. � 2 metaanálisis uso prolongado en mujeres jóvenes 1. 5. � Activadores en fases tardías.

� Historia clínica completa. � Todas las mujeres: Edad de la menarquia � Número de embarazos � Número de partos con hijos vivos. � Edad en el primer parto. � Historia familiar de cáncer de mama. � Historia de biopsias mamarias.
� Mujeres premenopáusicas: � Fecha de la última menstruación. � Duración y regularidad de los ciclos. � Uso de anticonceptivos orales.
� Mujeres posmenopáusicas: � Tiempo de menopausia. � Uso de terapia hormonal sustitutiva.
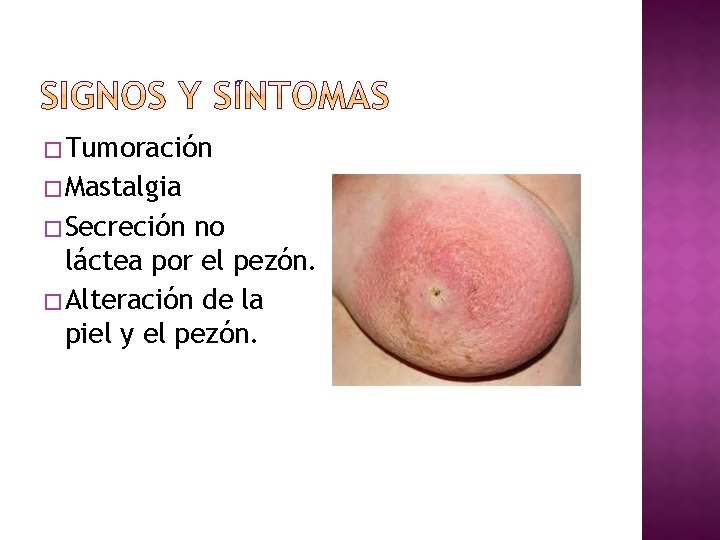
� Tumoración � Mastalgia � Secreción no láctea por el pezón. � Alteración de la piel y el pezón.
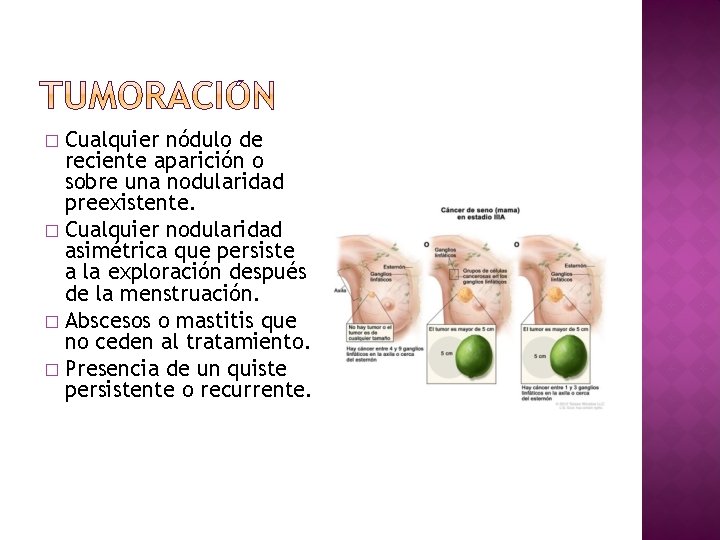
Cualquier nódulo de reciente aparición o sobre una nodularidad preexistente. � Cualquier nodularidad asimétrica que persiste a la exploración después de la menstruación. � Abscesos o mastitis que no ceden al tratamiento. � Presencia de un quiste persistente o recurrente. �

� Dolor que interfiere con actividades de la vida diaria o el sueño. � Aparición de dolor asociado a una protuberancia, alteración de la piel o secreción no láctea. � Mujeres postmenopáusicas con dolor persistente unilateral.

� Mujeres menores de 50 años con descarga persistente o sanguinolenta. � Descarga bilateral espontánea suficiente para manchar la ropa. � Todas las mujeres mayores de 50 años con descarga.

� Retracción de la piel o del pezón. � Fijación o piel de naranja. � Abscesos o inflamación que no ceden después de un esquema de antibióticos. � Eczema del pezón que no responde al tratamiento.

� Inspección: paciente sentada y con los brazos relajados. � Tamaño y forma de ambas mamas. � Cambios en tamaño: reciente o progresiva. � Forma: mayor preocupación. � Piel de naranja (edema de la piel) � Eritema � Pezón: retracción.

� Presione sus manos contra sus caderas: contraen músculos pectorales. � Pequeñas áreas de retracción que no son fácilmente apreciables.
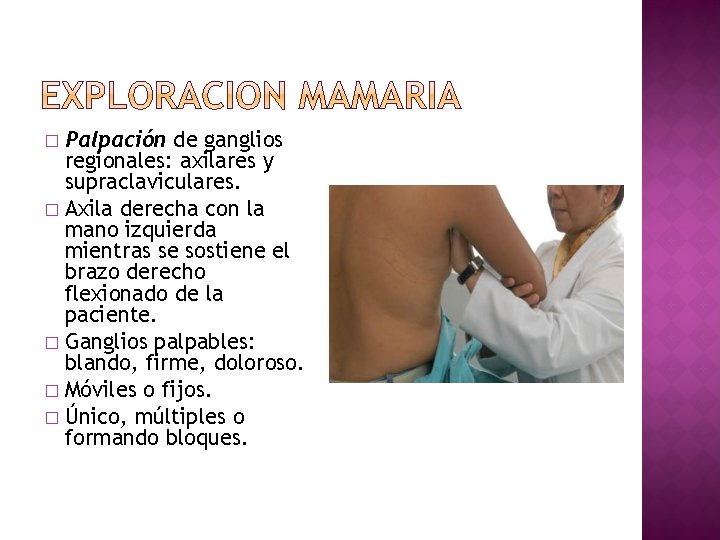
Palpación de ganglios regionales: axilares y supraclaviculares. � Axila derecha con la mano izquierda mientras se sostiene el brazo derecho flexionado de la paciente. � Ganglios palpables: blando, firme, doloroso. � Móviles o fijos. � Único, múltiples o formando bloques. �

� Mama con paciente erguida. � Lesiones que no son detectables con la paciente acostada. � Mama sostener cuidadosamente con una mano, y el examen con la porción plana de los dedos.
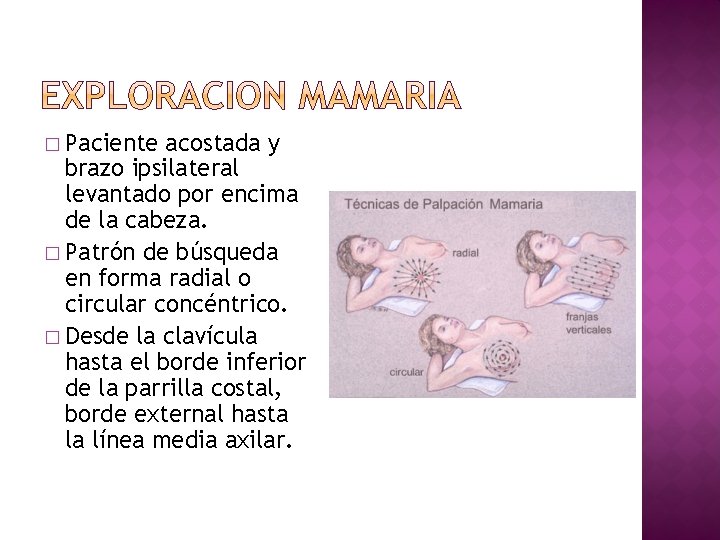
� Paciente acostada y brazo ipsilateral levantado por encima de la cabeza. � Patrón de búsqueda en forma radial o circular concéntrico. � Desde la clavícula hasta el borde inferior de la parrilla costal, borde external hasta la línea media axilar.

� Mujeres de 40 a 49 años: � Mastografía anual o bianual en las mujeres asintomáticas, de acuerdo a sus factores de riesgo.

� Mujeres de 50 a 69 años: � Mastografía anual.

� Mujeres de 70 años o más: � Mastografía anual de acuerdo a criterios clínicos, que consideren los riesgos potenciales y beneficios del estudio, incluyendo el estado de salud actual y la esperanza de vida.

� Mastografía en mujeres con embarazo a lactando sólo si hay signos clínicos o ultrasonográficos con sospecha de malignidad.

� Mujeres con implantes mamarios deberán ser sometidas a mastografía de acuerdo a edad y riesgo.

� Si la mujer va a recibir THR por climaterio u otra causa se indicará mastografía basal al inicio de la misma.

� Mastografía si la paciente tiene más de 10 años recibiendo THR y no se ha efectuado el estudio en los últimos 2 años, aún cuando sea menor de 40 años.
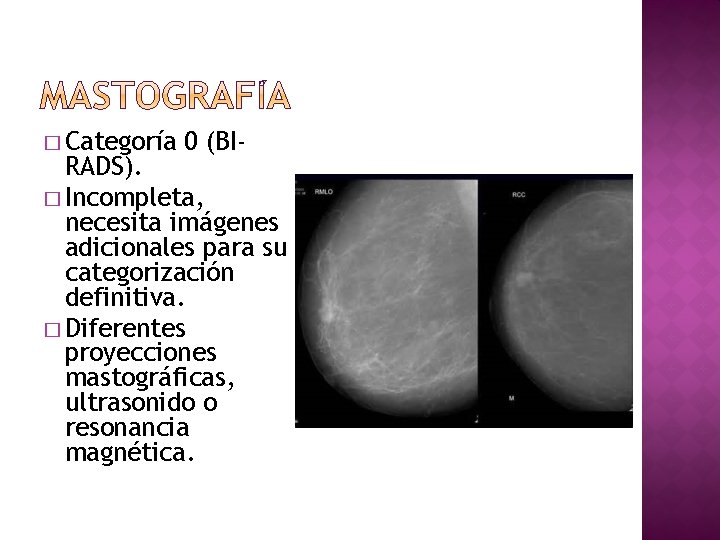
� Categoría 0 (BI- RADS). � Incompleta, necesita imágenes adicionales para su categorización definitiva. � Diferentes proyecciones mastográficas, ultrasonido o resonancia magnética.
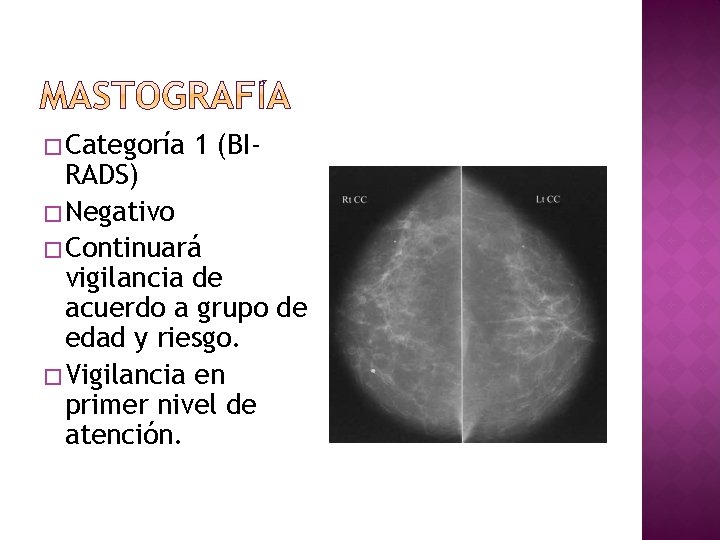
� Categoría 1 (BI- RADS) � Negativo � Continuará vigilancia de acuerdo a grupo de edad y riesgo. � Vigilancia en primer nivel de atención.
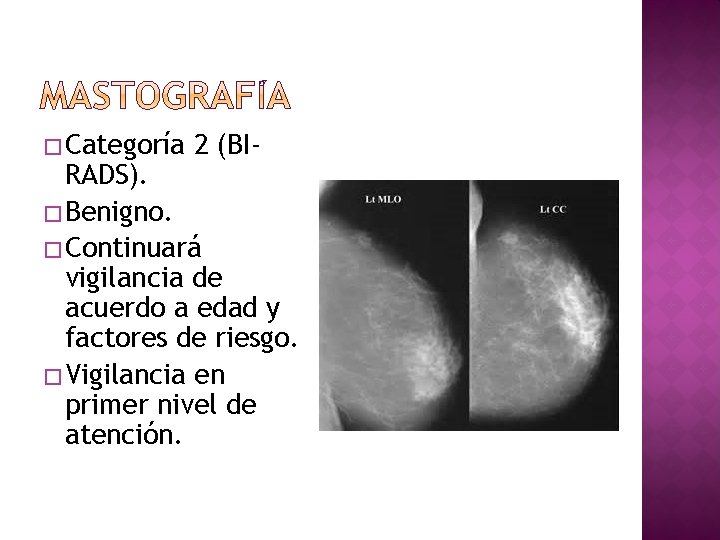
� Categoría 2 (BI- RADS). � Benigno. � Continuará vigilancia de acuerdo a edad y factores de riesgo. � Vigilancia en primer nivel de atención.
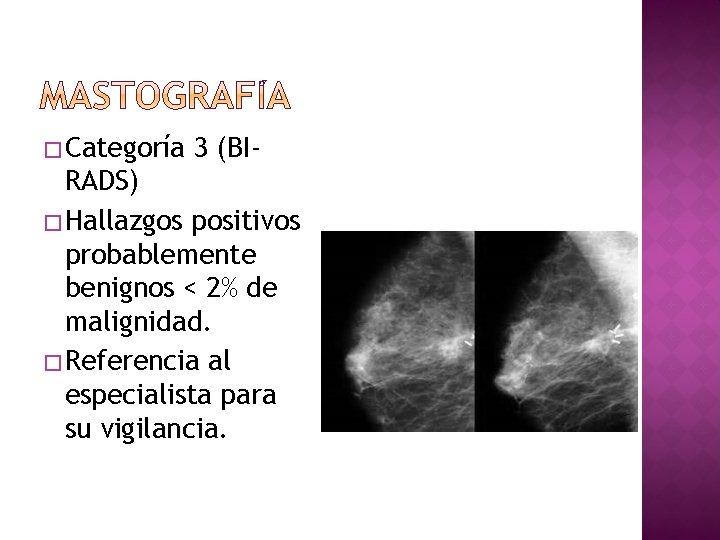
� Categoría 3 (BI- RADS) � Hallazgos positivos probablemente benignos < 2% de malignidad. � Referencia al especialista para su vigilancia.
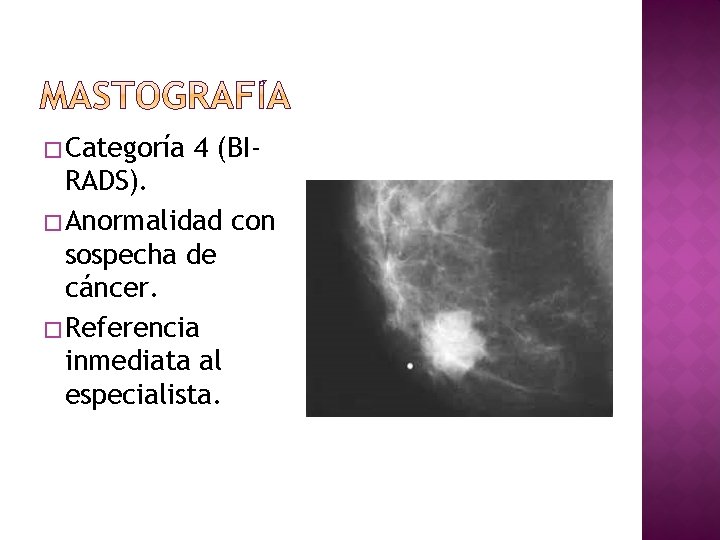
� Categoría 4 (BI- RADS). � Anormalidad con sospecha de cáncer. � Referencia inmediata al especialista.
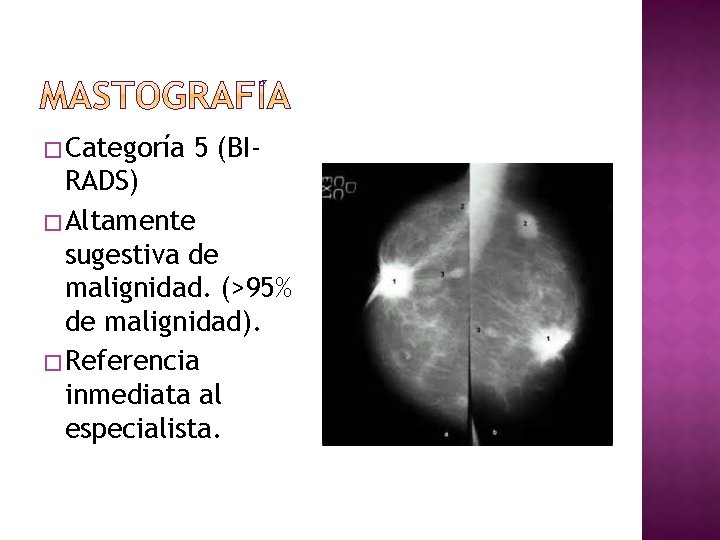
� Categoría 5 (BI- RADS) � Altamente sugestiva de malignidad. (>95% de malignidad). � Referencia inmediata al especialista.

� Categoría 6 (BI- RADS). � Biopsia conocida, malignidad comprobada. � Referencia inmediata al especialista.

Te queda mucho por vivir
- Slides: 49