DOULEUR de la PERSONNE AGEE Docteur Pascale VASSAL



































































































- Slides: 113

DOULEUR de la PERSONNE AGEE Docteur Pascale VASSAL Service de soins palliatifs CHU de Saint-Étienne Le 9 mars 2009

PLAN 1 - Introduction : définition, contexte 2 - Épidémiologie 3 - Physio pathologie 4 - Cas clinique A) étiologies B) mécanismes C) intensité : évaluation D) type E) démarche éthique F) traitement

1 - INTRODUCTION

DEFINITION La douleur est une expérience sensorielle et émotionnelle désagréable liée à une atteinte tissulaire réelle ou potentielle ou décrite en de tels termes

Prise en charge de la douleur de la personne âgée Démarche scientifique solide Démarche diagnostique rigoureuse Démarche thérapeutique structurée

Plan d’amélioration de la prise en charge de la douleur 2006 -2010 (ministère de la santé et de la solidarité) dont une priorité est : « L’amélioration de la prise en charge des personnes les plus vulnérables (personnes âgées en fin de vie) »

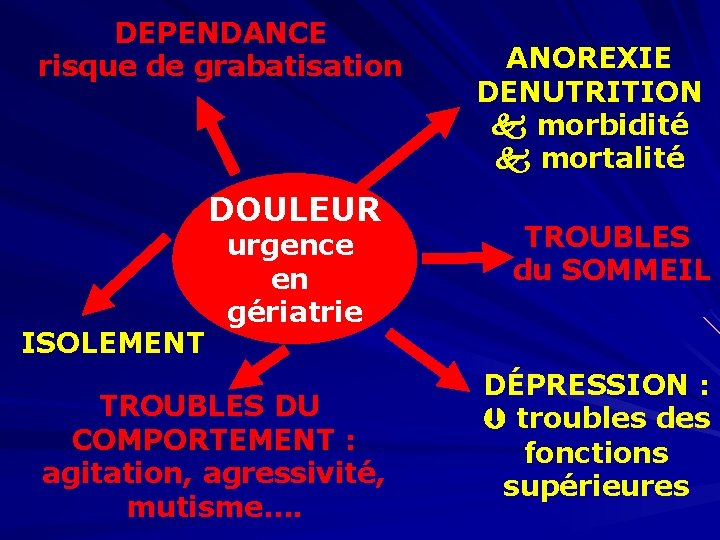
DEPENDANCE risque de grabatisation DOULEUR ISOLEMENT urgence en gériatrie TROUBLES DU COMPORTEMENT : agitation, agressivité, mutisme…. ANOREXIE DENUTRITION morbidité mortalité TROUBLES du SOMMEIL DÉPRESSION : troubles des fonctions supérieures

2 - EPIDEMIOLOGIE

Prévalence de la douleur chronique 25 à 50 % personnes âgées vivant à domicile 50 à 93 % personnes âgées vivant en institution Variation de la douleur en fonction de l’âge Sans douleur ou symptomatologie trompeuse – infarctus du myocarde, embolie pulmonaire, appendicite, ulcère gastrique…… Douleur chronique plus fréquente – rhumatologiques (ostéoporosefracturaire, arthrose) – neurologie (névralgie du trijumeau, AVC) – vasculaire (artériopathie) – algies postzoostériennes – chutes

3 - PHYSIOPATHOLOGIE

Quelques mythes – La douleur est moins forte chez la personne âgée ; – Vieillir, c’est souffrir. Une question – la douleur est une sensation, diminue-t-elle avec le grand âge, notion de « presbyalgie » ?

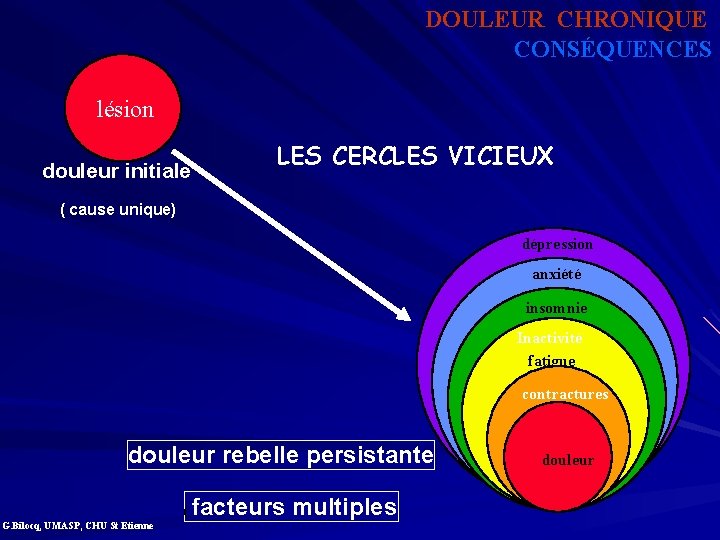
DOULEUR CHRONIQUE CONSÉQUENCES lésion douleur initiale LES CERCLES VICIEUX ( cause unique) dépression anxiété insomnie Inactivité fatigue contractures douleur rebelle persistante ( G. Bilocq, UMASP, CHU St Etienne facteurs multiples douleur

Caractéristiques de la douleur Douleur nociceptive PHYSIOPATHOLOGIE Excès de stimulation des récepteurs somatique, viscéral Douleur neuropathique Lésion nerveuse périphérique ou centrale CARACTERES SEMIOLOGIQUES Variés: continues, intermittentes, mécaniques, inflammatoires… Continue et/ou paroxystique Provoquée ou spontanée TOPOGRAPHIE Non neurologique Régionale Neurologique EXAMEN NEUROLOGIQUE Normal Anormal: hyoesthésie, allodynie, anesthésie…

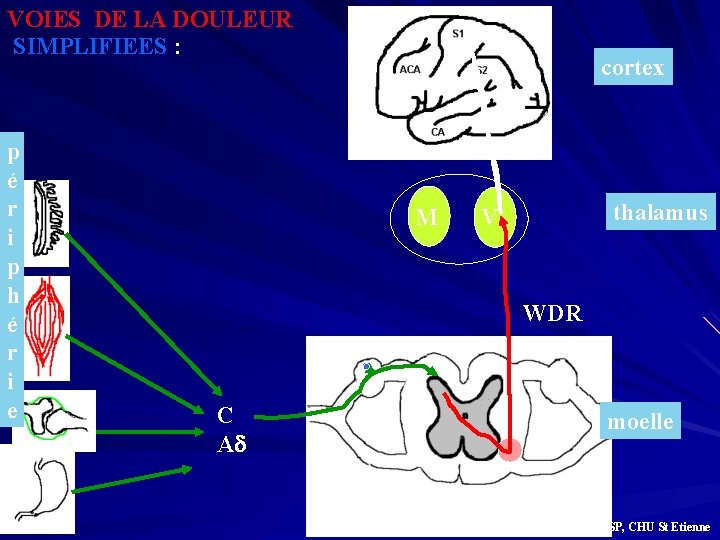
VOIES DE LA DOULEUR SIMPLIFIEES : p é r i p h é r i e cortex M thalamus V WDR C A moelle G. BILOCQ, UMASP, CHU St Etienne

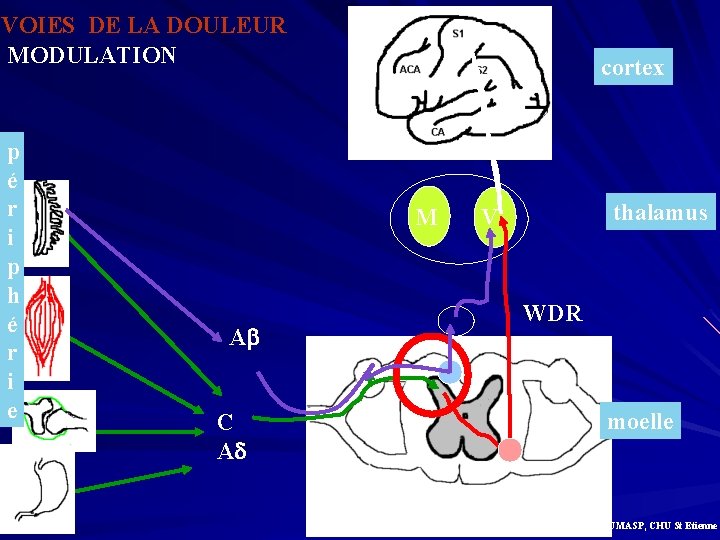
VOIES DE LA DOULEUR MODULATION p é r i p h é r i e cortex M A C A thalamus V WDR moelle G. Bilocq, UMASP, CHU St Etienne

MODULATION DES MESSAGES DOULOUREUX • théorie de la porte • voies descendantes inhibitrices • contrôles inhibiteurs diffus

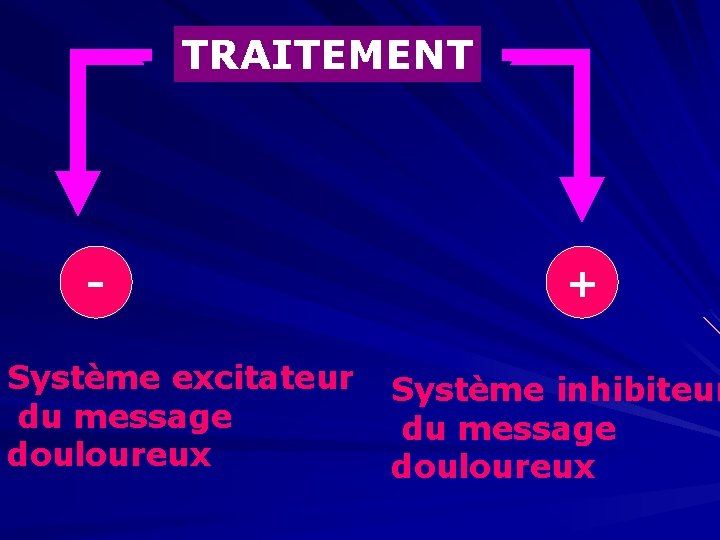
TRAITEMENT Système excitateur du message douloureux + Système inhibiteur du message douloureux

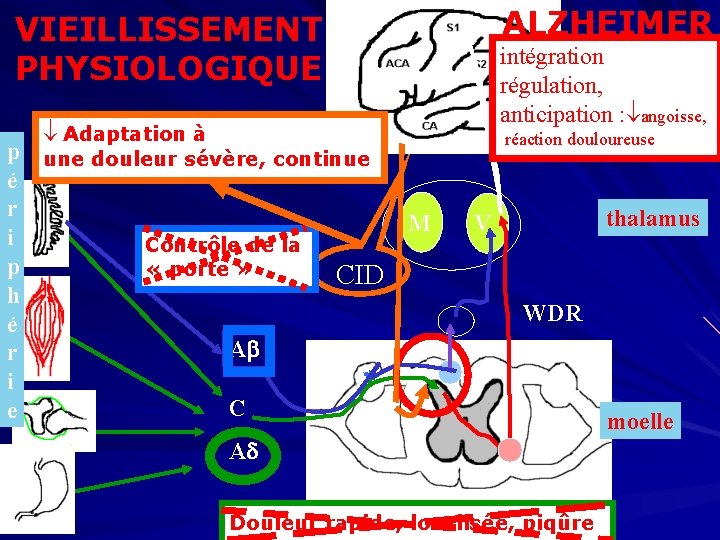
ALZHEIMER VIEILLISSEMENT PHYSIOLOGIQUE intégration, cortex régulation, anticipation : angoisse, Adaptation à p une douleur sévère, continue é r M i Contrôle de la p « porte » CID h é A r i C e réaction douloureuse thalamus V WDR A Douleur rapide, localisée, piqûre moelle

Aucun argument expérimental n'autorise à penser que les sujets âgés auraient une plus grande résistance à la douleur.

4 – CAS CLINIQUE : Mr B.

4. 1 Une démarche diagnostique rigoureuse : 5 questions A. Étiologie (pourquoi ? ) B. Mécanisme excès de stimulations nociceptives, douleur neurogène, douleur morale ; C. Intensité (évaluation) ; D. Type (continue, paroxystique) ; E. Démarche éthique formalisée.

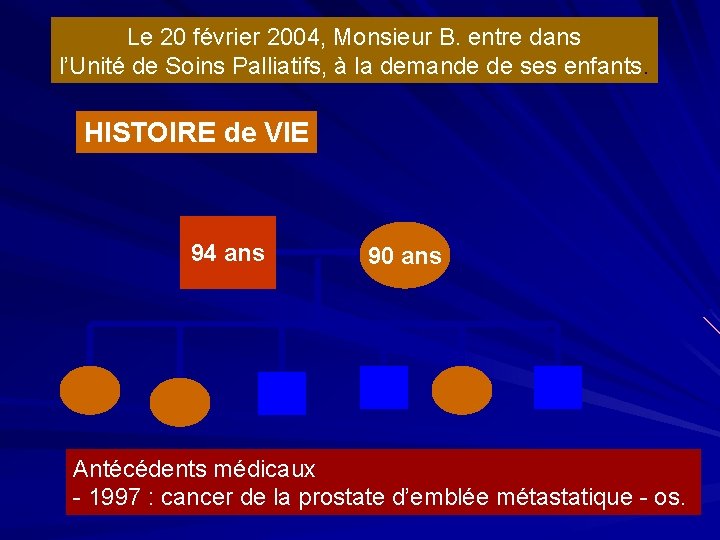
Le 20 février 2004, Monsieur B. entre dans l’Unité de Soins Palliatifs, à la demande de ses enfants. HISTOIRE de VIE 94 ans 90 ans Antécédents médicaux - 1997 : cancer de la prostate d’emblée métastatique - os.

HISTOIRE de sa MALADIE Novembre 2003 baisse importante de l’état général Grabatisation Escarres multiples sur infectées et douloureuses Hospitalisation le 30 janvier dans un service de dermatologie Traitement : antibiotiques, transfusion, détersion au bistouri Sortie à domicile du patient le 18 février avec un réseau gériatrique 20 février hospitalisation de Mr B. à l ’USP

A son arrivée dans le service de Soins Palliatifs Sur le plan physique : - indice de Karnowsky à 20 % - grabataire - GIR = 2 - fonte musculaire importante - dénutrition - nombreuses escarres : trochantérienne, ischiatique, sacrée, talonnières. - Mr B dit ne pas être douloureux néanmoins les pansements des escarres sont longs et douloureux. - insuffisance rénale légère : clairance = 56, 2 ml/mn

Escarres talonnières bilatérales étendues, nécrosées 9 cm de diamètre à G et 4 cm à D De multiples escarres disséminées sur les malléoles et les orteils.

Quelles sont les causes et les différents types de la douleur du patient ? Questions : étiologie et mécanisme de la douleur

A. Étiologie : pourquoi 1. Tumeur : cancer de prostate 2. Atteinte de l’appareil locomoteur : méta osseuses 3. Compression : ?

B. Mécanismes de la douleur

Les escarres, les métastases osseuses Douleurs nociceptives et neurogène L’alitement Douleurs musculaires, d’ankylose, de raideur douleurs par excés de stimulations nociceptives et par mécanismes réflexes moteurs et sympathiques L’anxiété, la fin de vie La douleur de Job Douleur psychique

ÉVALUATION de la DOULEUR - comment : quelle échelle ? - pourquoi ? -à quel rythme ? Question : intensité de la douleur

C. Intensité : évaluation (1) INDISPENSABLE – – comprendre la douleur ; mesurer l’intensité ; traiter ; suivre l’évolution. STANDARDISER une OBSERVATION : – la rendre reproductible, transmissible et objective. EQUIPE PLURISDISCIPLINAIRE – même outil et même langage.

C. Intensité : évaluation (2) COMMENT 1. Auto évaluation (patient) 1. ECHELLE VISUELLE ANALOGIQUE (EVA) 2. ECHELLE NUMERIQUE SIMPLE (ENS) ( Étude personnelle (1999) n = 218 patients âgés EVA : 28 % et ENS : 27 patients sur les 60 où l’EVA impossible) 2. Hétéro évaluation (soignant) n ECHELLE COMPORTEMENTALE DOULEUR PERSONNE AGEE ( ECPA) n DOLOPLUS

Échelle Comportementale pour la Personne gée ECPA - pourquoi ? - quand ? , - par qui ? , - comment ?

ECPA : Pourquoi ? Évaluation objective de la douleur Adaptation du traitement antalgique - le malade a t-il mal en dehors des soins ? - le malade a t-il mal durant les soins ? - y a-t’il une anticipation anxieuse aux soins ?

ECPA : Quand ? Personne gée non communicante - AVC, démences, - troubles du langage, confusion, - dépression, mutisme, fin de vie. Décalage entre le ressenti des différents soignants par rapport à la douleur de la personne âgée qui ne peut pas s’exprimer

ECPA : Par qui ? 2 personnes minimum : - IDE - AS

ECPA : Comment ? - échelle ordinale à 5 niveaux (0 à 4) - score total : 0 - absence de douleur - à 36 - douleur totale - - 2 domaines de définition * observation 5 min avant les soins * observation pendant les soins - 9 items répartis également entre les 2 domaines de définition

ECPA : Comment ? - Apprentissage la cotation représente 2 à 5 min - Les limites : score inférieur à 5 : douleur ?

2 E. C. P. A (2) Observation pendant les soins réactions anticipation pendant réactions anxieuse les pendant aux soins des zones la soins mobilisation douloureuses plaintes exprimées pendant le soin

ECPA : Comment ? hétéro-évaluation Évaluation limitée dans le temps 2 fois /jour

E. C. P. A (1) 1 Observation 5 minutes avant les soins plaintes sur les exprimées mouvements sur la relation à autrui expression du visage: regard, mimique position spontanée au repos

DOLOPLUS Évaluation quantitative Pas de score seuil Echelle ordinale à 4 niveaux (0 à 3) 10 items regroupés en 3 sous-classes

Retentissement somatique 5 ITEMS

Retentissement psychomoteur

Retentissement psychosocial

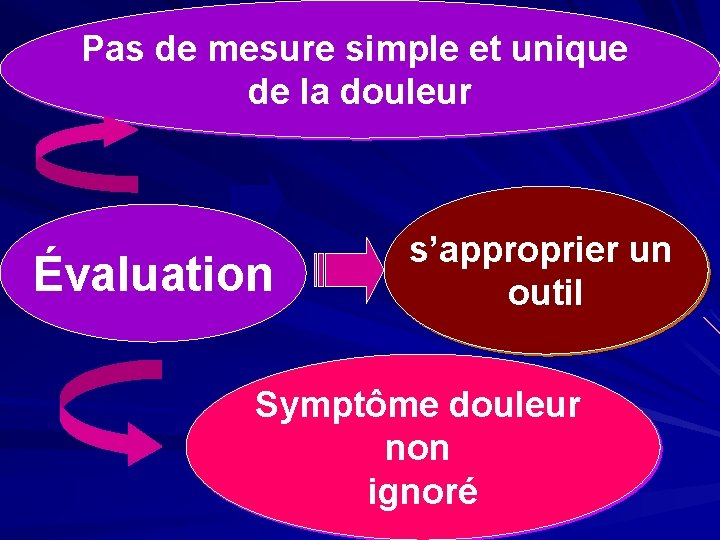
Pas de mesure simple et unique de la douleur Évaluation s’approprier un outil Symptôme douleur non ignoré

Évaluation de la douleur de Mr B n’est pas toujours communiquant. Hétéro évaluation Douleur en dehors des soins et durant les soins Échelle Comportementale Personne gée - ECPA -

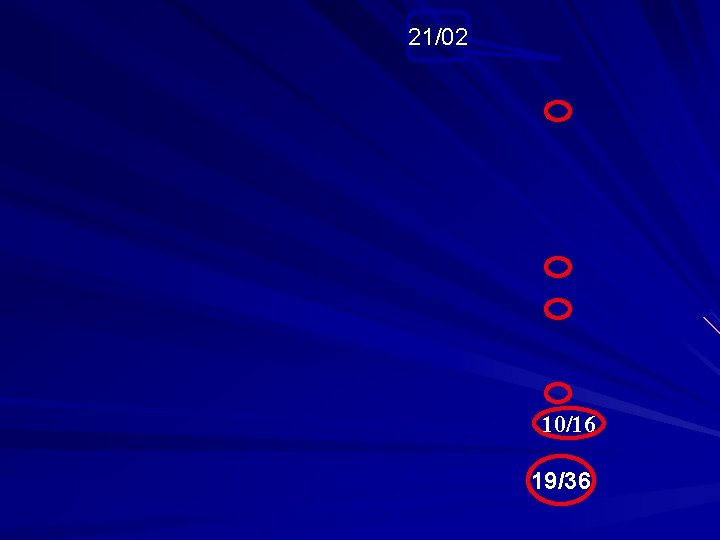
21/02 8/20

21/02 10/16 19/36

D. Type de la douleur Type : comment 1. Douleur de fond; 2. Accès douloureux Incidents (mouvement, toilette) Spontanés 3. Douleurs induites : actes thérapeutiques (soins d’escarres), actes diagnostics.

E. Démarche éthique formalisée : 1. Capacité à décider 2. Information du patient 3. Consentement du patient

4. 2 Démarche thérapeutique structurée A. Principes du traitement B. Règles de prescription C. Traitement des douleurs nociceptives D. Traitement des douleurs neuropathiques E. Autres traitements

A. Principes du traitement – Relation soigné soignant ; – Toujours croire le patient ; – Calmer jour et nuit ; – Individualiser le traitement ; – Pas de prescription à la demande ; – Débuter par des posologies faibles et augmenter progressivement ; – Anticipation : équilibration du traitement, douleur intercurrente ou provoquée.

B. Les règles de prescription (1) § Préférence de la voie orale (niveau C) § Prescription à horaire fixe § Prescription individuelle, adaptée : pas de dose standard. § Prescription faites avec minutie : dose, horaire écrits en détail, explications des effets secondaires.

B. Les règles de prescription (2) Choix des molécules selon trois paliers de prescription de l’OMS : - Palier 1 : antalgiques non opioïdes (douleurs faibles à modérées) - Palier 2 : antalgiques opioïdes faibles (douleurs modérées à intenses) - Palier 3 : antalgiques opioïdes forts (douleurs intenses à très intenses)

B. Les règles de prescription (3) ü Palier 1, puis 2, puis 3 ü Pas 2 médicaments du même pallier ü Ne pas changer de médicament à l’intérieur du même palier (sauf di-antalvic et efferalgan codéiné) ü Association de médicaments de palier différent ü Inefficacité = échelon supérieur ü Co analgésique

C. Traitement des douleurs nociceptives (OMS 1996) III II I morphiniques forts associés +/- adjuvants morphiniques faibles seuls ou associés +/- adjuvants antalgiques non morphiniques +/- adjuvants morphine fentanyl hydromorphone buprénorphine oxycodone codéïne dextropropoxyphène tramadol dérivés salicylés paracétamol néfopam

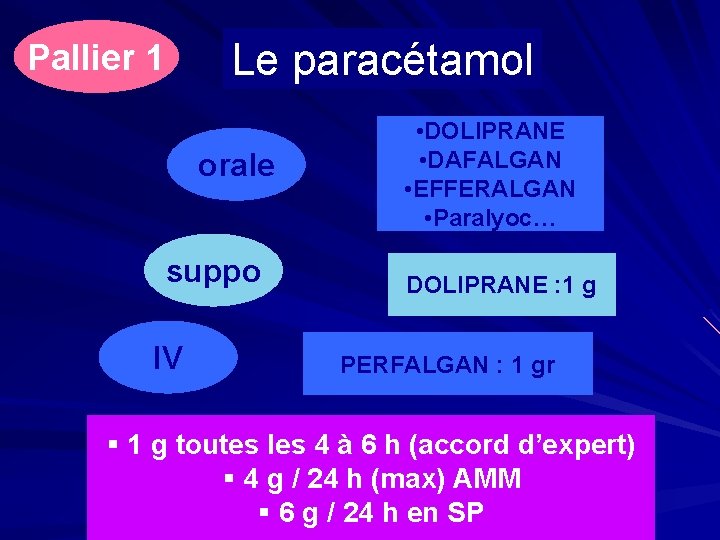
Pallier 1 Antalgiques non morphiniques Douleurs faibles à modérées (accord d’expert). Inhibent la synthèse des COX. Les salicylés Le paracétamol Le néfopam

Pallier 1 Le paracétamol Antalgique, antipyrétique Très utilisé : action périphérique et centrale Effets secondaires - cutanés - hépato-toxicités (dose>10 g en une prise) Précaution d’emploi en cas d’insuffisance hépatique (accord expert)

Pallier 1 Le paracétamol Effet d’épargne morphinique (30 %) : effet additif entre le paracétamol et la morphine. - Réduction de la survenue d’effets indésirables de la morphine. - Protection contre la survenue de l’hyperalgésie.

Le paracétamol Pallier 1 orale suppo IV • DOLIPRANE • DAFALGAN • EFFERALGAN • Paralyoc… DOLIPRANE : 1 g PERFALGAN : 1 gr § 1 g toutes les 4 à 6 h (accord d’expert) § 4 g / 24 h (max) AMM § 6 g / 24 h en SP

Pallier 1 Les antalgiques non opioïdes (premier niveau de l’OMS) peuvent être associés aux antalgiques opioïdes de niveau 2 et 3. (accord d’expert)

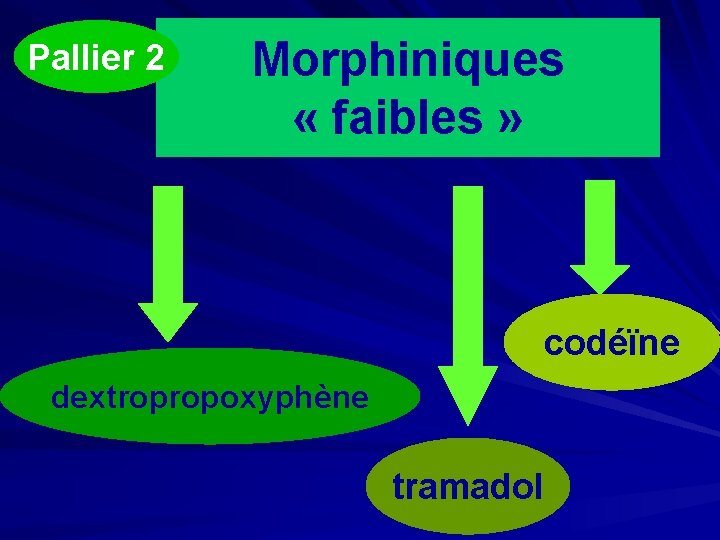
Pallier 2 Morphiniques faibles • douleurs non soulagées par le palier 1 • douleurs modérées à fortes (accord expert) Seul ou souvent associés au paracétamol (accord d ’expert)

Pallier 2 Morphiniques « faibles » codéïne dextropropoxyphène tramadol

Pallier 2 codéine effets secondaires vconstipation vsomnolence vvertiges vnausées DAFALGAN CODEINE EFFERALGAN CODEINE codéïne P 450 morphine • 1 à 2 cp/4 h foie

dextropropoxyphène Pallier 2 + paracétamol effets secondaires DI-ANTALVIC dextro 30 mg paracétamol 400 mg PROPOFAN dextro 27 mg, paracétamol 400 mg caféïne 30 mg Non association dextropropoxyphène et carbamazépine Tégrétol (accord expert) rares ! -hypoglycémiants -anti-épileptiques

Pallier 2 chlorhydrate de tramadol TOPALGIC, CONTRAMAL, ZAMUDOLgel LP IXPRIM paracétamol 325 mg tramadol 37, 5 mg effets indésirables nausées, constipation vomissements, allergie somnolence convulsions ! -insuffisance rénale ou hépatique -personne âgée - épilepsie - ttt antidépresseur (accord d’expert)

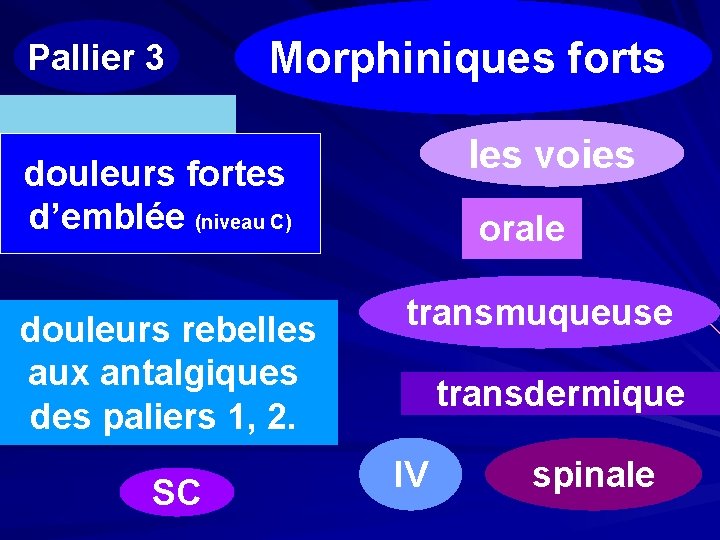
Pallier 3 Morphiniques forts les voies douleurs fortes d’emblée (niveau C) douleurs rebelles aux antalgiques des paliers 1, 2. SC orale transmuqueuse transdermique IV spinale

Pallier 3 Morphine en pratique (1) début traitement : titration morphine à libération immédiate (LI) (niveau C) : 10 mg / 4 h OU morphine à libération prolongée LP 30 mg / 12 h • personne âgée • insuffisance rénale dose de 50 % + bolus ou interdose de « secours » 10 % de dose

Pallier 3 morphine en pratique (2) Poursuite du traitement Bilan de la dose consommée + Évaluation Si EVA > 4 augmentation de la dose de 30 % + Bolus 10 % de dose Intervalle entre 2 prises : 1 heure

Pallier 3 Association à ce traitement morphinique de façon systématique - laxatifs : MOVICOL®, CONTALAX® - soins de bouche avec du BICARBONATE®

Pallier 3 morphine en pratique (3) pas de dose plafond Effets secondaires Ø constipation : à traiter systématiquement • dysphorie • prurit • sueurs • rétention urinaire Ø somnolence : dette en sommeil Ø nausées, vomissements primpéran, haldol Ø bouche sèche

Pallier 3 morphine : surdosage Signes cliniques Ä somnolence croissante Äbradypnée par de pause expiratoire Ätr de la vigilance, coma Ämyoclonies Ämyosis serré aréactif Ätroubles visuels Ähallucunations, dysphories, Äbaisse de la vigilance

Pallier 3 Morphine : surdosage Facteurs favorisants auvaise compréhension des m mécanismes de la douleur (douleur neurogène) insuffisance rénale erreur de dosage: augmentation trop rapide psychotropes hypercalcémie HTIC

Morphine à libération immédiate Actiskenan gélule 5, 10, 20, 30 mg Délai d’action Oramorph unidose 10, 30, 100 mg 30 à 45 minutes Oramorph solution 1 goutte = 1, 25 mg buvable Oxynorm gélule 5, 10, 20 mg

Morphine à libération prolongée nom dosage durée d’action Skénan LP gel 10, 30, 60, 100, 200 mg 12 h

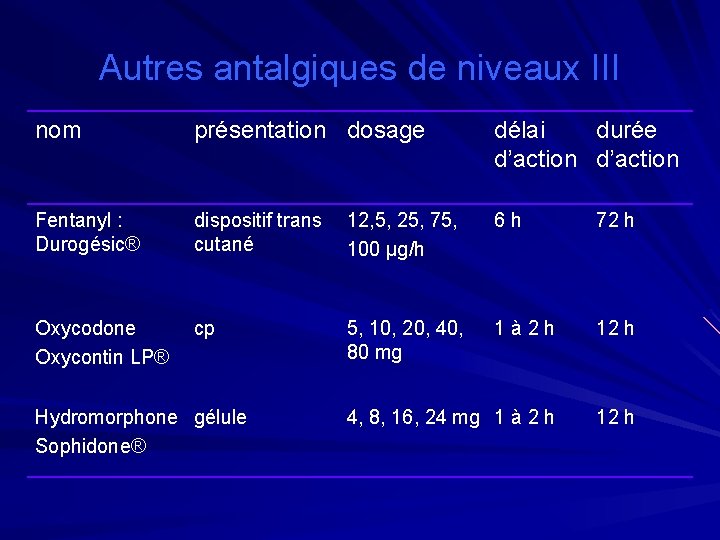
Autres antalgiques de niveaux III nom présentation dosage délai durée d’action Fentanyl : Durogésic® dispositif trans 12, 5, 25, 75, cutané 100 µg/h 6 h 72 h Oxycodone Oxycontin LP® cp 1 à 2 h 12 h 4, 8, 16, 24 mg 1 à 2 h 12 h Hydromorphone gélule Sophidone® 5, 10, 20, 40, 80 mg

Morphine en pratique : un exemple (4) J 0 : 30 mg morphine LP / 12 h + interdoses de 5 mg (4 en 4 heures maxi) J 1 : Bilan consommation 24 h : 30 mg x 2 = 60 5 mg x 4 = 20 80 mg 40 mg morphine LP (30+10) / 12 h + interdoses de 10 mg (4 en 4 heures maxi) J 2 : Bilan consommation 24 h : 40 mg x 2 = 80 10 mg x 3 = 30 110 mg 50 mg morphine LP / 12 h + interdoses de 10 mg (4 en 4 heures maxi)

Morphine en pratique (5) Voie sous-cutanée : diviser la dose orale par 2 Voie transdermique : fentanyl DUROGESIC 12, 25, 50, 75, 100 µg / h (25 µg = 60 mg de morphine 25, Voie IV : diviser la dose orale par 3

Il ne faut pas que la crainte du surdosage et des effets indésirables ne conduise à une frilosité encore trop souvent constatée vis-à-vis de l’utilisation de la morphine chez la personne âgée.

D. Traitement des douleurs neuropathiques

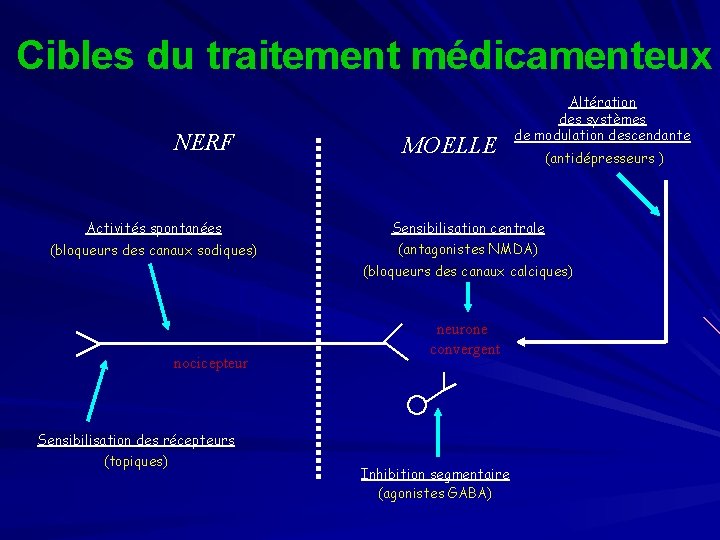
Cibles du traitement médicamenteux NERF Activités spontanées (bloqueurs des canaux sodiques) MOELLE Altération des systèmes de modulation descendante (antidépresseurs ) Sensibilisation centrale (antagonistes NMDA) (bloqueurs des canaux calciques) nocicepteur Sensibilisation des récepteurs (topiques) neurone convergent Inhibition segmentaire (agonistes GABA)

Les anti épileptiques (douleur paroxystique) 1. LYRICA (prégabaline) 2. 3. NEURONTIN (gabapentine) RIVOTRIL (clonazépam) Les anti dépresseurs (douleur continue) 1. LAROXYL (amitryptiline) ou ANAFRANIL(imipraminique) 2. EFFEXOR (venlafaxine) IRSNA 3. DEROXAT (paroxétine) IRS 4. CYMBALTA® (duloxetine)

E. Traitement de Mr B. Le patient dit ne pas être douloureux mais les ECPA montrent des scores élevés notamment au cours des soins. Son traitement comporte : - SKENAN LP 30 mg matin et soir - ACTISKENAN 10 mg une gélule toutes les 4 heures

Quelle critique pouvez-vous faire par rapport à ce traitement antalgique ? Que proposez-vous ?

CRITIQUE L’ACTISKENAN est donné de façon systématique, alors qu’il s’agit d’interdose à donner 3/4 d’heure avant les soins d’escarres ou en cas de douleur incidente. La posologie de l’interdose représente 10 % ou 1/6 ième de la dose totale de morphine sur 24 h.

TRAITEMENT PROPOSE PCA de morphine

3 LE PATIENT: MEILLEUR CONTRÔLE DE LA DOULEUR Apport régulier de morphine en continu à faible dose + Bolus lors de soins programmés, si douleur Diminution de la dose totale de morphine - Diminution des effets secondaires - Bonne antalgie

COMMENT : les paramètres (1) Prescription médicale • Débit continu horaire en mg / h 1, 5 mg / h + • Bolus mg - dose sur demande - quantité de produit injecté par le patient à chaque demande, en général représente 1/10 à 1/6 de la dose journalière 5 mg

COMMENT : les paramètres (2) + • Nombre bolus par heure : 3 / h + • Période réfractaire - verr, dose - entre 2 bolus en minutes : 20 mn + • Concentration en mg/ml : 5 mg / ml

SURVEILLANCE (1) Rigoureuse , Traçabilité Objectifs - évaluer l’efficacité de la PCA sur la douleur ; - détecter rapidement les effets indésirables ou les complications liées à l’utilisation des morphiniques ; - adapter et/ou réajuster rapidement les posologies.

SURVEILLANCE (2) Les paramètres de surveillance - le score de douleur : ECPA - le score de sédation - 0 patient éveillé, 4 patient comateux - la FR si sédation > 2 - patient somnolent réactif - la dose totale de morphine consommée - le nombre de bolus reçu - le nombre de bolus demandé

SURVEILLANCE (3) Rythme de surveillance - durant toute la durée d’utilisation de la pompe - en pratique 1 fois toutes les 8 heures Retranscription - les paramètres de surveillance sont inscrits sur une feuille spéciale.

Malgré ce traitement le 23 février l’ECPA est à 3/20 en dehors des soins et à 7/12 durant les soins des escarres.

Que faire ?

Augmentation de la posologie des bolus à 8 mg. La douleur persiste, le patient appréhende les pansements.

Que proposez-vous ?

Hypnovel Action anxiolytique, amnésie du soin, action rapide 4 h. Faire en SC 45 à 60 minutes avant les soins douloureux. 1/2 amp de 5 mg.

KALINOX® : O 2 + protoxyde d’azote INDICATION : – pansements douloureux d’escarres PROPRIETES : – effet analgésique (récepteurs NMDA) avec diminution du seuil de perception de différents stimuli douloureux – complément du traitement morphinique

AVANTAGES : – efficace en 3 à 5 mn CONTRAINTES : – ne pas utiliser si TC ou trauma thoracique – surveillance par un médecin

Effets secondaires Pleurs Agitation Sensation ébrieuse Logorrhée Somnolence Nausées

Douleur psychique L’équipe soignante signale à plusieurs reprises que le patient est triste, pleure le soir quand il est seul dans sa chambre. La psychologue évoque un état d’anxiété voire de dépression en lien avec le fait qu’il ne soit plus avec sa femme. Il émet le désir de déjeuner avec son épouse.

Que proposez-vous ?

1) Introduction d’anxiolytique : XANAX 0, 25 mg matin et soir que l’on augmentera ensuite à 3 par jour 2) Suivis réguliers par la psychologue du service 3) Organisation dans le « studio des familles » d ’un déjeuner en tête à tête du couple.

Douleur sociale Les filles du patient désirent que leur père décède à domicile. L’équipe soignante constate que Mr B est souvent seul dans sa chambre. Ses enfants qui travaillent tous, sont moins disponibles.

Que proposez-vous?

1) Le premier retour à domicile a été un échec 2) Lors d’une réunion pluridisciplinaire, nous décidons - de rencontrer ses enfants - de prendre contact avec le médecin du réseau gériatrique pour envisager voire organiser un retour à domicile.

Afin que le patient soit moins seul, nous décidons : Ø de demander à la famille d’organiser ses visites. Ø de mobiliser les bénévoles à ses côtés quand le patient est seul.

Douleur spirituelle Le patient fait une relecture de sa vie. Mr B. est un catholique pratiquant.

Écoute des soignants Visites régulières de l’aumônier du service Sa famille organise dans la chambre du patient une cérémonie religieuse. On peut lire dans le dossier : « famille émue mais satisfaite, patient souriant et beaucoup plus communicant »

Le 16 mars, le patient est plus douloureux. Il présente un encombrement des voies respiratoires supérieures. Le 18 mars, le patient est comateux, totalement aréactif. Il décède à 22 h 30 dans le service de soins palliatifs.

Se soucier de soulager la douleur c’est participer à la dignité de la personne lui permettre une vie personnelle et relationnelle. ANTICIPER

La douleur de la personne âgée n’est pas une fatalité.