Dokumentasjon i operasjonssykepleie 09 06 2006 ViviAnn Sandersen



































- Slides: 36

Dokumentasjon i operasjonssykepleie 09. 06. 2006 Vivi-Ann Sandersen Fagutviklingssykepleier Rikshospitalet, Operasjon 3

Innhold • • • Dokumentasjonsplikten Pasientjournalen Hvorfor dokumentere? Hva skal dokumenteres? Hvordan dokumentere operasjonssykepleie? – VIPS-modellen – Et pilotprosjekt ved Rikshospitalet

Dokumentasjonsplikten Lov om Helsepersonell, 01. 2001 – Fokus på pasientsikkerhet – Alt helsepersonell som yter helsehjelp på selvstendig grunnlag, har plikt til å føre journal • når det utføres pasientrettede tiltak • når nedtegnelsene er nødvendige og relevante for både fremtidig behandling, pleie og oppfølging av pasienten • …og for å vurdere tiltakene retrospektivt

• Tidligere lovgiving knyttet dokumentasjons-plikten til enkelte helsepersonellgrupper (leger, jordmødre, psykologer og tannleger) • Nytt prinsipp i Helsepersonelloven: – Ansvaret for journalføring knyttes til den helsehjelp som gis, og ikke til profesjon – § 39 Plikt til å føre journal ”Den som yter helsehjelp, skal nedtegne eller registrere opplysninger som nevnt i § 40 …. ”

Pasientjournalen Sammenstilling av all nedtegnet/registrert dokumentasjon i fbm helsehjelp – – – – – A. Sammenfatninger B. Legejournal C. Prøvesvar – vev og væsker D. Organfunksjon E. Bildediagnostikk F. Observasjon og behandling G. Sykepleiedokumenter H. Rapporter annet fagpersonell I. Ekstern korrespondanse J. Attester – meldinger - erklæringer

Hvorfor dokumentere? • Hovedfokus på pasientens sikkerhet – Kommunikasjonsmiddel mellom helsepersonell – Sikrer kontinuitet i pasientens forløp • Bidra til kvalitet i helsetjenesten • Skape tillit til helsepersonell og –tjeneste Helsepersonelloven, 01. 2001

I tillegg er dokumentasjon viktig mht: • Som arbeidsredskap – pleieplan • Synliggjøring av sykepleiers myndighetsområde, funksjonsansvar og kompetanse • Sikre effektivitet – unngå dobbelføringer • Evaluere kvalitet • Registrere arbeidsmengde og pleietyngde • Grunnlag for fagutvikling og forskning • Evalueringsredskap for leder • Kilde for tilsynsmyndigheter og rettsinstanser • Informasjonskilde for pasienten – innsynsrett Dokumentasjon av sykepleie i pasientjournalen, Veileder, NSF 2004

Hva skal dokumenteres? Helsepersonelloven § 40 Krav til journalens innhold ”Journalen skal føres i samsvar med god yrkesskikk og skal inneholde relevante og nødvendige opplysninger om pasienten og helsehjelpen……. . Journalen skal være lett å forstå for annet kvalifisert helsepersonell. Det skal fremgå hvem som har ført opplysningene i journalen. ”

”…. i samsvar med god yrkesskikk …. ” → Helsepersonellovens § 4 Forsvarlighet: ”Helsepersonell skal utføre sitt arbeid i samsvar med de krav til faglig forsvarlighet og omsorgsfull hjelp som kan forventes ut fra helsepersonellets kvalifikasjoner, arbeidets karakter og situasjonen for øvrig. Helsepersonell skal innrette seg etter sine faglige kvalifikasjoner, og skal innhente bistand eller henvise pasienten videre der dette er nødvendig”

Individuelt ansvar: • Yrkesutøvelse basert på utdanning og autorisasjon → KOMPETANSE og plikt til faglig oppdatering • Faggruppens myndighetsområde og funksjonsansvar Systemansvar/arbeidsgivers ansvar: • Forsvarlig bemanning og faglig oppdatering - tilrettelegging • Kvalitetssystem / sikring av rutiner inkl. avvikshåndtering • Dokumentasjonssystem Faglig forsvarlighet i sykepleietjenesten, NSF 2001

”…. relevante og nødvendige opplysninger om pasienten og helsehjelpen…” • Pasientrettede tiltak i hht. myndighetsområde og funksjonsansvar (selvstendig helsehjelp) • Nedtegnelsene er nødvendig for – den fremtidige behandling, pleie og oppfølging – vurdering av tiltakene retrospektivt → vi må sørge for at informasjon om hva som er gjort og observert kommer til andres kunnskap, for å sikre kontinuitet og at pasientens behov for helsehjelp ivaretas → klassifikasjonssystem

Forskrift om pasientjournal § 8 Krav til journalens innhold – Stiller eksplisitt krav til hvilke trinn i helsehjelpen som skal dokumenteres, bl. a. : • • Bakgrunn for helsehjelpen og beskrivelse av pasientens tilstand (status) Observasjoner og iverksatte tiltak, samt resultat av dette Plan eller avtale om videre oppfølging Overveielser som har ledet tiltak som fraviker retningslinjer – Sykepleieprosessens ulike ledd: ↓ • Problemformulering, vurdering, mål, tiltak, evaluering

Operasjonssykepleiers terapeutiske ansvar • Innhenter opplysninger som har betydning for individuell sykepleie • Observerer tilstand, vurderer, prioriterer, iverksetter og evaluerer nødvendige og relevante sykepleietiltak • Sikrer pasienten mot å bli påført skader (forebygging) • Bidrar til at undersøkelsen/inngrepet forløper til pasientens beste (aseptikk, instrumenter og utstyr osv. ) • Samarbeider innen det kirurgiske teamet (assistanse, kommunikasjon, koordinering osv. ) • Sikrer kontinuitet i sykepleien ved å dokumentere…. Operasjonssykepleiers myndighetsområde og funksjonsansvar, NSFLOS 2005

Operasjonssykepleiers pedagogiske ansvar • Informerer, underviser og veileder pasient og pårørende ut fra deres behov Operasjonssykepleiers administrative ansvar • Organiserer og fordeler arbeidsoppgaver innen sitt myndighetsområde og funksjonsansvar – bruk av medhjelper • Tar ansvar forsvarlig bruk av ressursene ved å forhindre unødig tidstap eller utgift

• Operasjonssykepleie kun ut fra medisinsk diagnose → ikke faglig forsvarlig eller tilstrekkelig å dokumentere Eks. : Når nesen skal opereres, må hele pasienten som ”eier” nesen vurderes mht. nødvendige og relevante tiltak for å forebygge, behandle, lindre…. . • • Alder; hud, sirkulasjon, respirasjon, bevissthet, sanser, autonomi… Funksjon; bevegelighet, smerter, angst, annen sykdom. . Allergier, implantater, pacemaker, hjertestarter… Piercing, tatoveringer…….

Faglig skjønn og individuell operasjonssykepleie Sykepleiens grunndimensjoner (Fagermoen, 1985) Etisk grunnlag - Verdier - Etisk moralsk forståelse Vitensreservoar - Kunnskap - Forståelse - Innsikt Selvstendighet og ansvarsbevissthet i yrkesutøvelsen Handlingsreservoar - Rasjonell - Samhandling - Manuelle ferdigheter

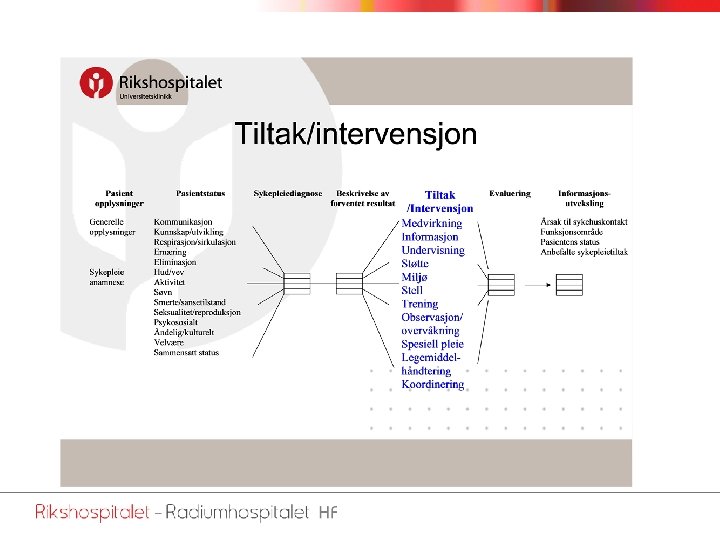
Hvordan dokumentere? • Bruke leddene i sykepleieprosessen i den grad det er mulig ut fra tidsperspektivet – – – Bakgrunn for iverksetting av tiltak → status Vurdering av status → sykepleiediagnose Relevante og nødvendige tiltak Evaluering / postoperativ status Evt. videre observasjoner og oppfølging Dokumentasjon av sykepleie i pasientjournalen, Veileder, NSF 2004

Sikre at dokumentasjonen fyller lovens krav • Systematisering og strukturering av dokumentasjonen, for eksempel med VIPSmodellen • Bruk av standarder, prosedyrer og retningslinjer som grunnlag (kvalitetssystem) • Faglig begrunnelse for fravik fra standarder, prosedyrer og retningslinjer • Bruk av klassifikasjonssystem (NANDA, NIC, NOC, ICNP, SABAKLASS osv. ) som alle er inneforstått med → sikrer et felles innhold i begrepene - felles forståelse Dokumentasjon av sykepleie i pasientjournalen, Veileder, NSF 2004

Klassifikasjonssystem Definisjon: ulike begrep ordnet i forhold til hverandre i en struktur, klasser eller grupper som gjør det mulig å forstå sammenhengen mellom begrepene. • • • NANDA – dekker pasientproblematikk og sykepleiediagnoser NIC – dekker sykepleietiltak NOC – dekker pasientresultater ICNP – dekker alle forannevnte SABAKLASS – opprinnelig system for psykiatri og hjemme-sykepleie, men er nå utvidet også til andre sykepleieområder Dokumentasjon av sykepleie i pasientjournalen, Veileder, NSF 2004

VIPS-modellen Velvære, Integritet, Profylakse, Sikkerhet • Utviklet i Sverige fra 1991 (Ehnfors et al 1991, 1996) • Forskningsbasert struktur → tusenvis av rapporter gj. gått og brutt ned - alle sykepleieområder er tatt med • Felles struktur og modell → felles uttrykk og forståelse • Kan brukes sammen med andre klassifikasjonssystem • Pasientvurdering basert på DATA, ikke intuisjon/ synsing alene • Sirkulær modell → det ene gir det andre → sykepleieprosessen gjenkjennelig • Skandinavisk, engelsk, tysk, spansk, russisk språk Ehnfors et al, 2000

• Sykepleietjenesten ved R-R HF bruker VIPS-modellen • Sikrer kontinuitet i sykepleien ved at også operasjonssykepleien dokumenteres ut fra samme modellen • VIPS-modellen passer utmerket til dokumentasjon av operasjonssykepleie


Pilotprosjekt ved Rikshospitalet Bakgrunn: Tilnærmet papirløst sykehus i løpet av 2007 Hensikt: Teste elektronisk mal for dokumentasjon av operasjonssykepleie Metode: • Utvikling av notatmal etter VIPS-modellen • Opplæring ved bruk av testpasient • 17 operasjonssykepleiere dokumenterte på 4 -6 pasienter hver • Observasjonsnotater under dokumentasjonen • Fokusgruppeintervju – 2 grupper

Forskningsspørsmål: • Er malen praktisk anvendbar? • Inneholder malen tema og alternativer som er nødvendige og relevante ut fra operasjons-sykepleiers myndighetsområde og funksjonsansvar? • Er elektroniske ressurser som PC, dataskjerm og skriver tilgjengelig?

Peroperativ notatmal - eksempel Ø-hjelp: <ja/nei> Pasientens inntid: <> Operasjon start: <> Pasientens uttid: <> Operasjon slutt: <> Planlagt inngrep: Operasjonsfelt identifisert: Pasientstatus preoperativt Kommunikasjon: Respirasjon/sirkulasjon: Hud/vev: Aktivitet: Smerte-/sanseinntrykk: Psykososialt: <annet> Kritisk informasjon: <ja/nei> <hø/ve> <kommunikasjon> <resp/sirk> Utenfor operasjonsfeltet: <hud> I operasjonsfeltet: <hud> <bevegelighet> <smerter> <> <> Allergi: <ja/nei> Smitte: <ja/nei> Implantat: <ja/nei>

Sykepleiefokus: Forebygge skader og infeksjoner – lindre ubehag og engstelse Sykepleietiltak Medvirkning: Informasjon/undervisning: Støtte: Miljø: Stell/egenomsorg: Observasjon/overvåking: Spesiell sykepleie: ID sjekket: <ja/nei> Pasienten bekrefter identifisert opr. felt: <ja/nei> <hø/ve> Pårørende følger under innledning av anestesi: <ja/nei> Tolk følger: <ja/nei> Spesiell forespørsel om informasjon: <ja/nei> Denne informasjonen er gitt: <ja/nei> Psykososialt – emosjonelt: < > Stuetemperatur v/ankomst: <> °C Laf tak: <laf> Latexfrie produkter: <ja/nei> Tiltak når pasienten er våken: <tiltak> Antall personer til stede: Kir. team: <> (Kirurger, spl. , anestesipersonale, studenter) Tilleggspersonell: <> Særskilt stell i operasjonsavdelingen: <> Brudd på aseptisk teknikk: <brudd> Tiltak: <tiltak> Kontroll av leiet: <leie> Type kontroll: <kontroll> Merknader: <> Valg av bordtopp på bakgrunn av pasientens vekt: <bordtopp> Operasjonsleie: <leie> Tilleggsutstyr: <utstyr> Profylakse v/leiring: <profylakse> Endring av leiet: <leie> kl. <> Kontakt m/metall: <metall> Forebygging av hypotermi: <varmetiltak> Tiltak ved hypotermi: <> Tiltak ved hypertermi: <>

Spesiell sykepleie: Medisinsk teknisk utstyr MTU er sjekket før bruk. Maquet opr. bord: <> RH nr: <> Stille opr. bord: <> RH nr: <> Diatermiapparat: <mono/bi> RH nr: <> Plassering av diatermiplate: <plassering> <side> Hår fjernet: <hårfjerning> Diatermi kontrollert m/kirurg: <kontroll> Sug: <> RH nr: <> Lokal liste: Testutstyr: <> RH nr: <> Låneutstyr: <> RH nr: <> Operasjonsfelt/område, oppdekking (og implantat) Hårfjerning: <hårfjerning> Urinkateter/type: <materiale> Ch. : <>. Urin fra kateter: <ja/nei> Andre tiltak ved katetrisering: <> Kateter innlagt av: <> Huddesinfeksjon: <type> Oppdekkingsmateriale på hud: <oppdekking> OP-drape: <jod> Preparat- type og antall: <preparat> Annet: <> Type væske: <prepvæske> Annet: <> Utstyr brukt under operasjonen Kontroll av instrumenter og utstyr: <stemmer/ikke> Tiltak når kontrolltelling viser avvik: <> Kontroll av sterilitet: <> Legemiddelhåndtering: Skyllevæske: <skyllevæske>, ml: <>, temperatur <temp> Lokalanestesi: <anestesi> Medikamenter skal føres på kurve. Koordinering: Andre faggrupper tilkalt: <faggrupper> Merknader: <>

Pasientstatus postoperativt og videre oppfølging Hud/vev: <annet> <trykksår> lokalisasjon : <> <hudskade> lokalisasjon : <> Klassifisering av operasjonssår etter operasjon: <opr. sår> Dren: <>, nr. <> plassering: <>, <dren> <klippet> <festet> Suturering av operasjonssår: <type> Annet: <> Gips: <> Bandasje: <type> Merknader: <> <> <> Koordinerende operasjonssykepleier. Steril utøvende operasjonssykepleier Starter kl: <> <navn> Avløst kl: <> Starter kl: <> <navn>

Resultat Malens praktiske anvendbarhet • • • Praktisk og enkel å bruke, men trenger justeringer For mange ledd før man kom frem til malen For lang og omfattende for korte inngrep Docu. Live og PACS slo seg av etter 30 minutter og kunne ikke være aktive samtidig Tungvint å bruke Alt + piltast (Word-mal) Savnet å kunne velge flere alternativ i valgmenyen Greit å skrive i fritekst, men tar tid Tar mye tid å slette det som ikke er aktuelt Skal ikke være mulig å slette områder som MÅ dokumenteres

Malens innhold og relevans • • • Savnet dokumentasjon av antall instrumenter, brikker, kompresser osv. Savnet stuenummer Mente preoperativ status var dobbeltføring Unødvendig å dokumentere antall personer på stua Vil dokumentere bord ut fra leie og ikke vekt Unødvendig å dokumentere RH-nr. på all MTU Savnet rubrikk for utført inngrep og beskjed fra kirurg Synliggjøre at slettede områder er faglig vurdert Savnet en del særområder for egen avdeling Skal opr. spl. dokumentere medikamenter? Hva?

Utstyr og ressurser • Ugunstig å sitte/stå med ryggen mot operasjonsfeltet • Plassering av skjermer for høyt oppe på veggen • Problem med at PACS er dominant (rtg. bilder) – behov for egen skjerm til spl. dokumentasjon (lap-top) Opplæring • Stor nytte av å bruke mal på testpasient • Nødvendig med veileder tilgjengelig i oppstart • Evt. tre operasjonssykepleiere på stua i starten – fokus på læring

Sykepleiediagnose • Diagnose (gresk): ”kunsten å skille ut” • Må bygge på spesifikke kjennetegn dokumentert gjennom forskning / erfaringsbasert kunnskap • Data sykepleiediagnosen bygger på skal nedtegnes i journalen • Kan utformes i fritekst eller hentes fra et sett med forhåndsdefinerte diagnoser, eks. ICNP (International Classification for Nursing Practice) eller NANDA (North American Nursing Diagnosis Association) - nå i norsk utgave! Dokumentasjon av sykepleie i pasientjournalen, Veileder, NSF 2004

Tre viktige kriterier for sykepleiediagnoser 1. Det handler om et problem eller behov som kan avhjelpes med sykepleie 2. Problemet eller behovet baseres på innsamlede data 3. Sykepleiediagnosen utvikles i samarbeid med og bekreftes av pasienten der dette er mulig 4. Dokumentasjon av sykepleie i pasientjournalen, Veileder, NSF 2004

Noen eksempler på operasjonssykepleiediagnoser Sykepleiediagnoser bygges opp med problem (risiko), årsak og symptom (skade) – Problem relatert til årsak leder til symptom Eks: Overfølsomhet for plaster relatert til skjør hud pga. Revmatoid artritt leder til hudskade – Risiko relatert til årsak leder til skade Eks: Risiko relatert til bruk av kirurgisk diatermi når pasienten har protese (kan) lede til brannskade Dokumentasjon av sykepleie i pasientjournalen, Veileder, NSF 2004 Gustafsson & Kelvered, 2003 (Peri. OP-VIPS)

• Ut fra Helsepersonellovens krav til dokumentasjon av helsehjelp, er det relevant å spørre seg: – Er den helsehjelpen som ikke er dokumentert, heller ikke gitt? – Dersom den er gitt, hvorfor er den ikke dokumentert?

Lykke til med dokumentasjonen i din avdeling!