Dmarche Qualit dans les Rseaux de Prinatalit JB

Démarche Qualité dans les Réseaux de Périnatalité JB Gouyon Cellule d’évaluation du réseau périnatal de Bourgogne Centre d’Epidémiologie des Populations (EA 4184) CIC-EC INSERM-CHU Dijon

Démarche Qualité: Qu’est-ce que c’est ? C’est une réflexion pour améliorer… Avec un jargon… Avec une méthodologie… HAS -> en 6 points …

La Démarche Qualité (HAS 2005) 1. Comparaison à un référentiel • • • 2. Audit clinique Revue de pertinence des soins Enquêtes de pratique Approche par processus • • • 3. Analyse globale d’une activité (ex: transfusion) Chemin clinique (ex: prise en charge d’une DR néonatale) Méthodes spécifiques de la gestion des risques Approche par problème • • Méthode de résolution par problème: ex: Pathologie Pulmonaire Chronique en Bourgogne Revue de mortalité / morbidité: Revue systématique et formalisée des décès néonataux; Revue d’évènements « sentinelles » (dossiers des prématurés affectés d’HIV, LPV, DBP) 4. Méthode d’analyse des causes d’un évènement indésirable 5. Méthode par indicateurs 6. La recherche évaluative
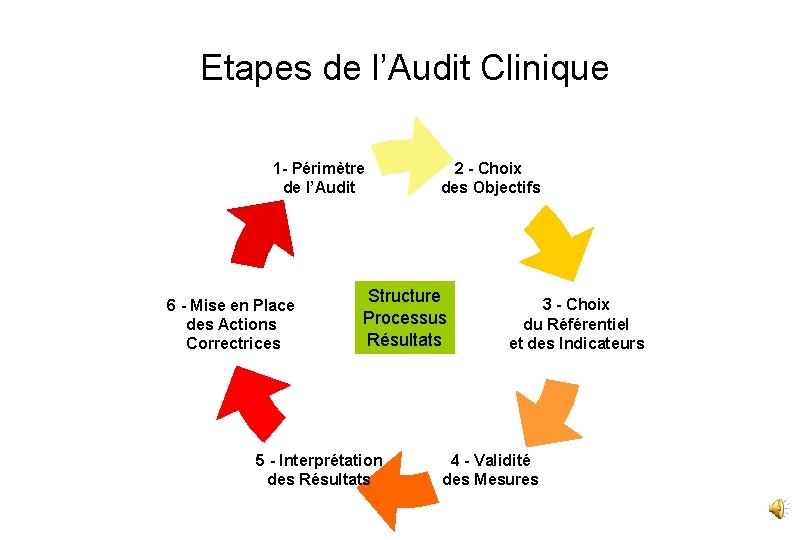
Etapes de l’Audit Clinique 1 - Périmètre de l’Audit 6 - Mise en Place des Actions Correctrices 2 - Choix des Objectifs Structure Processus Résultats 5 - Interprétation des Résultats 3 - Choix du Référentiel et des Indicateurs 4 - Validité des Mesures

Périmètre et Population Cible de l’Audit • Aire géographique du réseau ou des réseaux Ex: CESDI • Niveau d’établissements Ex: N 3 Euroneonet, Vermont Oxford N 1, N 2, N 3 Audipog; RPB • Assurances / Mutuelles Ex: Kaiser Permanente Medical Care • La population cible et ses caractéristiques « signifiantes » ; – Ex: mortalité et grande prématurité • • AG; poids de naissance (trophicité) Apgar@5 min Scores de risque (CRIB, SNAP-PE, NTISS …) Autres variables d’ajustement 1 - Périmètre de l’Audit 6 - Mise en Place des Actions Correctrices 5 - Interprétation des Résultats 2 - Choix des Objectifs 3 - Choix du Référentiel et des Indicateurs 4 - Validité des Mesures

Choix de l’Objectif de l’Audit - critères de qualité - 1 - Périmètre de l’Audit 6 - Mise en Place des Actions Correctrices 5 - Interprétation des Résultats – Mesurable (faisabilité et fiabilité du recueil d’informations) – Cliniquement pertinent (fréquent et/ou grave) – Évaluable à partir d’un référentiel (données factuelles disponibles) – Susceptible d’être amélioré (variabilité de la mesure) – Multidisciplinaire et multi-professionnel 2 - Choix des Objectifs 3 - Choix du Référentiel et des Indicateurs 4 - Validité des Mesures

Choix de l’Objectif de l’Audit - mesures de résultats obstétricaux • Evènements médicaux fréquents et/ou graves – – 1 - Périmètre de l’Audit 2 - Choix des Objectifs 6 - Mise en Place des Actions Correctrices 5 - Interprétation des Résultats 3 - Choix du Référentiel et des Indicateurs 4 - Validité des Mesures Corticothérapie ante et postnatale (Finer et al. Pediatrics, 117: 704) Transferts antenataux (Alidina et al. Health Manage Forum 2006; 19: 22) Régulation des TIU (Dupuis et al. J Gynecol Obstet Biol Reprod. 2006; 35: 702) Dépistage ciblé du spina bifida (Olde Scholtenhuis et al. Ultrasound Obstet Gynecol. 2003; 21: 48) – Facteurs de risque de mort fœtale en cas de grossesses gémellaires (Dahl et al. Acta Obstet Gynecol Scand 2000; 79: 1075) – Prise en charge des pré-éclampsies, éclampsies et HELLP syndrome (Baldwin et al. Hypert Pregnancy 2001; 20: 257) – Facteurs de risque de délabrements périnéaux en VB spontanée (Nakai et al. J Nippon Med Sch. 2006; 73: 265) – Morbidité respiratoire après césarienne à terme (Gouyon et al. Paediatr Perinat Epidemiol 2008) – DBP SFMP, Marseille 2007 (Walsh et coll. Pediatrics. 2007; 119: 876)
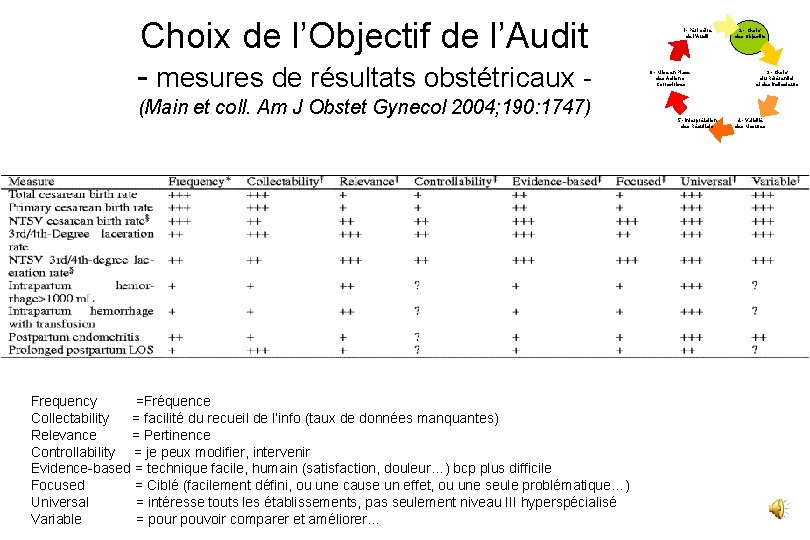
Choix de l’Objectif de l’Audit - mesures de résultats obstétricaux (Main et coll. Am J Obstet Gynecol 2004; 190: 1747) Frequency =Fréquence Collectability = facilité du recueil de l’info (taux de données manquantes) Relevance = Pertinence Controllability = je peux modifier, intervenir Evidence-based = technique facile, humain (satisfaction, douleur…) bcp plus difficile Focused = Ciblé (facilement défini, ou une cause un effet, ou une seule problématique…) Universal = intéresse touts les établissements, pas seulement niveau III hyperspécialisé Variable = pour pouvoir comparer et améliorer… 1 - Périmètre de l’Audit 6 - Mise en Place des Actions Correctrices 5 - Interprétation des Résultats 2 - Choix des Objectifs 3 - Choix du Référentiel et des Indicateurs 4 - Validité des Mesures
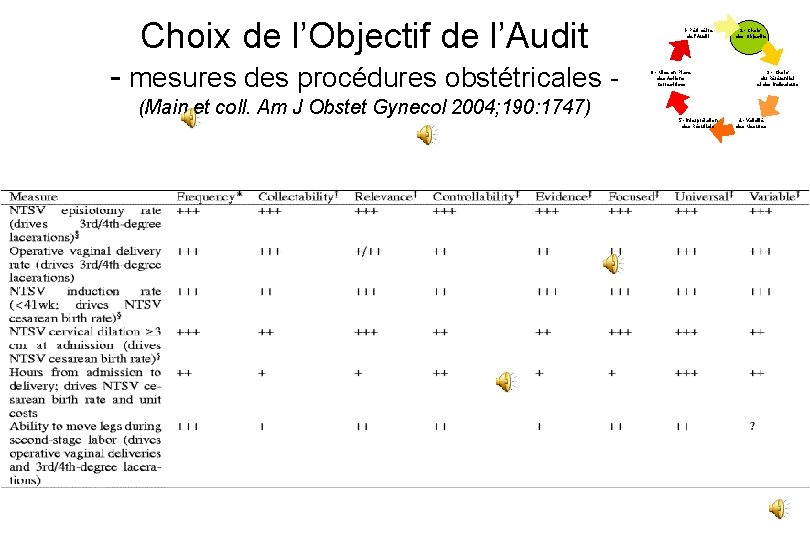
Choix de l’Objectif de l’Audit - mesures des procédures obstétricales (Main et coll. Am J Obstet Gynecol 2004; 190: 1747) 1 - Périmètre de l’Audit 6 - Mise en Place des Actions Correctrices 5 - Interprétation des Résultats 2 - Choix des Objectifs 3 - Choix du Référentiel et des Indicateurs 4 - Validité des Mesures
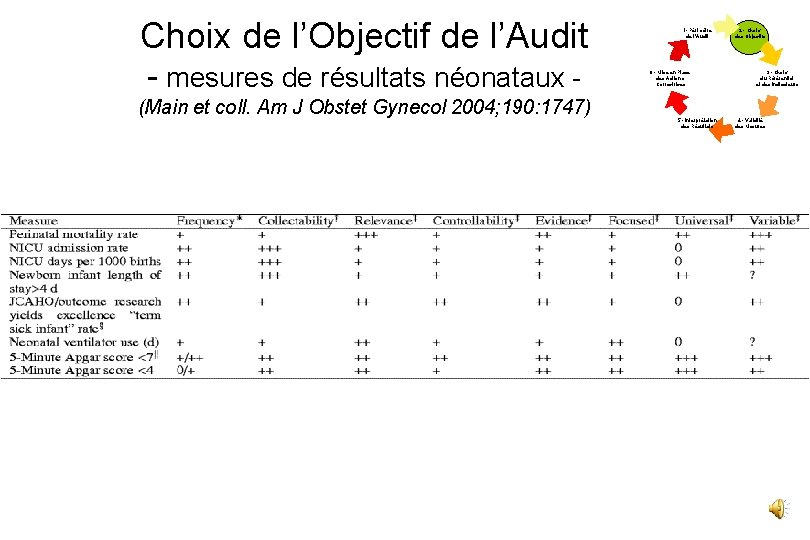
Choix de l’Objectif de l’Audit - mesures de résultats néonataux (Main et coll. Am J Obstet Gynecol 2004; 190: 1747) 1 - Périmètre de l’Audit 6 - Mise en Place des Actions Correctrices 5 - Interprétation des Résultats 2 - Choix des Objectifs 3 - Choix du Référentiel et des Indicateurs 4 - Validité des Mesures

SFMP, Marseille 2007 Choix du Référentiel et des Indicateurs 1 - Périmètre de l’Audit 6 - Mise en Place des Actions Correctrices 5 - Interprétation des Résultats • Référentiel – Essentiel car: • Les conclusions en dépendent • Standards parfois non cohérents (Yoxall 2001) – Littérature médicale, conférences de consensus, RCP, avis d’experts, opinion des professionnels • Indicateurs – – – Définis clairement Recueil facile Nombre limité Saisie unique Testés – Explicite ou Implicite - Analyse des morts périnatales: choix de la classification - Autopsies néonatales: taux et qualité du CR 2 - Choix des Objectifs 3 - Choix du Référentiel et des Indicateurs 4 - Validité des Mesures
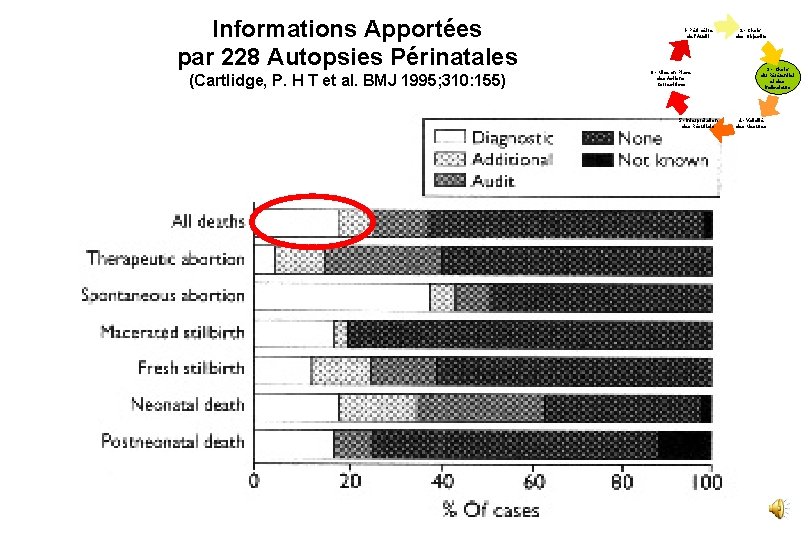
Informations Apportées par 228 Autopsies Périnatales (Cartlidge, P. H T et al. BMJ 1995; 310: 155) 1 - Périmètre de l’Audit 6 - Mise en Place des Actions Correctrices 5 - Interprétation des Résultats 2 - Choix des Objectifs 3 - Choix du Référentiel et des Indicateurs 4 - Validité des Mesures
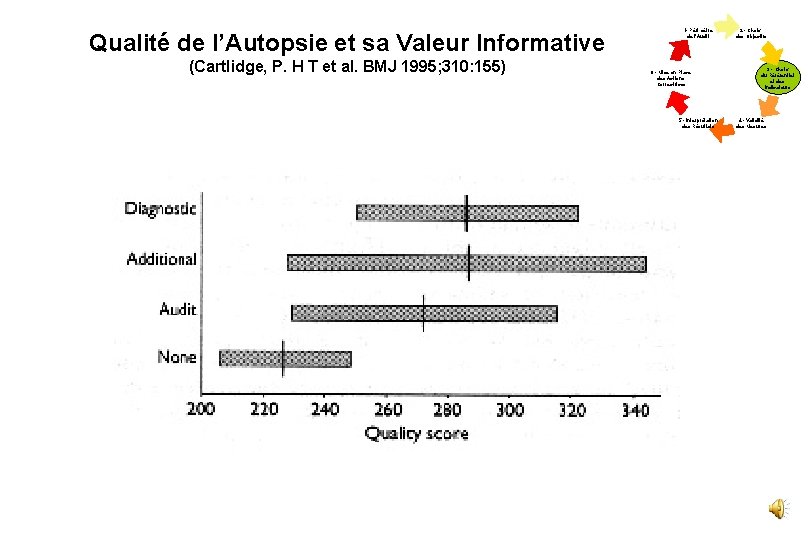
Qualité de l’Autopsie et sa Valeur Informative (Cartlidge, P. H T et al. BMJ 1995; 310: 155) 1 - Périmètre de l’Audit 6 - Mise en Place des Actions Correctrices 5 - Interprétation des Résultats 2 - Choix des Objectifs 3 - Choix du Référentiel et des Indicateurs 4 - Validité des Mesures
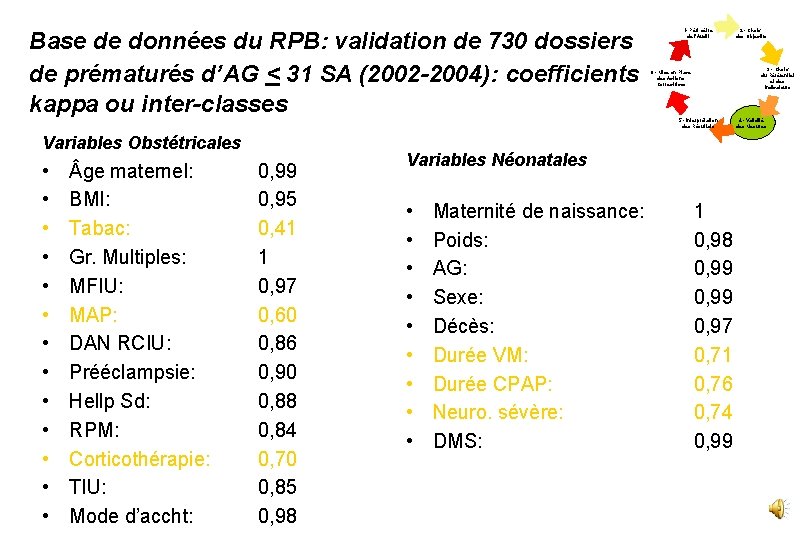
Base de données du RPB: validation de 730 dossiers de prématurés d’AG < 31 SA (2002 -2004): coefficients kappa ou inter-classes 1 - Périmètre de l’Audit 3 - Choix du Référentiel et des Indicateurs 6 - Mise en Place des Actions Correctrices 5 - Interprétation des Résultats Variables Obstétricales • • • • ge maternel: BMI: Tabac: Gr. Multiples: MFIU: MAP: DAN RCIU: Prééclampsie: Hellp Sd: RPM: Corticothérapie: TIU: Mode d’accht: 0, 99 0, 95 0, 41 1 0, 97 0, 60 0, 86 0, 90 0, 88 0, 84 0, 70 0, 85 0, 98 Variables Néonatales • • • Maternité de naissance: Poids: AG: Sexe: Décès: Durée VM: Durée CPAP: Neuro. sévère: DMS: 2 - Choix des Objectifs 1 0, 98 0, 99 0, 97 0, 71 0, 76 0, 74 0, 99 4 - Validité des Mesures

1 - Périmètre de l’Audit Interprétation des résultats • Comment ? Comparaison – Aux référentiels – Entre participants • Régions, unités de soins. . « Benchmarking » 3 - Choix du Référentiel et des Indicateurs 6 - Mise en Place des Actions Correctrices 5 - Interprétation des Résultats • Qui ? Les professionnels +/- évaluateurs extérieurs 2 - Choix des Objectifs • Attention aux facteurs de confusion socioéconomiques ! 4 - Validité des Mesures – Illinois (USA): le risque S-E explique 73% de la variabilité du taux de morts fœtales et 38% de la variabilité des morts néonatales. – Norvège: risque de PCI et de morts néonatales augmenté chez les mères « non occidentales » Prendre en compte tous les facteurs qui limitent l’accès aux soins +++ Dooley et coll. Obstet Gynecol 1997; 89: 193 Saastad et coll. Acta Obstet Gynecol Scand 2007; 86: 444

Interprétation de Résultats - Corticothérapie Antenatale - 1 - Périmètre de l’Audit 6 - Mise en Place des Actions Correctrices 5 - Interprétation des Résultats 2 - Choix des Objectifs 3 - Choix du Référentiel et des Indicateurs 4 - Validité des Mesures • Objectif: Corticothérapie antenatale des grands prématurés et niveau de maternité de naissance • Les référentiels – TIU pour permettre la naissance des grands prématurés en NIII – Corticothérapie ante-natale maturative indispensable aux grands prématurés
![Population et méthodes 818 [24 -31 SA] nés vivants en 2005 -2006 Corticothérapie : Population et méthodes 818 [24 -31 SA] nés vivants en 2005 -2006 Corticothérapie :](http://slidetodoc.com/presentation_image_h2/936bea78a731b443ed968e829a5b843b/image-17.jpg)
Population et méthodes 818 [24 -31 SA] nés vivants en 2005 -2006 Corticothérapie : complète ou incomplète
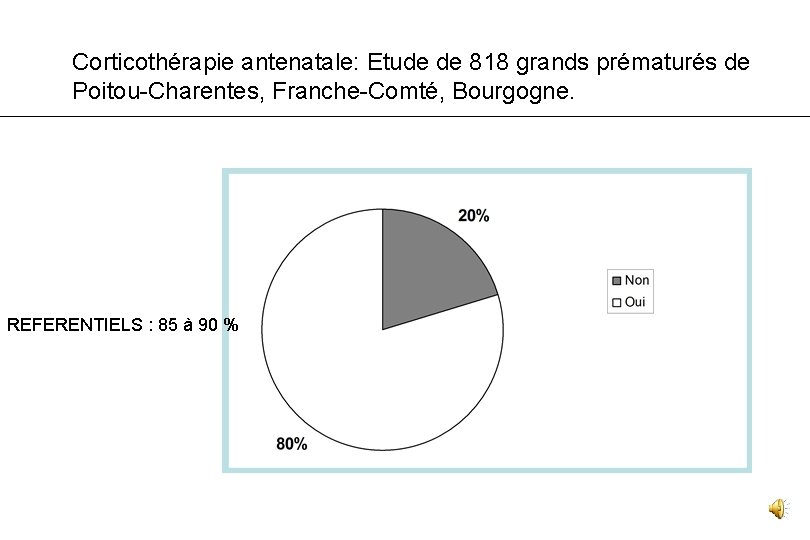
Corticothérapie antenatale: Etude de 818 grands prématurés de Poitou-Charentes, Franche-Comté, Bourgogne. REFERENTIELS : 85 à 90 %
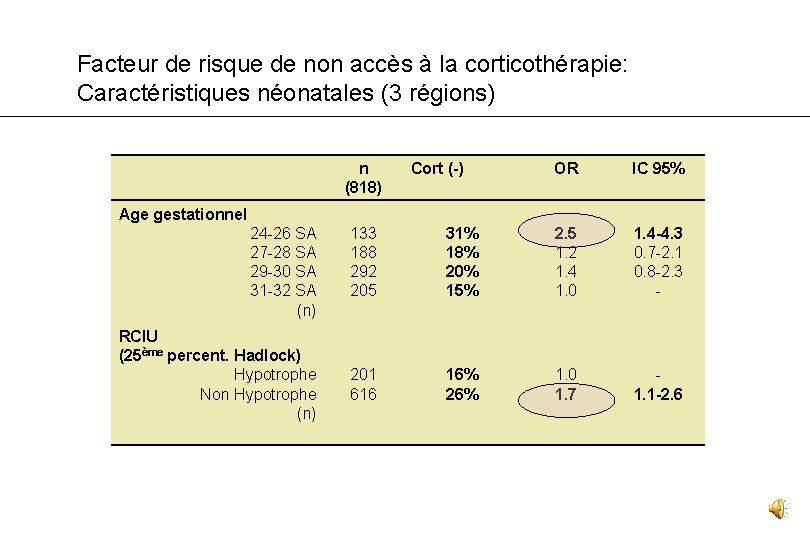
Facteur de risque de non accès à la corticothérapie: Caractéristiques néonatales (3 régions) n (818) Cort (-) OR IC 95% Age gestationnel 24 -26 SA 27 -28 SA 29 -30 SA 31 -32 SA (n) RCIU (25ème percent. Hadlock) Hypotrophe Non Hypotrophe (n) 133 188 292 205 31% 18% 20% 15% 2. 5 1. 2 1. 4 1. 0 1. 4 -4. 3 0. 7 -2. 1 0. 8 -2. 3 - 201 616 16% 26% 1. 0 1. 7 1. 1 -2. 6
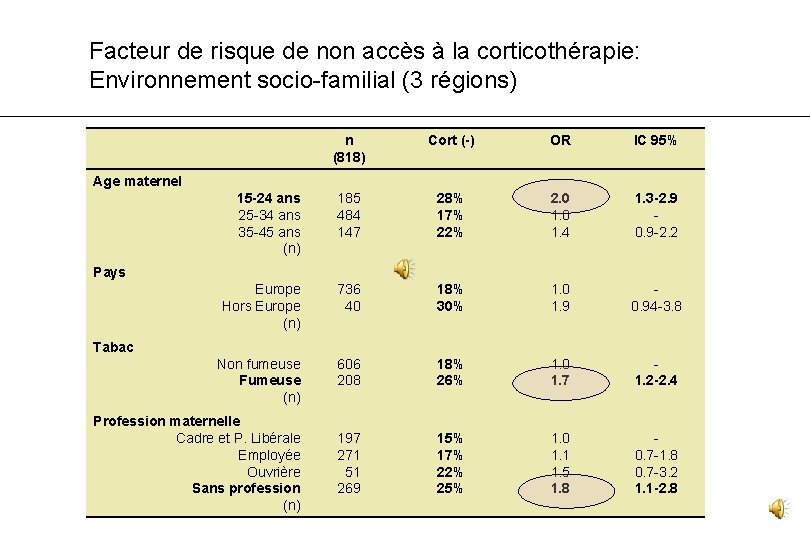
Facteur de risque de non accès à la corticothérapie: Environnement socio-familial (3 régions) n (818) Cort (-) OR IC 95% 15 -24 ans 25 -34 ans 35 -45 ans (n) 185 484 147 28% 17% 22% 2. 0 1. 4 1. 3 -2. 9 0. 9 -2. 2 Europe Hors Europe (n) 736 40 18% 30% 1. 0 1. 9 0. 94 -3. 8 Non fumeuse Fumeuse (n) 606 208 18% 26% 1. 0 1. 7 1. 2 -2. 4 197 271 51 269 15% 17% 22% 25% 1. 0 1. 1 1. 5 1. 8 0. 7 -3. 2 1. 1 -2. 8 Age maternel Pays Tabac Profession maternelle Cadre et P. Libérale Employée Ouvrière Sans profession (n)
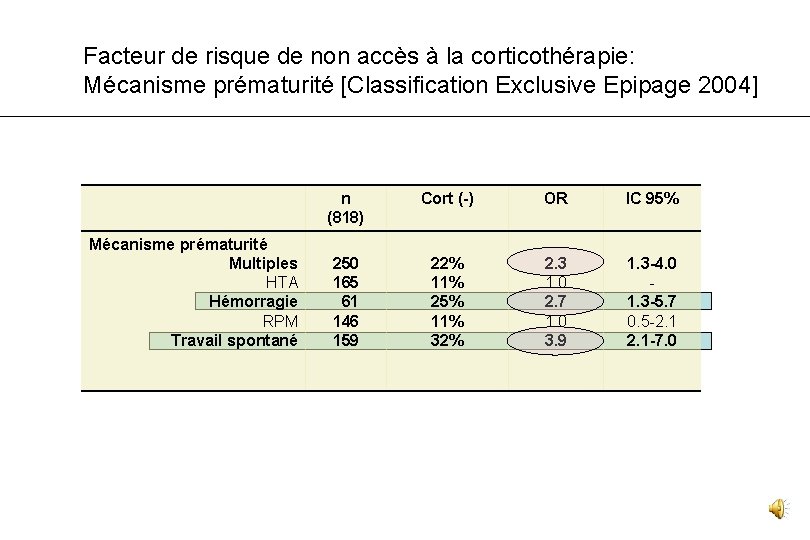
Facteur de risque de non accès à la corticothérapie: Mécanisme prématurité [Classification Exclusive Epipage 2004] Mécanisme prématurité Multiples HTA Hémorragie RPM Travail spontané n (818) Cort (-) OR IC 95% 250 165 61 146 159 22% 11% 25% 11% 32% 2. 3 1. 0 2. 7 1. 0 3. 9 1. 3 -4. 0 1. 3 -5. 7 0. 5 -2. 1 -7. 0
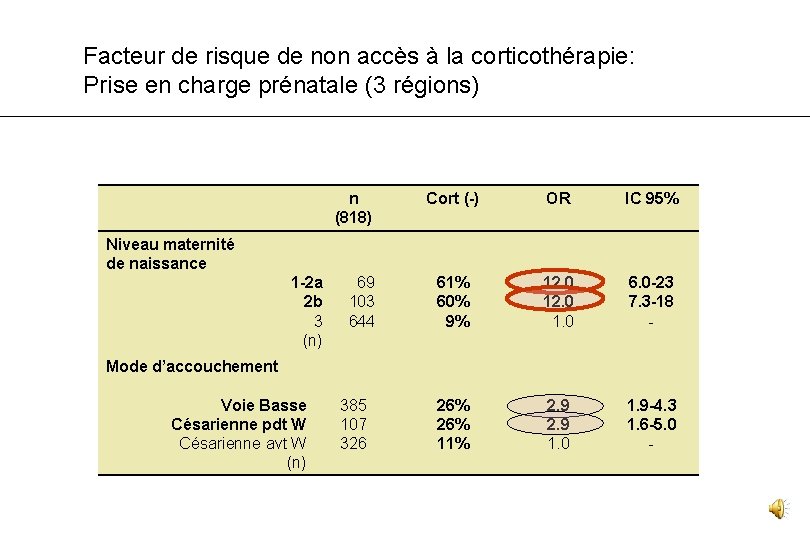
Facteur de risque de non accès à la corticothérapie: Prise en charge prénatale (3 régions) n (818) Cort (-) OR IC 95% 61% 60% 9% 12. 0 1. 0 6. 0 -23 7. 3 -18 - 26% 11% 2. 9 1. 0 1. 9 -4. 3 1. 6 -5. 0 - Niveau maternité de naissance 1 -2 a 2 b 3 (n) 69 103 644 Mode d’accouchement Voie Basse Césarienne pdt W Césarienne avt W (n) 385 107 326
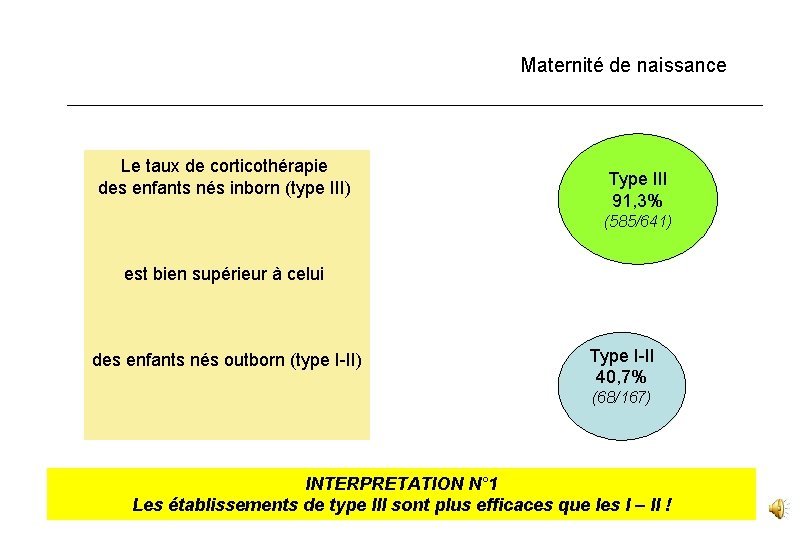
Maternité de naissance Le taux de corticothérapie des enfants nés inborn (type III) Type III 91, 3% (585/641) est bien supérieur à celui des enfants nés outborn (type I-II) Type I-II 40, 7% (68/167) INTERPRETATION N° 1 Les établissements de type III sont plus efficaces que les I – II !
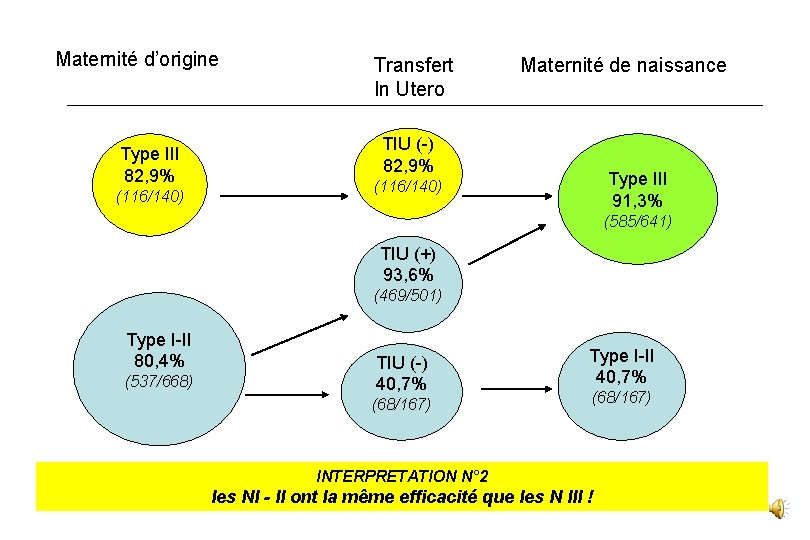
Maternité d’origine Type III 82, 9% (116/140) Transfert In Utero Maternité de naissance TIU (-) 82, 9% Type III 91, 3% (116/140) (585/641) TIU (+) 93, 6% (469/501) Type I-II 80, 4% (537/668) TIU (-) 40, 7% (68/167) Type I-II 40, 7% (68/167) INTERPRETATION N° 2 les NI - II ont la même efficacité que les N III !

Interprétation de Résultats - Transferts Antenataux - 1 - Périmètre de l’Audit 6 - Mise en Place des Actions Correctrices 5 - Interprétation des Résultats • Objectif: Pronostic des grands prématurés et niveau de maternité de naissance au sein de réseaux pratiquant le TIU • Les référentiels – TIU pour permettre la naissance des grands prématurés en NIII 2 - Choix des Objectifs 3 - Choix du Référentiel et des Indicateurs 4 - Validité des Mesures

Mauvais Pronostic des Prématurés Originaires des I-II (décès et/ou HIV 3 -4 et/ou LPV) Selon qu’ils naissent Inborn (III après TIU) ou Outborn (Echec TIU)
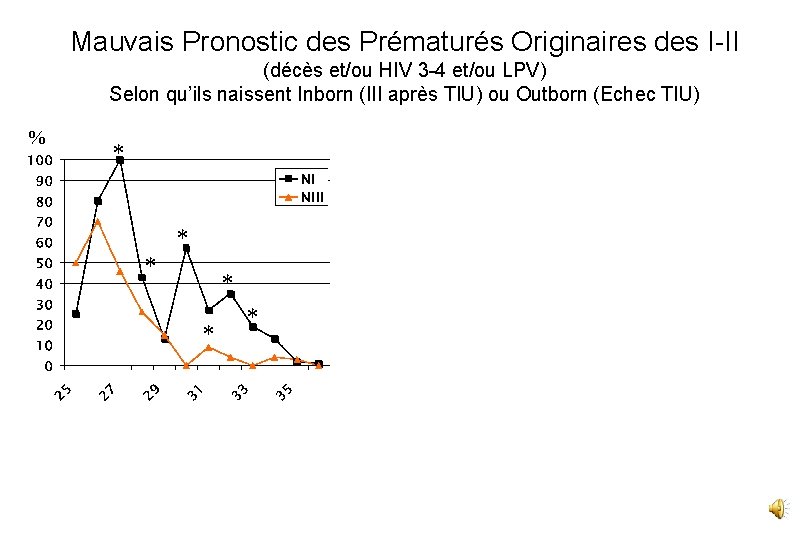
Mauvais Pronostic des Prématurés Originaires des I-II (décès et/ou HIV 3 -4 et/ou LPV) Selon qu’ils naissent Inborn (III après TIU) ou Outborn (Echec TIU) % * * *
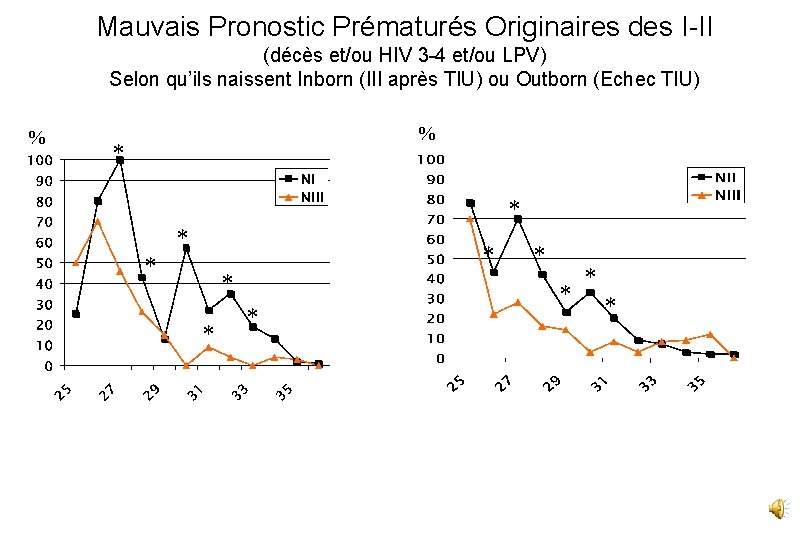
Mauvais Pronostic Prématurés Originaires des I-II (décès et/ou HIV 3 -4 et/ou LPV) Selon qu’ils naissent Inborn (III après TIU) ou Outborn (Echec TIU) % % * * *
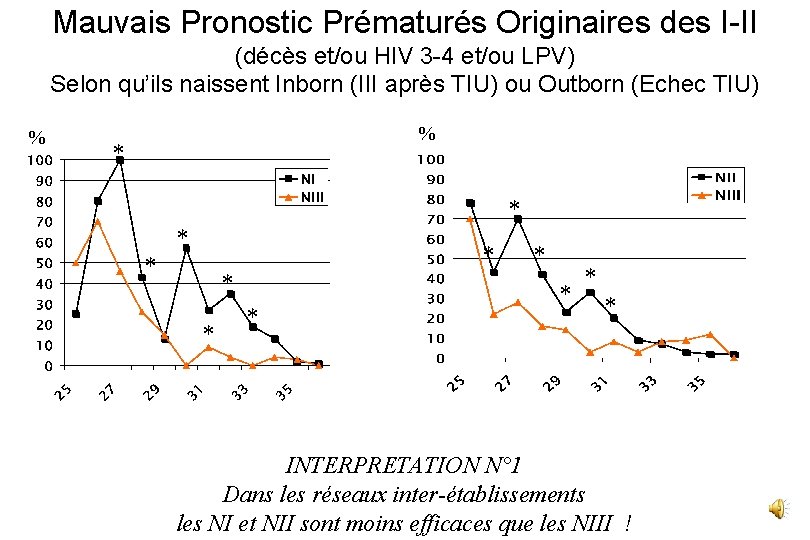
Mauvais Pronostic Prématurés Originaires des I-II (décès et/ou HIV 3 -4 et/ou LPV) Selon qu’ils naissent Inborn (III après TIU) ou Outborn (Echec TIU) % % * * * INTERPRETATION N° 1 Dans les réseaux inter-établissements les NI et NII sont moins efficaces que les NIII !

Facteurs indépendants de mauvais pronostic des Grands Prématurés (analyse multivariée) • • AG < 28 SA Score d’Apgar < 3 à 1 minute MAP Durée d’hospitalisation maternelle avant accouchement infèrieure à 24 heures OR = 1, 8 (IC (95%) : 1, 2 - 2, 9 • Persistance du canal artériel traité INTERPRETATION N° 2 L’accouchement rapide est un facteur indépendant d’aggravation du pronostic des grands prématurés
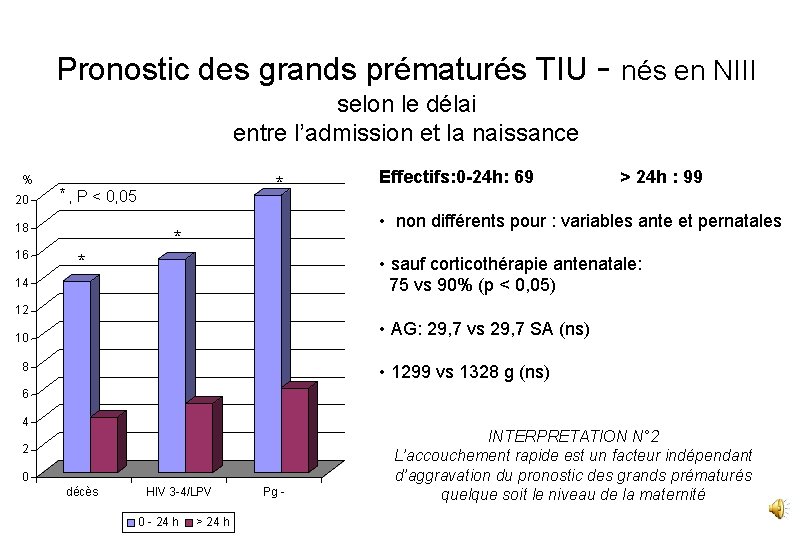
Pronostic des grands prématurés TIU - nés en NIII selon le délai entre l’admission et la naissance % 20 * , P < 0, 05 18 16 * Effectifs: 0 -24 h: 69 > 24 h : 99 • non différents pour : variables ante et pernatales * * • sauf corticothérapie antenatale: 75 vs 90% (p < 0, 05) 14 12 • AG: 29, 7 vs 29, 7 SA (ns) 10 8 • 1299 vs 1328 g (ns) 6 4 2 0 décès HIV 3 -4/LPV 0 - 24 h > 24 h Pg - INTERPRETATION N° 2 L’accouchement rapide est un facteur indépendant d’aggravation du pronostic des grands prématurés quelque soit le niveau de la maternité

Mise en Action • Evènements médicaux fréquents 1 - Périmètre de l’Audit 2 - Choix des Objectifs 6 - Mise en Place des Actions Correctrices 5 - Interprétation des Résultats 3 - Choix du Référentiel et des Indicateurs 4 - Validité des Mesures – Prise en charge des pré-éclampsies, éclampsies et HELLP syndrome (Baldwin et al. Hypert Pregnancy 2001; 20: 257) – Facteurs de risque de mort fœtale en cas de grossesses gémellaires (Dahl et al. Acta Obstet Gynecol Scand 2000; 79: 1075) – Facteurs de risque de délabrements périnéaux en VB spontanée (Nakai et al. J Nippon Med Sch. 2006; 73: 265) – Morbidité respiratoire après césarienne à terme (Gouyon et al. Paediatr Perinat Epidemiol, 2007) – DBP (Walsh et coll. Pediatrics. 2007; 119: 876)
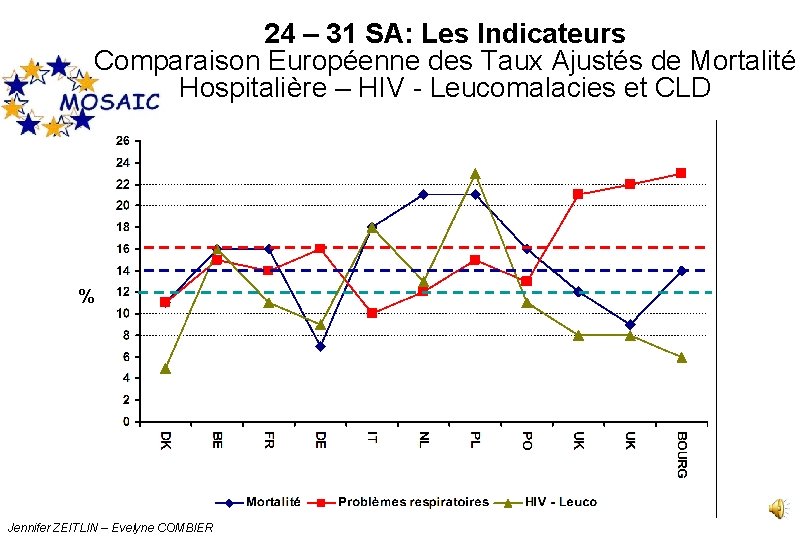
24 – 31 SA: Les Indicateurs Comparaison Européenne des Taux Ajustés de Mortalité Hospitalière – HIV - Leucomalacies et CLD % Jennifer ZEITLIN – Evelyne COMBIER

Le Référentiel Professionnel: European Guidelines on RDS • Panel of experts who developed evidence-based guidelines on management of RDS – – – – Prenatal care Delivery room stabilization Surfactant therapy (prophylaxis < 20% of VLBW in Burgundy) Oxygen supplementation beyond stabilization Role of n. CPAP (heterogeneity of clinical practice) MV strategies Prophylactic treatment for sepsis Supportive care: thermal, fluid and nutrition, blood pressure, PDA

Exemples d’EPP en Périnatalité Objectifs Stratégiques Objectifs Opérationnels Exemples d’actions Réduire morbidité respiratoire des grands prématurés Réduction des taux de CLD • formation à l’administration prophylactique de surfactant • diffusion des reco. ESPR • formation n. CPAP • diffusion / discussion des corticothérapies antenatales en N 2 et N 1 Indicateurs de pratique / résultats 1 - Périmètre de l’Audit 6 - Mise en Place des Actions Correctrices 5 - Interprétation des Résultats 2 - Choix des Objectifs 3 - Choix du Référentiel et des Indicateurs 4 - Validité des Mesures

L’EPP en Périnatalité (HAS 2005) 1. Comparaison à un référentiel • • • 2. Audit clinique Revue de pertinence des soins Enquêtes de pratique: synagis; probiotiques Approche par processus • • • 3. Analyse globale d’une activité (transfusion) Chemin clinique (prise en charge d’une DR néonatale) Méthodes spécifiques de la gestion des risques Approche par problème • • Méthode de résolution par problème: ex: CLD en Bourgogne Revue de morbidité/mortalité : Revue d’évènements « sentinelles » (dossiers des prématurés affectés d’HIV, LPV, DBP); Revue systématique et formalisée des décès néonataux; 4. Méthode d’analyse des causes d’un évènement indésirable 5. Méthode par indicateurs 6. La recherche évaluative

Audit des HIV des Enfants de PN < 1000 g (Obladen, 2007) – Etude d’intervention prospective et séquentielle – ETF: J 1, J 3, J 7, J 30 classification des HIV selon Papile – 2 périodes: P 1 = 2004 (n=86) vs P 2 = 2005 -2006 (n=89) Réunions obstétrico-pédiatriques sur les facteurs de prévention des HIV: pas de syndrome inflammatoire maternel (fièvre et IL-6 > 100 pg/ml); stéroïdes+; TIU+; CS; p. H > 7, 0; Surfactant < M 30; PAM > 25 mm Hg; Pa. CO 2 > 30 mm Hg; PNO – – Résultats: • Tous grades: • Grades 3 et 4: Réduction des IVH 34% vs 14% 20% vs 3, 4% Facteurs associés aux HIV outborn (OR=7, 3); Stéroïdes (OR=5, 8); fièvre mère (OR=4, 9); PH < 7, 0; retard au surfactant.

La Démarche Qualité - Conclusion 1. Est indispensable à l’efficacité (éthique) 2. Nécessite une méthode (facile) 3. Ses principaux domaines – La gestion : hypertrophiée et envahissante – Les soins : embryonnaire – La satisfaction des malades, de leurs familles, des professionnels : quasi-inexistante 4. Est une mission essentielle des professionnels de la santé dans un contexte difficile.

• LE PATIENT – Un parcours personnalisé – Information / Consentement éclairé Il participe au choix thérapeutiques Satisfaction « sécuritaire » (pression médico-légale) Satisfaction du « bien-être » (pression sociétale)
• LE PATIENT – Un parcours personnalisé – Information / Consentement éclairé Il participe au choix thérapeutiques Satisfaction « sécuritaire » (pression médico-légale) Satisfaction du « bien-être » (pression sociétale) • L’OFFRE DE SOINS / HÔPITAL – Crise financière – Inadaptation aux missions (structurellement, financièrement) – Solutions issues de l’industrie • Informatisation des données (PMSI T 2 A) • Démarche qualité ciblée sur les procédures • Certifications, EPP / FMC, Accréditation – Réorganisation de l’offre de soins (Loi HPST)
• LE PATIENT – Un parcours personnalisé – Information / Consentement éclairé Il participe au choix thérapeutiques Satisfaction « sécuritaire » (pression médico-légale) Satisfaction du « bien-être » (pression sociétale) - – Surspécialisés – Peu de temps disponible – Organisation des soins et du financement (PMSI-T 2 A; enregistrement de données; qualité des procédures) – Besoins du management (coordination, référent, staff, réseaux, pôles …) • L’OFFRE DE SOINS / HÔPITAL – Crise financière – Inadaptation aux missions (structurellement, financièrement) – Solutions issues de l’industrie • Informatisation des données (PMSI T 2 A) • Démarche qualité ciblée sur les procédures • Certifications, EPP / FMC, Accréditation – Réorganisation de l’offre de soins (Loi HPST) (Pression d’organisation) • LES PROFESSIONNELS

• LE PATIENT • LES PROFESSIONNELS – Un parcours personnalisé – Information / Consentement éclairé Il participe au choix thérapeutiques Satisfaction « sécuritaire » Satisfaction du « bien-être » DQ – Surspécialisés – Peu de temps disponible – Organisation des soins et du financement (PMSI-T 2 A; enregistrement de données; qualité des procédures) – Besoins du management (coordination, référent, staff, réseaux, pôles …) • L’OFFRE DE SOINS / HÔPITAL – Crise financière – Inadaptation aux missions (structurellement, financièrement) – Solutions issues de l’industrie • Informatisation des données (PMSI T 2 A) • Démarche qualité ciblée sur les procédures • Certifications, EPP / FMC, Accréditation – Réorganisation de l’offre de soins (Loi HPST)

Conclusion • La démarche qualité est le moyen de préserver une autonomie des professionnels de la santé au bénéfice des personnes qu’ils soignent • Il ne faut pas la confondre avec l’évaluation externe des réseaux (circulaire DHOS/03/CNAM/2007/88 du 2 Mars 2007) • Elle est une source de recherche clinique.
- Slides: 43