DM1 Dvidas Freqentes na Pediatria Mariana de Melo























- Slides: 31

DM-1: Dúvidas Freqüentes na Pediatria Mariana de Melo Gadelha – HRAS/SES/DF www. paulomargotto. com. br – 11/9/2009

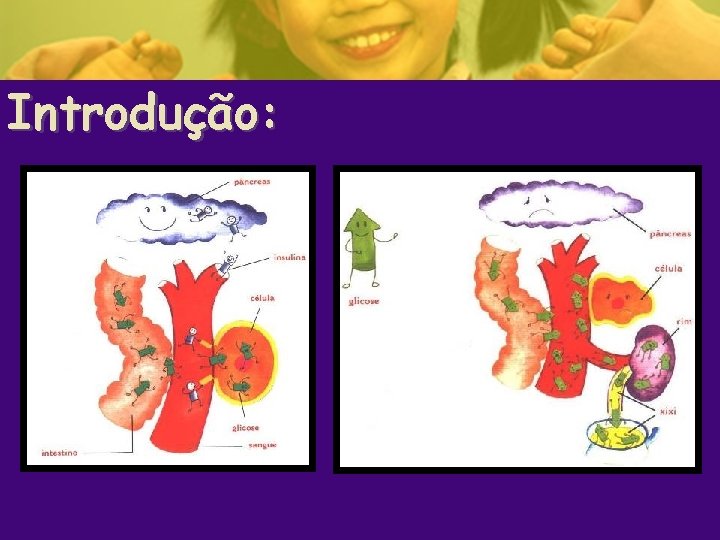
Introdução:

Breve Histórico da Insulina: 2006 2008 2005 2003 2000 1922 1986 1996 Insulinas Animais Aspart (suína e bovina) Insulinas Humanas Glargina (NPH e Reg) Detemir Lispro Exubera Apidra

Custo X Benefício X Adaptação

Insulinas Animais (Suína e Bovina): • Usadas por 60 anos; • Retiradas do mercado devido à imunogenicidade e ao grande número de impurezas (10 000 ppm). Atualmente as insulinas têm menos de 10 ppm.

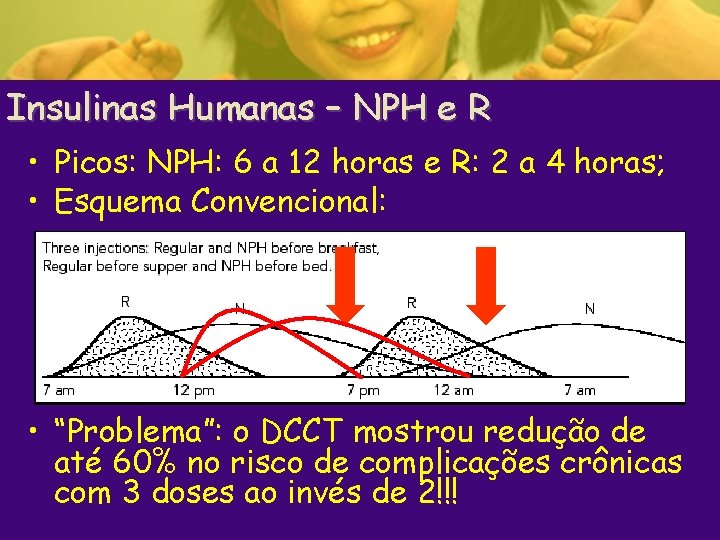
Insulinas Humanas – NPH e R • Picos: NPH: 6 a 12 horas e R: 2 a 4 horas; • Esquema Convencional: • “Problema”: o DCCT mostrou redução de até 60% no risco de complicações crônicas com 3 doses ao invés de 2!!!

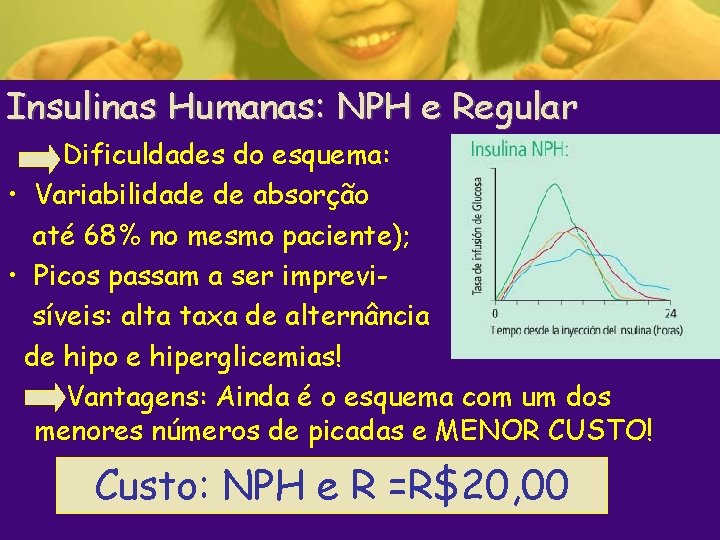
Insulinas Humanas: NPH e Regular Dificuldades do esquema: • Variabilidade de absorção até 68% no mesmo paciente); • Picos passam a ser imprevisíveis: alta taxa de alternância de hipo e hiperglicemias! Vantagens: Ainda é o esquema com um dos menores números de picadas e MENOR CUSTO! Custo: NPH e R =R$20, 00

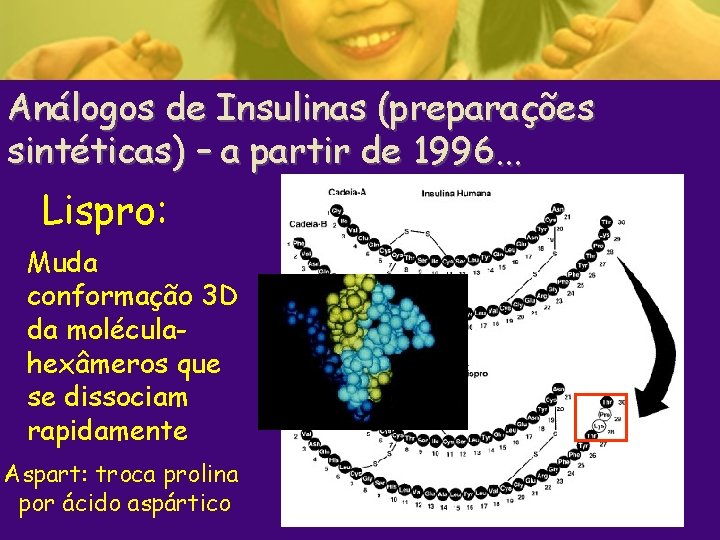
Análogos de Insulinas (preparações sintéticas) – a partir de 1996. . . Lispro: Muda conformação 3 D da moléculahexâmeros que se dissociam rapidamente Aspart: troca prolina por ácido aspártico

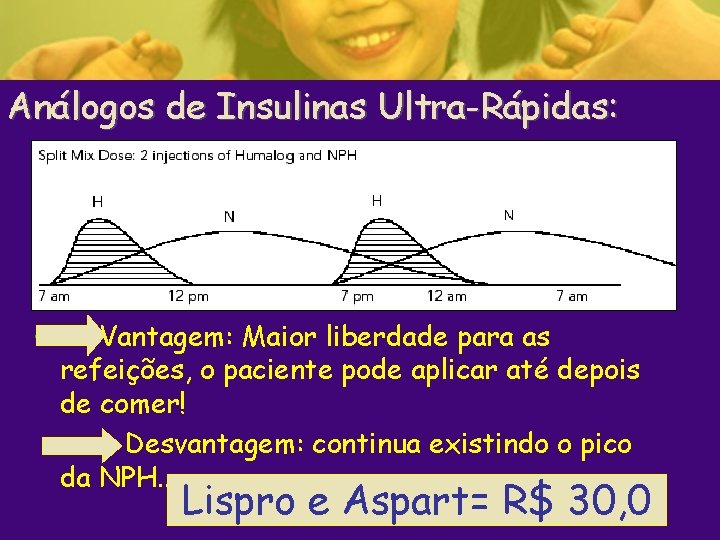
Análogos de Insulinas Ultra-Rápidas: • Vantagem: Maior liberdade para as refeições, o paciente pode aplicar até depois de comer! Desvantagem: continua existindo o pico da NPH. . . Lispro e Aspart= R$ 30, 0

Análogos de Insulina de Ação Prolongada: • Glargina (Lantus®): • Liberação constante e previsível da insulina; • Ausência de pico; • Duração mais prolongada (± 24 h)

Análogos de Insulina de Ação Prolongada: • Vantagens: • Mimetiza melhor o padrão fisiológico; • Maior liberdade de horários para o paciente; • Melhor controle glicêmico; • Menos hipoglicemia… Lantus®= R$110, 00 Boom!!!

Lantus® é bom para todo mundo? 4, 5, 6 picadas no dia. . .

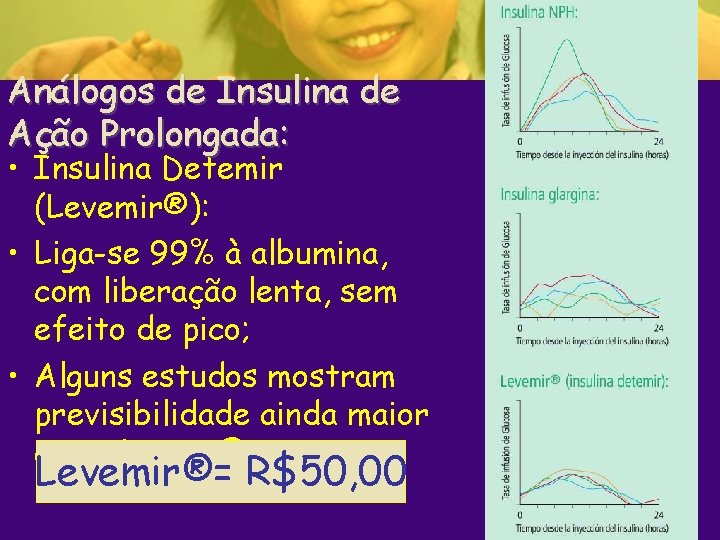
Análogos de Insulina de Ação Prolongada: • Insulina Detemir (Levemir®): • Liga-se 99% à albumina, com liberação lenta, sem efeito de pico; • Alguns estudos mostram previsibilidade ainda maior que a Lantus®. Levemir®= R$50, 00

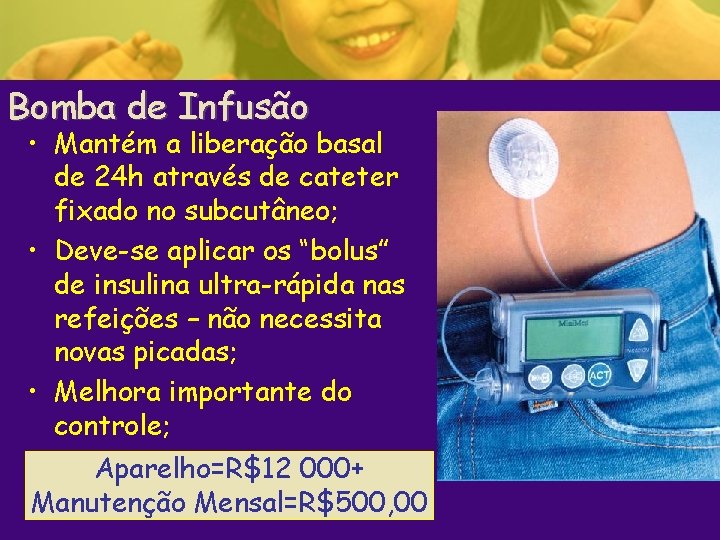
Bomba de Infusão • Mantém a liberação basal de 24 h através de cateter fixado no subcutâneo; • Deve-se aplicar os “bolus” de insulina ultra-rápida nas refeições – não necessita novas picadas; • Melhora importante do controle; Aparelho=R$12 000+ Manutenção Mensal=R$500, 00

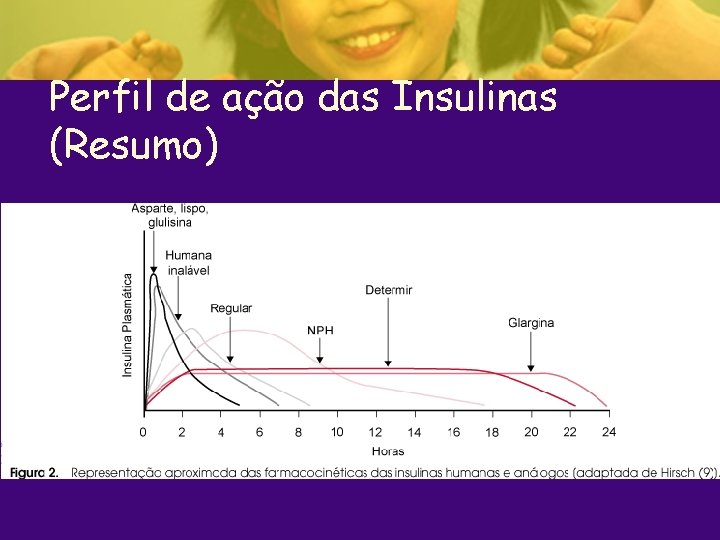
Perfil de ação das Insulinas (Resumo)

Dúvidas no Manejo Clínico do DM-1

Qual o melhor horário para aplicar a NPH da noite: antes do jantar ou antes de dormir? DEPENDE!!! 19: 00 22: 00 01: 00 03: 00 04: 00 06: 00

Fui chamado às 02: 00 h da manhã na enfermaria porque o paciente estava com 500 mg/dl de glicemia. . . O que eu faço? • A proibição para o uso da insulina regular ou ultra-rápida de madrugada é relativa e não absoluta. . . • Se o paciente está em CAD, não adiar início da correção!!!

Quando considerar e como tratar hipoglicemia? • Para pacientes diabéticos, hipoglicemia< 70 mg/dl. • Paciente consciente/acordado: preferência a líqüidos adocicados: 1º suco adoçado 2º água com açúcar 3º refrigerante não light 4º qualquer coisa que esteja à mão. . .

Quando considerar e como tratar hipoglicemia? • Paciente inconsciente/ convulsão: • NÃO TENTAR VIA ORAL EM NENHUMA HIPÓTESE!!! • Levar ao hospital mais próximo para push de glicose; • Glucagon R$100, 00

“Meu filho vai ter uma festinha no fim-de-semana e vai ter brigadeiro. Ele pode comer só unzinho? ” • Ninguém come só um brigadeiro. . . • Eventualmente: aumentar algumas unidades da insulina rápida/ultra-rápida para cobrir excessos! • Eventualmente sempre. . . não quer dizer quase

E por que este ajuste não pode ser sempre? • Insulina é hiperfagiante e promove ganho de peso. A fome e a recuperação de peso do paciente pós-CAD comprovam isto. . . • INGESTÃO DE CHO DOSE DE INSULINA FOME INGESTÃO DE CHO

O paciente com DM-1 usa metformina associada à insulina. Por quê? • Pacientes obesos, com resistência insulínica, usando dose alta de insulina, sem bom controle. . . • Na prática, sem comprovação de eficácia!

O paciente pode entrar em CAD por excessos alimentares? • CAD é causada por INSULINOPENIA. • Se o paciente exagera na alimentação, mas aplica insulina, entra no ciclo da resistência insulínica e aumento de complicações a longo prazo, mas NÃO entra em CAD.

O paciente precisa de antibiótico mas a suspensão é adocicada. Posso prescrever? • A maioria das suspensões atualmente é adoçada com aspartame e não com açúcar. • Mesmo que não seja adoçada com aspartame, se a medicação está bem indicada, deve ser feita! • Mesma consideração para corticóides!

Estou no posto de saúde e acabei de fazer diagnóstico de CAD. Só tem insulina NPH. Devo aplicar antes de encaminhar? NÃO!!! • Insulina NPH tem absorção lenta, só pode ser aplicada SC e vai provocar hipoglicemia no meio da correção da CAD! • Providencie acesso venoso e comece a hidratação!

O paciente está com 500 mg/dl, ++++ cetonúria mas a gasometria está normal. . . • O paciente está em CETOSE (precede a CAD); • Necessita de insulina para interromper o processo!!! • Aplicar insulina regular/ultra-rápida IM; • Hidratar, sem o rigor da hidratação da CAD.

A CAD já foi corrigida, o paciente está bem, mas a cetonúria continua +. . . • Cetonemia residual até 24 h após a sua formação; • Conversão do ácido hidroxibutírico em aceto-acético.

O paciente “esqueceu” de tomar insulina da manhã hoje e já passou de 12: 00. . . • Em uso de NPH= 2/3 da dose habitual; • Em uso de Lantus= Dose total. Não tem pico!

O paciente com DM-1 fez um abdome agudo e precisa ir para a cirurgia. Não tem endocrinologista no plantão. Como eu vou fazer? • Dieta zero; • Prescrever 50% da dose habitual de NPH ou Lantus; • Fazer HV com SG 7, 5% ou TIG=5; • Glicemia, glicosúria e cetonúria 2/2 h; • Glicemia < 120 mg/dl concentração de glicose para 10 ou 12, 5%; • Glicemia > 200 mg/dl ou >++ cetonúria 0, 1 U/Kg IM regular/ultra-rápida

OBRIGADA!!!