Diuretici Farmaci che alterano lescrezione di sali da
















- Slides: 27

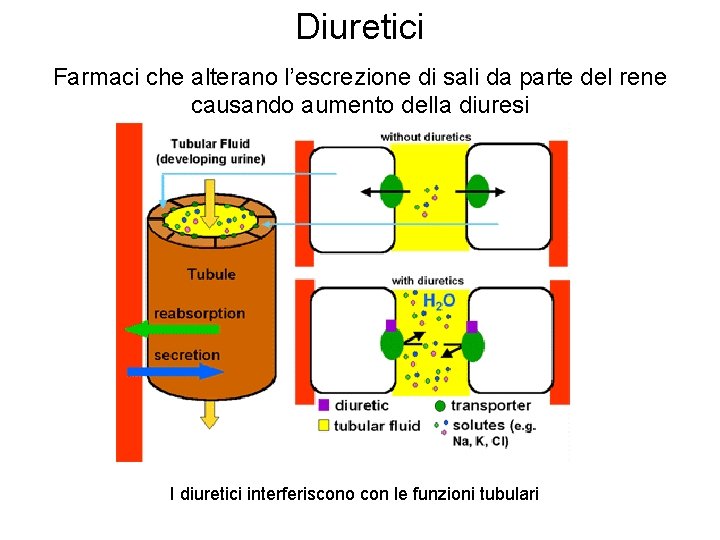
Diuretici Farmaci che alterano l’escrezione di sali da parte del rene causando aumento della diuresi I diuretici interferiscono con le funzioni tubulari

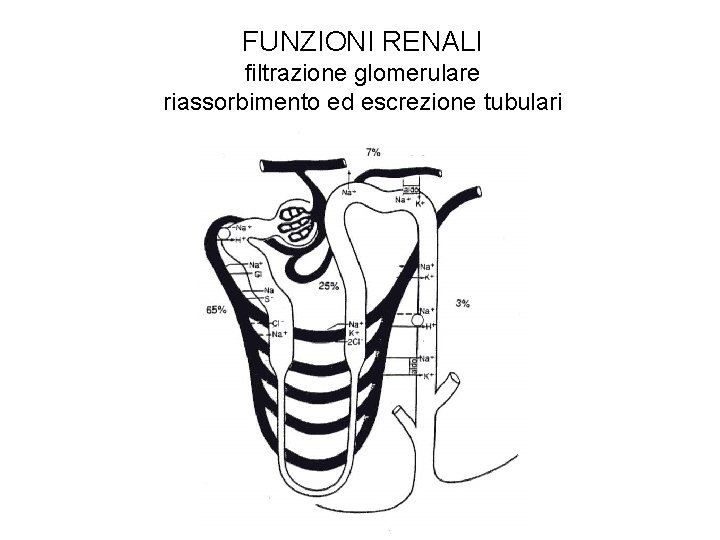
FUNZIONI RENALI filtrazione glomerulare riassorbimento ed escrezione tubulari

Funzioni glomerulari Filtrazione glomerulare 125 ml/min equivalenti a 1/100 volume liquido extracellulare La forza di filtrazione è idrostatica, data da D p. a. tra arteriola afferente ed efferente Cause di riduzione di filtrazione: alterazione della permeabilità glomerulare (no terapia) alterazione della superficie di filtrazione (no terapia) riduzione flusso renale Molti antiipertensivi riducono p. a. renale e filtration rate (effetti non desiderati)

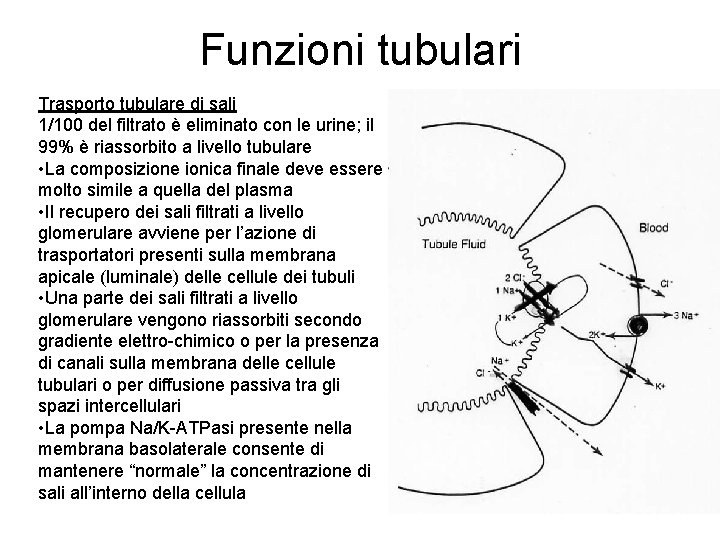
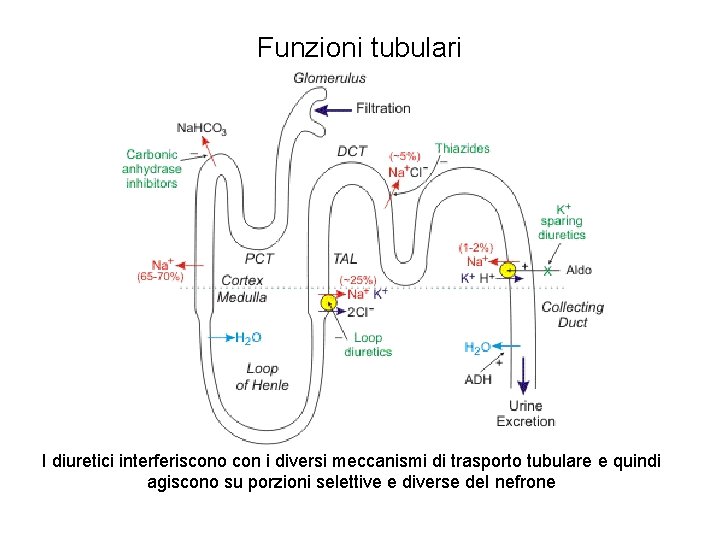
Funzioni tubulari Trasporto tubulare di sali 1/100 del filtrato è eliminato con le urine; il 99% è riassorbito a livello tubulare • La composizione ionica finale deve essere molto simile a quella del plasma • Il recupero dei sali filtrati a livello glomerulare avviene per l’azione di trasportatori presenti sulla membrana apicale (luminale) delle cellule dei tubuli • Una parte dei sali filtrati a livello glomerulare vengono riassorbiti secondo gradiente elettro-chimico o per la presenza di canali sulla membrana delle cellule tubulari o per diffusione passiva tra gli spazi intercellulari • La pompa Na/K-ATPasi presente nella membrana basolaterale consente di mantenere “normale” la concentrazione di sali all’interno della cellula

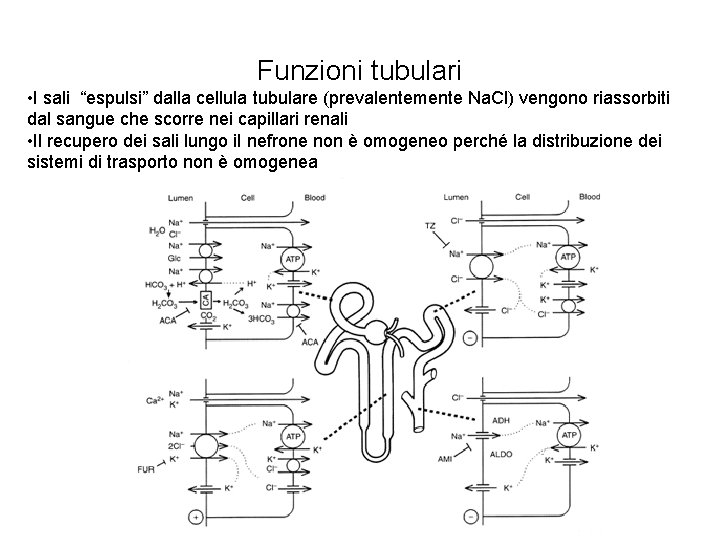
Funzioni tubulari • I sali “espulsi” dalla cellula tubulare (prevalentemente Na. Cl) vengono riassorbiti dal sangue che scorre nei capillari renali • Il recupero dei sali lungo il nefrone non è omogeneo perché la distribuzione dei sistemi di trasporto non è omogenea

Funzioni tubulari I diuretici interferiscono con i diversi meccanismi di trasporto tubulare e quindi agiscono su porzioni selettive e diverse del nefrone

Farmacologia del tubulo prossimale Strettamente iso-osmotico; qui avviene il recupero del 75% dell’acqua filtrata Trasporti presenti: In membrana apicale: Scambiatore Na/H Trasporto acidi e basi deboli (secrezione) In membrana basolaterale: anche Na/HCO 3 A causa della iso-osmoticità, aumenta la [Cl] che fluisce nelle parti finali del tubulo per via intercellulare trascinandosi il Na: mannitolo previene la concentrazione del Cl e quindi diventa natriuretico Diuretici attivi sul tubulo prossimale: Osmotici Inibitori anidrasi carbonica

Farmacologia del tubulo prossimale: i diuretici osmotici Requisiti: rapidamente filtrato, inerte, poco riassorbito Composti: Glicerolo, isosorbide, mannitolo, urea Altri: zucchero, mezzi di contrasto Meccanismo d’azione: In molti testi è riportato che l’effetto diuretico è dovuto a ridotto riassorbimento di acqua nel tubulo prossimale (iso-osmotico); di conseguenza si ridurrebbe la [Na] luminale e quindi il riassorbimento di Na a valle con riduzione di osmolarità (midollare). In realtà meccanismo d’azione è oscuro Ipotesi attuale: Il target principale sarebbe l’ansa di Henle (indicazione: grossa perdita di Mg++) Aumento del volume plasmatico, riduzione di viscosità ematica e del rilascio di renina causano: aumento del flusso renale e conseguente: 1 - estrazione Na. Cl e urea; 2 washout di midollare che provoca diluizione della preurina che arriv all’ansa di Henle Effetti emodinamici: aumento flusso renale ma no cambiamenti di filtrato glomerulare

Farmacologia del tubulo prossimale: i diuretici osmotici USO: • profilassi e trattamento precoce di insufficienza renale acuta a seguito di riduzione acuta filtration rate o di alterazione acuta della permeabilità tubulare dovuta a tossici che il mannitolo diluisce (a seguito di operazioni cardivascolari o in presenza di grave ittero, severi traumi, trasfusioni emolitiche) • Sindrome da dialisi (riduzione troppo rapida dell’osmolarità) • Glaucoma • Edema cerebrale (no urea o mannitolo se è in atto emorragia cerebrale) • Inutili se presenti alterazioni della permeabilità del tubulo causata da ischemia prolungata o nefrotossicità TOSSICITA’: Insufficienza cardiaca Mal di testa, vomito da ipo. Naemia da diluizione ematica Iper. Naemia e disidratazione se effetto diuretico è imponente Glicerolo dà iperglicemia Urea aggrava epatopatia (encefalopatia epatica)

Secrezione di H Funzioni: 1) riassorbimento di bicarbonato 2) acidificazione urine 3) escrezione di anioni in combinazione con +NH 4 invece di Na 1) Riassorbimento del bicarbonato Anidrasi carbonica della membrana apicale catalizza nel lume la reazione -HC 0 → C 0 + -OH → CO +H O consumo H+ 3 2 2 2 La reazione è spinta dall'estrusione nel lume di H+ via meccanismo 3 e dalla diffusione della CO 2 A livello intracellulare c'è eccesso di -OH generato da perdita di H+ nel lume che con CO 2 forma -HCO 3 per azione dell'anidrasi carbonica citosolica -HCO è estruso nell'interstizio da co-trasporto di 1 Na+ e 3 -HCO (spinto da 3 3 gradiente elettrico che è negativo all'interno); l'anidrasi è citosolica 2 e 3) Acidificazione delle urine ed eliminazione di ammoniaca Cellule del tubulo sono capaci di sintetizzare più -HCO 3 di quanto ne è distrutto nel lume purchè ci sia -OH dato dall'estrusione di H+; le urine non scendono sotto p. H 4 perchè il trasportatore ha un limite. Gli H+ nel lume sono tamponati con fosfati e NH 3 (sintetizzata nel citoplasma e convertita a +NH 4 nel lume)

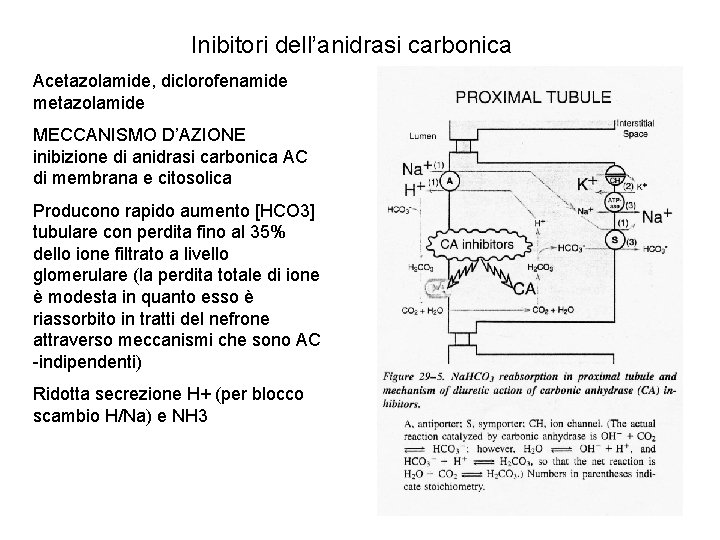
Inibitori dell’anidrasi carbonica Acetazolamide, diclorofenamide metazolamide MECCANISMO D’AZIONE inibizione di anidrasi carbonica AC di membrana e citosolica Producono rapido aumento [HCO 3] tubulare con perdita fino al 35% dello ione filtrato a livello glomerulare (la perdita totale di ione è modesta in quanto esso è riassorbito in tratti del nefrone attraverso meccanismi che sono AC -indipendenti) Ridotta secrezione H+ (per blocco scambio H/Na) e NH 3

Inibitori dell’anidrasi carbonica Alcalinizzazione urine (p. H 8) e acidosi metabolica Modesti effetti diuretici con perdita di HCO 3, Na, K, PO 4 EFFETTI EMODINAMICI RENALI L’aumento della concentrazione tubulare di soluti a livello della macula densa provoca riduzione del flusso renale e della velocità di filtrazione glomerulare (GFR) EFFETTI SU ALTRI ORGANI SNC: acidsosi, riduzione formazione liquor, parestesie Uso: Glaucoma Epilessia Tossicità: da acidosi: confusione, parestesie; attenzione in pazienti con acidosi (metabolica o respiratoria) presente Aggrava encefalopatia epatica per aumento NH 3 ematica

RAMO DISCENDENTE DI HENLE Scarso trasporto di sali ma riassorbimento di acqua via iperosmolarità midollare RAMO ASCENDENTE HENLE Totalmente bloccato il trasporto di acqua ma non di sali (35% del riassorbimento di Na) Consegue caduta [Na] e [Cl] in urina e iperosmolarità in interstizio Iperosmolarità aumenta longitudinalmente per meccanismo controcorrente: si crea corteccia isosmotica e midollare iperosmotica

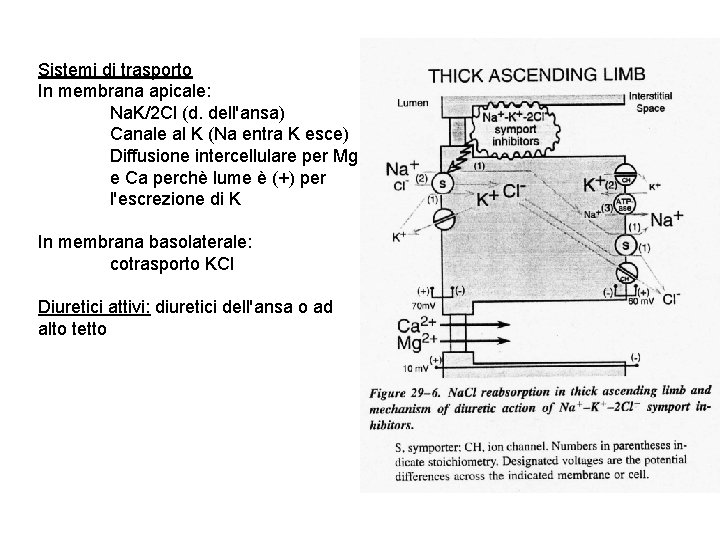
Sistemi di trasporto In membrana apicale: Na. K/2 Cl (d. dell'ansa) Canale al K (Na entra K esce) Diffusione intercellulare per Mg e Ca perchè lume è (+) per l'escrezione di K In membrana basolaterale: cotrasporto KCl Diuretici attivi: diuretici dell'ansa o ad alto tetto

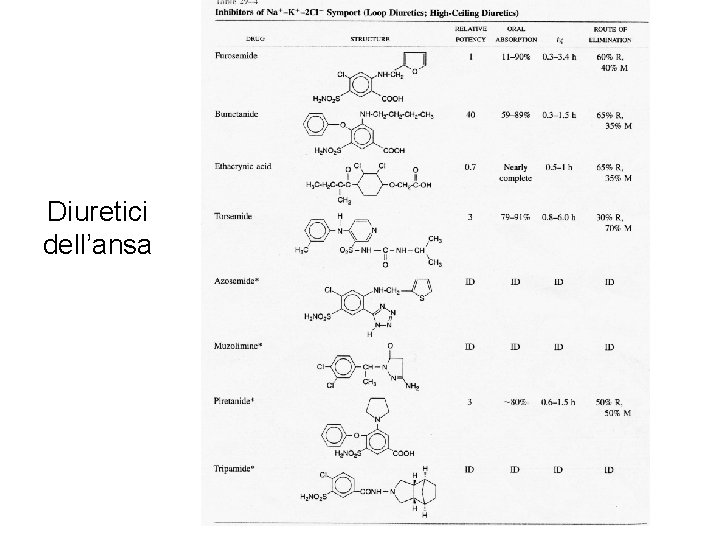
Diuretici dell’ansa (diuretici ad alto tetto) Derivati sulfonamidici: furosemide, bumetanide, torsemide, acido etacrinico Giungono al target per secrezione lungo tubulo prossimale inibita da probenecid e indometacina Target molecolare d'azione: cotrasportatore Na/K/2 Cl del tratto ascendente dell’ansa di Henle Trasportatore presente anche in altri tessuti Effetti: - Aumenta eliminazione di Na. Cl (fino al 25% del filtrato) - Si riduce il potenziale positivo transluminale: aumento escrezione Mg e Ca (ma no ipocalcemia; utili in ipercalcemia) - Aumenta eliminazione potassio - Furosemide è anche debole inibitore di anidrasi carbonica: aumenta l’escrezione di carbonati e fosfati - Aumenta l’escrezione di acido urico solo in somministrazione acuta; in somministrazione cronica l’escrezione si riduce per competizione con il sistema di trasporto degli urati - Riduce l’ipertonicità della midollare con: 1 - incapacità a concentrare l’urina in idropenia e con grossa perdita di Sali in diuresi da acqua

Diuretici dell’ansa Effetti emodinamici: A livello renale: Se il volume di sangue è mantenuto: 1 - aumenta il flusso renale (effetto attenuato da FANS); 2 - blocco del feed-back tubulo-glomerulo per inibizione del trasporto di Sali alivello della macula densa che provoca rilascio di renina A livello dei vasi: Aumento della capacità delle grosse vene e riduzione del precarico A livello dell’orecchio interno: Alterazione dell’endolinfa causa ototossicità

Diuretici dell’ansa

Diuretici dell’ansa Uso -Edema polmonare acuto (diuresi e riduzione del precarico) -Insufficienza renale cronica -Edema da sindrome nefrosica -Edema acuto da cirrosi (attenzione ad encefalopatia) -Insufficienza renale acuta (trial dose) -Ingestione di tossici (bromuri, ioduri, fluoruri, sostanze d’abuso) -Accelarare eliminazione di sostanze dopanti

Diuretici dell’ansa Tossicità Rara per lo più da squilibri elettrolitici -Ipo. Naemia: deplezione di fluidi extracellulari con ipotensione, riduzione GFR, collasso, encefalopatia (in epatopatici) -Alcalosi metabolica ipo. Kemica da eccesso di secrezione H e K -Ipo. Kemia -Ipo. Magnesemia in uso cronico -Ipo. Caemia (precipita condizione) -Ototossicità reversibile -Iperuricemia: da riassorbimento prossimale per ipovolemia -Iperglicemia (specie con sulfaniluree) -Alterazioni crasi lipidica: aumentano trigliceridi e LDL, diminuiscono HDL -Interazioni con altri farmaci: aminoglicosidici e cisplatino (ototox); digitale (ipo. K), litio (potenzia), probenecid (riduce gli effetti dei diuretici dell’ansa)

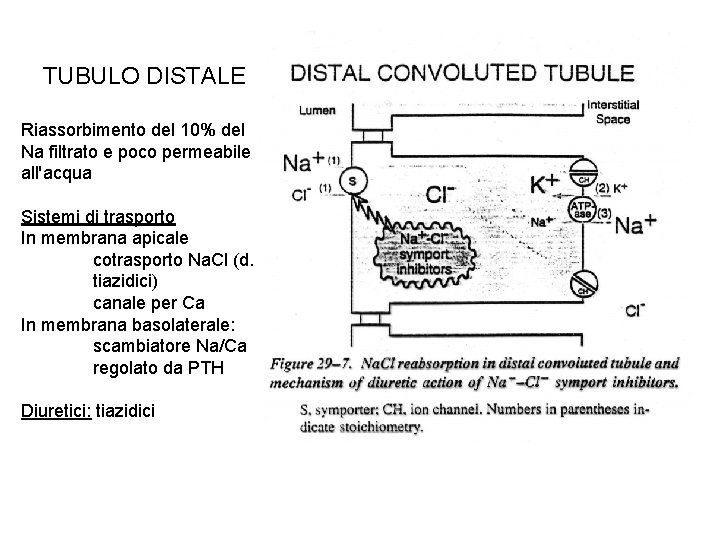
TUBULO DISTALE Riassorbimento del 10% del Na filtrato e poco permeabile all'acqua Sistemi di trasporto In membrana apicale cotrasporto Na. Cl (d. tiazidici) canale per Ca In membrana basolaterale: scambiatore Na/Ca regolato da PTH Diuretici: tiazidici

BENZOTIAZIDI (tiazidici) Clortalidone, quinetazone, indapamide Provocano perdita Na. Cl e K (da aumento vol urina) Dotati anche di attività antiipertensiva per azione non renale Acidi e quindi secreti attivamente in tubulo prox (blocco da probenecid) Maggior sito d'azione molecolare: blocco cotrasporto Na Cl elettroneutro in tubulo distale Causano perdita di K, associare risparmiatori di K Riducono escrezione renale Ca (meccanismo? da riduzione riassorbimento Na e aumento scambio Na/Ca basolaterale? ) ma aumentano quella del Mg (ipomagnesemia)

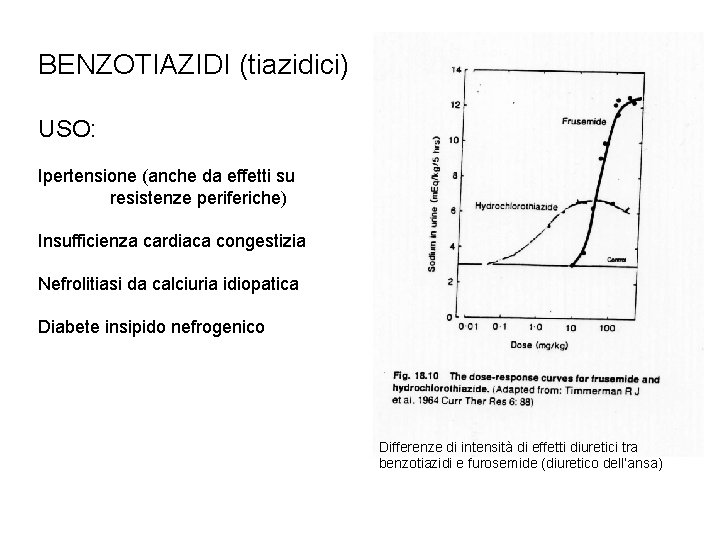
BENZOTIAZIDI (tiazidici) USO: Ipertensione (anche da effetti su resistenze periferiche) Insufficienza cardiaca congestizia Nefrolitiasi da calciuria idiopatica Diabete insipido nefrogenico Differenze di intensità di effetti diuretici tra benzotiazidi e furosemide (diuretico dell’ansa)

Benzotiazidi TOSSICITÀ: In genere modesta - Ridotta tolleranza a glucosio - Perdita di K e H - Iperuricemia per 1) aumento riassorbimento fluidi per aumento osmolarità in interstizio; 2) per azione diretta sul trasportatore - Aumento 10% colesterolo e LDL (scompare a lungo termine) - Iponatriemia (pericolosa se associata a risposta compensatoria di ADH, aumento sete) - Attenzione: effetto diretto su arterie renali che riduce calibro e filtration rate (pericolo in insufficienza renale) - Aggrava insufficienze renale e epatica borderline - Smaschera ipercalcemie secondarie latenti

TUBULI COLLETTORI Riassorbimento del 2 -5% del Na filtrato Controllo del riassorbimento di Na, acqua e della escrezione di K Sistemi di trasporto: In cellule intercalate: Membrana apicale: Membrana basolaterale: pompa protonica scambiatore HCO 3/Cl In cellule principali: Membrana apicale: no cotrasporto di Na ma canali per Na e K e sviluppo di ddp con lume negativo rispetto interstizio: conseguenza assorbimento intercellulare di Cl e escrezione di K: per questo motivo la quantità di Na che arriva regola quanto K si perde

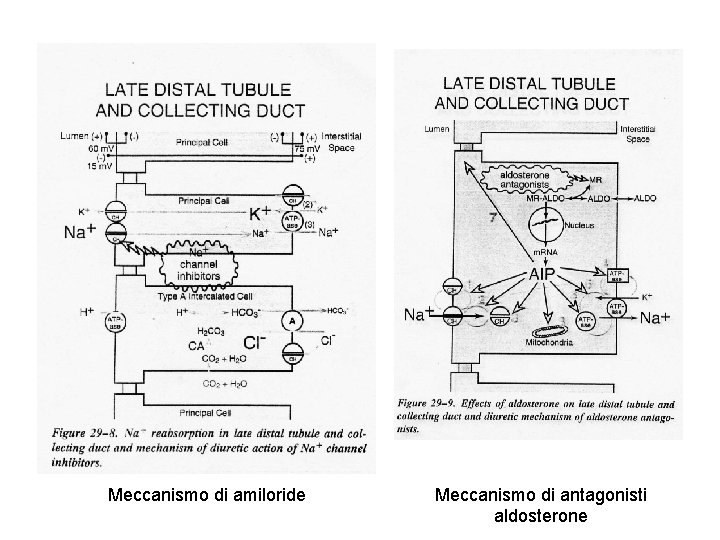
TUBULI COLLETTORI Sistema regolato da aldosterone: aumenta canale Na/KATPasi: aumento riassorbimento Na e secrezione K Passaggio di acqua attraverso canali specifici regolato da ADH: via inserzione di canali da vescicole intracellulari: viene riassorbita acqua e urina diventa ipertonica; in assenza di ADH i collettori sono impermeabili ad acqua, il riassorbimento di sali continua e l'urina diventa iposmotica Diuretici: risparmiatori di potassio: amiloride e analoghi antagonisti di aldosterone e ADH

Meccanismo di amiloride Meccanismo di antagonisti aldosterone

DIURETICI RISPARMIATORI DI K Attivi sul recettore dei mineralcorticoidi: spironolactone Inibitori influsso Na via canale: triamterene e amiloride Aldosterone: controlla la secrezione di K in funzione della velocità d'arrivo di Na nei dotti aumentando Na/KATPasi e canali Na e K (si crea potenziale (-) transluminale che aumenta secrezione K e H) Triamterene e amiloride: Inibitori dell'influsso: azione diretta sui canali e (ad alte dosi) sul trasportatore Na/H USO: iperaldosteronismo primario o secondario a insuff cardiaca, cirrosi, nefrosi e riduzione vol plasm perdita di K da diuretici TOX: iperkaliemia: pericolosa in presenza di farmaci o situazioni che riducono liberazione di renina Acidosi metabolica ipercloremica