DISTURBI DELLUMORE Depressione e mania Umore elevato euforico

DISTURBI DELL’UMORE
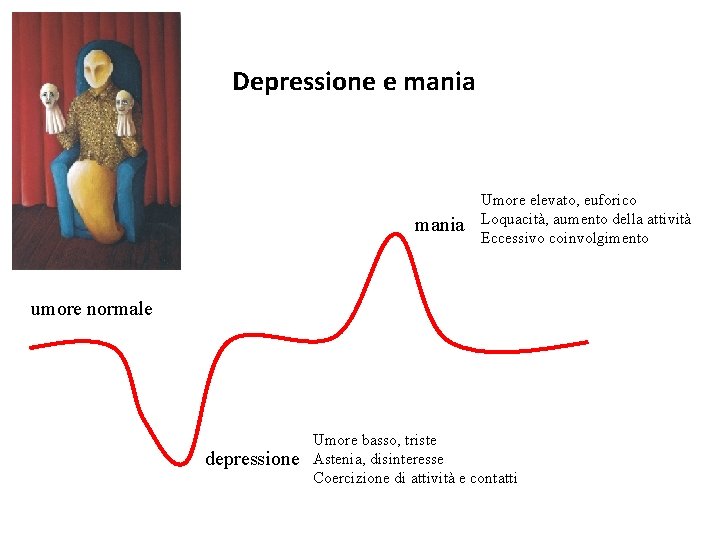
Depressione e mania Umore elevato, euforico Loquacità, aumento della attività Eccessivo coinvolgimento umore normale depressione Umore basso, triste Astenia, disinteresse Coercizione di attività e contatti

CLASSIFICAZIONE DEI DISTURBI DELL’UMORE Disturbi Depressivi: . Disturbo Depressivo Maggiore. Disturbo Depressivo Persistente (Distimia). Disturbo distruttivo da disregolazione dell’umore. Disturbo premestruale disforico Disturbi Bipolari: . Disturbo Bipolare II. Disturbo Ciclotimico

EPIDEMIOLOGIA • A livello mondiale: 121 milioni di persone • Prevalenza 2004: Mondo Paesi più industrializzati 1) Infezioni basse vie respiratorie 1) Depressione maggiore 2) Infezioni GI (diarrea) 2) Cardiopatia ischemica 3) Depressione maggiore 3) Patologie cerebrovascolari 4) Cardiopatia ischemica 4) Alzheimer e altre demenze WHO - The global burden of disease: 2004 update • Entro il 2030: a livello mondiale 2^ solo ad HIV Mathers CD, Loncar D (2006)

EPIDEMIOLOGIA - Prevalenza: Prevalenza 10% - Distribuzione per Sesso: Sesso F: M=2: 1 - Età di esordio: esordio Massimo rischio tra i 25 e i 40 anni. - Genetica: Genetica Il risultato di studi sulla componente genetica indica che il rischio ad ammalare è 3 -4 volte aumentato nei nuclei familiari in cui sono presenti soggetti con disturbi dell’umore rispetto al rischio presente nella popolazione generale.

CLINICA Depressione Confini fra normalità e patologia • Disagio esistenziale comune • Depressione “normale”, esempi: malattia, lutto Carattere eccessivo, invalidante Lunga durata Fissità dell’umore Reazione sproporzionata rispetto ad avvenimenti o mancanza di associazione con eventi di vita • Aspetti qualitativi: sentimento di vuoto, perdita dell’autostima, senso di colpa e/o di vergogna immotivato o esagerato • Copresenza di disturbi vegetativi e somatici gravi • •

CLINICA DISTURBI DEPRESSIVI DISTURBO DEPRESSIVO MAGGIORE Presenza di almeno cinque dei seguenti sintomi per un periodo di due settimane, di cui almeno uno deve essere 1) o 2): 1) umore depresso per la maggior parte del giorno, quasi ogni giorno 2) marcata diminuzione di interesse o piacere 3) significativa perdita di peso o aumento di peso oppure diminuzione o aumento dell’appetito 4) insonnia o ipersonnia quasi ogni giorno 5) agitazione o rallentamento psicomotorio 6) faticabiltà o mancanza di energia 7) sentimenti di autosvalutazione o di colpa eccessivi o inappropriati 8) ridotta capacità di pensare o di concentrarsi 9) pensieri ricorrenti di morte.
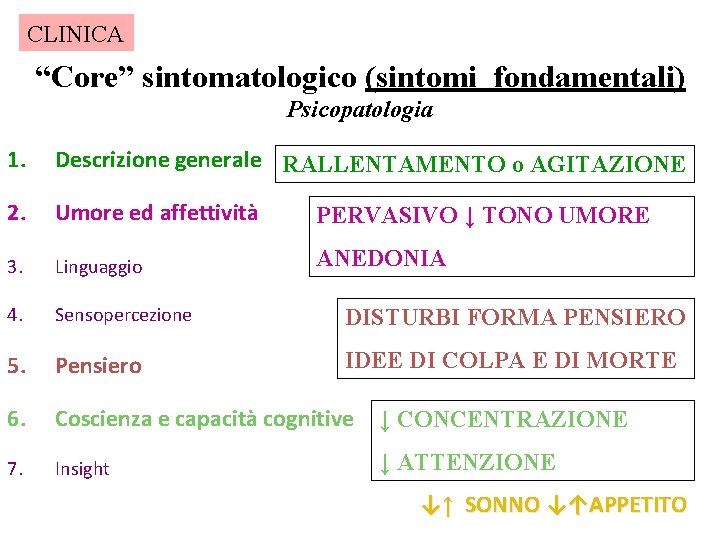
CLINICA “Core” sintomatologico (sintomi fondamentali) Psicopatologia 1. Descrizione generale RALLENTAMENTO o AGITAZIONE 2. Umore ed affettività PERVASIVO ↓ TONO UMORE 3. Linguaggio ANEDONIA 4. Sensopercezione DISTURBI FORMA PENSIERO 5. Pensiero IDEE DI COLPA E DI MORTE 6. Coscienza e capacità cognitive ↓ CONCENTRAZIONE 7. Insight ↓ ATTENZIONE ↓↑ SONNO ↓↑APPETITO

Suicidio Indicatori di alto rischio suicidario Uomini Età >40 anni Storia familiare di suicidio Disoccupazione Isolamento sociale Note/ideazioni suicidali Desiderio continuato di morire Mancanza di speranza, Incapacità di vedere il futuro Abuso di sostanze o di alcool La depressione è uno dei più importanti fattori di rischio per il suicidio Tratto da: Anthony S Hale. ABC of mental health: Depression. BMJ, Jul 1997; 315: 43 - 46

Caso clinico G. M. è una casalinga di 43 anni, coniugata e madre di due figli; è giunta alla nostra osservazione inviata dal medico curante. La paziente viene descritta dai familiari come una donna attiva nello svolgere le proprie mansioni, tranquilla e piuttosto remissiva nei confronti del marito. Negli ultimi mesi ha mostrato crescenti difficoltà nello svolgere le normali attività di casalinga, turbata dalla sensazione di non saper più prendere alcuna decisione: “. . . non riesco più a decidere cosa comprare, mi sembra di sbagliare, anzi penso di aver sempre sbagliato, . . . quello che prima facevo senza alcun problema ora mi preoccupa”. Riferisce di sentirsi molto triste e completamente senza speranza, soprattutto la mattina, mentre, con il trascorrere delle ore, nota un leggero miglioramento. Nelle prime ore della sera avverte il desiderio di coricarsi, “un’altra giornata è terminata”, riuscendo tuttavia a dormire solo per poche ore. Spesso nella notte si sveglia e non riesce a riprendere sonno; la mattina è costretta ad alzarsi molto presto. Nelle ultime settimane G. M. ha espresso in alcune occasioni il desiderio di morire “per porre fine alle sofferenze”. Riferisce di sentirsi in colpa per “qualcosa di molto grave che è successo alcuni anni fa”, se ne vergogna e teme che, raccontando questo episodio, possano determinarsi delle nuove conseguenze. Infine G. M. racconta di aver causato con la propria condotta il licenziamento del marito, evento peraltro accaduto anni prima senza particolari conseguenze sull’economia familiare. Ritiene che “sicuramente” i colleghi del marito erano venuti a conoscenza del fatto che “più volte si era lamentata perché l’attività lavorativa che il coniuge svolgeva in quel periodo lo costringeva a lunghi periodi di lontananza da casa e quindi lo avevano riferito al datore di lavoro il quale aveva preso i suoi provvedimenti”. Tratto da: Trattato Italiano di Psichiatria, Masson, Milano, 1999
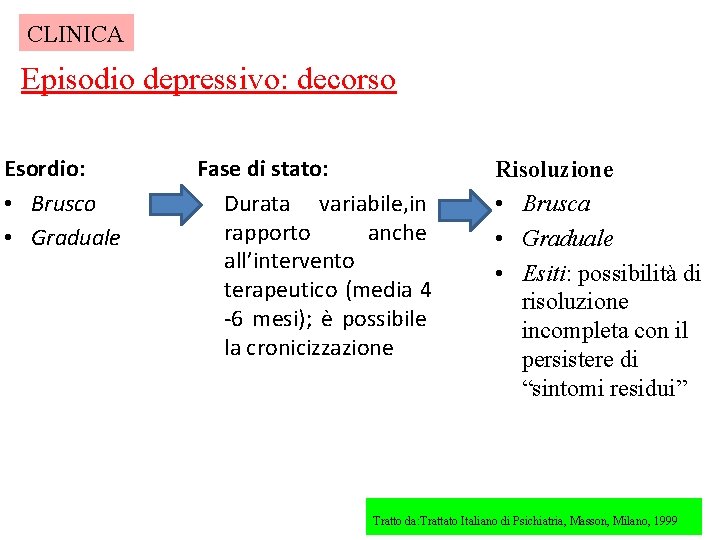
CLINICA Episodio depressivo: decorso Esordio: • Brusco • Graduale Fase di stato: Durata variabile, in rapporto anche all’intervento terapeutico (media 4 -6 mesi); è possibile la cronicizzazione Risoluzione • Brusca • Graduale • Esiti: possibilità di risoluzione incompleta con il persistere di “sintomi residui” Tratto da: Trattato Italiano di Psichiatria, Masson, Milano, 1999

TRATTAMENTO Gestione del paziente depresso (1) • Validare la sofferenza del paziente – La depressione non è segno di debolezza, di scarsa volontà, di pazzia • Incoraggiare il paziente dando una ragionevole speranza – Le cure per la depressione sono efficaci, la situazione migliorerà con il tempo – Evitare di dire al paziente che deve farsi forza e superare la situazione (colpevolizzazione)

TRATTAMENTO Gestione del paziente depresso (2) • Valutare la situazione familiare del paziente – I parenti si rendono conto del problema del paziente – Lo incoraggiano a curarsi o remano contro? – Ci sono situazioni familiari e non che mantengono lo stato di stress del paziente • Ascoltare il paziente, trasmettendogli interesse e comprensione, anche rimanendo in silenzio

TRATTAMENTO Gestione del paziente depresso (3) • Il paziente depresso spesso è “difficile”, non mostra apprezzamento per i trattamenti, si lamenta in continuazione, dice che non c’è nulla da fare e che tutto è inutile

TRATTAMENTO • Depressioni lievi/moderate – Terapia cognitivo-comportamentale (psicoterapia “breve” focalizzata, 6 -20 incontri) – Antidepressivi • Depressioni gravi – Antidepressivi Tratto da: Anthony S Hale. ABC of mental health: Depression. BMJ, Jul 1997; 315: 43 - 46

TRATTAMENTO Antidepressivi • Farmaci efficaci nel migliorare l’umore negativo e gli altri sintomi tipici della depressione • 3 sottogruppi maggiori: – triciclici – inibitori selettivi del recupero della serotonina (SSRI). – inibitori delle mono-amminossidasi (IMAO) • Generalmente efficaci, ma possono indurre effetti collaterali. • Non danno dipendenza a differenza delle benzodiazepine. Tratto da: SR Pathare, C Paton, ABC of mental health: Psychotropic drug treatment, BMJ, 1997; 315: 661 -664

TRATTAMENTO • Gli antidepressivi devono essere assunti con regolarità • Dall’inizio del trattamento alla comparsa dei benefici passano alcune settimane • Se vengono prescritte dosi di antidepressivi troppo basse e periodi troppo brevi la risposta può mancare o essere ridotta e seguita da frequenti ricadute e aumento della morbidità • Circa il 70% dei pazienti traggono beneficio dall’antidepressivo se dato a dosi terapeutiche per un periodo adeguato (6 -8 settimane). Tratto da: SR Pathare, C Paton, ABC of mental health: Psychotropic drug treatment, BMJ, 1997; 315: 661 -664

TRATTAMENTO ECT • In caso di depressione resistente • Da effettuarsi in ambiente specialistico • Notevole efficacia • Scarsi effetti collaterali • Problemi di accettazione

Disturbo bipolare - Mania

EPIDEMIOLOGIA - Prevalenza: Prevalenza attorno all 1% -Distribuzione per sesso: sesso F: M=1: 1 -Età di esordio: esordio intorno ai 30 anni. - Genetica: Genetica il rischio di malattia per disturbo dell'umore nei parenti di I e II grado è intorno al 20%, in particolare la presenza di uno o entrambi i genitori affetti sembra giocare un ruolo nell'anticipare l'età di esordio ed è associata ad un fenotipo clinico più grave

CLINICA DISTURBI BIPOLARI DISTURBO BIPOLARE I Presenza di uno o più Episodi Maniacali. Criteri per l’Episodio Maniacale: A) umore anormalmente e persistentemente elevato, espansivo o irritabile della durata di almeno una settimana (o meno se ospedalizzazione necessaria) B) durante il periodo di alterazione dell’umore, almeno tre dei seguenti sintomi sono stati persistenti e presenti a un livello significativo: 1) autostima ipertrofica o grandiosità 2) diminuito bisogno di sonno 3) maggiore loquacità del solito oppure spinta a continuare a parlare 4) fuga delle idee o esperienza soggettiva che i pensieri si succedano rapidamente 5) distraibilità, riportata o osservata 6) aumento dell’attività finalistica o agitazione psicomotoria
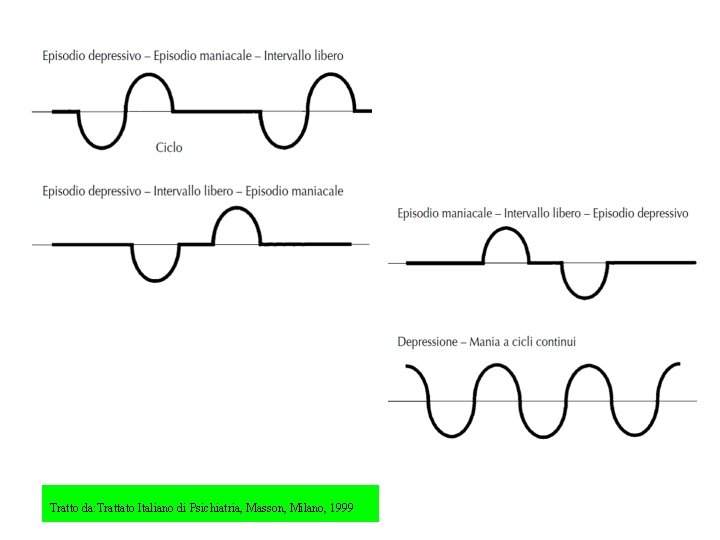
Tratto da: Trattato Italiano di Psichiatria, Masson, Milano, 1999
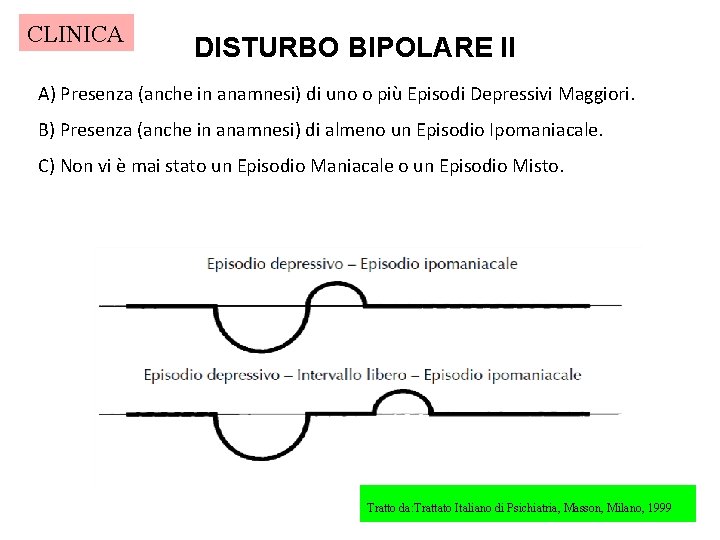
CLINICA DISTURBO BIPOLARE II A) Presenza (anche in anamnesi) di uno o più Episodi Depressivi Maggiori. B) Presenza (anche in anamnesi) di almeno un Episodio Ipomaniacale. C) Non vi è mai stato un Episodio Maniacale o un Episodio Misto. Tratto da: Trattato Italiano di Psichiatria, Masson, Milano, 1999

CLINICA DISTURBO CICLOTIMICO A) Presenza per almeno due anni di numerosi periodi con sintomi ipomaniacali che non raggiungono i criteri per episodi ipomaniacali e di numerosi periodi con sintomi depressivi che non soddisfano i criteri per un Episodio Depressivo Maggiore. B) Durante questo periodo di due anni la persona non è mai stata senza i sintomi del criterio A per più di due mesi alla volta. C) I criteri per episodi depressivi, maniacali ed ipomaniacali non sono mai sati raggiunti. D) I sintomi del criterio A non sono meglio spiegabili da altri disturbi psichiatrici, dall’utilizzo di sostanze, o da condizioni mediche. Tratto da: Trattato Italiano di Psichiatria, Masson, Milano, 1999
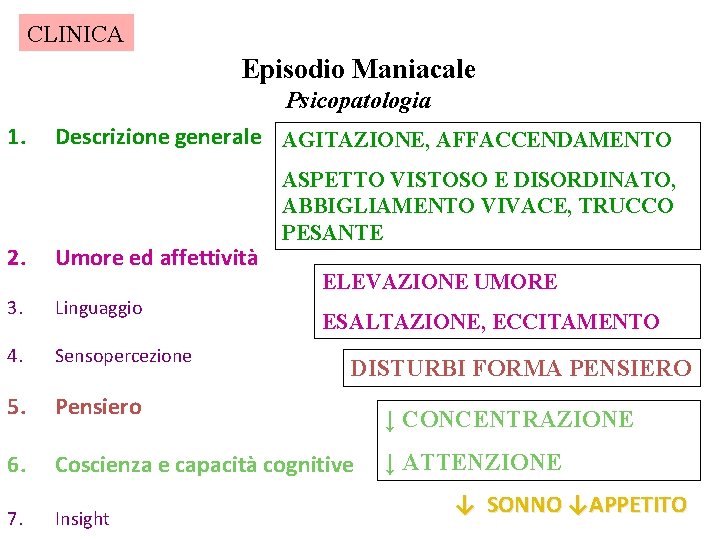
CLINICA Episodio Maniacale Psicopatologia 1. Descrizione generale AGITAZIONE, AFFACCENDAMENTO ASPETTO VISTOSO E DISORDINATO, ABBIGLIAMENTO VIVACE, TRUCCO PESANTE 2. Umore ed affettività 3. Linguaggio 4. Sensopercezione 5. Pensiero ↓ CONCENTRAZIONE 6. Coscienza e capacità cognitive ↓ ATTENZIONE 7. Insight ELEVAZIONE UMORE ESALTAZIONE, ECCITAMENTO DISTURBI FORMA PENSIERO ↓ SONNO ↓APPETITO

CLINICA Mania Esordio: • Brusco • Graduale Complicanze: abuso di alcolici, benzodiazepine, stimolanti. Complicanze di natura medica (disidratazione, squilibri idroelettrolitici, malattie fisiche intercorrenti). Conseguenze legali Durata: Variabile da alcuni giorni a 3 -4 mesi nelle forme non trattate Tratto da: Trattato Italiano di Psichiatria, Masson, Milano, 1999

TRATTAMENTO Gestione del paziente maniacale • • • Evitare contraddizioni dirette Distrazione Aiutare la consapevolezza di malattia Evitare divisioni con lo staff nel piano terapeutico Rimandare

TRATTAMENTO Stabilizzanti • Appartengono a questo gruppo i farmaci efficaci nel trattamento del disturbo bipolare. Uno dei farmaci più potenti, appartenente a questa categoria, è il litio Pur essendo un farmaco efficace, il litio presenta un inconveniente non trascurabile: può essere tossico se raggiunge determinati livelli nell’organismo. Per questo motivo è necessario tenere sotto controllo periodicamente (di solito ogni 36 mesi) la sua concentrazione nel sangue. • Altri stabilizzatori sono: Valproato, Carbamazepina, Lamotrigina Tratto da: SR Pathare, C Paton, ABC of mental health: Psychotropic drug treatment, BMJ, 1997; 315: 661 -664
- Slides: 28