Die besondere Situation von Kindern mit psychisch kranken

Die besondere Situation von Kindern mit psychisch kranken Eltern Fritz Mattejat Vortrag auf der Tagung "blick über den tellerrand der kinder- und jugendpsychiatrie" 10 Jahre Mangold. Praxisteam 9. Februar 2011, Herrieden,

GLIEDERUNG • Ausgangspunkt: Erfahrungen mit psychisch kranken Kindern • Risiken: Wir kennen die Belastungen • Resilienz: Wir wissen, was Kinder schützt • Die letzten 15 Jahre: Eine Erfolgsgeschichte ! • Was sind heute unsere aktuellen Aufgaben ? 2

GLIEDERUNG • Ausgangspunkt: Erfahrungen mit psychisch kranken Kindern • Risiken: Wir kennen die Belastungen • Resilienz: Wir wissen, was Kinder schützt • Die letzten 15 Jahre: Eine Erfolgsgeschichte ! • Was sind heute unsere aktuellen Aufgaben ? 3

Ria 1 • Die Mutter von Ria hatte eine schwere Borderline-Störung • Geb. 1979; Mutter bei Geburt 18 Jahre. Wechselnde Wohnorte, wechselnde Partnerschaften, überwiegend alleine erziehend. • Im Alter von ca. 6 bis 10 Jahren: Wiederholter sexueller Missbrauch durch mehrere Personen, u. a. auch die Mutter. Keine juristische Aufklärung. • Die Grundschul-Klassenlehrerin schildert Ria als ein extrem auffälliges und liebebedürftiges Kind; Empfehlung für das Gymnasium. • Zwischen dem 10. und 14. Lebensjahr extrem provozierendes Verhalten gegenüber der Mutter; Entwenden von Geld, Alkohol- und Drogenkonsum, heftige Auseinandersetzungen. Die Mutter berichtet, sie habe Ria dabei auch „zusammengeschlagen“. • Ab 12 Jahren: Häufig wechselnde sexuelle Kontakte, „wobei sie sich prostituierte“. 4

Ria 2 • Im Alter von 13 hat sich Ria von sich aus bei Jugendamt gemeldet „weil sie ein normales Leben führen wollte“. • Heimaufnahme mit 13; immer wieder in kurzen Abständen stationäre Aufenthalte in der zuständigen kinderpsychiatrischen Klinik, zunehmende Verschlechterung. Mehrere Suicidversuche. • Verlegung nach Marburg. Seit 1997 (mit 17 Jahren) in einer speziellen Rehabilitationseinrichtung für psychotische Jugendliche, da sie im Heim zu stark gefährdet war. • Ab 1997: Mehrere Stationäre Behandlungen in der Universitätsklinik für Kinder - und Jugendpsychiatrie in Marburg. Trotz hoher neuroleptischer Medikation keine durchgreifende Verbesserung. • Arztbrief vom Mai 1998: Paranoid-halluzinatorische Schizophrenie (F 20. 0). Stimmenhören und paranoide Ängste nie vollkommen abgeklungen. Stupuröse Zustände. Imperative Stimmen, sich zu suicidieren, mehrere Suicidversuche. 5 Immer wieder Bericht von den Missbrauchserfahrungen mit Halluzinationen.
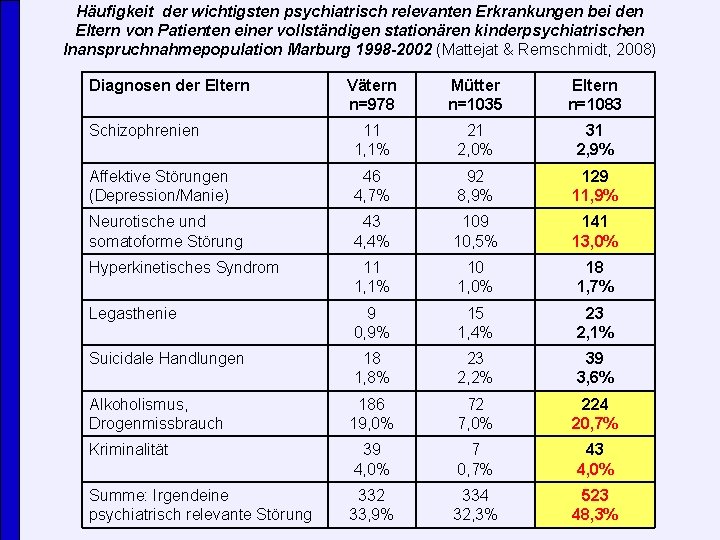
Häufigkeit der wichtigsten psychiatrisch relevanten Erkrankungen bei den Eltern von Patienten einer vollständigen stationären kinderpsychiatrischen Inanspruchnahmepopulation Marburg 1998 -2002 (Mattejat & Remschmidt, 2008) Diagnosen der Eltern Vätern n=978 Mütter n=1035 Eltern n=1083 Schizophrenien 11 1, 1% 21 2, 0% 31 2, 9% Affektive Störungen (Depression/Manie) 46 4, 7% 92 8, 9% 129 11, 9% Neurotische und somatoforme Störung 43 4, 4% 109 10, 5% 141 13, 0% Hyperkinetisches Syndrom 11 1, 1% 10 1, 0% 18 1, 7% Legasthenie 9 0, 9% 15 1, 4% 23 2, 1% Suicidale Handlungen 18 1, 8% 23 2, 2% 39 3, 6% Alkoholismus, Drogenmissbrauch 186 19, 0% 72 7, 0% 224 20, 7% Kriminalität 39 4, 0% 7 0, 7% 43 4, 0% Summe: Irgendeine psychiatrisch relevante Störung 332 33, 9% 334 32, 3% 523 48, 3%

Genaue Analyse von ambulanten kindertherapeutischen Fällen: Ausbildungstherapien 2007 -2008 Staatliche Prüfung Kinder- und Jugendlichenpsychotherapie Schwerpunkt Verhaltenstherapie; Sept. 2008 • • • 42 Fälle; ambulante Therapien; meist leichter bis mittlerer Schweregrad. Hohes Engagement, gute Supervision; erfolgreicher Therapieverlauf. Sehr gut dokumentiert. [Also: Keine „desolaten“ Fälle, eher positive Auswahl. ] 12 Fällen (= 29%) lag bei den Eltern eine Achse-V-dokumentierte psychische Störung vor (1 Organisches Psychosyndrom; 2 „major“ Depressionen; 1 Alkoholkrankheit), mit stationären psychiatrischen Aufenthalten. In 6 (14%) Fällen hatten die leiblichen Eltern, zu denen kein Kontakt mehr bestand, schwere psychische Störungen (Drogenabusus, Borderline. Störung) In 21 (50%) Fällen lagen bei den Eltern leichtere psychische Störungen oder Auffälligkeiten vor. In drei (7%) Fällen hatten die Eltern keine psychischen Auffälligkeiten oder Störungen. In keiner Therapie stand die Arbeit mit den Eltern oder Familie im Vordergrund (Meist Relation 4: 1). 7

GLIEDERUNG • Ausgangspunkt: Erfahrungen mit psychisch kranken Kindern • Risiken: Wir kennen die Belastungen • Resilienz: Wir wissen, was Kinder schützt • Die letzten 15 Jahre: Eine Erfolgsgeschichte ! • Was sind heute unsere aktuellen Aufgaben ? 8

Kinder psychisch kranker Eltern: Häufigkeitsabschätzungen für die BRD • Epidemiologische Daten (12 -Monats-Prävalenzen psychischer Erkrankungen 15 -30%) Konservative Schätzung (15% psychische Erkrankungen): Im Verlaufe eines Jahres erleben mindestens 3 Millionen Kinder einen Elternteil mit einer psychischen Störung. • Stationäre Versorgungsdaten: 175. 000 Kinder machen pro Jahr die Erfahrung, dass ein Elternteil wegen einer psychischen Erkrankung stationär psychiatrisch behandelt wird. 9

Beispiel 1: Depressive Störungen Eine sehr große Zahl von Studien hat gezeigt: Kindern mit einem depressiv erkrankten Elternteil (verglichen mit Kindern von gesunden Eltern) weisen eine deutlich erhöhte psychiatrische Störungsrate auf: • Metaanalysen: Etwa 61% der Kinder von Eltern mit einer schweren („major“) Depression entwickeln im Verlaufe der Kindheit/Jugend eine psychische Störung. • Die Wahrscheinlichkeit für psychische Störungen im Kindesund Jugendalter ist um das 4 -fache erhöht (Beardslee, 2007, S. 120).

Beispiel 2: Misshandlung /Missbrauch (s. Deneke, 2005) • Kinder von psychisch kranken Eltern (Schizophrenie, affektive Störungen, dissoziale Persönlichkeitsstörung) haben im Vergleich zur Allgemeinbevölkerung zwei bis fünffach erhöhte Wahrscheinlichkeit für Vernachlässigung, Misshandlung und sexuellen Missbrauch. • Umgekehrte Fragerichtung (repräsentative Bevölkerungsbefragung): Von den Probanden, die angeben, ihre Kinder misshandelt zu haben, bejahten rund 60% eine psychiatrische Diagnose. Von den Probanden die angeben ihre Kinder vernachlässigt zu haben bejahten rund 70% eine psychiatrische Diagnose. 11
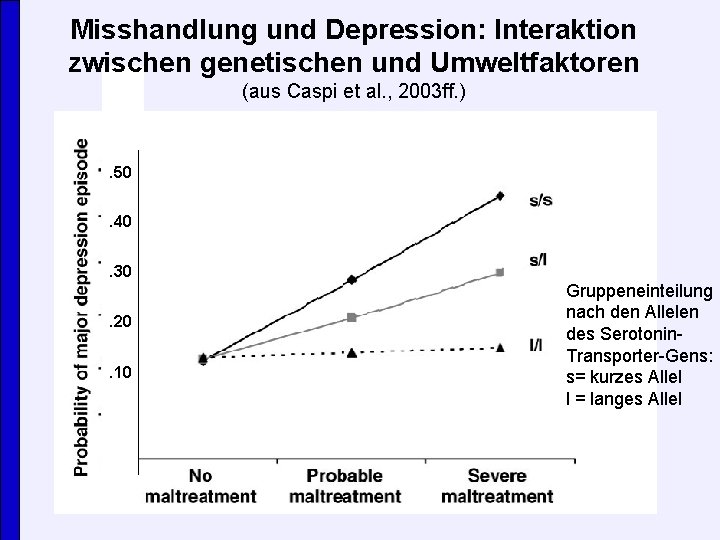
Misshandlung und Depression: Interaktion zwischen genetischen und Umweltfaktoren (aus Caspi et al. , 2003 ff. ) . 50. 40. 30. 20. 10 Gruppeneinteilung nach den Allelen des Serotonin. Transporter-Gens: s= kurzes Allel l = langes Allel

Zwischenbilanz • Gen-Umwelt-Interaktion bedeutet praktisch: Psychische Krankheiten als solche werden nicht vererbt. Vererbt wird eine erhöhte Verletzlichkeit/Sensibilität für negative Umwelteinflüsse. • Deshalb ist es wichtig, dass gerade Kinder von psychisch kranken Eltern vor Zusatzbelastungen geschützt werden. • Genau das Gegenteil ist aber der Fall: Kinder von psychisch Kranken Eltern leben häufiger unter besonders ungünstigen Rahmenbedingungen mit multiplen und schweren Belastungen. • Unsere Aufgabe besteht darin, die objektive Benachteiligung von Kindern psychisch kranker Eltern aufzuheben oder zumindest abzumildern. • Frage: Welche Belastungen kommen bei Kindern psychisch kranker Eltern besonders häufig vor? 13

Welche psychosozialen Belastungen treten bei Kindern psychisch kranker Eltern gehäuft auf? (1) Belastungen, die sich aus der Sprachlosigkeit ergeben (Die Berichte der Kinder) (2) Krankheitsbedingte Beeinträchtigungen der elterlichen Erziehungskompetenz - Elterliche Fähigkeit, für die Kinder zu sorgen, sie zu schützen und zu erziehen (Die Eltern-Kind. Interaktionsforschung) (3) Kumulierung von mehreren psychosozialen Risikofaktoren (Epidemiologischen Forschung) 14

Was macht es Kindern schwer? • Sprachlosigkeit der Erwachsenen (Tabusierung) • Fehlende Möglichkeiten, die eigenen Erfahrungen zu verarbeiten, d. h. zu verstehen, einzuordnen, auf Realität zu prüfen. • Fehlende vertrauensvolle Einbettung in ein soziales Netz (Eltern, Großeltern, Verwandtschaft, Nachbarschaft, Freunde); • Sozialer Rückzug, soziale Isolation. 15

Berichte der Kinder von psychisch kranken Eltern: Die Sprachlosigkeit im Erleben der Kinder • Desorientierung und Angst: Sie können die Erkrankung nicht einordnen und nicht verstehen. • Tabuisierung: Sie haben das (begründete) Gefühl, dass sie mit niemandem darüber sprechen dürfen. • Schuldgefühle: Sie glauben, dass sie schuld sind. „Mama ist krank/durcheinander/traurig“ weil ich böse war. • Isolierung: Sie wissen nicht, mit wem sie darüber sprechen können. Sie fühlen sich alleine gelassen, sie ziehen sich zurück. 16

Woher kommt die Sprachlosigkeit der Erwachsenen? Was macht es den Eltern und ihren Partnern so schwer? • Gesellschaftliche Stigmatisierung, Vorurteile, Benachteiligung (Versicherung) • Befürchtungen / Ängste im Zusammenhang mit der Erkrankung (realistisch und unrealistisch) • Verleugnung, Verdrängung, Tabuisierung der Erkrankung. Im schlimmsten Fall: Vermeidung von Diagnostik und Behandlung. • Angst offen zu kommunizieren; Rückzug vor anderen Menschen; Fehlen von Unterstützung durch andere. • Probleme selbst Unterstützung zu aktivieren. Defensive Position („Kopf in den Sand“ / „Auf einem Pulverfass sitzen“). Verlust der Kontrolle/Selbstwirksamkeit. 17
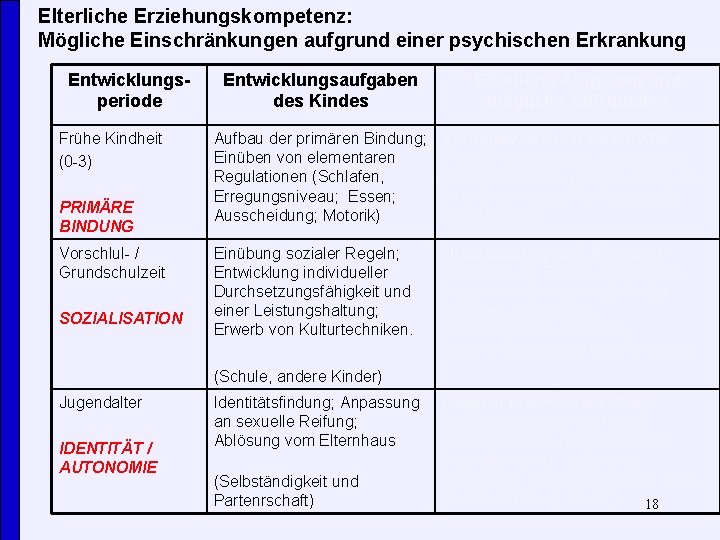
Elterliche Erziehungskompetenz: Mögliche Einschränkungen aufgrund einer psychischen Erkrankung Entwicklungsperiode Frühe Kindheit (0 -3) PRIMÄRE BINDUNG Vorschlul- / Grundschulzeit SOZIALISATION Entwicklungsaufgaben des Kindes Elterliche Aufgaben und mögliche Störquellen Aufbau der primären Bindung; Einüben von elementaren Regulationen (Schlafen, Erregungsniveau; Essen; Ausscheidung; Motorik) Verfügbarkeit und Reaktivität: Trennungserlebnisse; Wechsel der Bezugspersonen; gestörte Eltern-Kind -Interaktion (elterliche Reaktivität/ Feinfühligkeit). Einübung sozialer Regeln; Entwicklung individueller Durchsetzungsfähigkeit und einer Leistungshaltung; Erwerb von Kulturtechniken. Unterstützung und Anleitung: Defizite in der Beaufsichtigung, im Setzen von Grenzen oder in der positiven Zuwendung; inkonsequentes Verhalten; Unterforderung oder Überforderung (Schule, andere Kinder) Jugendalter IDENTITÄT / AUTONOMIE Identitätsfindung; Anpassung an sexuelle Reifung; Ablösung vom Elternhaus (Selbständigkeit und Partenrschaft) Respekt und Partnerschaft: Unangemessenes elterliches Modellverhalten (eingeschränkte Vorbildfunktion); autonomiehemmende Faktoren (symbiot. Verh. ; überzogene neg. Reakt. ) 18
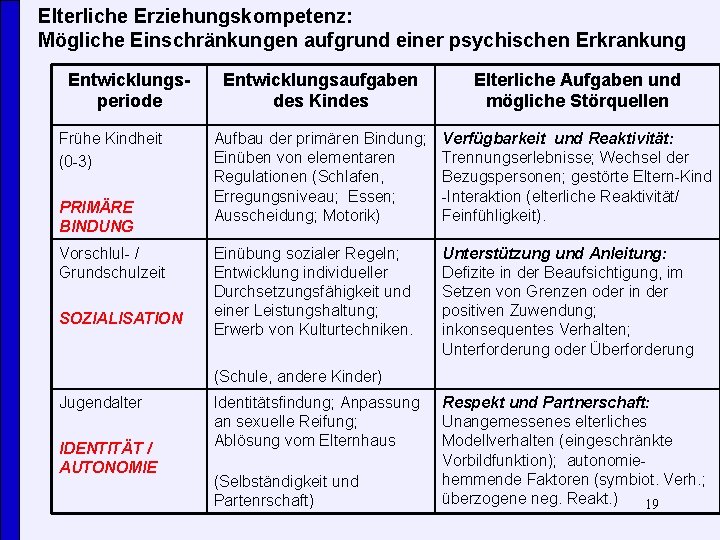
Elterliche Erziehungskompetenz: Mögliche Einschränkungen aufgrund einer psychischen Erkrankung Entwicklungsperiode Frühe Kindheit (0 -3) PRIMÄRE BINDUNG Vorschlul- / Grundschulzeit SOZIALISATION Entwicklungsaufgaben des Kindes Elterliche Aufgaben und mögliche Störquellen Aufbau der primären Bindung; Einüben von elementaren Regulationen (Schlafen, Erregungsniveau; Essen; Ausscheidung; Motorik) Verfügbarkeit und Reaktivität: Trennungserlebnisse; Wechsel der Bezugspersonen; gestörte Eltern-Kind -Interaktion (elterliche Reaktivität/ Feinfühligkeit). Einübung sozialer Regeln; Entwicklung individueller Durchsetzungsfähigkeit und einer Leistungshaltung; Erwerb von Kulturtechniken. Unterstützung und Anleitung: Defizite in der Beaufsichtigung, im Setzen von Grenzen oder in der positiven Zuwendung; inkonsequentes Verhalten; Unterforderung oder Überforderung (Schule, andere Kinder) Jugendalter IDENTITÄT / AUTONOMIE Identitätsfindung; Anpassung an sexuelle Reifung; Ablösung vom Elternhaus (Selbständigkeit und Partenrschaft) Respekt und Partnerschaft: Unangemessenes elterliches Modellverhalten (eingeschränkte Vorbildfunktion); autonomiehemmende Faktoren (symbiot. Verh. ; überzogene neg. Reakt. ) 19

Die Gefahr der Kumulierung von Risiken (Epidemiologische Forschung) • • • Niedriger sozioök. Status Arbeitslosigkeit Große Familie mit geringem Wohnraum Sexuelle und/oder aggressive Misshandlung Eheliche Disharmonie, Scheidung, Trennung der Eltern • • • Vernachlässigung Häufig wechselnde frühe Beziehungen Alleinerziehender Elternteil Verlust der Mutter Längere Trennung von den Eltern in den ersten 7 Lebensjahren alle psychosozialen Risikofaktoren kommen gehäuft vor in Familien mit einem psychisch kranken Elternteil Elterliche psychische Erkrankung = zentrales Kernmerkmal 20

Bella-Studie: Die vier Risikofaktoren mit den stärksten Auswirkungen auf die psychische Gesundheit der Kinder / Jugendlichen Faktor Häufigkeit Auswirkung Odds Ratio Psychiatrische Symptome bei den Eltern 10, 1% 4, 0 Bedeutsame subjektive elterliche Stressbelastung (z. B. Haushalt, Erziehung, Arbeitstress, finanzielle Belastungen) 9, 9% 4, 7 Geringe psychologische Lebensqualität (psychisches Wohlbefinden) der Eltern 10, 0% 4, 2 Bedeutsame Konflikte in der Familie 5, 9% 4, 9 21 Bella (Wille, 2009)
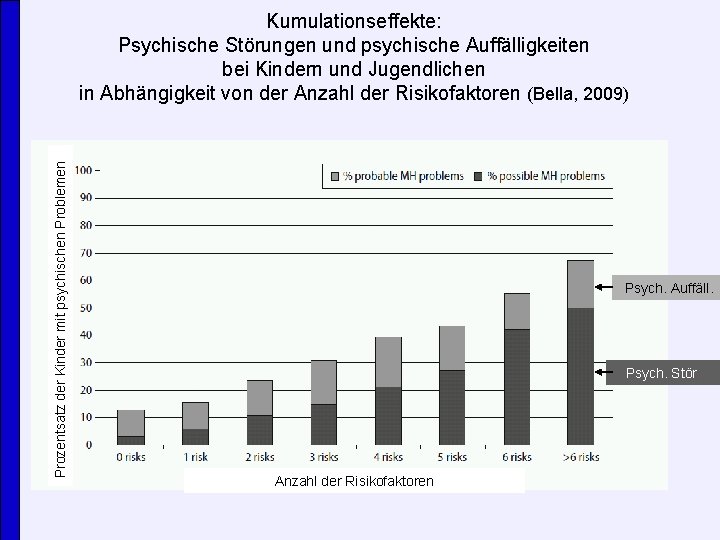
Prozentsatz der Kinder mit psychischen Problemen Kumulationseffekte: Psychische Störungen und psychische Auffälligkeiten bei Kindern und Jugendlichen in Abhängigkeit von der Anzahl der Risikofaktoren (Bella, 2009) Psych. Auffäll. Psych. Stör. Anzahl der Risikofaktoren
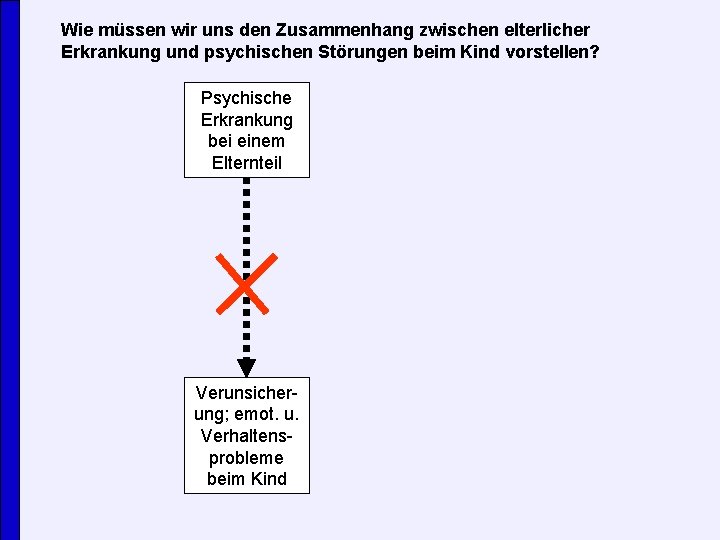
Wie müssen wir uns den Zusammenhang zwischen elterlicher Erkrankung und psychischen Störungen beim Kind vorstellen? Psychische Erkrankung bei einem Elternteil Verunsicherung; emot. u. Verhaltensprobleme beim Kind
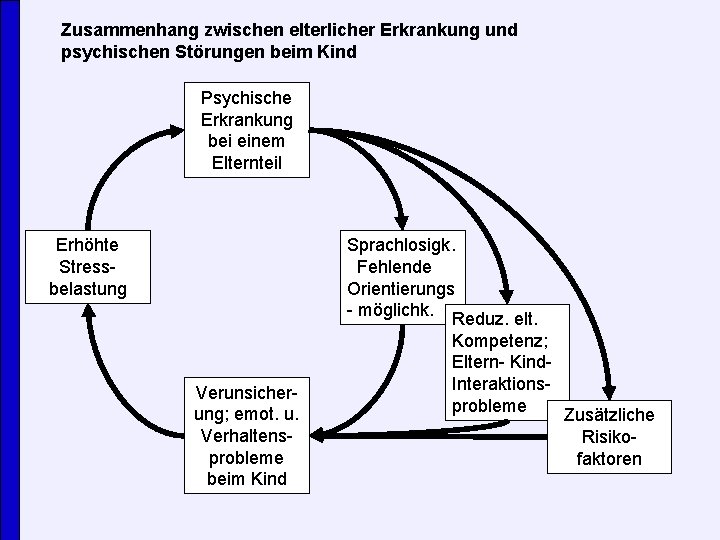
Zusammenhang zwischen elterlicher Erkrankung und psychischen Störungen beim Kind Psychische Erkrankung bei einem Elternteil Erhöhte Stressbelastung Sprachlosigk. Fehlende Orientierungs - möglichk. Reduz. elt. Verunsicherung; emot. u. Verhaltensprobleme beim Kind Kompetenz; Eltern- Kind. Interaktionsprobleme Zusätzliche Risikofaktoren

GLIEDERUNG • Ausgangspunkt: Erfahrungen mit psychisch kranken Kindern • Risiken: Wir kennen die Belastungen • Resilienz: Wir wissen, was Kinder schützt • Die letzten 15 Jahre: Eine Erfolgsgeschichte ! • Was sind heute unsere aktuellen Aufgaben ? 25

Die Kauai-Studie • Emmy Werner, geb. 1929. • Ansatzpunkt: Kauai-Studie (Beginn 1955). 698 auf der hawaiianischen Insel Kauai Kinder wurden 32 Jahre lang „verfolgt“. ganz unterschiedliche Risiken perinatale Komplikationen; Umweltbedingungen wie z. B. psychische Erkrankung eines Elternteils). Alle geborene Dabei wurden erfasst (z. B. risikoreiche Armut oder • 1/3 der 200 Kinder, die unter risikoreichen Bedingungen aufwuchsen, wuchsen trotz aller Widrigkeiten zu selbständigen und erfolgreichen jungen Erwachsenen heran. • Resiliente Kinder: Es ist diesen Kindern gelungen eine Widerstandskraft gegenüber risikoreichen Lebensbedingungen zu entwickeln. 26

Resilienz (vgl. Bengel et al. , 2009: Schutzfaktoren bei Kindern und Jugendlichen) • Resilienz (engl. resilience = Spannkraft, Elastizität, Strapazierfähigkeit; lat. : resilere = abprallen) • Gegenbegriff zu Vulnerabilität (= Verletzlichkeit) • Operational: Positive Entwicklung trotz ungünstiger Lebensumständen; Fähigkeit aus widrigsten Umständen gestärkt herauszuwachsen. 27

Resiliente Kinder sind im Vergleich zu nicht-resilienten Kindern • • eher in der Lage aus negativen Affekten und Stimmungslagen herauszufinden, sie sprechen eher über ihre Gefühle, sie sind vertrauensvoller und weniger aggressiv, sie sind einfühlsamer, sie reagieren positiv auf Aufmerksamkeit, sie sind „leichter zu lenken“, orientieren sich an Erwachsenen, sie sind interessiert an Menschen, Sachen und Ideen und lernen gerne, und sie können Impulse besser kontrollieren, sind zu Belohnungsaufschub in der Lage. Im Gegensatz zu einem häufigen Vorurteil sind resiliente Kinder keine „harten Typen“, sie sind nicht „tough“ und nicht „macho“ und auch nicht „supercool“. Mädchen sind häufiger resilient als Jungen. Resiliente Jungen „sind eher untypisch“ (z. B. wenig aggressiv und eher auf andere bezogen). 28

Schutzfaktoren (Bengel et al. , 2009) • Personale Schutzfaktoren • Familiäre Schutzfaktoren • Soziale Schutzfaktoren 29

Personale Schutzfaktoren • Temperamentsmerkmal: „EInfaches Temperament“ bzw. „resilienter Temperamentstypus“. • Weibliches Geschlecht (Im Kindesalter) • Positive Wahrnehmung der eigenen Person • Positive Lebenseinstellung und Religiosität • Intelligenz, Kognitive Fähigkeiten, schulische Leistung • Internale Kontrollüberzeugung und Selbstwirksamkeitserwartung • Fähigkeit zur Selbstkontrolle und Selbstregulation • Verfügbarkeit von aktiven Bewältigungsstrategien • Realistische Selbsteinschätzung und Zielorientierung • Besondere Begabungen und Kreativität • Soziale Kompetenz 30

Familiäre Schutzfaktoren • Strukturelle Familienmerkmale: Stabilität in der Familienzusammensetzung; hinreichendes Einkommen / sozioökonomischer Status; klar geregelte Tagesstruktur (Regeln und Rituale). • Merkmale der Eltern-Kind-Beziehung: Sichere Bindung und positive Beziehung zu mindestens einem Elternteil • Autoritative Erziehung mit positiven Erziehungsmethoden • Positives Familienklima und familiäre Kohäsion • Positive Geschwisterbeziehung • Elterliche Merkmale: – Bildungsorientierung und Bildungsniveau; – Qualität der elterlichen Beziehung; – psychische Stabilität der Eltern 31

Soziale Schutzfaktoren • Soziale Unterstützung, insbes. wahrgenommene soziale Unterstützung: Inner- und außerrfamiliär; informell und institutionell; emotional, instrumentell, informationell. • Erwachsene als Rollenmodelle und gute Beziehung zu einem Erwachsenen außerhalb der Familie. • Kontakte zu Gleichaltrigen (Freundschaftsbeziehungen, Akzeptanz und Anerkennung durch Gleichaltrige). • Qualität der Bildungseinrichtung (u. a. Verbundenheit mit der Schule; positive Beziehung zur Lehrerin / zum Lehrer) 32

Bella-Studie: Die erfassten Schutzfaktoren • Personale Ressourcen: Selbstwirksamkeit, Selbstkonzept, Optimismus • Familiäre Ressourcen: Familienklima; elterliche Unterstützung. • Soziale Ressourcen: Soziale Unterstützung durch Andere; Kontakt zu Gleichaltrigen. 33
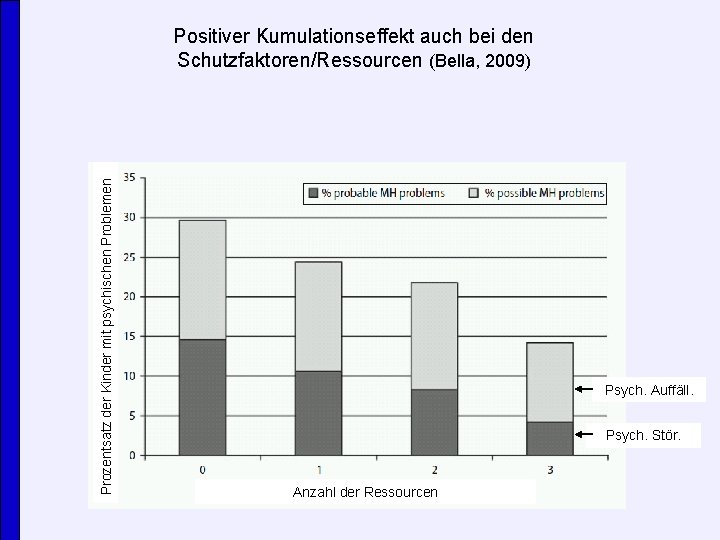
Prozentsatz der Kinder mit psychischen Problemen Positiver Kumulationseffekt auch bei den Schutzfaktoren/Ressourcen (Bella, 2009) Psych. Auffäll. Psych. Stör. Anzahl der Ressourcen
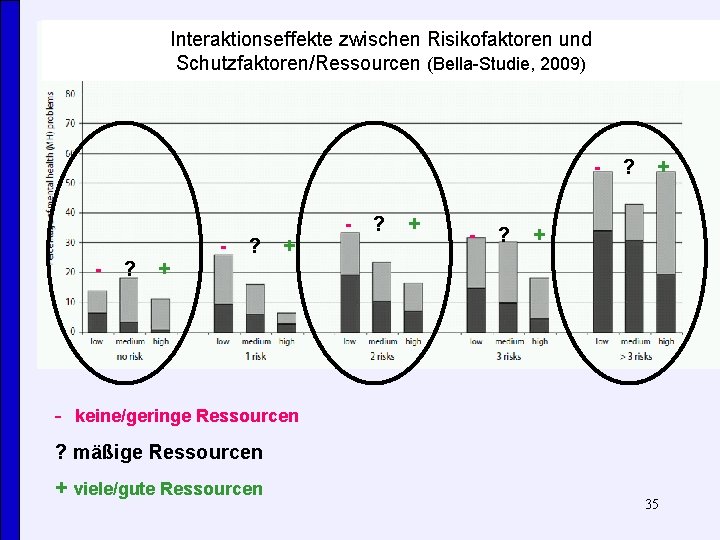
Interaktionseffekte zwischen Risikofaktoren und Schutzfaktoren/Ressourcen (Bella-Studie, 2009) - ? ? + + + - keine/geringe Ressourcen ? mäßige Ressourcen + viele/gute Ressourcen 35

Ria 3 • Diagnostische Einschätzung im Jahr 1999 in unserer Klinik abgeändert in „Posttraumatische Belastungsstörung“. • Intensive Psychotherapie. Gute schulische Integration. Abitur. Klassensprecherin. Abituransprache. • Im Jahr 2001 (mit 22 Jahren) aus der Rehabilitationseinrichtung entlassen. • Ab 2002: Studium der Kulturwissenschaften; Besuch einer renommierten Journalistenschule; sehr guter Abschluss. • Seit 2006: Erfolgreiche Tätigkeit als Journalistin und Redaktionstätigkeit im Fernsehen. • Psychisch seit ca. 10 Jahren stabil; gute Integration in Freundes- und Bekanntenkreis. 36

Noch einmal: Resiliente Kinder sind im Vergleich zu nichtresilienten Kindern • • eher in der Lage aus negativen Affekten und Stimmungslagen herauszufinden, sie sprechen eher über ihre Gefühle, sie sind vertrauensvoller und weniger aggressiv, sie sind einfühlsamer, sie reagieren positiv auf Aufmerksamkeit, sie sind „leichter zu lenken“, orientieren sich an Erwachsenen, sie sind interessiert an Menschen, Sachen und Ideen und lernen gerne, und sie können Impulse besser kontrollieren, sind zu Belohnungsaufschub in der Lage. Im Gegensatz zu einem häufigen Vorurteil sind resiliente Kinder keine „harten Typen“, sie sind nicht „tough“ und nicht „macho“. Mädchen sind häufiger resilient als Jungen. Resiliente Jungen „sind eher untypisch“ (z. B. wenig aggressiv und eher auf andere bezogen). 37

Was hat Ria geholfen? Positive Wirkfaktoren • Die Fähigkeit und Möglichkeit über belastende/problematische und über freudige Dinge sprechen zu können. Die Validierung der eigenen Erfahrung (Therapie, Freundschaften). • Die Chance sich selbst als stark, fähig und belastbar zu erfahren, sich für etwas zu interessieren (Schule, Interessen). • Kontinuierlicher Kontakt zu engen Vertrauenspersonen über viele Jahre. Die Fähigkeit Rias, solche Menschen zu suchen und zu finden. 38

Rene Magritte 1898 -1967 „Der Geist der Geometrie“ 1936/37 Hinweise: Susanne Schlüter. Müller: Bewältigungsstrategien von Kindern psychisch kranker Eltern am Beispiel des surrealistischen Malers Rene Magritte Nervenheilkunde, 6 /2008 S. 561 -564. 39


41

Was ist entscheidend für Kinder von psychisch kranken Eltern? • Die Fähigkeit und Möglichkeit über belastende/problematische und über freudige Dinge sprechen zu können. Die Anerkennung der Wirklichkeit in der Familie und im sozialen Netz. Die Validierung der eigenen Erfahrung. • Die Chance sich selbst als stark und fähig zu erfahren, etwas zu können sich für etwas interessieren, engagieren und begeistern zu können; sich selbst intensiv und positiv zu erleben. • Das Gefühl erwünscht zu sein, von anderen gemocht, akzeptiert, anerkannt, geliebt zu werden. Das Gefühl, sich auf andere stützen zu können. 42

GLIEDERUNG • Ausgangspunkt: Erfahrungen mit psychisch kranken Kindern • Risiken: Wir kennen die Belastungen • Resilienz: Wir wissen, was Kinder schützt • Die letzten 15 Jahre: Eine Erfolgsgeschichte ! • Was sind heute unsere aktuellen Aufgaben ? 43
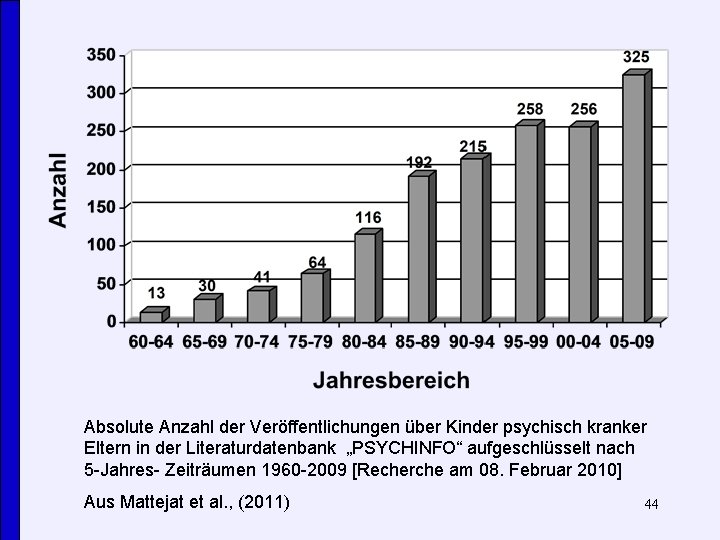
Absolute Anzahl der Veröffentlichungen über Kinder psychisch kranker Eltern in der Literaturdatenbank „PSYCHINFO“ aufgeschlüsselt nach 5 -Jahres- Zeiträumen 1960 -2009 [Recherche am 08. Februar 2010] Aus Mattejat et al. , (2011) 44
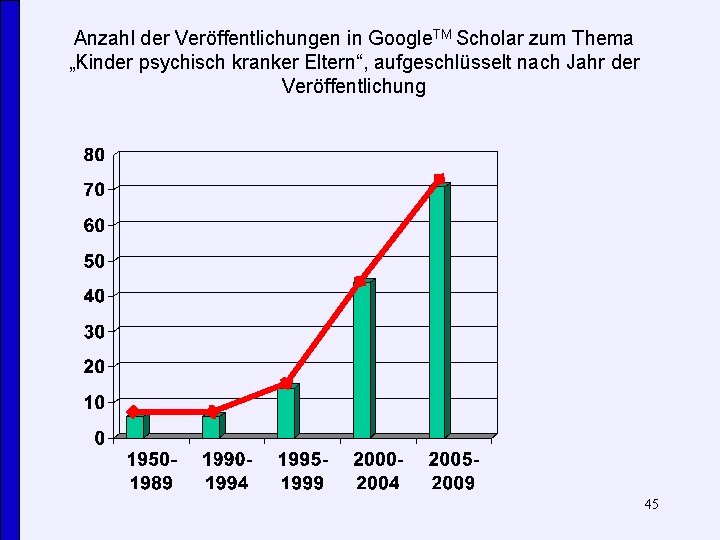
Anzahl der Veröffentlichungen in Google. TM Scholar zum Thema „Kinder psychisch kranker Eltern“, aufgeschlüsselt nach Jahr der Veröffentlichung 45
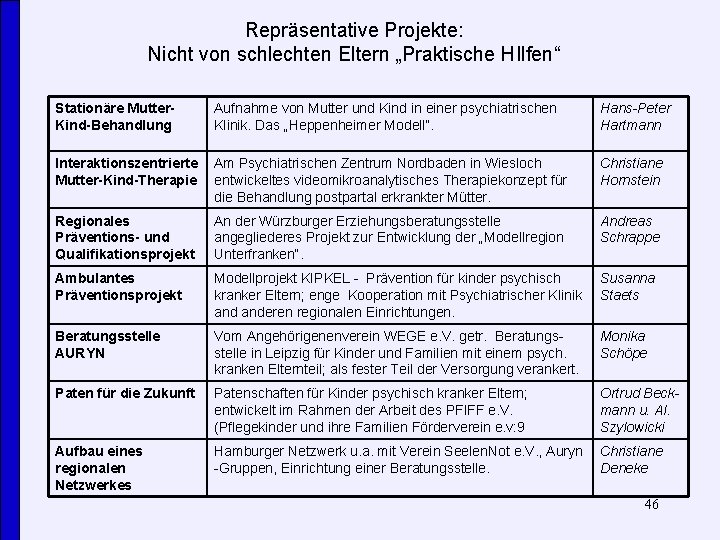
Repräsentative Projekte: Nicht von schlechten Eltern „Praktische HIlfen“ Stationäre Mutter. Kind-Behandlung Aufnahme von Mutter und Kind in einer psychiatrischen Klinik. Das „Heppenheimer Modell“. Hans-Peter Hartmann Interaktionszentrierte Mutter-Kind-Therapie Am Psychiatrischen Zentrum Nordbaden in Wiesloch entwickeltes videomikroanalytisches Therapiekonzept für die Behandlung postpartal erkrankter Mütter. Christiane Hornstein Regionales Präventions- und Qualifikationsprojekt An der Würzburger Erziehungsberatungsstelle angegliederes Projekt zur Entwicklung der „Modellregion Unterfranken“. Andreas Schrappe Ambulantes Präventionsprojekt Modellprojekt KIPKEL - Prävention für kinder psychisch kranker Eltern; enge Kooperation mit Psychiatrischer Klinik anderen regionalen Einrichtungen. Susanna Staets Beratungsstelle AURYN Vom Angehörigenenverein WEGE e. V. getr. Beratungsstelle in Leipzig für Kinder und Familien mit einem psych. kranken Elternteil; als fester Teil der Versorgung verankert. Monika Schöpe Paten für die Zukunft Patenschaften für Kinder psychisch kranker Eltern; entwickelt im Rahmen der Arbeit des PFIFF e. V. (Pflegekinder und ihre Familien Förderverein e. v: 9 Ortrud Beckmann u. Al. Szylowicki Aufbau eines regionalen Netzwerkes Hamburger Netzwerk u. a. mit Verein Seelen. Not e. V. , Auryn -Gruppen, Einrichtung einer Beratungsstelle. Christiane Deneke 46

47

48
49 http: //www. kipkel. de/

Sonnige Traurigtage Illustriertes Kinderfachbuch für Kinder psychisch kranker Eltern und deren Bezugspersonen von S. Homeier Die Geschichte von Mona 50

51

52

53

GLIEDERUNG • Ausgangspunkt: Erfahrungen mit psychisch kranken Kindern • Risiken: Wir kennen die Belastungen • Resilienz: Wir wissen, was Kinder schützt • Die letzten 15 Jahre: Eine Erfolgsgeschichte ! • Was sind heute unsere aktuellen Aufgaben ? 54

Was sind unsere aktuellen Aufgaben? Übernahme in die Regelversorgung ! • Schnelle Interventionsmöglichkeiten: Unnötige Schädigungen / Traumatisierungen verhindern durch Hilfsangebote zum richtigen Zeitpunkt: Die Hilfe soll dann verfügbar sein, wenn „es brennt“. Schnelle Reaktion, nicht nur bei Misshandlungsverdacht; Beispiel: Stationäre Aufnahme einer Mutter. • Langfristig angelegte und kontinuierliche Prävention: Hilfen nicht erst dann, wenn „es brennt“ , sondern unaufgeregte und nachhaltige Resilienzförderung durch spezielle Präventionsangebote für Familien mit einem psychisch kranken Elternteil (chronisch belastete Familien). • Die Hilfssysteme brauchen Hilfe zur Überwindung des institutionellen Ethnozentrismus. Kooperation der getrennten Hilfssysteme durch Entwicklung eines vernetzten Gesundheitssystems mit einer Veränderung der Behandlungsstandards und aufgelockerten bürokratischen Strukturen. • Immer noch und immer wieder: Überwindung von Stigmatisierung und Tabuisierung 55

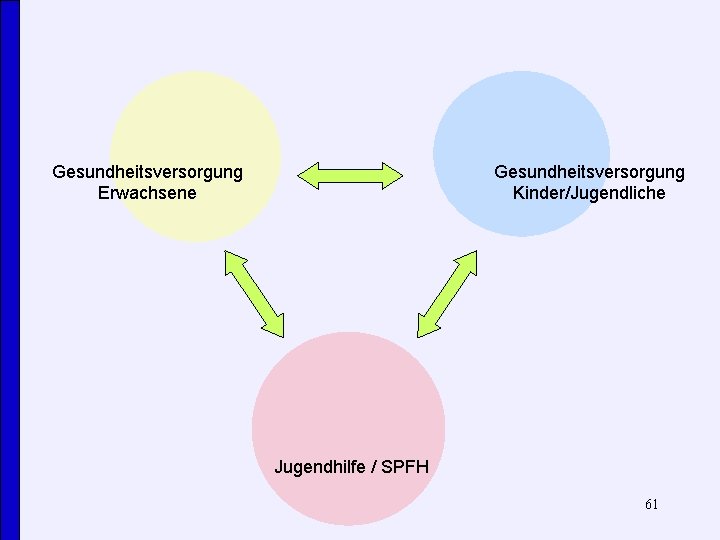
Gesundheitsversorgung Erwachsene Gesundheitsversorgung Kinder/Jugendliche Kinder mit psychisch kranken Eltern Jugendhilfe / SPFH 56

Perspektiven unterschiedlicher Systeme • • • Ärztliche / psychiatrische und psychotherapeutische Versorgung für Erwachsene: Behandlung von psychisch kranken Erwachsenen. • Vernetzung / Kontexteinbindung wird dem sozialen Netz des Patienten überlassen. • Die Situation der Kinder wird häufig nicht berücksichtigt Allg. ärztliche / kinder- und jugendpsychiatrische und kinderpsychotherapeut. Versorgung: Behandlung von psychisch kranken Kindern / Jugendlichen • Es wird von einer funktionsfähigen Familie ausgegangen • Besuchszeiten, Elternmitarbeit Jugendhilfe, insbes. sozialpädagogische Familienhilfe: Familienfunktionen (wieder)herstellen. Hilfe zur Erziehung, wenn eine dem Wohl des Kindes/Jugendlichen entsprechende Erziehung nicht gewährleistet ist. • Psychische Erkrankungen bei den Eltern werden häufig nicht als solche wahrgenommen. • Zusammenarbeit mit Psychiatern wird nicht offensiv gesucht. 57

Perspektiven unterschiedlicher Systeme • • • Ärztliche / psychiatrische und psychotherapeutische Versorgung für Erwachsene: Behandlung von psychisch kranken Erwachsenen. • Vernetzung / Kontexteinbindung wird dem sozialen Netz des Patienten überlassen. • Die Situation der Kinder wird häufig nicht berücksichtigt Allg. ärztliche / kinder- und jugendpsychiatrische und kinderpsychotherapeut. Versorgung: Behandlung von psychisch kranken Kindern / Jugendlichen • Es wird von einer funktionsfähigen Familie ausgegangen • Besuchszeiten, Elternmitarbeit Jugendhilfe, insbes. sozialpädagogische Familienhilfe: Familienfunktionen (wieder)herstellen. Hilfe zur Erziehung, wenn eine dem Wohl des Kindes/Jugendlichen entsprechende Erziehung nicht gewährleistet ist. • Psychische Erkrankungen bei den Eltern werden häufig nicht als solche wahrgenommen. • Zusammenarbeit mit Psychiatern wird nicht offensiv gesucht. 58

Perspektiven unterschiedlicher Systeme • • • Ärztliche / psychiatrische und psychotherapeutische Versorgung für Erwachsene: Behandlung von psychisch kranken Erwachsenen. • Vernetzung / Kontexteinbindung wird dem sozialen Netz des Patienten überlassen. • Die Situation der Kinder wird häufig nicht berücksichtigt Allg. ärztliche / kinder- und jugendpsychiatrische und kinderpsychotherapeut. Versorgung: Behandlung von psychisch kranken Kindern / Jugendlichen • Es wird von einer funktionsfähigen Familie ausgegangen • Besuchszeiten, Elternmitarbeit Jugendhilfe, insbes. sozialpädagogische Familienhilfe: Familienfunktionen (wieder)herstellen. Hilfe zur Erziehung, wenn eine dem Wohl des Kindes/Jugendlichen entsprechende Erziehung nicht gewährleistet ist. • Psychische Erkrankungen bei den Eltern werden häufig nicht als solche wahrgenommen. • Zusammenarbeit mit Psychiatern wird nicht offensiv gesucht. 59

Perspektiven unterschiedlicher Systeme • • • Ärztliche / psychiatrische und psychotherapeutische Versorgung für Erwachsene: Behandlung von psychisch kranken Erwachsenen. • Vernetzung / Kontexteinbindung wird dem sozialen Netz des Patienten überlassen. • Die Situation der Kinder wird häufig nicht berücksichtigt Allg. ärztliche / kinder- und jugendpsychiatrische und kinderpsychotherapeut. Versorgung: Behandlung von psychisch kranken Kindern / Jugendlichen • Es wird von einer funktionsfähigen Familie ausgegangen • Besuchszeiten, Elternmitarbeit Jugendhilfe, insbes. sozialpädagogische Familienhilfe: Familienfunktionen (wieder)herstellen. Hilfe zur Erziehung, wenn eine dem Wohl des Kindes/Jugendlichen entsprechende Erziehung nicht gewährleistet ist. • Psychische Erkrankungen bei den Eltern werden häufig nicht als solche wahrgenommen. • Zusammenarbeit mit Psychiatern wird nicht hinreichend gesucht. 60
Gesundheitsversorgung Erwachsene Gesundheitsversorgung Kinder/Jugendliche Jugendhilfe / SPFH 61

Stigmatisierung und Tabuisierung psychischer Erkrankungen • Die Krankheit wird nicht anerkannt: „Wir haben das genau untersucht, er/ sie hat nichts“. • Die Krankheit wird nicht ernst genommen, sondern als Einbildung / Übertreibung und Einbildung bezeichnet. • Die Erkrankung wird mit abwertenden Bezeichnungen versehen; der Patient wird abgewertet (. . . in der Psychiatrie „gelandet“). • Die Krankheit wird nicht beim Namen genannt. Es wird um den heißen Brei herumgeredet (Mitteilung der Diagnose durch Ärzte? ) • Der Patient schämt sich für seine Erkrankung, er hat das Gefühl, selbst Schuld zu sein. • Die Krankheit wird von Patienten und Angehörigen und anderen Personen ignoriert, verheimlicht, verschwiegen oder verleugnet; notwendige und effektive Behandlungen werden nicht 62 wahrgenommen.

Überwindung von Stigmatisierung und Tabuisierung Fangen wir bei uns selbst an! • Lernziel: Psychische Störungen sind etwas ganz Normales, sie gehören zum normalen Leben. • Versuchen wir einmal, die Stigmatisierung und Tabuisierung verstehen: Wovor haben wir Angst? (objektive Nachteile, Aussetzung, Verbannung, sozialer Tod). • Du bist das Problem, ich bin die Lösung. • Selbsterfahrung von jungen Psychiatern/Psychotherapeuten: Bericht von psychischen Problemen und Auffälligkeiten, aber die Frage nach der diagnostischen Klassifikation. . . • Jeder von uns hat die Erfahrung der Stigmatisierung / Tabuisierung in der eigenen Familie. • Übung zur Selbsterfahrung für alle: • „Was sind Ihre Referenzerlebnisse“ - Zu welcher psychischen Störung sind Sie in der Lage, welche kennen Sie aus Ihrem persönlichen Umfeld, wie war Ihre Reaktion und die Ihrer Freunde/Familie? 63

Vielen Dank für Ihre Aufmerksamkeit 64
- Slides: 64