Diagnostyka i profilaktyka zakaenia HIV u dziecka urodzonego


























- Slides: 27

Diagnostyka i profilaktyka zakażenia HIV u dziecka urodzonego przez matkę HIV+ Magdalena Marczyńska Klinika Chorób Zakaźnych Wieku Dziecięcego WUM Wojewódzki Szpital Zakaźny w Warszawie

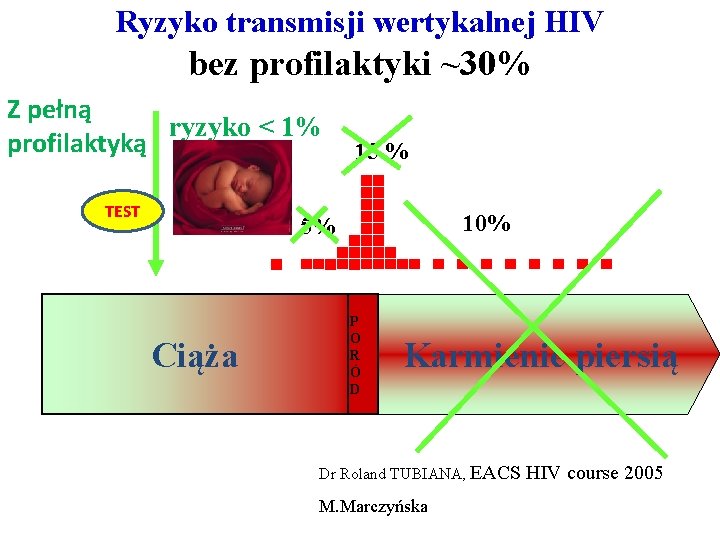
Ryzyko transmisji wertykalnej HIV bez profilaktyki ~30% Z pełną ryzyko < 1% profilaktyką TEST 15 % 10% 5% Ciąża P O R Ó D Karmienie piersią Dr Roland TUBIANA, EACS M. Marczyńska HIV course 2005

Zalecenia CDC (od 2006 r) Oferta badania przesiewowego (opt-out screening) dla • każdego pacjenta w wieku 13 – 64 lata • każdego noworodka 12 godz. ż. , gdy nieznany status HIV matki • każdego nastolatka po inicjacji seksualnej Odmowa zgody na test musi być potwierdzona w dokumentacji medycznej. Revised Recommendations for HIV Testing of Adults, Adolescents, and Pregnant Women in Health-Care Settings. MMWR, September 22, 2006 / 55(RR 14); 1 -17

Zalecany zakres świadczeń profilaktycznych i działań w zakresie promocji zdrowia oraz badań diagnostycznych i konsultacji medycznych, wykonywanych u kobiet w okresie ciąży. Termin badania Badania diagnostyczne i konsultacje medyczne Do 10 tyg. ciąży 8. VDRL 10. Badanie HIV i HCV 11. Badanie w kierunku różyczki i toksoplazmozy (Ig. G, Ig. M) 21 -26 tydz. ciąży 5. U kobiet z ujemnym wynikiem w I trymestrze – badanie w kierunku toksoplazmozy 33 -37 tydz. ciąży 4. Antygen HBs 5. Badanie w kierunku HIV 7. W grupie kobiet ze zwiększonym ryzykiem populacyjnym lub indywidualnym ryzykiem zakażenia: VDRL, HCV

Ciąża fizjologiczna HIV Ab (-) w 10 i 33 -37 tyg. Poród fizjologiczny Nie myje się noworodka natychmiast po porodzie ≥ 2 godz. kontakt noworodka z matką (skóra ze skórą) przystawienie noworodka do piersi, jeśli stan ogólny noworodka i matki na to pozwalają W 1 dobie ż. szczepienie p/wzw. B i BCG Ciąża u kobiety HIV (+) Leczenie antyretrowirusowe Badania (ocena wiremii) Cięcie planowe / Poród fizjologiczny Jak najszybsze umycie noworodka z mazi płodowej Odśluzowanie zaaspirowanej treści z górnych dróg oddechowych Zakaz karmienia piersią W 1 dobie ż. - szczepienie p/ WZW B, nie szczepić BCG. LEKI (ART. ) w ciągu 4 godzin po porodzie (max do 48 h) do 10 doby ż. pierwsze badania w kierunku HIV.

Profilaktykę u noworodka należy rozpocząć jak najszybciej po urodzeniu, najlepiej do 4 – 12 i nie później niż do 48 godziny życia.

Zalecenia profilaktyczne dla noworodków matek HIV(+) Kobieta skutecznie leczona antyretrowirusowo (c. ART) → w 34 – 38 tygodniu ciąży VL HIV <50 kopii/m. L ↓ Noworodek - Retrovir 4 tyg.

Rozpoczęcie profilaktyki dopiero po porodzie z zastosowaniem samego Retroviru nie zmniejsza ryzyka transmisji ↔ w badaniu własnym ryzyko transmisji wyniosło 15, 8% • Jeśli profilaktykę rozpoczyna się dopiero u noworodka to należy stosować 3 leki. • Od 2002 r. , w Klinice 60 dzieci (53 NVP, 7 KAL) otrzymujących 3 lekową profilaktykę - żadne nie uległo zakażeniu.

Zalecenia profilaktyczne dla noworodków matek HIV(+) 3 leki antyretrowirusowe (c. ART) gdy: Ø rozpoznanie HIV u matki postawiono w momencie porodu lub tuż po Ø brak wyników badań świadczących o skuteczności leczenia ciężarnej (VL HIVRNA i CD 4 z 34 -36 Hbd) Ø utrzymywanie się VL>50 kopii/ml pomimo c. ART Ø poród powikłany masywnym krwawieniem, zabiegowy (kleszcze, vacuum) Dobór leków uzgodnić z ekspertem, najczęściej stosowane są: Retrovir (4 tyg) + Epivir (4 tyg. ) + Viramune (2 tyg. )

Retrovir w profilaktyce u noworodków w zależności od wieku płodowego ≥ 35 tygodnia ciąży: 4 mg/kg/ dawkę p. o. co 12 godzin jeśli niemożliwa podaż doustna to: 3 mg/kg/dawkę i. v. , co 12 godzin ≥ 30 to <35 tyg. ciąży 2 mg/kg/dawkę p. o. (lub 1. 5 mg/kg/dawkę iv), co 12 godzin przez 14 dni, od 15 dnia życia 3 mg/kg/dawkę p. o. (lub 2, 3 mg/kg/ dawkę i. v. ) co 12 godzin

Retrovir w PMTCT HIV <30 tyg. ciąży: 2 mg/kg/dawkę p. o. (lub 1. 5 mg/kg/dawkę i. v. ) co 12 godzin, przez 4 tygodnie i zwiększyć do 3 mg/kg/dawkę po (lub 2, 3 mg/kg/dawkę i. v. ) co 12 godzin w 5 i 6 tygodniu

PMTCT HIV – dawkowanie pozostałych leków EPIVIR - 3 TC 2 mg/kg/12 h przez 4 tygodnie VIRAMUNE – NVP : 2 mg/kg/24 h w 1. tygodniu i 2 mg/kg/12 h w drugim tygodniu, jeśli matka otrzymywała NVP przez co najmniej 3 dni przed porodem to noworodek powinien otrzymać lek od razu w pełnej dawce: 4 mg/kg/24 h (od 1 doby życia) przez 2 tygodnie.

Profilaktyka PCP u dzieci matek HIV(+) • Biseptol po zakończeniu PEP (w wieku 4 tygodni)- do czasu wykluczenia zakażenia HIV, tylko u dzieci z podwyższonego ryzyka transmisji HIV: ← Jeśli matka nie była leczona w ciąży ← VL>50 c/ml i CD 4<400 u matki ← Brak wyników (VL i CD 4) u matki ← Obciążony poród Profilaktyka PCP obowiązuje u wszystkich niemowląt zakażonych HIV (do ukończenia 1 r. ż. )

Diagnostyka zakażenia HIV u dzieci matek HIV(+) • Dzieci matek HIV(+) do 6 - 18 miesiąca życia mają przeciwciała anty HIV, obecność ich może świadczyć jedynie o zakażeniu matki. • Dwukrotne stwierdzenie przeciwciał anty HIV w testach immunoenzymatycznych i teście potwierdzenia u dziecka > 18 m. ż. świadczy o jego zakażeniu.

Schemat badań dziecka matki HIV(+) Wiek dziecka badanie bad. przedmiotowe 1 -5 doba życia ۷ 10 -14 doba ż. ۷ 30 dni ۷ neurolog morfologia krwi obwodowej ۷ p 24 Ag, PCR-HIV, hodowla CD 4, CD 8 ۷ 3 mies. 7 mies. ۷ ۷ ۷ ۷ ۷ ٭ ۷ ۷ ۷ ٭ HCV-RNA ALAT ۷ anty-HCV Ab ۷ ۷ ٭ anty-HIV Ab HBs Ag HBV-DNA, HBe. Ag, anty-HBc Ig. M > 12 mies. ۷ ۷ ۷ ٭

Wykluczenie zakażenia HIV u dziecka matki HIV(+) Ostateczne wykluczenie następuje na podstawie ≥ dwukrotnie ujemnych wyników badań „wirusologicznych”, wykonanych w wieku ³ 30 dni. U dzieci, które nie mają już przeciwciał anty HIV (>6 -18 mies. )

Funkcjonalne wyleczenie dzieci HIV(+) DZIECKU MATKI HIV (+) PODAĆ JAK NAJSZYBCIEJ LEKI ANTYRETROWIRUSOWE. JAK NAJWCZEŚNIEJ ROZPOCZĄĆ DIAGNOSTYKĘ NOWORODKA w kierunku zakażenia HIV, zwłaszcza gdy ryzyko trnasmisji jest wysokie – kobieta nie leczona lub późno leczona w ciąży.

Scenariusz 1. Matka HIV (+), leczona ARV przed i w czasie ciąży 36 Hbd VL HIV<50 kopii/ml PSN, prawidłowy, 39 Hbd „S”, 10 pkt. waga 2757, dł. 50 cm Od pierwszej doby życia Retrovir 4 mg/kg/12 h p. o. przez 4 tygodnie • Przed wypisem (w 2 dobie życia) morfologia, krew na badania wirusologiczne w kierunku HIV – wynik po 2 tyg. : ujemny • 2 badanie (po ukończeniu 30 d. ż. ) i 3 badanie (w 3 mies. ż. ) ujemne – dziecko zdrowe • • •

Scenariusz 2. • Kobieta HIV(+) przed ciążą nie wymagała leczenia ARV • Ze względu na profilaktykę transmisji wertykalnej HIV od 13 tygodnia ciąży włączono c. ART • 34 Hbd VL HIV < 50 kopii/ml • PSN o czasie, postępowanie jak w scenariuszu 1.

Scenariusz 3. • Test w kierunku HIV w 10 Hbd (+) • c. ART od 13 tygodnia ciąży • Skuteczne leczenie →jak w scenariuszu 1

Scenariusz 4. • Kobieta HIV(+) pod opieką specjalistyczną nie wymaga leczenia • Na wizycie kontrolnej wykonano test ciążowy: dodatni • Skierowana do ginekologa, ciąża -10 Hbd • Ze względu na profilaktykę transmisji wertykalnej HIV od 13 tygodnia ciąży włączono c. ART, ze względu na brak współpracy nieskuteczne leczenie! • 34 Hbd VL HIV 10 tys. kopii/ml pomimo wcześniejszej intensyfikacji leczenia • CC w 38 Hbd, noworodek od 1. doby życia: Viramune 1 x dziennie (2 mg/kg) przez 7 dni, od 8 doby 2 mg/kg co 12 godzin do 14 doby; Retrovir 4 mg/kg co 12 godzin przez 4 tygodni; Epivir 2 mg/kg 2 co 12 godzin przez 4 tygodni;

Scenariusz 5. • • Kobieta zdiagnozowana w 3 trymestrze ciąży Natychmiast intensywne leczenie ARV 34 - 36 Hbd VL HIV 10 tys. kopii/ml CC w dniu ukończenia 38 Hbd – 3 lekowa profilaktyka dla noworodka.

Scenariusz 6. • Kobieta zdiagnozowana w trakcie porodu • Dożylnie w czasie porodu Retrowir • Nie przebijać pęcherza płodowego, jeśli możliwe nie nacinać krocza • Nie stosować vacuum ani kleszczy • Noworodek jak najszybciej (najlepiej do 4 godziny życia) 3 leki ARV (jak w scenariuszu 4. )

Scenariusz 7 • Test HIV (+) w dniu urodzenia dziecka • Nie czekając na test potwierdzenia podać noworodkowi jak najszybciej (najlepiej do 4 godz. ż. ) 3 leki ARV • Test potwierdzenia (Western blot) – Dodatni – kontynuować profilaktykę przez 4 tyg. – Ujemny – odstawić leki ARV

Scenariusz 8 Poród przedwczesny kobieta nie badana w kierunku HIV: • ≤ 34 Hbd, oznaczyć przeciwciała u matki noworodek nie karmiony - może otrzymać tylko Retrowir iv. Karmiony doustnie – Retrovir p. o. • 35 Hbd oznaczyć p/ciała u noworodka, jeśli (+) – 3 leki ARV, kontrolować morfologię krwi, funkcję nerek, wątroby

W Polsce pierwsze dziecko zakażone HIV - koniec 1986 r. Pierwsze dziecko urodzone przez matkę HIV(+) – 1990 r. Wrzesień 1994 r – pierwsze dziecko objęte profilaktyką – zdrowe. 01. 09. 1994 - 30. 04. 2014 w Klinice diagnozowano 529 dzieci urodzonych przez matki zakażone HIV, 357 (67%) objęto profilaktyką, nie badano 174 ciężarnych. U 33% dzieci urodzonych w okresie kiedy znane i dostępne były leki zapobiegające transmisji nie stosowano żadnej profilaktyki. 78/529 (~15%) dzieci uległo zakażeniu wertykalnemu. Ryzyko transmisji wertykalnej bez profilaktyki w Europie : 15 - 20%

TESTOWANIE CIĘŻARNYCH I PRAWIDŁOWA PROFILAKTYKA ↓ ZDROWE DZIECKO