Diagnostic de lostoporose post mnopausique Ostoporose Une pidmie
































- Slides: 44

Diagnostic de l’ostéoporose post ménopausique

Ostéoporose : Une épidémie silencieuse L’ostéoporose est une maladie du squelette caractérisée par une diminution de la résistance mécanique osseuse (RMO) à l ’origine d ’une augmentation du risque fracturaire. La RMO est le reflet de la densité osseuse et de de la qualité du tissu osseux (remodelage, degré de minéralisation, architecture, « µ-crack » ). NIH Consensus Development Panel on Osteoporosis JAMA 2001; 285: 785 -95

Diagnostic de l’ostéoporose Maladie sous diagnostiquée Dépister l’ostéoporose chez les patientes à risque Identifier rapidement et traiter une ostéoporose fracturaire vertébrale Traiter les fractures de hanche pour éviter la fracture de la 2 e hanche

Diagnostic de l’ostéoporose 4 situations: – Facteurs de risque – Densitométrie osseuse – Marqueurs du remodelage osseux – Fracture

Facteurs de risque d’ostéoporose

Les facteurs de risque clinique Le sexe féminin Une ménopause précoce L’âge Une aménorrhée primaire ou secondaire Une ethnie asiatique ou blanche Des antécédents de fracture par insuffisance osseuse Des antécédents familiaux de fractures ostéoporotiques Une corticothérapie prolongée Une faible acuité visuelle Un index de masse corporelle bas Une atteintes neuromusculaire Un tabagisme Une consommation alcoolique Un apport pauvre en calcium Une carence en vitamine D Une immobilisation prolongée

Les facteurs de risque clinique Impossible de prédire la DMO à partir des facteurs de risque Cependant un certain nombre ont une importance croissante avec l’âge Développement de stratégies pour réaliser la DMO en fonction de ces FDR Ces intruments ont une hautes sensibilité (9599%) mais une faible spécificité ( 10 -25%) - Seulement 10 -25% des femmes ménopausées sans ostéoporose éviteront d’être testées

Densitométrie osseuse

La densitométrie osseuse Est devenue pdt cette dernière décennie un outil indispensable au diagnostic et prise en charge thérapeutique de l’ostéoporose La mesure est effectuée par absorptiométrie biphotonique à rayons X Les sites sont axiaux (hanche, rachis) ou périphériques (poignet, main, calcaneum)

La densitométrie osseuse : Méthode Le rachis – Par son métabolisme élevé est un site privilégié – Perte rapide lors de la ménopause – Mesure de L 1 -L 4 ou L 2 -L 4 en antéro-post • CV 40 -70% os trabéculaire; Arc post essentiellement cortical • Exactitude 90% • Reproductibilité 1à 2% La hanche – Plusieurs sites, valeur de référence : fémur total – Composition variable os cortical (col=75%), trabéculaire (trochanter=50%) • Exactitde sous estimée de 15% • Reproductibilité 1, 5 à 2%

La densitométrie osseuse Méthode Avant bras – Si le rachis ou col non accessible – Zone corticale en proximal – Zone trabéculaire en distal et ultradistal – Intérêt hyperparathyroïdie La main – Os cortical Le calcaneum – Essentiellement os trabéculaire (90%) – hétérogénéité

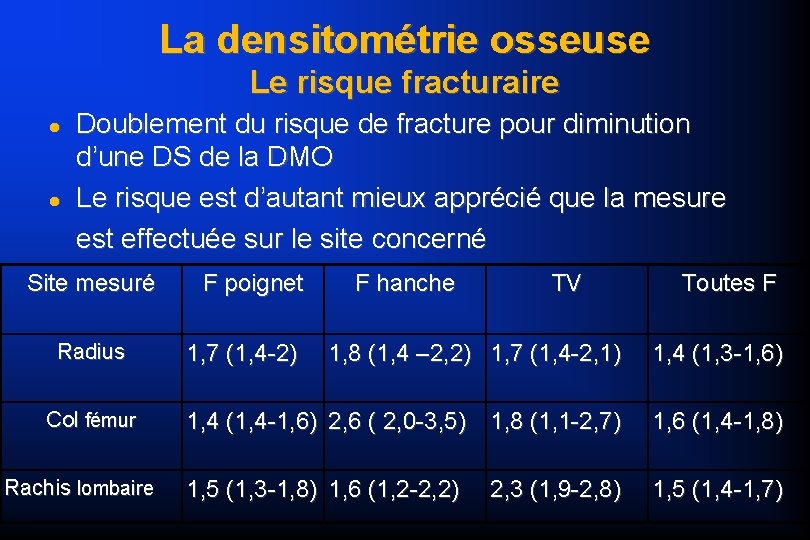
La densitométrie osseuse Le risque fracturaire Doublement du risque de fracture pour diminution d’une DS de la DMO Le risque est d’autant mieux apprécié que la mesure est effectuée sur le site concerné Site mesuré Radius Col fémur Rachis lombaire F poignet 1, 7 (1, 4 -2) F hanche TV Toutes F 1, 8 (1, 4 – 2, 2) 1, 7 (1, 4 -2, 1) 1, 4 (1, 3 -1, 6) 1, 4 (1, 4 -1, 6) 2, 6 ( 2, 0 -3, 5) 1, 8 (1, 1 -2, 7) 1, 6 (1, 4 -1, 8) 1, 5 (1, 3 -1, 8) 1, 6 (1, 2 -2, 2) 1, 5 (1, 4 -1, 7) 2, 3 (1, 9 -2, 8)

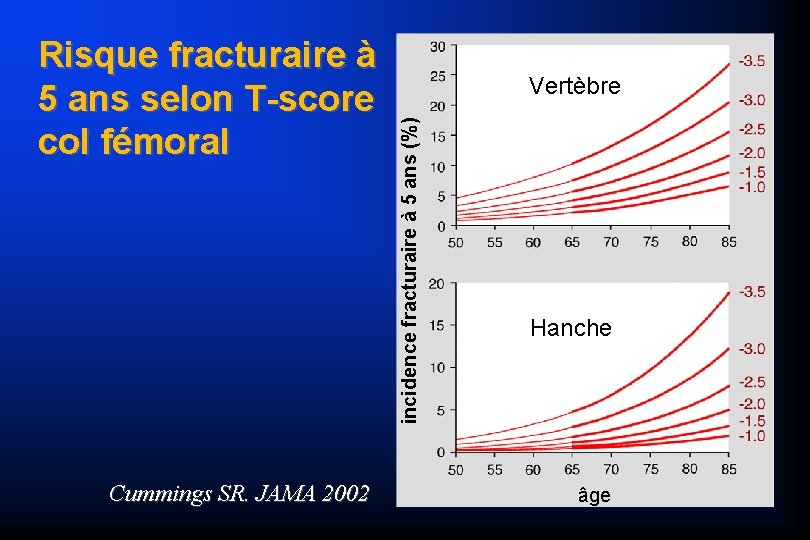
Cummings SR. JAMA 2002 Vertèbre incidence fracturaire à 5 ans (%) Risque fracturaire à 5 ans selon T-score col fémoral Hanche âge

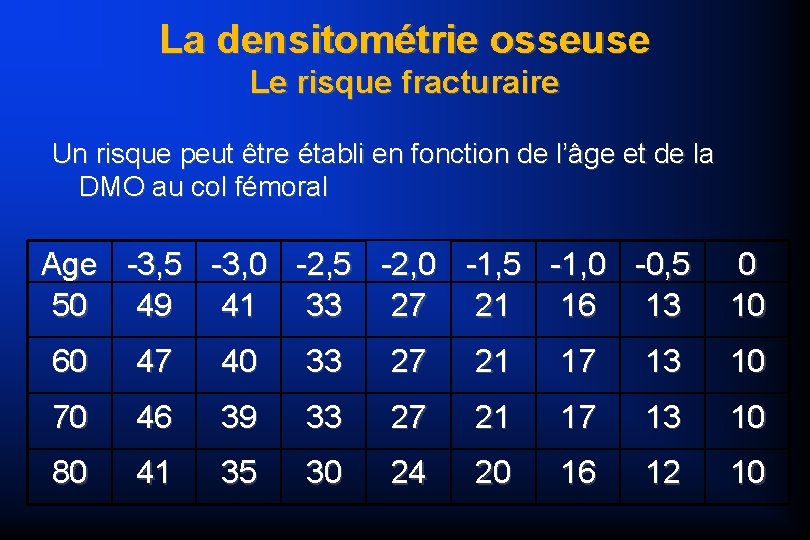
La densitométrie osseuse Le risque fracturaire Un risque peut être établi en fonction de l’âge et de la DMO au col fémoral Age -3, 5 -3, 0 -2, 5 -2, 0 -1, 5 -1, 0 -0, 5 50 49 41 33 27 21 16 13 0 10 60 47 40 33 27 21 17 13 10 70 46 39 33 27 21 17 13 10 80 41 35 30 24 20 16 12 10

La densitométrie osseuse Le risque fracturaire Limite de cette mesure : Faible sensibilité pour une spécificité acceptable Pas de dépistage de masse Si le risque est élevé qd la DMO est basse, il n’est pas négligeable si elle est normale Pb des faibles variations des mesures de DMO dans le suivi : pour le col fémoral une modification seulement 5, 6% peut être pris en compte (CMO 30 mg/cm 2)

Ostéoporose : définition densitométrique DXA Tscore > -1 = os normal -2, 5 < Tscore ≤ -1 = ostéopénie Tscore ≤ -2, 5 = ostéoporose Tscore ≤ -2, 5 et fractures par fragilité = OP avérée OMS 1994 ! Relation très forte DMO - risque fracturaire Tscore isolé n’est pas un seuil thérapeutique Augmentation risque fracturaire avec l’âge à Tscore égal

Recommandations ANAES et DMO (novembre 2001) Indications de l’ostéodensitométrie femme ménopausée : recommandé si – découverte radiologique d’une fracture vertébrale (non traumatique, non tumorale) – ATCD personnel de fracture périphérique sans traumatisme majeur (hors crâne, doigt, orteils, rachis cervical) – ATCD de pathologies inductrices d’OP (hypogonadisme prolongé, hyperthyroïdie évolutive non traitée, hypercorticisme, hyperparathyroïdie primitive)

Recommandations ANAES et DMO (novembre 2001) Indications de l’ostéodensitométrie femme ménopausée : à proposer si – ATCD TV ou FESF chez parent 1 er degré – IMC < 19 kg/m 2 – ménopause avant 40 ans quelle que soit cause ou ménopause iatrogénique corticothérapie prolongée ( > 3 mois équivalent prednisone ≥ 7, 5 mg/j)

Conclusion densitométrie Repose sur la mesure de la DMO par DXA Les 2 sites rachis et le col (ou la hanche) Après 65 ans privilégier la mesure au col (ou à la hanche) L’objectif : déterminer les patientes à risque Le débat sur la place de la DMO chez la femme ménopausée reste ouvert Recommandations de la « National Osteoporosis Foundation » : réalisation de la DMO – Chez les femmes après 65 ans non traitées – Avant si FDR associés Pb du remboursement de la DMO Travaux sur des scores de femmes à haut risque

Les Ultrasons Caractère non invasif, accès facile, coût faible, non irradiant Paramètres mesurés : – La vitesse des US : SOS – L’atténuation de l’onde ultrasonore : BUA – Variable calculée à partir des 2 : stiffness Reflète pour 80% la densité osseuse et également sa structure et sa composition La reproductibilité dépend appareil, site mesuré, paramètre, position du pied, tps d’immersion, température de la cuve, concentration et type de détergent

Les mesures ultrasonores osseuses Permettent de différencier les sujets sains, des OP Mesure du BUA au calcaneum bon moyen dg de l ’ostéporose – identique à la mesure de la DMO au col – supérieure à la mesure de la DMO au rachis 2 études (Hans, Bauer): le risque de FESF est bien prédit par la mesure de la BUA au calcaneum chez la femme âgée – diminution d ’une DS BUA RR=2, 2 – diminution d ’une DS DMO col fémoral RR=2

Marqueurs du remodelage osseux

Les marqueurs du remodelage osseux Ostéoformation phosphatases alcalines ostéocalcine propeptides procollagène type I – C terminal : PICP – N terminal : PINP Ostéorésorption hydroxyprolinurie Télopeptide C terminal : ICTP CTX (cross laps) NTX

Les marqueurs du remodelage osseux Notion de reproductibilité pré-analytique et analytique conditions prélèvements Prédiction de la perte osseuse et réponse au Tt: données contradictoires Prédiction du risque fracturaire Améliorer l’adhésion au Tt

Les marqueurs du remodelage osseux Prédiction du risque fracturaire Etude EPIDOS – Marqueurs et DMO 2 facteurs indépendants pour prédire la FESF chez femme âgée (81 ans) Relation entre le turn over osseux et le risque de Fractures OP à la ménopause et chez la femme âgée indépendamment de la DMO

Les marqueurs du remodelage osseux Intérêt en pratique clinique? Doivent toujours être prélevés le matin à jeûn DMO > 3% (spécificité 90%) si: – CTXU ou NTXU 45 -65% – CTXs 35 -55% – PAO 20 -40%

FRACTURES

Fractures ostéoporotiques Fractures de Pouteau-Colles : pic d’incidence 40 -60 ans avec risque ultérieur de fracture vertébrale x 5, 2 Fractures-tassement vertébrales : vers 65 ans avec 20 % de nouvelles fractures vertébrales dans l’année Fractures de l’extrémité supérieure du fémur ≈ vers 81 ans avec 10 % de fracture de la 2 e hanche à 5 ans “la fracture appelle la fracture”

Estimation du risque fracturaire* chez les hommes et les femmes de race caucasienne de 50 ans Sites de fracture Femmes % Hommes % Fémur proximal 17, 5 6 Vertèbre (diagnostic clinique) 15, 6 5 Avant bras, partie distale 16 2, 5 Tous sites confondus 39, 7 13, 1 * Pour le temps, qu’il leur reste à vivre Melton et coll, J. Bone Miner Res 7: 1005 -1010, 1992

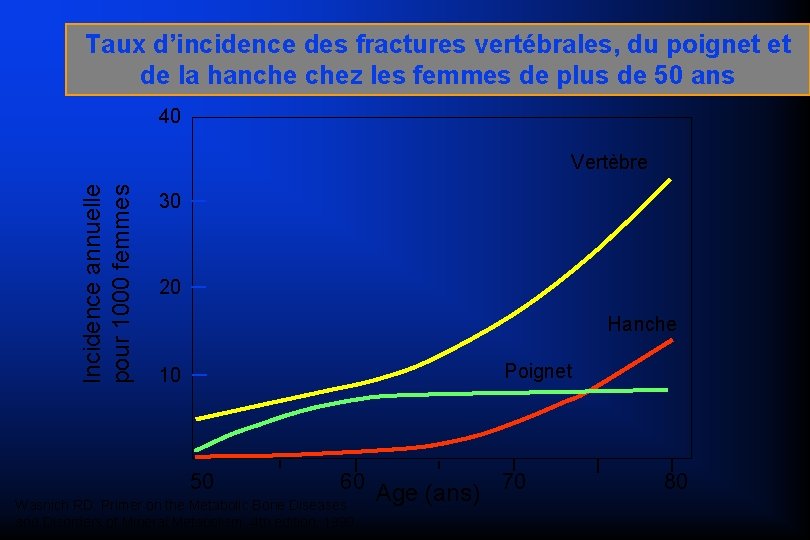
Taux d’incidence des fractures vertébrales, du poignet et de la hanche chez les femmes de plus de 50 ans 40 Incidence annuelle pour 1000 femmes Vertèbre 30 20 Hanche Poignet 10 50 60 Wasnich RD: Primer on the Metabolic Bone Diseases and Disorders of Mineral Metabolism. 4 th edition, 1999 Age (ans) 70 80

Gravité des fractures de hanche Mortalité ≈ 20 % à 1 an patiente vivant à domicile si Mortalité ≈ 31 % à 1 an si patiente initialement institutionnalisée Schurch J Bone Miner Res 1996

Fractures vertébrales

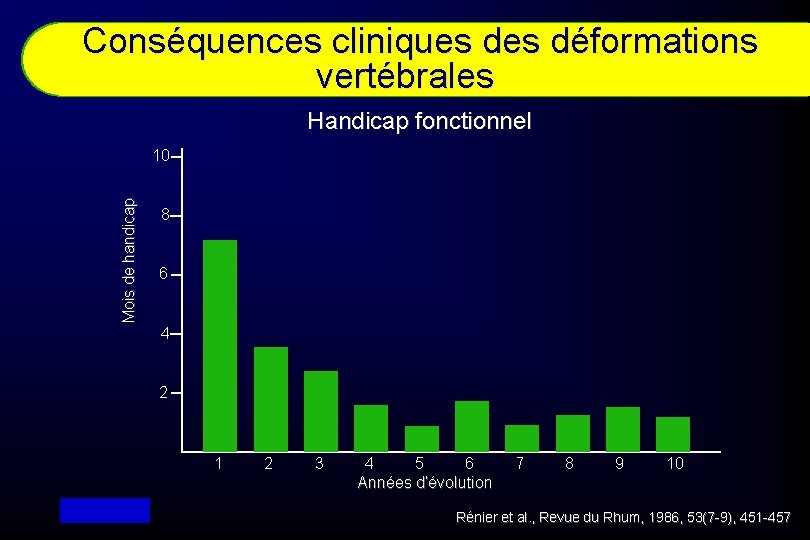
Conséquences cliniques déformations vertébrales Handicap fonctionnel Mois de handicap 10 8 6 4 2 1 2 3 4 5 6 Années d’évolution 7 8 9 10 Rénier et al. , Revue du Rhum, 1986, 53(7 -9), 451 -457

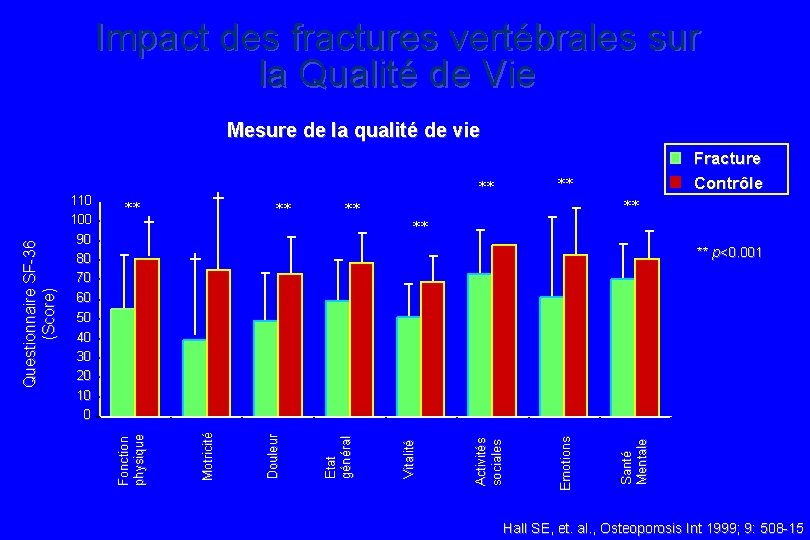
Impact des fractures vertébrales sur la Qualité de Vie Mesure de la qualité de vie ** ** 90 80 70 ** p<0. 001 60 50 40 30 20 Santé Mentale Emotions Activités sociales Vitalité Etat général Douleur Motricité 10 0 Fonction physique Questionnaire SF-36 (Score) 110 100 Fracture Contrôle Hall SE, et. al. , Osteoporosis Int 1999; 9: 508 -15

Les radiographies standards Méconnaissance des TV Etude IMPACT – Le TV était mentionné par le radiologue local : 42, 7% des cas – Genant I 71% – Genant II 22% – Genant III 7, 4% – Inversement dans 9, 8% diagnostic de TV par radiologue local non confirmé à la relecture des clichés

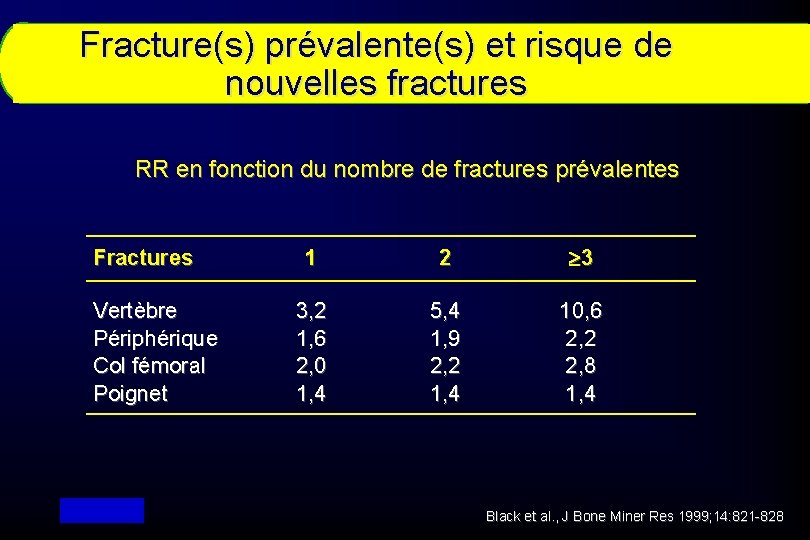
Fracture(s) prévalente(s) et risque de nouvelles fractures RR en fonction du nombre de fractures prévalentes Fractures Vertèbre Périphérique Col fémoral Poignet 1 2 ³ 3 3, 2 1, 6 2, 0 1, 4 5, 4 1, 9 2, 2 1, 4 10, 6 2, 2 2, 8 1, 4 Black et al. , J Bone Miner Res 1999; 14: 821 -828

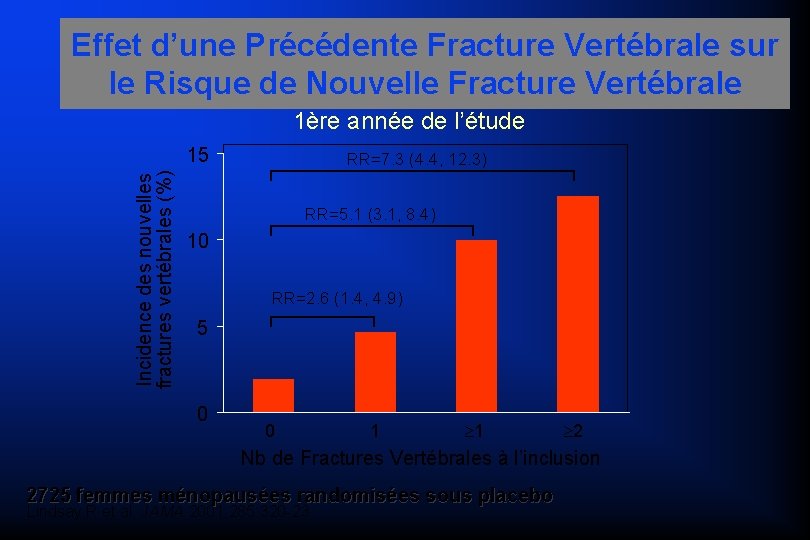
Effet d’une Précédente Fracture Vertébrale sur le Risque de Nouvelle Fracture Vertébrale 1ère année de l’étude Incidence des nouvelles fractures vertébrales (%) 15 RR=7. 3 (4. 4, 12. 3) RR=5. 1 (3. 1, 8. 4) 10 RR=2. 6 (1. 4, 4. 9) 5 0 0 1 1 2 Nb de Fractures Vertébrales à l’inclusion 2725 femmes ménopausées randomisées sous placebo Lindsay R et al. JAMA 2001; 285: 320 -23

Incidence fracturaire vertébrale dans l’année suivant une 1ère fracture METHODOLOGIE Suivi de 2725 femmes ménopausées incluses dans les groupes contrôle de 3 études cliniques de Phase III sur une durée de 3 ans Radiographies annuelles systématiques Lindsay et coll, Calcified Tissue Intern 2000 ; 66 (1) : S 58, 0 - 33

Incidence fracturaire vertébrale dans l’année suivant une 1ère fracture RESULTATS Parmi les 381 patientes ayant eu une fracture incidente, 19, 2 % ont eu une nouvelle fracture vertébrale dans l’année suivant la première fracture incidente Lindsay et coll, Calcified Tissue Intern 2000 ; 66 (1) : S 58, 0 - 33

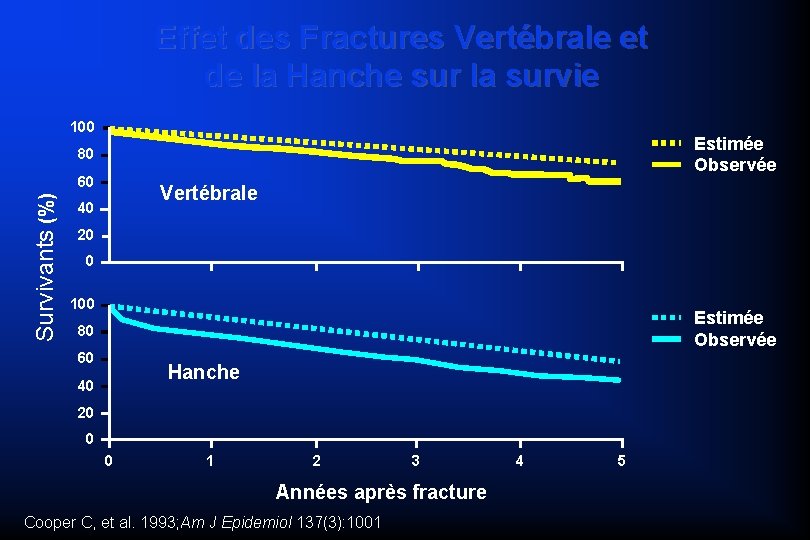
Effet des Fractures Vertébrale et de la Hanche sur la survie 100 Estimée Observée 80 Survivants (%) 60 Vertébrale 40 20 0 100 Estimée Observée 80 60 Hanche 40 20 0 0 1 2 3 Années après fracture Cooper C, et al. 1993; Am J Epidemiol 137(3): 1001 4 5

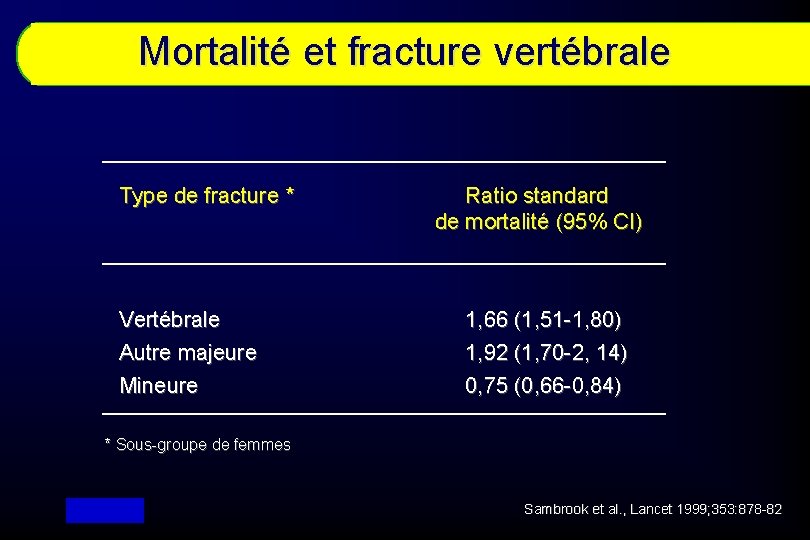
Mortalité et fracture vertébrale Type de fracture * Vertébrale Autre majeure Mineure Ratio standard de mortalité (95% CI) 1, 66 (1, 51 -1, 80) 1, 92 (1, 70 -2, 14) 0, 75 (0, 66 -0, 84) * Sous-groupe de femmes Sambrook et al. , Lancet 1999; 353: 878 -82

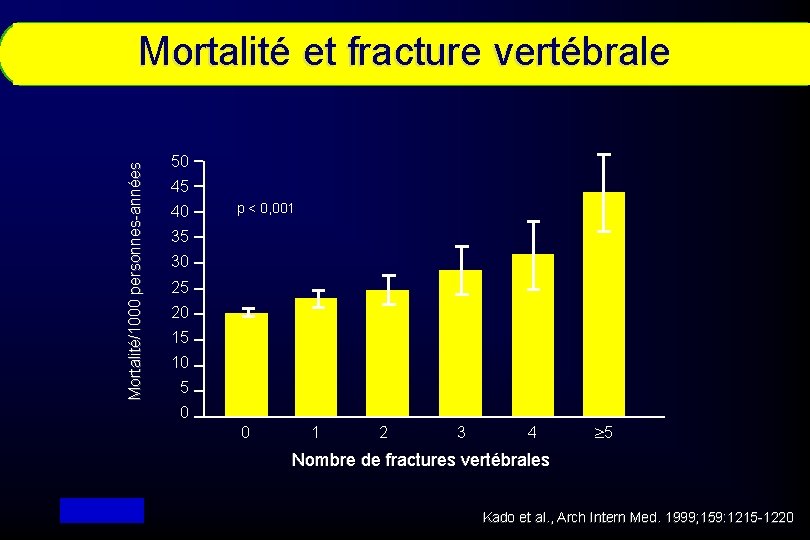
Mortalité/1000 personnes-années Mortalité et fracture vertébrale 50 45 40 p < 0, 001 35 30 25 20 15 10 5 0 0 1 2 3 4 5 Nombre de fractures vertébrales Kado et al. , Arch Intern Med. 1999; 159: 1215 -1220

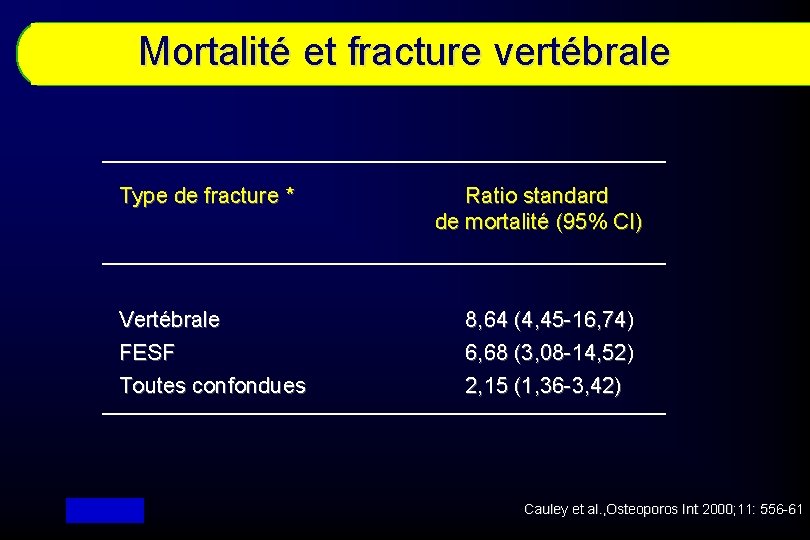
Mortalité et fracture vertébrale Type de fracture * Vertébrale FESF Toutes confondues Ratio standard de mortalité (95% CI) 8, 64 (4, 45 -16, 74) 6, 68 (3, 08 -14, 52) 2, 15 (1, 36 -3, 42) Cauley et al. , Osteoporos Int 2000; 11: 556 -61

Nécessité d’agir vite Le risque de nouvelle(s) fracture(s) vertébrale(s) augmente dès l’apparition d’une première fracture Toute réduction du risque de fracture vertébrale doit être envisagée le plus rapidement possible, car ce risque est réel dès la première année Lindsay et coll. Calcified Tissue International, 2000 ; 66 (1): S 58, 0 -33 Nevitt M. , et al. Arch Intern Med. 2000; 160: 77 -85