Diagnosi e terapia del diabete di tipo 2

Diagnosi e terapia del diabete di tipo 2. Prevenzione obesità e DMT 2. Alessandro Salvatoni Responsabile UOS di Diabetologia e Metabolsmo Clinica Pediatrica Università degli Studi dell’insubria - Varese

• Cenni epidemiologici • Diagnosi e diagnosi differenziale – DMT 2 • Relazione tra obesità e rischio di DMT 2 • Terapia • Prevenzione

Per il pediatra di dieci anni fa. . Diabete Mellito tipo 2 ?

Negli ultimi dieci anni • Forte aumento dell’incidenza di DMT 2 in adolescenti e giovani adulti in nord America. Gli incrementi maggiori tra gli Ispanici (20>42%), gli asiatici (38 -73%), ma anche i bianchi non ispanici (7>14%). (ADA. Diabetes Care, 2000; Fagot. Campagna A et al. J Pediatr. 2000) • I dati Europei parlano di prevalenza dello 0, 5 -1, 5% di DMT 2 tra i diabetici di età inferiore a 20 anni. (Herder et al. Int. J. Ob. 2007; Rami et al. Eur. J. Pediat, 2003). • Correlato con il parallelo aumento dell’obesità (Globesity). In Giappone parallelamente all’aumento dell’obesità infantile dall’ 1 all’ 8% vi e stato un aumento dell’incidenza di DMT 2 da 2 a 7 casi per 100. 000 abitanti/anno (Kitagawa T et al. , Clin Pediatr (Phila) 1998)

Prevalenza 12 -19 anni (USA) • NHANES 1988 -1994 – Diabetici 0, 13% • NHANES 1999 -2002 – Diabetici 0, 5% • 0, 20% dieta/ado • 0, 05% insulina + ado • 0, 25% insulina • Scuole con alta prevalenza di gruppi etnici a rischio (Ispanici) • 6, 2% IFG • 2, 3% IGT • 0, 4% Diabete non diagnosticato

La situazione in Italia Circa 100 casi segnalati Anagrafica del GDS DIABETE DELLA SIEDP - CIRCA 7000 CASI PREVALENZA DEL DMT 2: 1, 4% dei diabetici.
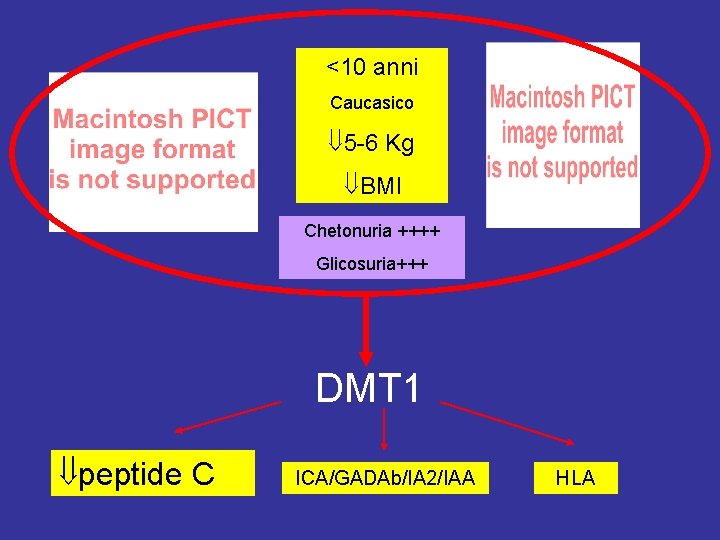
<10 anni Caucasico 5 -6 Kg BMI Chetonuria ++++ Glicosuria+++ DMT 1 peptide C ICA/GADAb/IA 2/IAA HLA
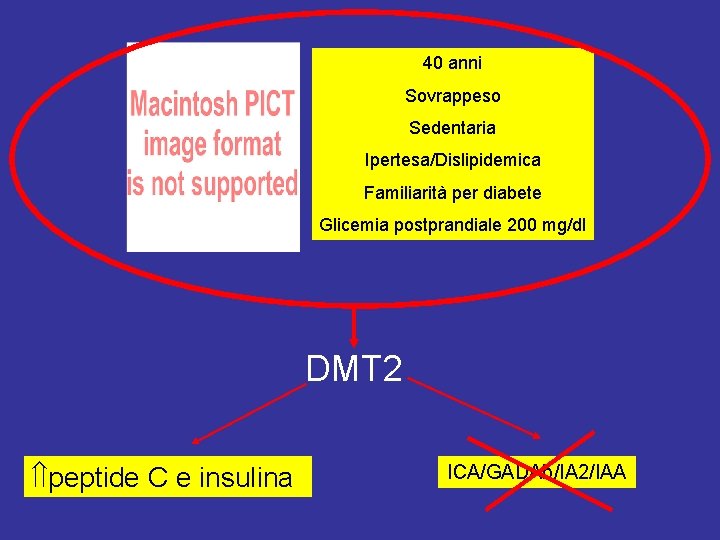
40 anni Sovrappeso Sedentaria Ipertesa/Dislipidemica Familiarità per diabete Glicemia postprandiale 200 mg/dl DMT 2 peptide C e insulina ICA/GADAb/IA 2/IAA
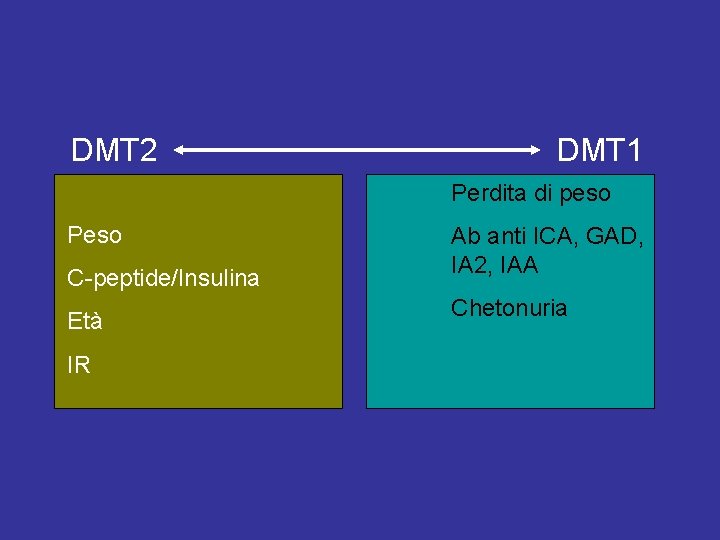
DMT 2 DMT 1 Perdita di peso Peso C-peptide/Insulina Età IR Ab anti ICA, GAD, IA 2, IAA Chetonuria
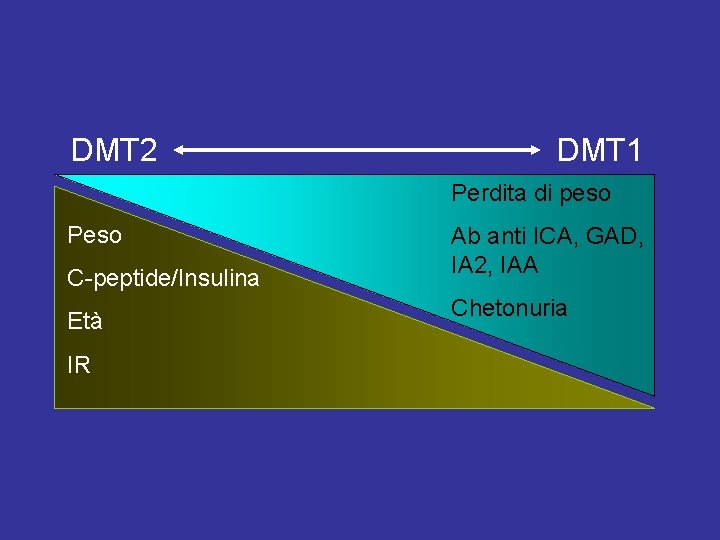
DMT 2 DMT 1 Perdita di peso Peso C-peptide/Insulina Età IR Ab anti ICA, GAD, IA 2, IAA Chetonuria

Fattori diagnostici confondenti • Positività degli anticorpi in pz con DMT 2 (da <10 a >73% a seconda dei criteri diagnostici e delle etnie) (Hathout EH et al, Pediatrics, 2001; Brooks-Worrel JCEM, 2004; Umpachitra V, JPEM 2002) • Persistenza di C-peptide nel periodo di remissione nel DMT 1 o Glucotossicità transitoria con ipoinsulinismo in DMT 2 (Pinhas-Hamiel O et all. Pediatric Diabetes 2007) • Pazienti sovrappeso con DMT 1 (acceleration hypothesis ? ) (Betts P, Diabetes Medicine, 2004)

Quando pensare al DMT 2 in un giovane • Glicemia superiore a 200 mg/dl, oppure glicemia superiore a 126 a digiuno o superiore a 200 dopo carico di glucosio C-peptide elevato • Assenza di Ab anti GAD, ICA, IA 2. • Non insulino-dipendenza • Acanthosis Nigricans • Familiarità per DMT 2 • SGA • Etnia latino-america o asiatica • Obesità/sovrappeso DD con MODY: – Familiarità per iperglicemia a digiuno senza obesità – Indagine genetica
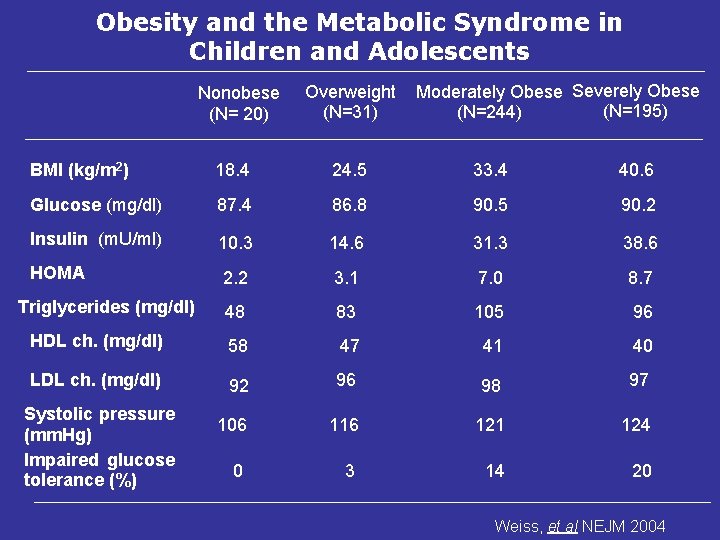
Obesity and the Metabolic Syndrome in Children and Adolescents Nonobese (N= 20) Overweight (N=31) Moderately Obese Severely Obese (N=195) (N=244) BMI (kg/m 2) 18. 4 24. 5 33. 4 40. 6 Glucose (mg/dl) 87. 4 86. 8 90. 5 90. 2 Insulin (m. U/ml) 10. 3 14. 6 31. 3 38. 6 HOMA 2. 2 3. 1 7. 0 8. 7 48 83 105 96 HDL ch. (mg/dl) 58 47 41 40 LDL ch. (mg/dl) 92 96 98 97 106 116 121 124 0 3 14 20 Triglycerides (mg/dl) Systolic pressure (mm. Hg) Impaired glucose tolerance (%) Weiss, et al NEJM 2004


STIMA DEL GRASSO • • DXA BIA PLICOMETRIA CIRCONFERENZA ADDOMINALE (Superiore a metà dell’altezza in un soggetto sovrappeso)

Grasso Addominale (ipotesi infiammatoria) • Il grasso addominale induce un’infiammazione sistemica attraverso la secrezione di adipochine nella circolazione portale. L’eccessiva produzione di IL-6 a sua volta, stimola il fegato a produrre la proteina C-reattiva, altro markerchiave di infiammazione. I dati suggeriscono che il grasso addominale è una causa importante della produzione di IL-6 che causa l’infiammazione sistemica alla base di disturbi gravi come diabete e infarto.

Grasso Addominale (ipotesi metabolica) • Gli adipociti addominali sono resistenti all'azione antilipolitica dell'insulina; di conseguenza immettono in circolo elevate quantità di acidi grassi liberi. L'immissione avviene a livello portale direttamente nel fegato, il quale interpreta la presenza di acidi grassi liberi come un segnale di scarsità energetica ed avvia la produzione di glucosio attraverso la via biochimica della gluconeogenesi. L'accumulo di elevate quantità di glucosio determina un sovraccarico di produzione di insulina; la persistenza nel tempo di questo stimolo può causare in definitiva insulino-resistenza e diabete di tipo 2.

Grasso miocellulare Perseghin. Curr Opin Lipidol, 2005.

Allostasi glicemica Stumvoll M. et al. , Diabetes 52: 903– 909, 2003

Allostasi glicemica Modello “idraulico” Stumvoll M. et al. , Diabetes 52: 903– 909, 2003

Come misurare l’insulino resistenza Indice 1° terzile 3° terzile HOMA QUICKI ISI(Matsuda) <1, 82 <0, 33 <5, 9 >2, 96 >0, 35 >9, 0

Possibili cause di sottostima - Casi non diagnosticati - Diagnosi di DMT 1 errata

Trattamento • Obiettivo: normoglicemia e Hb. A 1 c<7% • 1° livello: norme dietetiche, esercizio fisico, controllo del peso • Terapia medica, indicata se il trattamento di primo livello risulta inefficace: – Metformina – Sulfanilurea o altro antidiabetico orale – Insulina
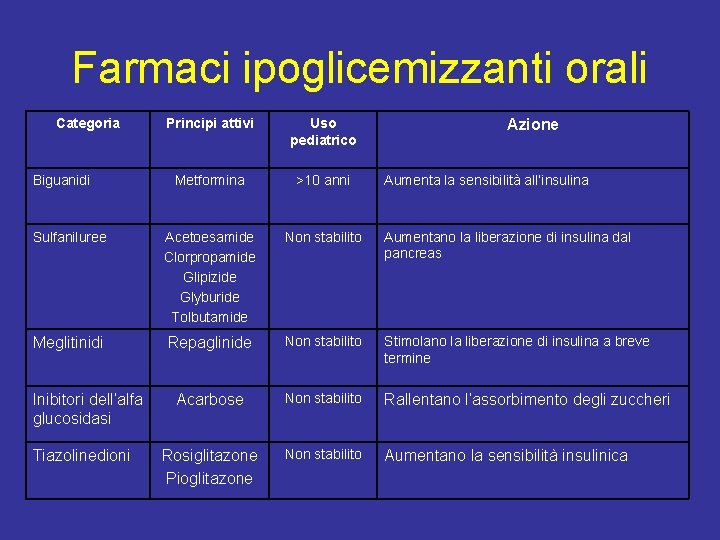
Farmaci ipoglicemizzanti orali Categoria Principi attivi Uso pediatrico Metformina >10 anni Sulfaniluree Acetoesamide Clorpropamide Glipizide Glyburide Tolbutamide Non stabilito Aumentano la liberazione di insulina dal pancreas Meglitinidi Repaglinide Non stabilito Stimolano la liberazione di insulina a breve termine Acarbose Non stabilito Rallentano l’assorbimento degli zuccheri Rosiglitazone Pioglitazone Non stabilito Aumentano la sensibilità insulinica Biguanidi Inibitori dell’alfa glucosidasi Tiazolinedioni Azione Aumenta la sensibilità all’insulina

Follow-up • Automonitoraggio glicemico • Controllo ambulatoriale ogni 2 -3 mesi con misurazione della PA e valutazione neurologica • Monitoraggio di statura e peso e promozione dell’attività fisica • Hb. A 1 c • Microalbuminuria, lipidogramma, fundus oculi (annualmente)

Patologia associata • • Ipercolesterolemia Ipertensione Iperandrogenismo Pseudotumor cerebri, narcolessia (nei soggetti con obesità grave)

Complicanze • Minore incidenza di complicanze nei bambini che negli adulti • Acute: Iperglicemia, chetoacidosi, coma iperosmolare, ipoglicemia • Croniche: – Nefropatia – Neuropatia – Retinopatia – Malattia cardio-vascolare

Prevenzione • Tutti I soggetti sovrappeso con almeno uno dei seguenti fattori di rischio: – Familiarità per diabete – Etnia Ispano-americana, asiatica – Acanthosis nigricans e/o ipertensione e/o dislipidemia e/o PCOS Devono essere screenati per DMT 2 • Lo screening (glicemia a digiuno) deve iniziare a 10 anni e quindi essere ripetuto ogni due anni • Scoraggiare stili di vita sedentari e abitudini alimentari scorrette

- Slides: 29