Diabte insulino dpendant de lenfant DID PR DJ

Diabète insulino -dépendant de l’enfant (DID): PR DJ. BELAMRI SERVICE DE PÉDIATRIE CLINIQUE INFANTILE SAINTE THÉRÈSE CHU ANNABA

Objectifs Être capable de reconnaître un DID chez l’enfant Connaître les autres types du diabète chez l’enfant Reconnaître les complications aigues du DID Savoir prendre en charge l’enfant DID Savoir éduquer le malades et sa famille

Définition Endocrinopathie due à une carence en insuline conséquences métaboliques hyperglycémie permanente

Intérêt de la question Fréquence: en Augmentation dans le monde Exp: en Filandre 30/100000 enfant DT 1 habitant Gravité: Court terme: Pronostic vital est mis en jeu Long terme: Pronostic fonctionnel est compromis Cout: Elevé société Prise en charge: pluridisciplinaire basé sur les connaissance des bases physiopathologique

Etiopathogénie Prédisposition génétique : Diabète familial 5 -15% VRS 0, 2% population générale DID jumeaux monozygote VRS jumeaux hétérozygote HLADR 3, DR 4, DR 3 -DR 4 30% VRS 1% population gle Auto immunité : * Auto AC anti cytoplasme des ilots langh * Auto AC anti Io * Lymphocytes DT inhibent la production in vitro de l’Io Facteurs d’environnement : Virose / lait maternel effet protecteur

Les différents types de diabète A/ Diabète avec carence en insuline: Diabète type 1 (DT 1) par la destruction des cellules B lang DT 1 immunologique: Association thyroïdite, maladie céliaque…. DT 2 non immunologique: Ac négatifs Diabète MODY (Maturity- onset type diabetes in the young) par déficits monogéniques de la fonction des cellules B de lang chez les ˂ 25 -35 ans. Diabète mitochondrial: associé à une surdité bilatérale

B/ Diabète avec résistance à l’insuline Diabète lipo-atrophique : ↗ TG + Rce l’Io SM : Présence de 3/5 critères : Obésité abdominale + (HTA, ↗TG, ↘ HDL-C, Rce Io). syndrome avec polykystose ovarienne (SPO) : ↗androgénisme +anovulation chronique C/ Diabète mixte DT 2 : Association Obésité+ Rce Io (acanthosis nigricans, SPO +HTA) + Dyslipidémie + ATCD F DT 2 du 1 er degré
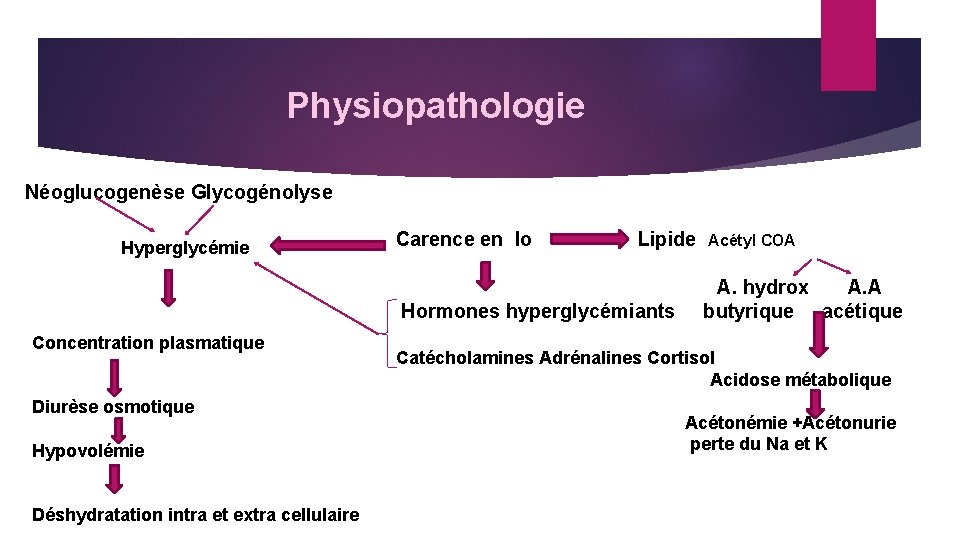
Physiopathologie Néoglucogenèse Glycogénolyse Hyperglycémie Concentration plasmatique Diurèse osmotique Hypovolémie Déshydratation intra et extra cellulaire Carence en Io Lipide Acétyl COA A. hydrox A. A Hormones hyperglycémiants butyrique acétique Catécholamines Adrénalines Cortisol Acidose métabolique Acétonémie +Acétonurie perte du Na et K

Physiopathologie (2) Complication dégénératives 1/ Liaison glucose protéine des collagène épaississement des membranes tissulaire 2/ Oxydation non enzymatique du glucose libération des radicaux libres toxique rétine, rein, nerfs 3/ Utilisation des lipides au dépends du glucose Dyslipidémie athérosclérose

Clinique Début progressif après une période de polyurie-polydipsie Début aigue par acidocétose diabétique Syndrome polyurie-polydipsie, amaigrissement / appétit conservé, asthénie, signe de déshydratation Enurésie primaire ou secondaire Tableau de complication aigue : coma hypoglycémique, acidocétose diabétique

Biologie Glycémie veineuse ˃ 126 mg/dl (˃ 7 mmol/l) après un jeune de 8 h HPGO : gly ˃ 200 mg/dl (˃ 11 mmol/l) ou à n’importe quel heure Chimie des urines : Glucosurie ˃ 1 g/kg/J et Acétonurie si ACD Dosage de l’Io + Peptide C : ↘ surtout lors de l’ACD Ac anti β : GAD, ICA, IA 2, IAA : si difficulté de diagnostic Hémoglobine glyquée (Hb A 1 C) : niveau glycémique de 3 mois (6%) Dyslipidémie : lipides totaux ˃ 7 g/l, Chol˃ 2, 20 g/l, TG˃ 1, 5 g/l Cortisol, glucagon, GH ↗ mais se normalise après traitement

Diagnostic différentiel Diabète rénale : glucosurie (seuil rénal ↘) + glycémie nle Hyperglycémie transitoire : Hyperthyroïdie, méningite… Diabète Mody Déshydratation aigue : ↗glycémie par hémoconcentration Vomissement acétonémique Intoxication aux salicylée : ↗gly + coma + acétonurie sans glucosurie

Complications (1) Aigues Acédo-cétose diabétique coma hypoglycémique Coma hyper-osmolaire rare, handicapée ou NRS ( pas d’expression de soif) ↗T°, déshydratation +état de choc + coma, +

Complications (2) Chronique Micro angiopathie : Rétinopathie, cataracte, néphropathie glomérulaire sclérose de Kimmelstiel, neuropathie et polynévrite Macro angiopathie : AVC Artériopathie distale : Pied diabétiques Autres : infections, retentissement psychologique , trouble de la croissance

Traitement Buts : q Maintenir une normo glycémie durant le nycthémère q Permettre un développement staturo-pondéral satisfaisant q Permettre une bonne insertion scolaire puis socio-professionnelle Moyens : q Insulinothérapie, q Régime alimentaire q Activité physique q Auto surveillance

q Insulinothérapie : A/ Source des insulines 1/ Insuline humaine : la technologie de recombinaison ou le génome contient le gène de l’Io moins d’Ac anti Io. * Flacon hexamères * S/ cutanée: monomères avant de passé dans la circulation 2/ Analogues de l’Insuline : modifiant la structure de l’Io humaine pour être monomérique action 2 fois plus rapide

B/ les différents types d’insuline Rapide ou Intermédiaire semi Lente ou ordinaire lente prolongée 15 - 30 min 60 -90 min 10 h 18 H Pic 1 H-3 h 4 -8 H 16 -18 h Durée 6 H-8 h 12 h 20 h 24 -36 h Délai /action

C/Dose et modalités d’injection 1/ Moyen d’injection : - Seringue jetable à 100 uu/ml, graduée par une unité ou deux unités. -Stylos injecteurs ou par pompe portable. 2/ Technique : - S/cutané 15 min avant les repas. -IV et IM si urgence (l’Io rapide). - 3/ Conservation : Entre 2 et 8° au réfrigérateur A T° ambiante après son ouverture. A jeter 1 mois après ouverture du flacon.

4/ Zones d’injection : • Partie antérieure et latérale de la cuisse des bras , l’abdomen, les fesses, • L’injection doit se faire dans la même zone à un moment donné dans la Journée • pour éviter les complications : v Lipodystrophie : perte du tissu adipeux s/cutanée. v Liperdysrtophie : accumulation du tissu adipeux s/cutanée et de la fibrose v Allergie : urticaire au site d’injection transitoire et l’urticaire généralisé est rare, v AC anti Io : Si taux élevés Insulino-résistance

. 5/ Les différents schémas d’insulinothérapie: Schéma à deux injections /jour • Mélange d’Io rapide et intermédiaire à la dose de 1 -1, 5 UI/Kg/J (posologie est théorique) 2/3 le matin (75% intermédiaire et 25% rapide) et le 1/3 (50% intermédiaire et 50%rapide). • Posologie varie selon l’alimentation et l’activité physique obtention de la dose idéale Schéma à 3 injections/jours = stylos (Autonomie+++. ) Mélange d’Io rapide et semi lente( 7 h, 19 h) + Irapide à 12 h 00 Rapide 60% , Intermédiaire 40% Schéma à 4 injections /jours (basal-bolus)=Stylos Io rapide 30 min avant 7 h, 12 h, 19 h et Io intermédiaire au coucher Pompes à insuline (Io Rapide) : réglée à un débit de base fixe + des bolus lors des repas

A RETENIR: LA CINÉTIQUE D’ACTION DE L’IO EST MODIFIÉE PAR LA PROFONDEUR DE L’INJECTION ET PAR LA ZONE OÙ ELLE EST EFFECTUÉE

q Régime: Alimentation riche et équilibrée car l’enfant en plein croissance Eviter les sucres à absorption rapide (sauf en cas d’hypoglycémie) Préconiser que les sucres à absorption lente (pomme de terre, riz, pain. . ). La ration calorique /jour est de 2000 -2500 kcal - 50 -60% glucides - 20 -30% lipides - 12 -20% protides (recommandations de l’ADA). Répartition se fait en : 20% (petit déjeuner), 30% (déjeuner et le dîner), 10% (à 10 h et à 16 H)

q Activité physique : - Tous les sports sont autorisés sauf sports violant: plongée s/ marine, alpinisme - Pour un meilleur équilibre glycémique. LES PRECAUTIONS A PRENDRE: • Régularité de l’AP • Equilibre du DID avant l’AP • Diminution les doses d’Io avant AP • Prise des sucres absorption lente avant et pendant l’effort • Eviction de l’injection au niveau du muscle sollicité par l’effort (rapidité de l’absorption )

q Education de l’enfant diabétique et de ses parents et auto surveillance Les parents du DID doivent être intégrés dans la PEC. Pour le faire il convient de: Les aider à accepter la maladie comme étant une maladie chronique Leur fournir toutes les informations nécessaires au sujet du DID (physiopath, trait…) Leur apprendre les modalités d’injection de l’Io Leur expliqué la durée d’action de chaque type d’Io utilisée chez leur enfant Leur montrer à reconnaître les signes d’hypoglycémie, d’hyperglycémie avec la prise en charge

Leur montrer comment adapter les doses de l’Io, en se basant sur la glycémie Leur montrer l’interpréter de la CU, le dextro, la manipulation du lecteur glycémique Leur fournir toute les explications qu’il faut sur l’alimentation et sur l’AP Les conseiller à se joindre à des associations des parents d’enfants diabétiques Leur expliquer que l’auto surveillance doit être pluriquotidienne et régulière Leur expliquer la nécessité d’entreprendre le carnet de suivi(dose, date, horaire (12 h, 16 h, 19 h, 22 H), de bien garder la trousse du DID (Glucagon, Carte de DID, seringue, Io, lecteurs Leur expliquer que la surveillance se fait ultérieurement par un bilan: * Trimestriel : Hb glyquée, Protéinurie * Annuel : Fond d’œil, micro albuminurie, lipides, vitesse de conduction nerveuse. * Tous les 5 ans : Angiographie rétinienne
- Slides: 25