Diabte et grossesse Dr Marine DRIESSEN DIU dchographie

Diabète et grossesse Dr Marine DRIESSEN DIU d’échographie 20/11/2018
Surveillance échographique chez les patientes diabétiques

Je fais des échographies obstétricales… Je dois lire le dossier ou connaître le niveau de risque Bas risque Haut risque
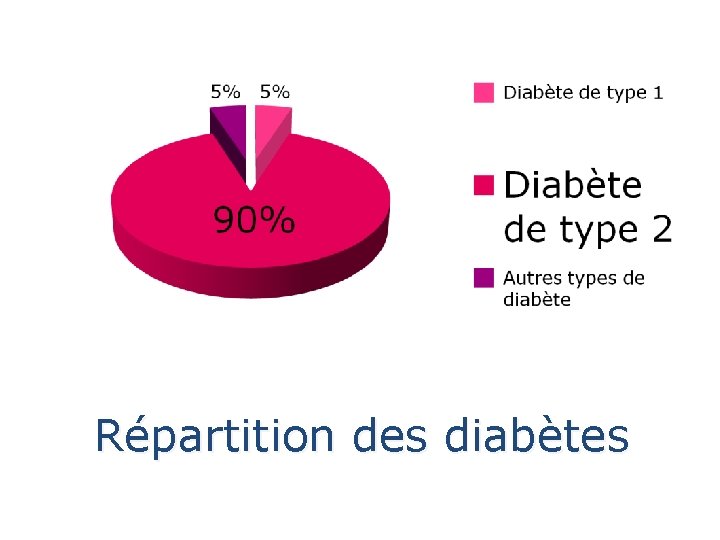
Répartition des diabètes
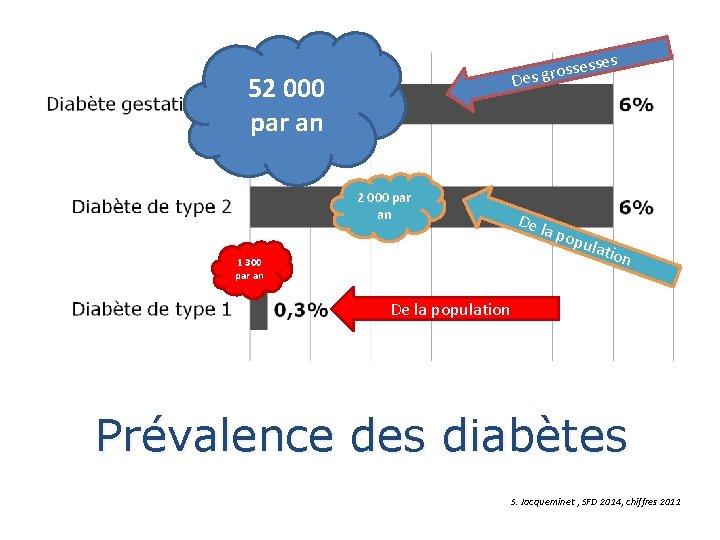
ses sses o r g s De 52 000 par an De l a po pula 1 300 par an tion De la population Prévalence des diabètes S. Jacqueminet , SFD 2014, chiffres 2011
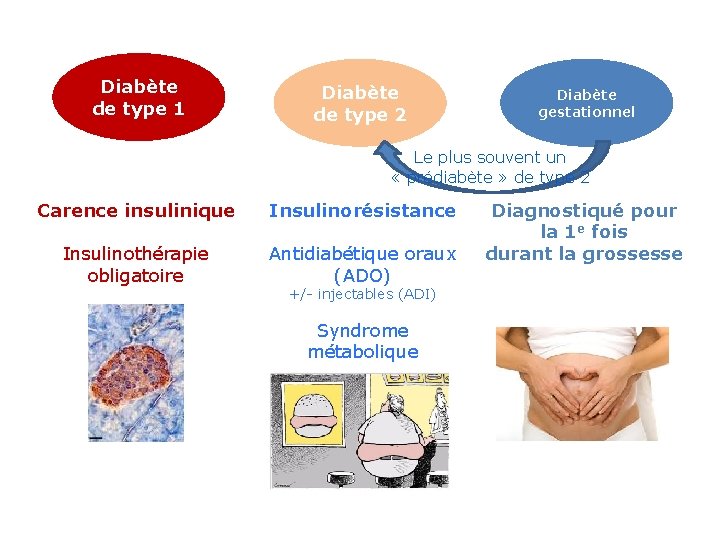
Diabète de type 1 Diabète de type 2 Diabète gestationnel Le plus souvent un « prédiabète » de type 2 Carence insulinique Insulinorésistance Insulinothérapie obligatoire Antidiabétique oraux (ADO) +/- injectables (ADI) Syndrome métabolique Diagnostiqué pour la 1 e fois durant la grossesse
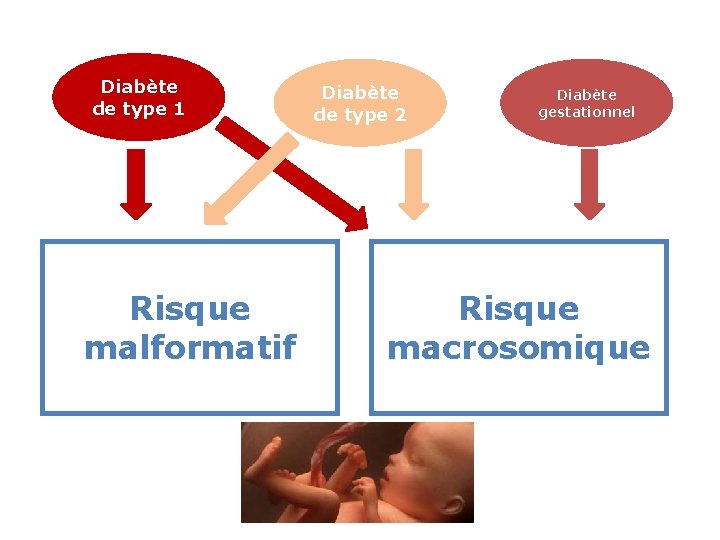
Diabète de type 1 Risque malformatif Diabète de type 2 Diabète gestationnel Risque macrosomique
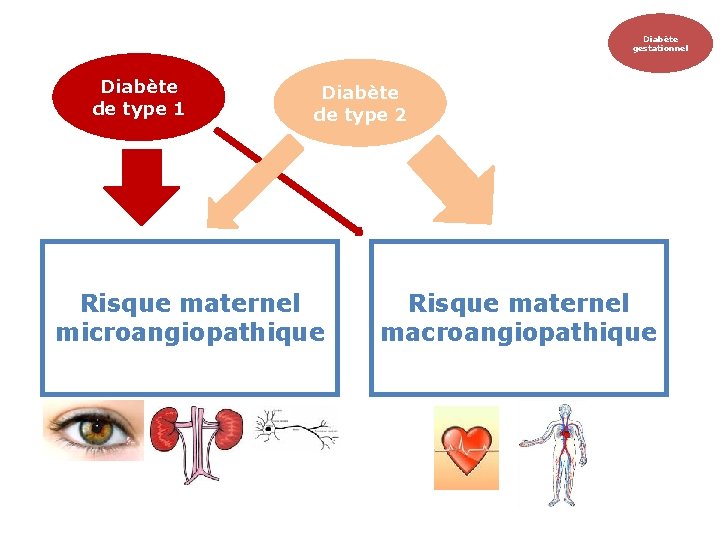
Diabète gestationnel Diabète de type 1 Diabète de type 2 Risque maternel microangiopathique Risque maternel macroangiopathique
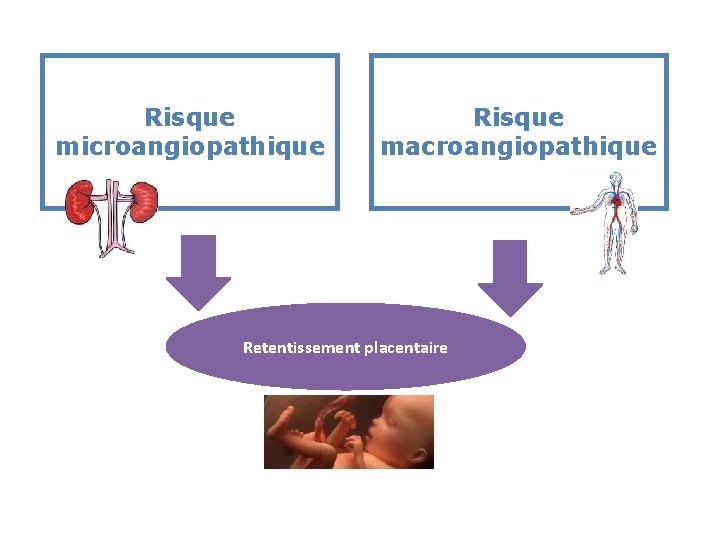
Risque microangiopathique Risque macroangiopathique Retentissement placentaire
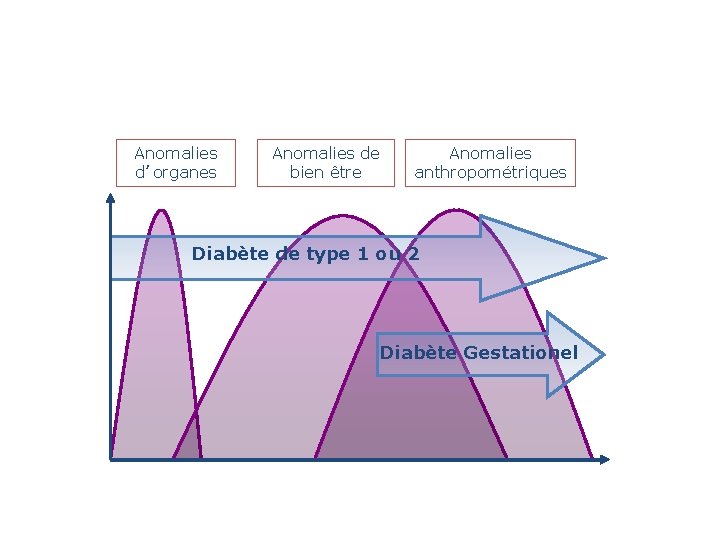
Anomalies d’organes Anomalies de bien être Anomalies anthropométriques Diabète de type 1 ou 2 Diabète Gestationel

Risques globaux • Malformation (6 -10%) • Cardiomyopathie (10%) • MFIU (<5%) • Détresse respiratoire (<2%) Prévenues par un contrôle antenatal strict • Hypertrophie myocardique et septale (régression à 6 m) • Acidose? Thrombose? • Réduite par un contrôle strict

Les enjeux de la surveillance écho: • Malformations (x 3 -4) • Croissance

Morphologie

Grossesse chez patientes diabétiques avant la grossesse 6 -10% de malformations congénitales Dont 50% cardiaques

12 études <10 years DT 1 vs population générale • • malformations congénitales x 2. 4 mortalité périnatale x 3. 7 prématurité x 4. 2 macrosomie x 4. 5 France 2011 DT 1 (DT 2) vs population générale � malformations cardiaques x 4. 4(x 3. 2) � mortalité périnatale x 2. 2 (x 3) � prématurité x 6. 6 (x 3. 6) � macrosomie x 7 (x 3. 9) � pré-éclampsie x 6. 7 (x 3. 9) � lésion plexus, clavicule x 7. 3 (x 2. 7) Pregnancy in women with type 1 diabetes: Have the goals of St. Vincent declaration been met concerning foetal and neonatal complications? J Matern Fetal Neonatal Med M Colstrup 2013 S. Jacqueminet , SFD 2014 Devoir d’INFORMATION précoce et continu Grossesse programmée en France : ~50% des DT 1, ~25% des DT 2…

Avortements spontanées T 1 30% si Hb. A 1 c > 7 -8 %

• 401 149 grossesses (0. 4% de diabétiques) • Risque de malformation majeure x 4 7% • Hb. A 1 c ~ 6% = risque identique • Hb. A 1 c 9% = risque doublé Bell R et al. Diabetologia. 2012 Feb 8
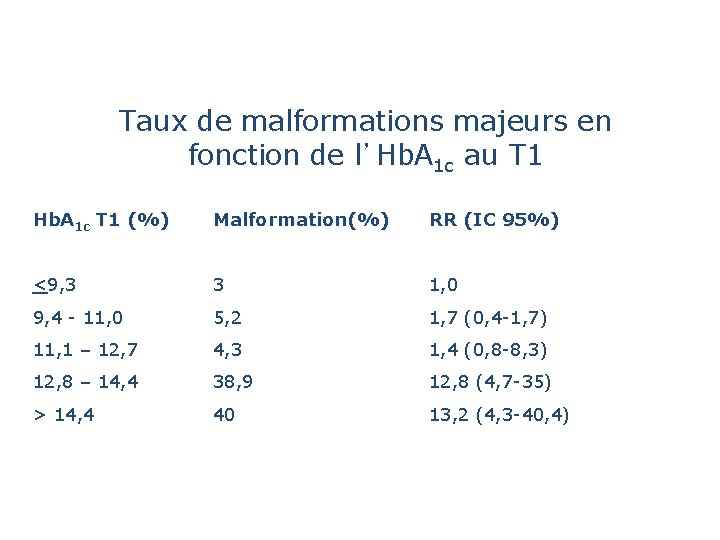
Taux de malformations majeurs en fonction de l’Hb. A 1 c au T 1 Hb. A 1 c T 1 (%) Malformation(%) RR (IC 95%) <9, 3 3 1, 0 9, 4 - 11, 0 5, 2 1, 7 (0, 4 -1, 7) 11, 1 – 12, 7 4, 3 1, 4 (0, 8 -8, 3) 12, 8 – 14, 4 38, 9 12, 8 (4, 7 -35) > 14, 4 40 13, 2 (4, 3 -40, 4)

Malformations congénitales chez les fœtus de mère diabétique • malformations cardiaques: RR=4 • persistance du canal artériel • communication interventriculaire • coarctation aortique • malformations neurologiques • spina-bifida, hydrocéphalie: RR=2 • Anencéphalie: RR 3 • malformations rénales: RR=5 – Agénésie: RR=6 – Duplicité urétérale: RR=23 • syndrome de régression caudale (RR 252) • Situs inversus: RR=84 Risque de MFIU

Croissance
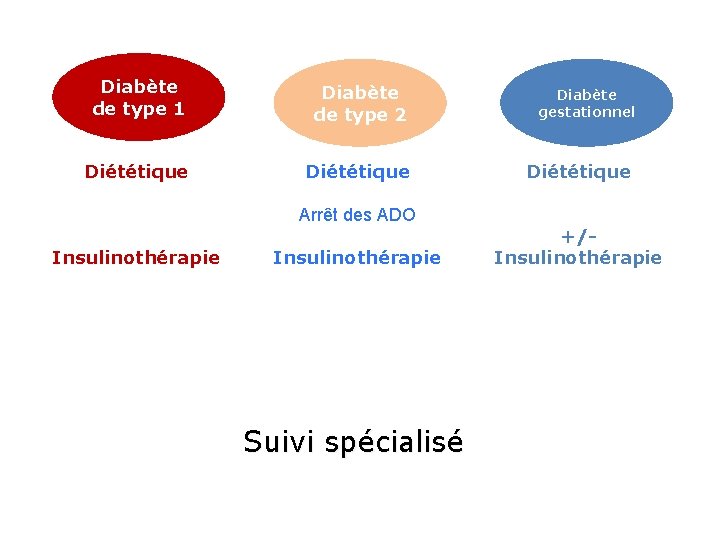
Diabète de type 1 Diabète de type 2 Diététique Diabète gestationnel Diététique Arrêt des ADO Insulinothérapie Suivi spécialisé +/Insulinothérapie

Innocuité du traitement 1)Analogues rapides = Humalog, Novorapid 2)Insulines lentes « humaines » = Insulatard NPH, Umuline NPH, Insuman Basal 2)Analogues lents = Lévemir, Lantus Traitement insulinique

Le nouveau-né de mère diabétique: • Cardiomégalie • Hépatomégalie • Hypertrophie rate / thymus / surrénales / muscles • Augmentation de la graisse sous cutanée • Pas d’augmentation de la taille du cerveau
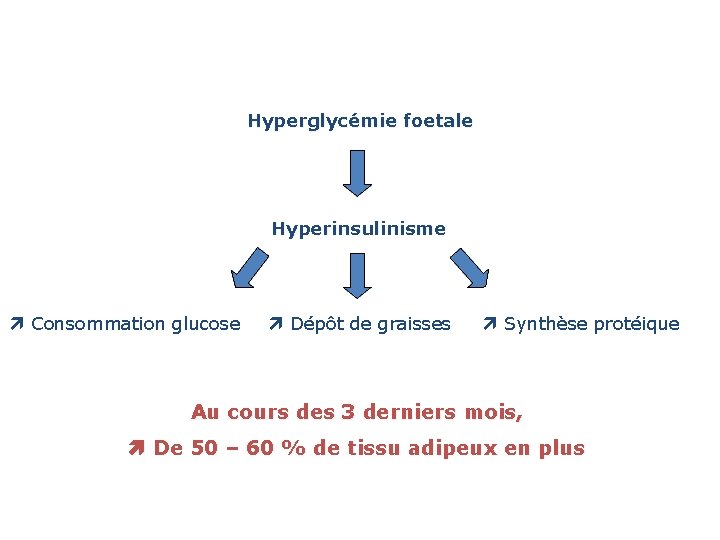
Hyperglycémie foetale Hyperinsulinisme Consommation glucose Dépôt de graisses Synthèse protéique Au cours des 3 derniers mois, De 50 – 60 % de tissu adipeux en plus
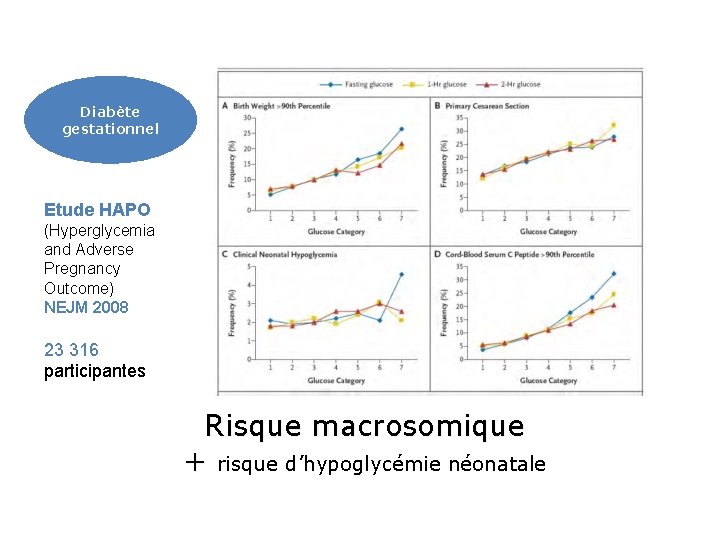
Diabète gestationnel Etude HAPO (Hyperglycemia and Adverse Pregnancy Outcome) NEJM 2008 23 316 participantes Risque macrosomique + risque d’hypoglycémie néonatale
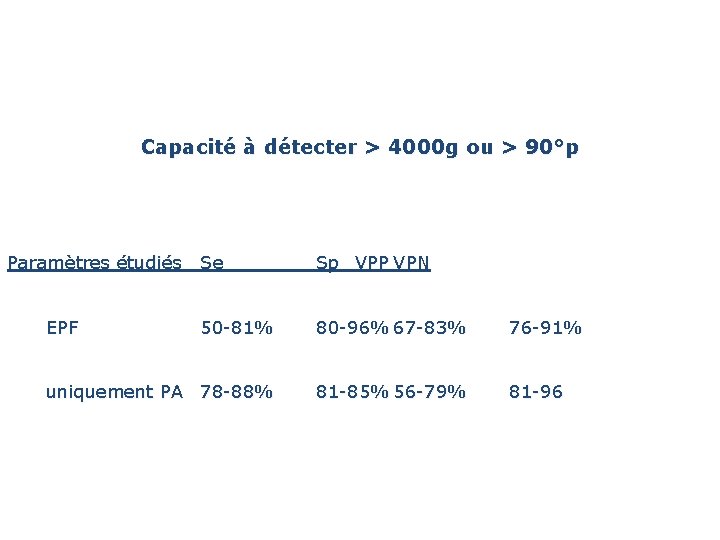
Capacité à détecter > 4000 g ou > 90°p Paramètres étudiés Se EPF Sp VPP VPN 50 -81% 80 -96% 67 -83% 76 -91% uniquement PA 78 -88% 81 -85% 56 -79% 81 -96


Signes associés à la macrosomie Hydramnios Plus de macrosomie en cas d’hydramnios 33, 3 vs 8, 7% (Chamberlain 1984) Plus souvent en cas de macrosomie 17 vs 8% (Benson 1991)

Problème de la dystocie des épaules Étude des données anthropométriques des enfants macrosomes avec une dystocie des épaules Mandalou 1982 P. Thoracipe – P. Céphalique > 1, 6 cm P. Scapulaire – P. Céphalique > 4, 8 cm

Risque de dystocie des épaule Femmes diabétiques 1, 4% Poids foetal 75% < 4000 g 3, 7% de Dystocie des épaules 25% > 4000 g 30, 6% de Dystocie des épaules (mais travail anormal 27, 3%)

Faut-il faire accoucher les femmes diabétiques plus tôt pour limiter la macrosomie ? Prise de poids quotidienne ~34 g/j Plus de morbidité des la prématurité des enfants de mères diabétiques… Effets pervers de l’EPF: • Déclenchements inutiles • Césariennes électives

Étude rétrospective quand césarienne si EPF > 4500 g 16413 accouchements dont 133 nés macrosomes (115 avec EPF) 47 suspectés pas écho 21 (18, 3%) 11, 6% de Césariennes 3 plexus chez les macrosomes et 14 chez les autres

780 césariennes pour éviter 1 plexus

A qui faire la césarienne programmée ? Recommandations de l’ACOG: > 4500 g diabétique > 5000 g non diabétique

Diabète gestationnel • En cas de DG équilibré et en l’absence d’autre pathologie ou facteur de risque associé, il n’y a pas d’argument justifiant un suivi clinique différent des autres grossesses (accord professionnel). • Une échographie supplémentaire en fin de grossesse peut être proposée (accord professionnel). Suivi échographique
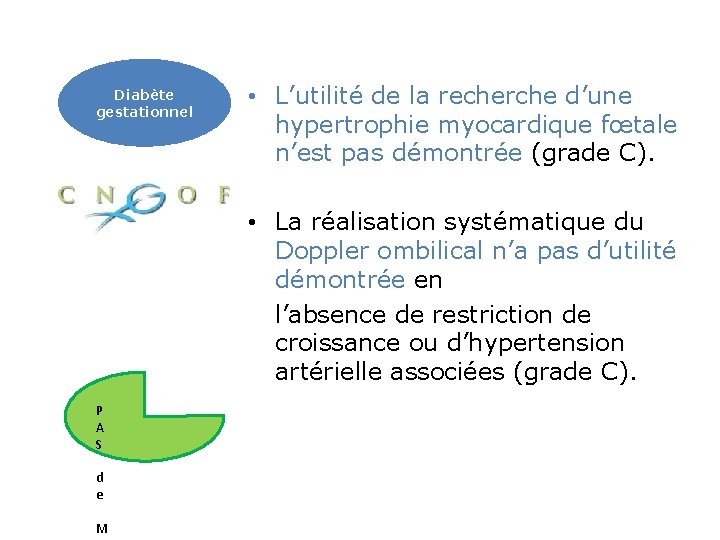
Diabète gestationnel • L’utilité de la recherche d’une hypertrophie myocardique fœtale n’est pas démontrée (grade C). • La réalisation systématique du Doppler ombilical n’a pas d’utilité démontrée en l’absence de restriction de croissance ou d’hypertension artérielle associées (grade C). P A S d e M
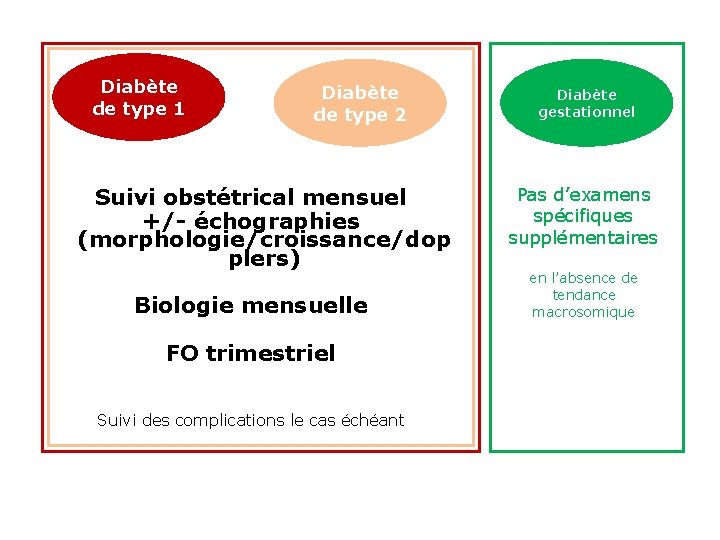
Diabète de type 1 Diabète de type 2 Suivi obstétrical mensuel +/- échographies (morphologie/croissance/dop plers) Biologie mensuelle FO trimestriel Suivi des complications le cas échéant Diabète gestationnel Pas d’examens spécifiques supplémentaires en l’absence de tendance macrosomique
- Slides: 37