Diabte et Activit physique Dr DAOUDI NABIL Service

Diabète et Activité physique Dr DAOUDI NABIL Service de Médecine Interne Endocrinologie CHU Marie Curie ISPPC 23/01/2016

Types de diabètes
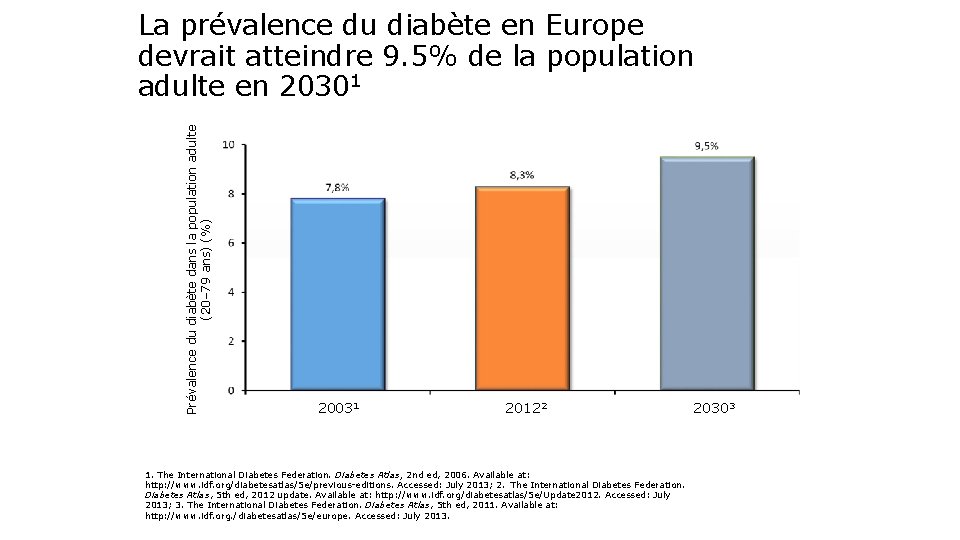
Prévalence du diabète dans la population adulte (20– 79 ans) (%) La prévalence du diabète en Europe devrait atteindre 9. 5% de la population adulte en 20301 20031 20122 1. The International Diabetes Federation. Diabetes Atlas, 2 nd ed, 2006. Available at: http: //www. idf. org/diabetesatlas/5 e/previous-editions. Accessed: July 2013; 2. The International Diabetes Federation. Diabetes Atlas, 5 th ed, 2012 update. Available at: http: //www. idf. org/diabetesatlas/5 e/Update 2012. Accessed: July 2013; 3. The International Diabetes Federation. Diabetes Atlas, 5 th ed, 2011. Available at: http: //www. idf. org. /diabetesatlas/5 e/europe. Accessed: July 2013. 20303
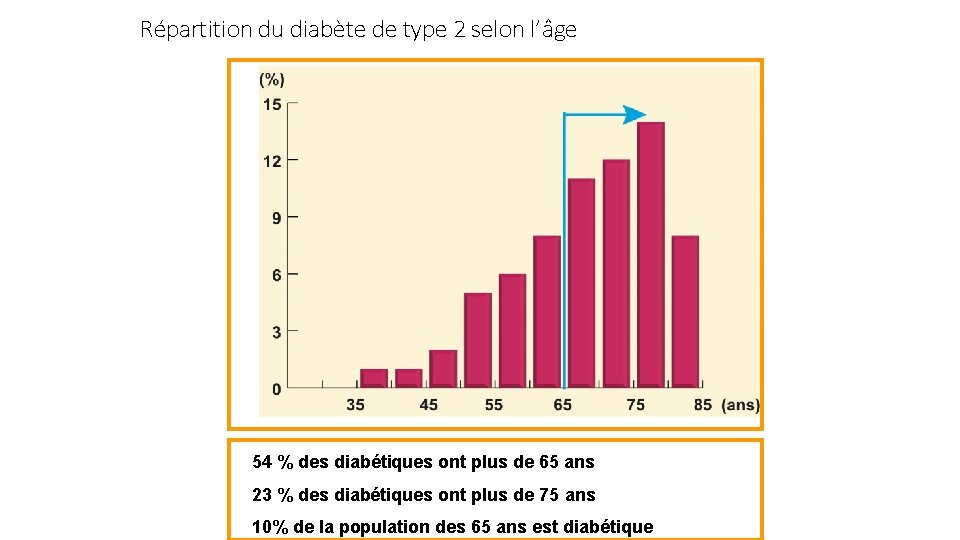
Répartition du diabète de type 2 selon l’âge 54 % des diabétiques ont plus de 65 ans 23 % des diabétiques ont plus de 75 ans 10% de la population des 65 ans est diabétique

Caractéristiques de la population diabétique Facteurs d'impact sur la progression du diabète 2006 2012 2016 Croissance de la population 17% 14% 12% Vieillissement 44% 42% 41% Progression de l'obésité 39% 44% 47% C. Bonaldi, BEH Mars 2006
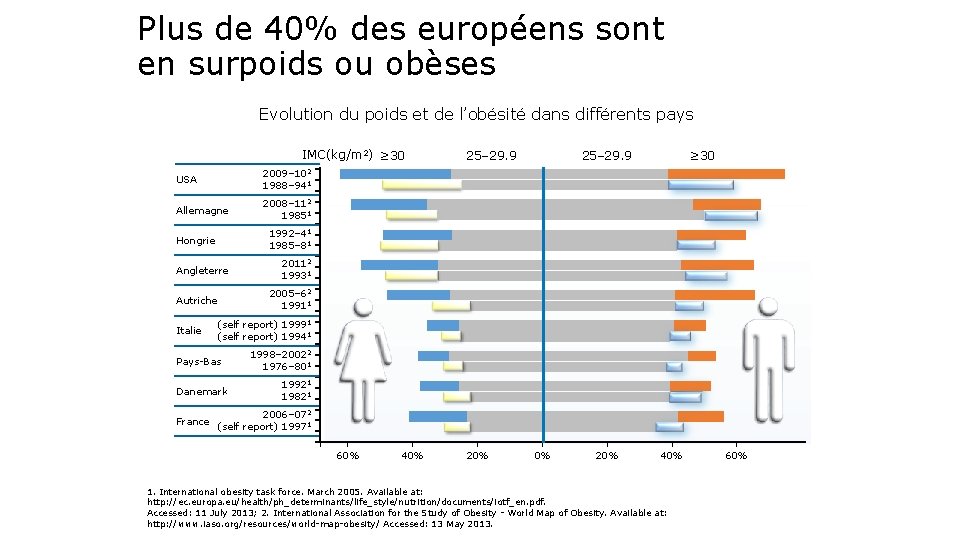
Plus de 40% des européens sont en surpoids ou obèses Evolution du poids et de l’obésité dans différents pays IMC(kg/m 2) ≥ 30 USA 2009– 102 1988– 941 Allemagne 2008– 112 19851 Angleterre Autriche ≥ 30 20112 19931 2005– 62 19911 (self report) 19991 (self report) 19941 Pays-Bas Danemark France 25– 29. 9 1992– 41 1985– 81 Hongrie Italie 25– 29. 9 1998– 20022 1976– 801 19921 19821 2006– 072 (self report) 19971 60% 40% 20% 40% 1. International obesity task force. March 2005. Available at: http: //ec. europa. eu/health/ph_determinants/life_style/nutrition/documents/iotf_en. pdf. Accessed: 11 July 2013; 2. International Association for the Study of Obesity - World Map of Obesity. Available at: http: //www. iaso. org/resources/world-map-obesity/ Accessed: 13 May 2013. 60%
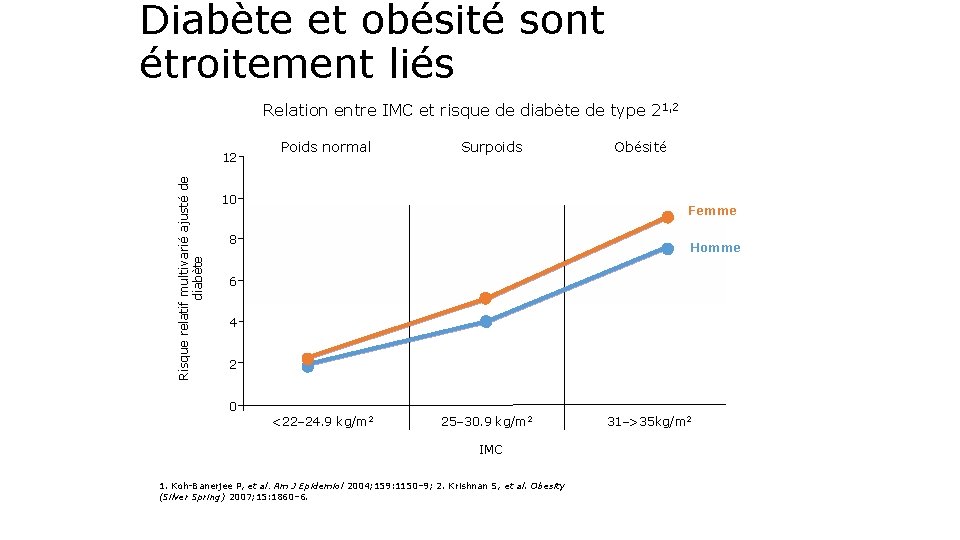
Diabète et obésité sont étroitement liés Relation entre IMC et risque de diabète de type 21, 2 Risque relatif multivarié ajusté de diabète 12 Poids normal Surpoids 10 Obésité Femme 8 Homme 6 4 2 0 <22– 24. 9 kg/m 2 25– 30. 9 kg/m 2 IMC 1. Koh-Banerjee P, et al. Am J Epidemiol 2004; 159: 1150– 9; 2. Krishnan S, et al. Obesity (Silver Spring) 2007; 15: 1860– 6. 31–>35 kg/m 2
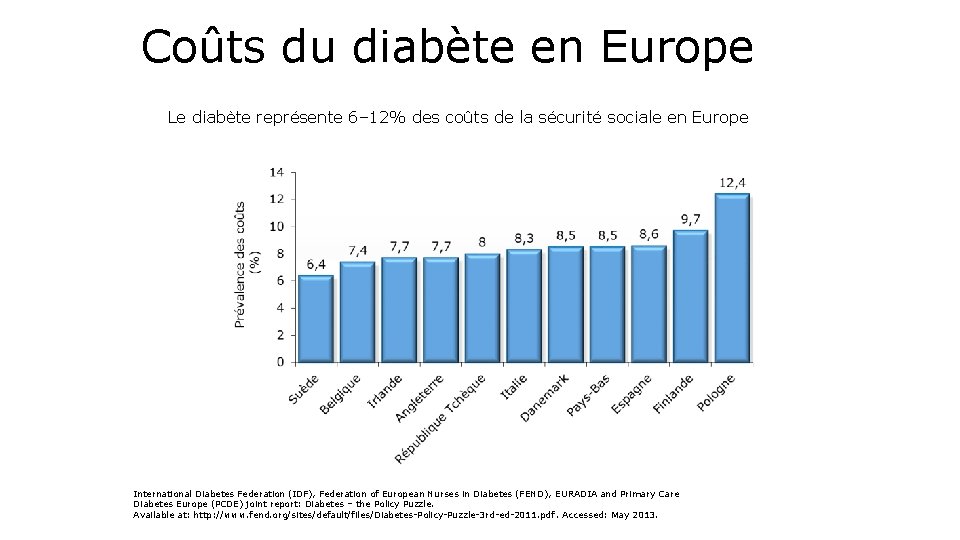
Coûts du diabète en Europe Le diabète représente 6– 12% des coûts de la sécurité sociale en Europe International Diabetes Federation (IDF), Federation of European Nurses in Diabetes (FEND), EURADIA and Primary Care Diabetes Europe (PCDE) joint report: Diabetes – the Policy Puzzle. Available at: http: //www. fend. org/sites/default/files/Diabetes-Policy-Puzzle-3 rd-ed-2011. pdf. Accessed: May 2013.
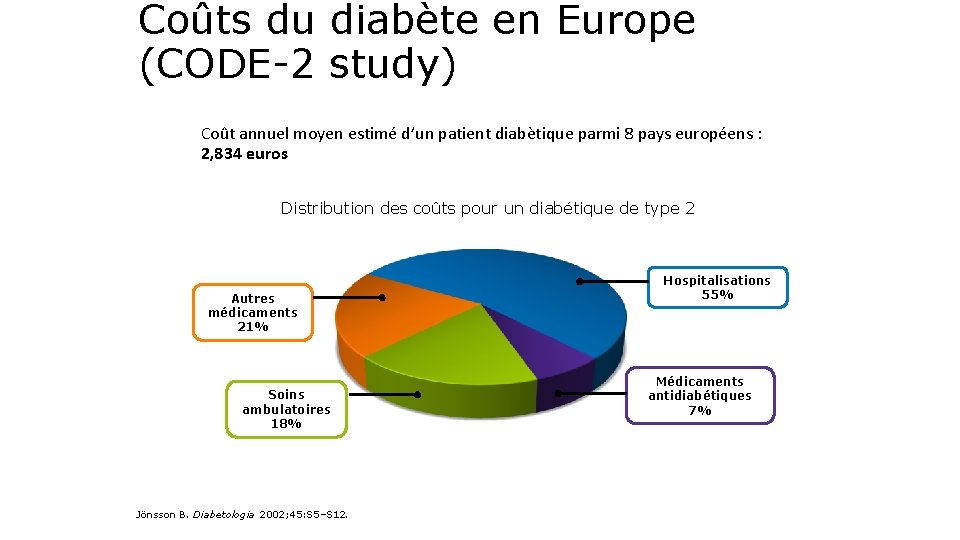
Coûts du diabète en Europe (CODE-2 study) Coût annuel moyen estimé d’un patient diabètique parmi 8 pays européens : 2, 834 euros Distribution des coûts pour un diabétique de type 2 Autres médicaments 21% Soins ambulatoires 18% Jönsson B. Diabetologia 2002; 45: S 5–S 12. Hospitalisations 55% Médicaments antidiabétiques 7%

Types d’exercices • Aérobiques: marche, vélo, jogging (mouvements rythmiques et ininterrompus sollicitant un même groupe musculaire)

Exercices aérobiques

Types d’exercices • Aérobiques: marche, vélo, jogging (mouvements rythmiques et ininterrompus sollicitant un même groupe musculaire) • Contre résistance: Exercices brefs et répétitifs avec poids, élastiques (augmenter la force et l’endurance)
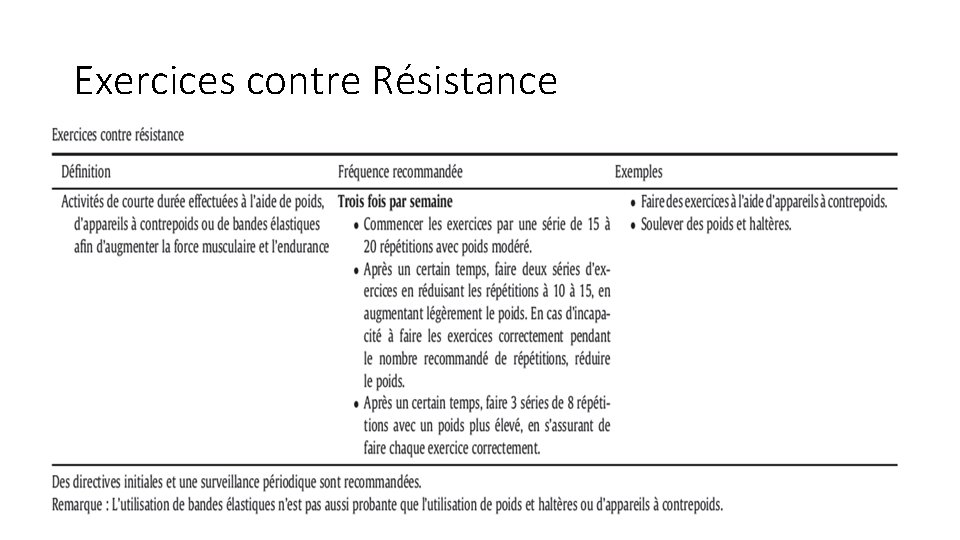
Exercices contre Résistance

Types d’exercices • Aérobiques: marche, vélo, jogging (mouvements rythmiques et ininterrompus sollicitant un même groupe musculaire) • Contre résistance: Exercices brefs et répétitifs avec poids, élastiques (augmenter la force et l’endurance) • Assouplissement: Étirements pour améliorer la souplesse et l’amplitude des mouvements

Bienfaits de l’activité physique • Améliorer l’état cardio respiratoire • Augmenter l’endurance physique • Maitrise du contrôle glycémique et de l’insulinorésistance • Améliorer le profil lipidique • Abaisser les chiffres tensionnels • Assurer une perte pondérale

Bienfaits de l’exercice aérobique • Réduction de la morbidité et mortalité (type 1 = type 2) quand entrainement modéré à intense • Etude chez DM type 1, mortalité à 7 ans plus basse de 50% quand dépenses hebdomadaires > 2000 Kcal par rapport à ceux dont les dépenses n’excèdent pas 1000 Kcal • Retarde l’apparition des neuropathies • Peu d’effets sur le contrôle glycémique chez le DM type 1 Arch Intern Med. 2005 Oct 10; 165(18): 2114 -20. J Diabetes Complications. 2006 Jul-Aug; 20(4): 216 -23. Med Sci Sports Exerc. 2000 Sep; 32(9): 1541 -8.

Bienfaits de l’exercice contre résistance • Maitrise de la glycémie, baisse de l’insulinorésistance chez le DM type 2 Diabetes Res Clin Pract. 2009 Feb; 83(2): 157 -75. doi: 10. 1016/j. diabres. 2008. 11. 024. Epub 2009 Jan 9 • Augmente la masse maigre musculaire et la densité minérale osseuse lors d’utilisation de poids ou contrepoids Nelson ME, Fiatarone MA, Morganti CM, et al. Effects of high-intensity strength training on multiple risk factors for osteoporotic fractures. JAMA 1994; 272: 1909 e 14
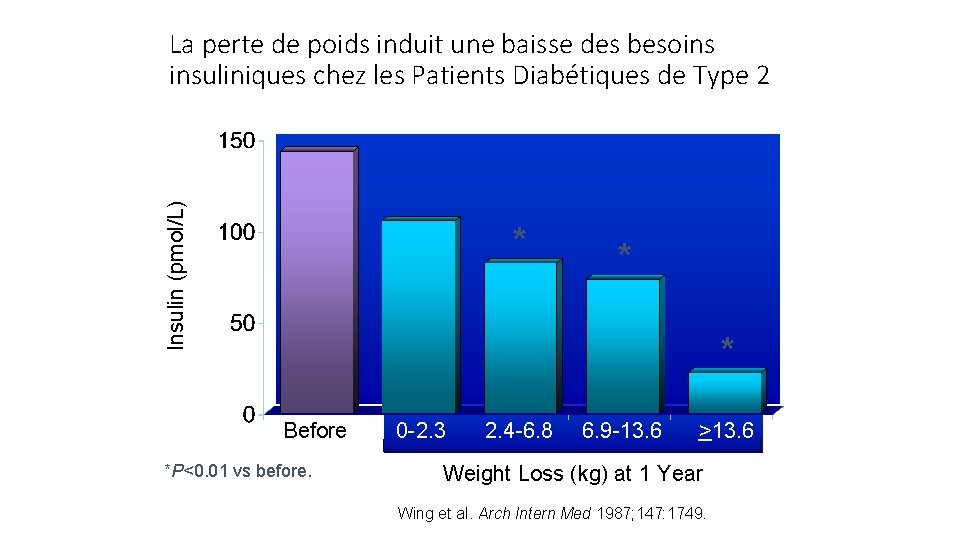
Insulin (pmol/L) La perte de poids induit une baisse des besoins insuliniques chez les Patients Diabétiques de Type 2 * * * Before *P<0. 01 vs before. 0 -2. 3 2. 4 -6. 8 6. 9 -13. 6 >13. 6 Weight Loss (kg) at 1 Year Wing et al. Arch Intern Med 1987; 147: 1749.

Bienfaits des autres exercices • Rien de démontré actuellement avec ce type d’exercices: tai-chi, yoga…

Supervision vs Non Supervision Des programmes d’exercices supervisés améliorent le contrôle métabolique chez DM 2 avec ou sans régime associé Des programmes d’exercices non supervisés améliorent le contrôle métabolique si couplés à un régime associé

Minimiser le risque lié à l’activité physique • L’activité physique s’inscrit comme plan de traitement chez le DM 2 • Eviter la sédentarité! • Traquer toutes complications du diabète avant d’entamer une activité physique rigoureuse (ischémie silencieuse, neuropathie, rétinopathie pré/proliférative) Faire un ECG de repos voire plus si nécessaire en cas de facteurs de risques cumulés de coronaropathie Stabiliser une rétinopathie avant de débuter le programme physique Eviter les mises en charges trop importantes en cas de neuropathie sans ulcère associé • NB: les patients diabétiques atteints de neuropathie du pied ont un risque moindre d’ulcère si exercices de mise en charge quotidien! (Med Sci Sports Exerc. 2003 Jul; 35(7): 1093 -9. ) • NB: aucune étude ne démontre de réduction de risque de morbidité ou mortalité coronarienne en réalisant systématiquement une épreuve d’effort avant d’entamer un programme physique (Lievre MM, Moulin P, Thivolet C, et al. Detection of silent myocardial ischemia in asymptomatic patients with diabetes: results of a randomized trial and meta-analysis assessing the effectiveness of systematic screening. Trials 2011; 12: 23. )

Minimiser le risque lié à l’activité physique • Le risque d’hypoglycémie (plus important chez le DM 1 que le DM 2) En cas de glycémie < 100 mg/dl, ingérer 15 à 30 g glucose… Si pas d’hypoglycémiant, pas de test glycémique ni de prise de glucides avant effort si effort programmé de moins de 1 h • En cas d’hyperglycémie Si > 300 mg/dl, recherche de corps cétoniques (exclure insulinopénie) si DM 1 Pas de CI en revanche si DM 2 mais assurer une bonne hydratation • En cas de fortes chaleurs, la prudence est de mise en cas de DM et plus encore si âge avancé: Ø Réduction de la transpiration (Mayo Clin Proc. 1989 Jun; 64(6): 617 -28. ) Ø Réduction de la circulation sanguine au niveau de la peau (Diabetes Care. 1997 Nov; 20(11): 1711 -6) Ø Trouble de la perception de la chaleur Ø Cardiopathie. . .

Influence de la glycémie: ü Force ü Energie ü Vitesse/ Agilité ü Souplesse ü Sécurité ü Etat mental Sources: Colberg, Sheri: The Diabetic Athlete, Human Kinetics, Champaign, IL, 2001. Walsh J et al: Using Insulin, Torrey Pines Press, San Diego, 2003. Powers & Howley: Exercise Physiology, Wm C Brown Publishers, 1990. Diabetes Exercise & Sports Association North American Conferences, 2004 through 2007
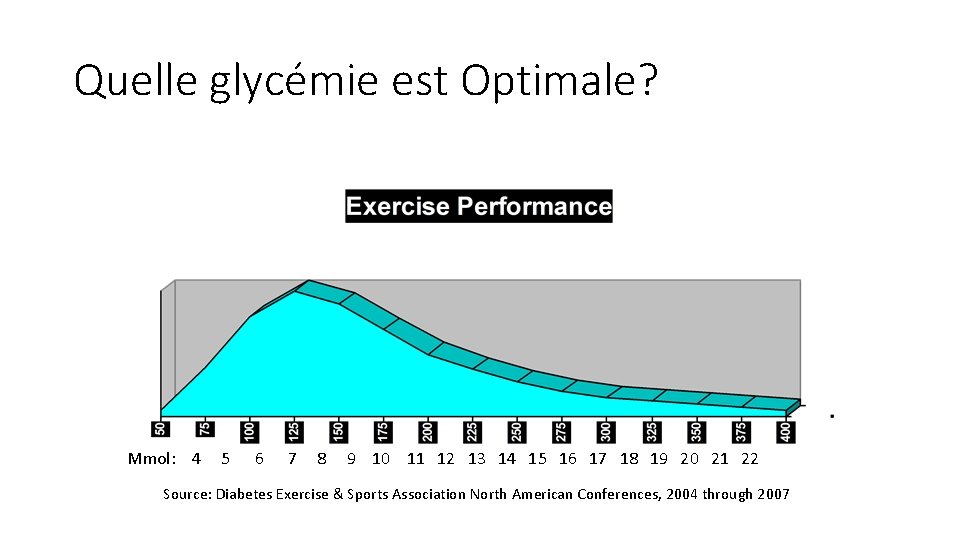
Quelle glycémie est Optimale? Mmol: 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 Source: Diabetes Exercise & Sports Association North American Conferences, 2004 through 2007

Effets sur la glycémie de l’exercice physique • Si effort peu intense: Pendant et après l’effort, baisse de la glycémie car sensibilité à l’insuline accrue et utilisation du glucose accrue: Øl’organisme mobilise le glucose contenu dans les muscles, puis lorsque ces réserves musculaires sont épuisées, Øle foie prend le relais pour maintenir la glycémie à un taux constant (1 g /L). ØSi l’effort est prolongé les muscles puisent dans les graisses les apports énergétiques nécessaires. Ø Parallèlement pendant tout ce processus, le pancréas réduit sa production d’insuline.

Effets sur la glycémie de l’exercice physique • Si effort peu intense: Pendant et après l’effort, baisse de la glycémie car sensibilité à l’insuline accrue et utilisation du glucose accrue • Si effort intense et bref: Effets paradoxaux de l’exercices sur la glycémie chez DM 1 car production de glucose supérieure à utilisation de ce dernier (J Clin Endocrinol Metab. 1994 Oct; 79(4): 1049 -57. )

DM 1 et exercices physiques intenses Ajustement de l’insuline Ajustement nutritionnel Réduction de l’insuline et apport en HC et boissons durant l’effort intense

Cas particulier du DM 1 • Accentuation de la sensibilité à l’insuline durant l’effort • Risque d’hypoglycémie car pas de régulation endogène de l’insuline mais uniquement exogène (intérêt de l’ajustement des doses!) ü ü Consommer d’avantage de glucide avant l effort Réduire la dose préprandiale d’insuline Réduire le débit de base d’insuline chez les porteurs de pompe Faire effort physique intense et bref durant exercice modéré (sprint 10 sec p ex) Am J Physiol Endocrinol Metab. 2007 Mar; 292(3): E 865 -70
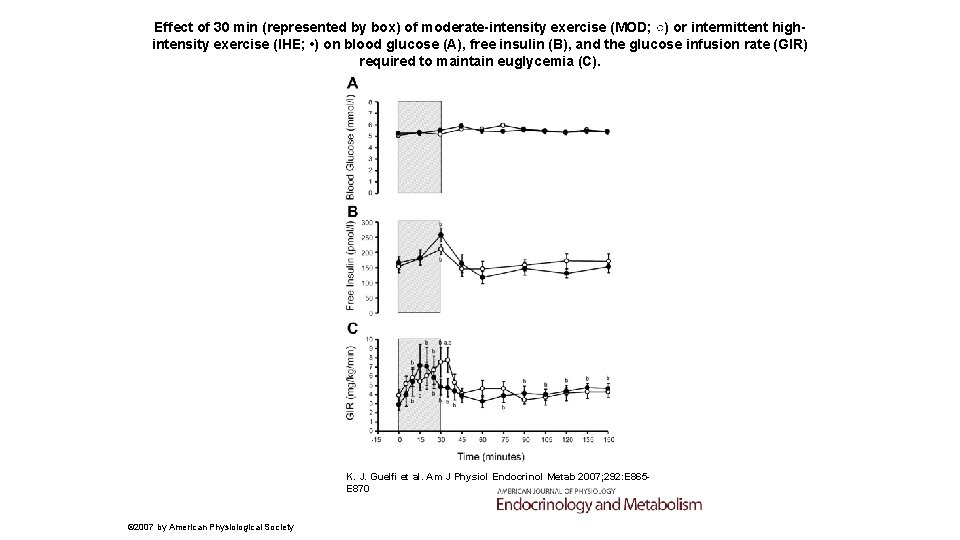
Effect of 30 min (represented by box) of moderate-intensity exercise (MOD; ○) or intermittent highintensity exercise (IHE; • ) on blood glucose (A), free insulin (B), and the glucose infusion rate (GIR) required to maintain euglycemia (C). K. J. Guelfi et al. Am J Physiol Endocrinol Metab 2007; 292: E 865 E 870 © 2007 by American Physiological Society
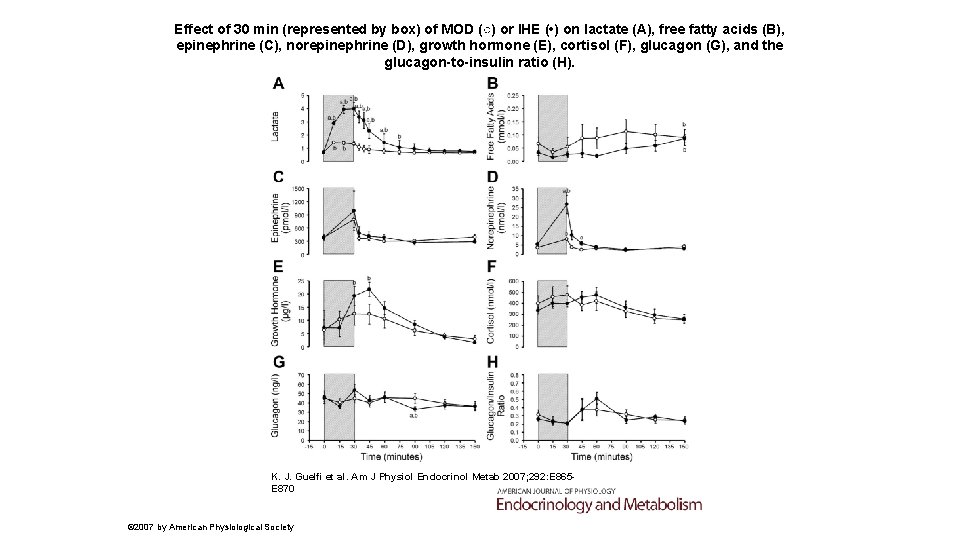
Effect of 30 min (represented by box) of MOD (○) or IHE ( • ) on lactate (A), free fatty acids (B), epinephrine (C), norepinephrine (D), growth hormone (E), cortisol (F), glucagon (G), and the glucagon-to-insulin ratio (H). K. J. Guelfi et al. Am J Physiol Endocrinol Metab 2007; 292: E 865 E 870 © 2007 by American Physiological Society

Cas particulier du DM 1 • Accentuation de la sensibilité à l’insuline durant l’effort • Risque d’hypoglycémie car pas de régulation endogène de l’insuline mais uniquement exogène (intérêt de l’ajustement des doses!) ü ü Consommer d’avantage de glucide avant l effort Réduire la dose préprandiale d’insuline Réduire le débit de base d’insuline chez les porteurs de pompe Faire effort physique intense et bref durant exercice modéré (sprint 10 sec p ex) Am J Physiol Endocrinol Metab. 2007 Mar; 292(3): E 865 -70 ü Faire exercices contre résistance avant exercices aérobiques pour éviter supplémentation en HC durant l’effort et éviter les hypo tardives par diminution rapide de l’utilisation du glucose (sauf si hyper. G!) Diabetes Care 2012; 35: 669 e 75
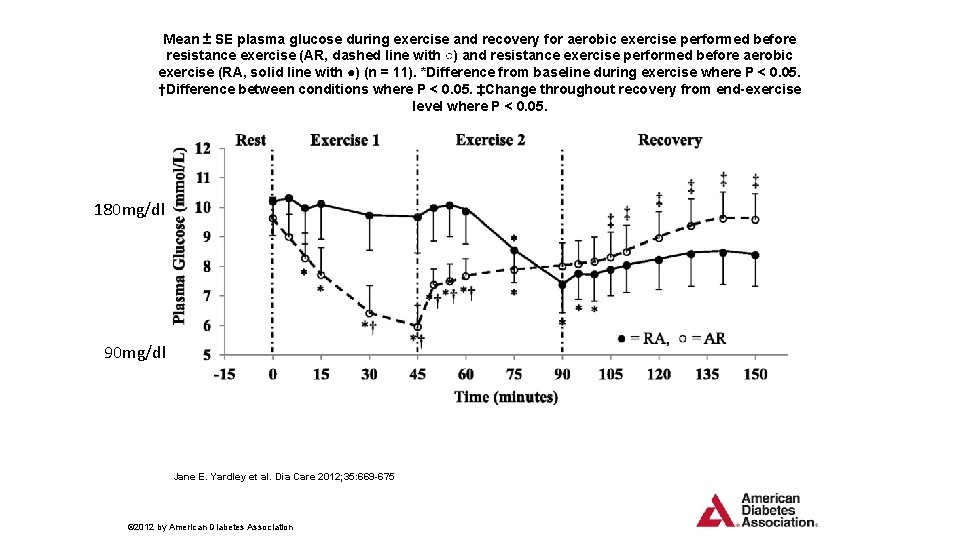
Mean ± SE plasma glucose during exercise and recovery for aerobic exercise performed before resistance exercise (AR, dashed line with ○) and resistance exercise performed before aerobic exercise (RA, solid line with ●) (n = 11). *Difference from baseline during exercise where P < 0. 05. †Difference between conditions where P < 0. 05. ‡Change throughout recovery from end-exercise level where P < 0. 05. 180 mg/dl 90 mg/dl Jane E. Yardley et al. Dia Care 2012; 35: 669 -675 © 2012 by American Diabetes Association

Cas particulier du DM 1 • Risque d’hypo. G en début de nuit si exercice tardif ü ü Réduire la dose d’insuline du coucher Si glycémie < 150 mg/dl: collation Réduire le débit de base d’insuline de 20% chez les porteurs de pompe jusqu’à 03 h Peut survenir tardivement 6 à 12 h après l’arrêt de l’activité (sensibilité accrue à l’insuline et reconstitution des réserves de glycogène)
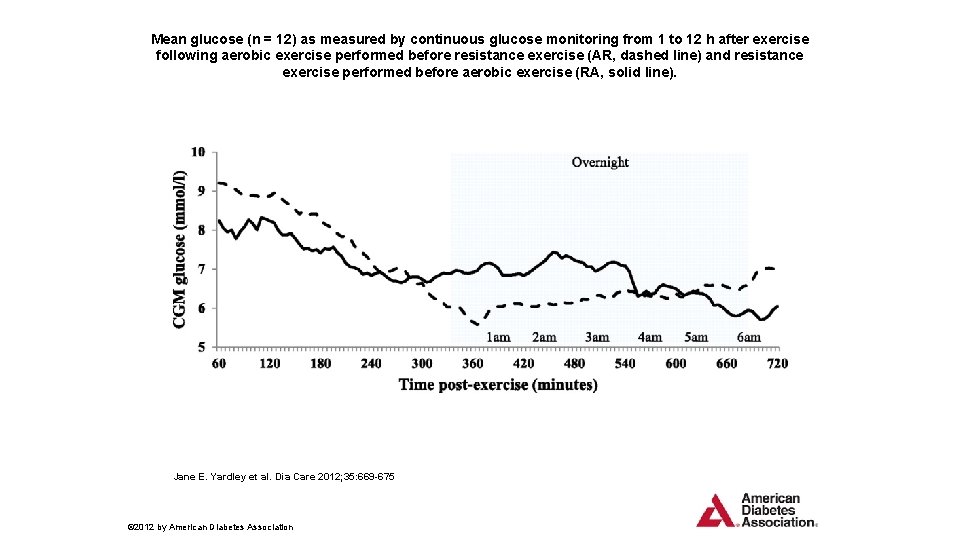
Mean glucose (n = 12) as measured by continuous glucose monitoring from 1 to 12 h after exercise following aerobic exercise performed before resistance exercise (AR, dashed line) and resistance exercise performed before aerobic exercise (RA, solid line). Jane E. Yardley et al. Dia Care 2012; 35: 669 -675 © 2012 by American Diabetes Association

Cas particulier du DM 1 • Risque d’hypo. G en début de nuit si exercice tardif ü ü • Si hyper. G post effort Réduire la dose d’insuline du coucher Si glycémie < 150 mg/dl: collation Réduire le débit de base d’insuline de 20% chez les porteurs de pompe jusqu’à 03 h Peut survenir tardivement 6 à 12 h après l’arrêt de l’activité (sensibilité accrue à l’insuline et reconstitution des réserves de glycogène) ü Correction par petites doses d’analogues d’insuline ultra rapides ü Augmenter le débit basal temporairement si porteur de pompe

- Doses insuline? - Apport glucides? - Les deux? Doses insuline? - Quelle(s) insuline(s) - Réduction : oui mais de combien? 36

Algorithme (service Dr Charpentier) Réduire dose d’insuline ultra-rapide la plus proche de l’activité physique de : - 30% si activité physique modérée et brève - 50% si activité physique intense et brève - 50% + resucrage toutes les heures si activité physique intense et prolongée -Avant l’exercice, toujours utiliser le même point d’injection pour avoir des résultats reproductibles. - Mime la réponse physiologique à l’exercice - Évite un apport calorique supplémentaire - Recommandations comparables (Cf Riddell, 2006) 37

• Augmenter la prise alimentaire de glucose pendant l’effort (glucides complexes: + de 50% de la ration calorique). • Boire avant, pendant, après l’exercice afin d’éviter le risque de déshydratation. • Si effort < 45 min : collation d’environ 20 g de glucides après l’effort. • Si effort > 45 min : - L’avant-dernier repas doit être riche en sucres complexes (réserve en glycogène hépatique). - Pendant l’effort : apport régulier en glucide toutes les 40 min environ.

Raisons des hypo. G lors de l’activité physique chez DM 1 1 - Pas de [insuline] au cours de l’AP Insuline injectée hyperinsulinémie relative altération PHG 2 - Insulino-sensibilité dans muscle induite /AP Utilisation prolongée du glucose par le muscle (+sieurs h > fin exercice) Besoins en insuline circulante 3 - Déplétion des stocks de glycogène 4 - Altération sécrétion hormones de contre- régulation (complications neuropathiques, mauvais éq glyc : hypo. G antérieures) 5 - Absorption de l’insuline injectée en S/C Flux S/C dans muscle squelettique et temp. corporelle 6 - Type activité physique : aérobie 39

Prescription d’exercices • Marche sur terrain plat : exercice aérobique modéré Si DM d'âge moyen en excès de poids ou d'âge avancé sans excès pondéral Si douleurs arthrosiques, préférer le vélo en position semi couchée • Marche rapide en pente ou jogging: exercice aérobique vigoureux • Exercices contre résistance 2 -3 x/ semaines Améliorer la force, la vigueur, réduire l’adiposité corporelle Effet significatif sur l’Hb. A 1 c si couplé à exercice aérobique modéré ou intense (effet additif) et d’avantage quand supervision associée

Enfants DM 2 • Activité physique similaire à celle du non diabétique type 2 Donc 1 h par jour idéalement Réduire à 2 h par jour les activités sédentaires

TAKE HOME MESSAGE

Les 10 commandements du sportif diabétique • 1 – Faire un bilan médical avant de démarrer un sport et refaire ce bilan régulièrement : - cœur : TA, ECG, épreuve d’effort - pieds : recherche neuropathie - fond d’œil • 2 – L’entraînement doit être progressif et régulier • 3 – La glycémie doit être contrôlée fréquemment : avant, pendant, et après les exercices prolongés • 4 – Absorber des glucides toutes les heures, voire toutes les demi-heures • 5 – Boire souvent, avant même de ressentir la soif

• 6 – Choisir un bon équipement, en particulier les chaussures • 7 – Prendre particulièrement soin de ses pieds : les laver et les sécher soigneusement, éviter les macérations, traiter immédiatement toute plaie, même minime • 8 – Ne pas dépasser ses limites : s’arrêter en cas d’essoufflement ou si la fréquence dépasse (220 – âge en années) x 75 %

• 9 – De plus il faut toujours prévenir les autres pratiquants et accompagnateurs qu’on est diabétique et qu'en cas de modification subite du comportement, une hypoglycémie est probable et le resucrage est urgent. • En cas de malaises (sueurs, palpitations, tremblements, fringales, troubles de la vue…), arrêter l’effort et prendre 15 g glucides (3 morceaux de sucre ou une boisson sucrée) et, si nécessaire, compléter avec des fruits secs, des gâteaux secs, faciles à transporter et à garder. • 10 – Apprendre à adapter son traitement en fonction de l’entraînement et des efforts prévus.
- Slides: 45