DIABTE 04062007 Mtabolisme glucidique Insuline produite par les

DIABÈTE 04/06/2007

Métabolisme glucidique Insuline produite par les cellules β des ilôts de Langherans (pancréas endocrine). l Stimuli ppal de la sécrétion d’insuline: glycémie>1 gr/l ou 5, 5 mmol/l. l Sécrétée dans la circulation pancréatique, rejoint la veine porte, gagne le foie qui la métabolise en gde partie. Puis libérée dans la circulation périph→ action sur tissus cibles. l

Métabolisime glucidique Insuline= hormone hypoglycémiante. Glucagon= hormone hyperglycémiante. A jeûn: organisme a l’ordre de nourrir les cell en mobilisant ses réserves. Insuline basse et production de glucagon. l Foie : glycogénolyse puis néoglucogénèse (utilise protéines et a. gras) l T adipeux= lipolyse → Ac gras libres → convertis en glc par le foie. Voie saturable. l Une fois saturée, production de corps cétoniques l l

Métabolisime glucidique En post-prandial: l organisme a l’ordre de stocker. hausse de la production d’insuline et glucagon bas. l Glc stocké dans le foie sous forme de glycogène, transfo en VLDL, et exporté dans le T adipeux. l Glc stocké dans les muscles sous forme de glycogène. l
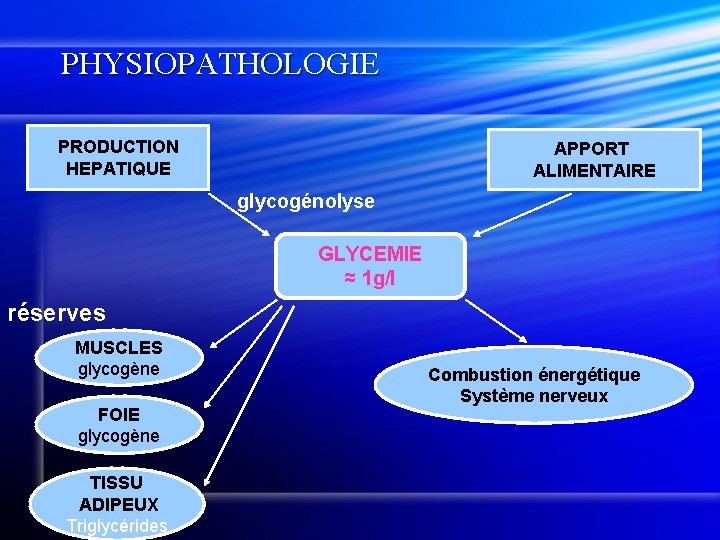
PHYSIOPATHOLOGIE PRODUCTION HEPATIQUE APPORT ALIMENTAIRE glycogénolyse GLYCEMIE ≈ 1 g/l réserves MUSCLES glycogène FOIE glycogène TISSU ADIPEUX Triglycérides Combustion énergétique Système nerveux

Définitions l Diabète sucré : état d’hyperglycémie chronique l Maladie fréquente et en progression constante: ü 150 millions d’individus dans le monde ü Variation selon ethnies ü 3% de la population française ü Sex ratio : 1

physiopathologie 2 mécanismes qui peuvent s’associer : l Insuffisance de la sécrétion insulinique: ü Lésions des ç ß de langhérans du pancréas Ex : diabéte de type 1 l Résistance tissulaire à l’action de l’insuline ü Ex : diabète de type 2 l l carence en insuline absolue et/ou relative

Définition biologique Définition purement biologique : 2 glycémies veineuse à jeun >1, 26 g/L, sur 2 dosages à quelques jours d’intervalles en dehors de tout stress. l glycémie >2 g/L qq soit le moment du prélèvement. l Glycémie post charge >2 g/L. l

HGPO l Peu d’intérêts en dehors du diabète gestationnel l Technique: ü Chez l’adulte, 75 g de sucre dans 200 - 300 ml d’eau absorbé en < 5 minutes. ü Mesures glycémies veineuses à t 0, t 30, t 60, t 90, t 120 min. ü Patient au repos, sans tabac
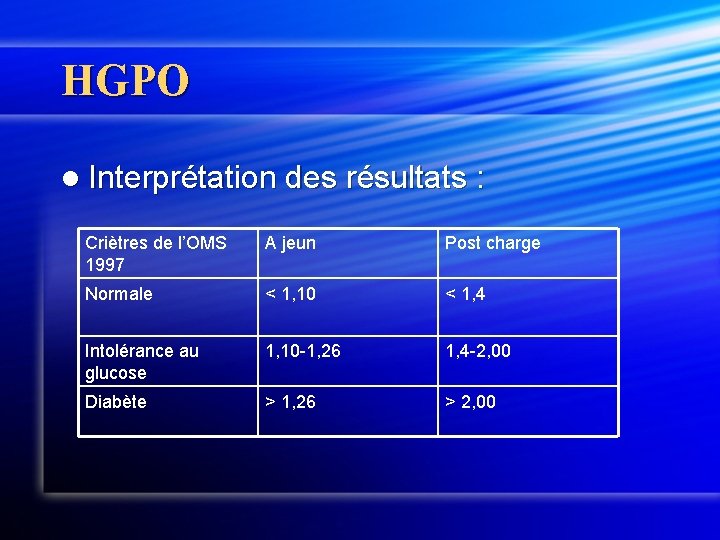
HGPO l Interprétation des résultats : Criètres de l’OMS 1997 A jeun Post charge Normale < 1, 10 < 1, 4 Intolérance au glucose 1, 10 -1, 26 1, 4 -2, 00 Diabète > 1, 26 > 2, 00

Hémoglobine glyquée l Proportionnelle à la concentration du glucose intra-érythrocytaire. l Intérêt : reflet de l’équilibre glycémique des 2 -3 mois précédents. l Nle < 5. 5 -6%

Classifications des diabètes l l l ü ü ü l Diabète de type 1 Diabète de type 2 Diabète secondaires: Pathologie pancréatique: pancréatite chronique calcifiante, pancréatite aigue, cancer pancréas, tumeur pancréas endocrine, pancréatectomie, mucoviscidose. Patho hépatique: hémochromatose, cirrhose. Patho endocrinienne: hyperthyroïdie, acromégalie, hypercorticisme. Patho génétique. Iatrogène: corticoïdes++ Diabète gestationnel

DIABÈTE DE TYPE 1 l Épidémio: Maladie du sujet jeune ( pic d’incidence entre 10 et 15 ans). 0, 25% de la population française (200 000), 10% des diabétiques. Populations caucasiennes (Finlande +++). l Physiopathologie: mal connue, multifactorielle l l l

D 1: Physiopathologie: Facteurs génétiques l l l Maladie polygénique, mode de transmission inconnu. Concordance jumeaux homozygotes: 40%. Risque enfant D 1 si mère D 1: 2%. Si père D 1: 4%. Certains groupes HLA constituent un terrain prédisposé: DR 3, DR 4 (95% des D 1, 60% de la pop. générale). DQ ASP 57 aurait un rôle protecteur.

D 1 : Physiopathologie: Facteurs auto-immuns Apparition des auto- anticorps plusieurs années avant le tableau clinico-biologique. l Ac anti-îlots: 60 -80% des D 1. l Ac anti-insuline: 30 -40%. l Ac anti-GAD: 80 -90%, meilleur marqueur de l’insulinite l Ac anti-IA 2: 50 -75%, marqueur de sévérité. → dépistage familial. l Association à d’autres pathologies AI = polyendocrinopathie auto-immune. l

D 1 : Physiopathologie: facteurs environnementaux l l Infection virale: virus de la rubéole, CMV, EBV, oreillons. Toxiques: alloxane, raticide, streptozotocine. Alimentation: protéines de lait de vache. Stress: car influence sur les lymphocytes T… décompensation d’un D 1 chez sujet prédisposé.

D 1: physiopathologie Histoire naturelle l l l Phase infra-clinique: 1 à 15 ans. Apparition des auto-Ac. Première anomalie: insulite, avec destruction progressive des cell. β du pancréas. Perte du pic précoce d’insuline. Après plusieurs années: insulinopénie relative (90% des cell. β détruites), avec besoins en insuline faibles → dure environ 5 ans. Puis insulinopénie absolue. NB: « lune de miel » au tout début de la maladie… récupération de l’insulinosécrétion.

D 1: diagnostic clinique Syndrome cardinal: polyuro-polydipsie, asthénie, amaigrissement et polyphagie. l Acido-cétose inaugurale. l Rarement complications dégénératives au moment du dg. →le + souvent chez un enfant ou adulte jeune, mais possible à tout âge. l

D 1: diagnostic biologie Glycémie capillaire ou veineuse: dg généralement évident > 2 g/L l BU : glycusurie, recher une cétonurie l Dosages anti-corps anti-GAD ü Utile si atypie clinique. Ex : hyperglycémie sans cétose pouvant évoquer DNID, diabète de type 2 avec surpoids débutant par Sd cardinal avec cétose. l Diabète MODY, diabète mitochondrial… l

D 1: diagnostic l Recherche d’une maladie auto-immune associée l Éliminer une cause de diabète secondaire l Bilan de base des complications dégénératives

D 1: évolution Complications aigues: hypoglycémies et décompensations acido-cétosiques. l Complications dégénératives quasi inéluctables à +/- long terme. l Espérance de vie réduite en moyenne de 10 ans. l D’où l’importance de l’éducation et du suivi rapproché pour obtenir le meilleur équilibre glycémique possible. l

D 1: principes de traitement l A VIE et PALLIATIF l Insulinothérapie l Règles hygiéno-diétitiques l Education du patient l Recherche, traitement et préventions des complications l surveillance

Complications chroniques du diabète l Moins spectaculaires que les complications aigues, mais graves++. l 2 ppx facteurs influençant leur apparition et la précocité: équilibre glycémique et durée d’évolution de la maladie. l 4 grands groupes: microangiopathie, neuropathie, macroangiopathie, infections.

Micoangiopathie physiopathologie Hyperglycémie chronique= facteur nécessaire et +/- suffisant. l HTA= facteur aggravant. l À l’origine d’une atteinte de la paroi des petits vaisseaux: ü fragilité capillaire, hyperperméabilité capillaire et occlusion capillaire Néphropathie diabétique, rétinopathie diabétique, aggrave lésions de la macroangiopathie. l

Rétinopathie diabétique l 1ère cause de cécité en Fr chez les moins de 65 ans. l 20% des D 2 au diagnostic. l Fonction visuelle longtemps conservée l Physiopatho: ü Capillaropathie oedémateuse œdème maculaire ü Capillaropathie ischémique rétinopathie proliférante.

RD: diagnostic Circonstances de découvertes : ` Bilan systématique Complications: hémorragie intra-vitréenne, décollement de rétine, glaucome néovasculaire. l Examen ophtalmologique complet au minimum annuel: AV, CV, examen à la lampe à fente, tonomètre, FOND D’ŒIL l Angiographie à la flurescéine. l ü ü

Classification de la RD l 3 stades: ü Rétinopathie non proliférante, capillaropathie oedémateuse potentiellement réversibles. ü Rétinopathie pré-proliférante, hypoxie, 1ères lésions risque de prolifération ü Rétinopathie proliférante

RD: évolution/tt l ü ü l l 4 facteurs aggravants: Puberté Grossesse Poussée tensionnelle Équilibration trop rapide Traitement des 2 yeux: photocoagulation Autres complications ophtalmologiques: Cataracte, GCAO, neuropathie optique, AIT.

Néphropathie diabétique 1ère cause d’IRC terminale avec dialyse en France. l Premier signe: microalbulminurie+++ ü Albuminurie (en mg/ 24 h): 30 -300. ü Dosage spécifique au minimum 1 fois/ an (en cas de protéinurie à la BU=macroprotéinurie). l Fonction rénale: clairance de la créatinine des 24 h. l

Néphropathie diabétique En MO: épaississement mésangial, atteinte glomérulaire l 5 stades : ü 1 et 2 asymptomatique ü 3 , néphropathie incipiens : micoalbuminurie+++, augmentation de la filtration glomérulaire ( clairance rénale) HTA dans 15%des cas ü 4, ND avérée, macroalbuminurie, HTA dans 80% des cas, Sd néphrotique dans 10% des cas ü 5: IRC terminale l

Néphropathie diabétique l PBR : si remise en cause du diagnostic ex : absence de RD l Chez le diabétique de type 2: autre étiologie que le diabète dans 25% des cas + mauvais pronostic cardiovasculaire.

Neuropathie diabétique Atteintes directes du système nerveux: ü Mononeuropathies multiples(multinévrite et mononévrite) ü Polynévrite ü Neuropathie végétative ü Plaies du pied diabétique l Physiopathologie discutée: glucotoxicité, microangiopathie, macroangiopathie l Peut évoluer indépendamment l

Neuropathie diabétique Mononeuropathies multiples Syndrome neurogène périphérique l Prédominance sensitive, composante motrice fréquente , amyotrophie fréquente, absence de signes centraux l Cruralgie+++ l Autres: atteintes des nerfs crâniens

Neuropathie diabétique Polynévrites: atteinte la plus fréquente l l l l l Syndrome neurogène périphérique Déficit de la sensibilité profonde Déficit de la sensibilité thermoalgique Syndrome douloureux: brûlures Paresthésies nocturnes et dyesthésies Bilatérale et symétrique Distale (évolution ascendante) Diag différentiel: OH Discuter EMG

Neuropathie diabétique neuropathie végétative Appareil digestif: Gastroparésie: clapotage gastrique à jeun, sensation de plénitude gastrique et de ballonnements l Autres: parésie oesophagienne(RGO), diarrhée motrice… l l Appareil uro-génital: Impuissance: 50% des diabétiques>50 ans; éjaculation rétrograde l Parésie vésicale: risque d’infection urinaire l l

Neuropathie diabétique neuropathie végétative l Appareil cardio-vasculaire: l Hypo-TA orthostatique l Cardiopathies auto-immunes: l Perte d’adaptation de la fréquence cardiaque, tachycardie permanente, dénervation cardiaque l risque D’IDM silencieux

Neuropathie diabétique Plaies du pied diabétique l 1ère cause d’amputation non traumatique en occident l Plaies du pied diabétique: ü Neurologique: mal perforant stricto- sensu ü Artérielles: ulcères artériels ü Mixtes: 80% des cas

Neuropathie diabétique mal perforant diabétique l Ulcération atone , arrondie à bord net indolore. l « durillon qui a mal tourné » l Hyperkératose indolore, poche sérohématique, fendillement de l’hyperkératose, surinfection abcès sous cutané qui peut atteindre l’os.

Neuropathie diabétique Plaies du pied diabétique l Prévention: l Dépistage annuel du risque podologique: l Appui, mico-traumatismes, hyperkératose, hygiène, vaccination antitétanique+++

Macroangiopathie diabétique l Arthérosclérose: 1ère cause de décès des diabétique. l RRx 2 des AVC l RRx 2 à 4 des insuffisances coronaires l RRx 5 à 10 de L’AOMI l Association aux autres facteurs de risque cardiovasculaire: HTA, LDL, tabac, …

Macroangiopathie diabétique l l Insuffisance coronaire: Souvent INDOLORE ECG annuelle, Epreuve d’effort/scintigraphie myocardique à répéter tous les 3 -5 ans AOMI: Diffuses aussi bien distales que proximales Claudication intermittente rare, troubles trophiques l Écho-doppler, mesure de la pression transcutanée en oxygène, artériographie. l l l

Macroangiopathie diabétique l HTA: l 30% des diabétiques. l Essentielle chez D 2, secondaire à atteinte rénale chez D 1. l Si mal contrôlée… aggrave atteinte rénale et macrovasculaire, et risque AVC. l OBJECTIF TA< 130/80 mm. Hg

Complications infectieuses l Infection cutanées: ü Érysipèle, , anthrax, furoncles, mycoses, fréquence en hausse des BMR dans les mal-perforants l Dentaires l Uro-génitales l tuberculose
- Slides: 43