Diabetik Nefropati Son dnem bbrek yetmezliinin 13 nedenidir

Diabetik Nefropati • Son dönem böbrek yetmezliğinin 1/3 nedenidir ve görülme sıklığı hızla artmaktadır. • Tip 1 DM otoimmün mekanizma; insülin ve C-peptit yokluğu • Tip 2 DM insülin rezistansı, kalitatif veya kantitatif insülin eksikliği

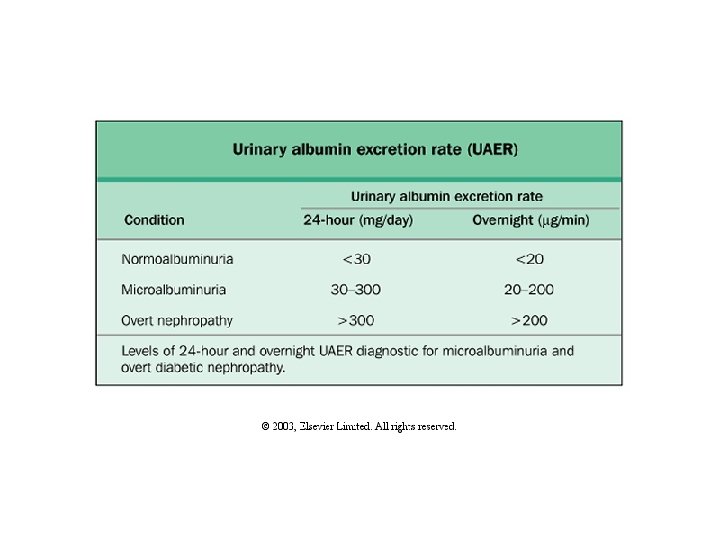
Diabetik Nefropati • Persistan albuminüri (>300 mg/24 saat) en az iki defa 3 -6 ay ara ile (bu >500 mg/24 saat proteinuriye eşit olmaktadır. ) • Hipertansiyon • Progressive proteinüri ve renal fonksiyonda progressif azalma ile kendini göstermektedir.

Tip 2 DM-Metabolik Sendrom • • • Tip 2 DM Hipertansiyon Obezite Hiperlipidemi İnsülin rezistansı

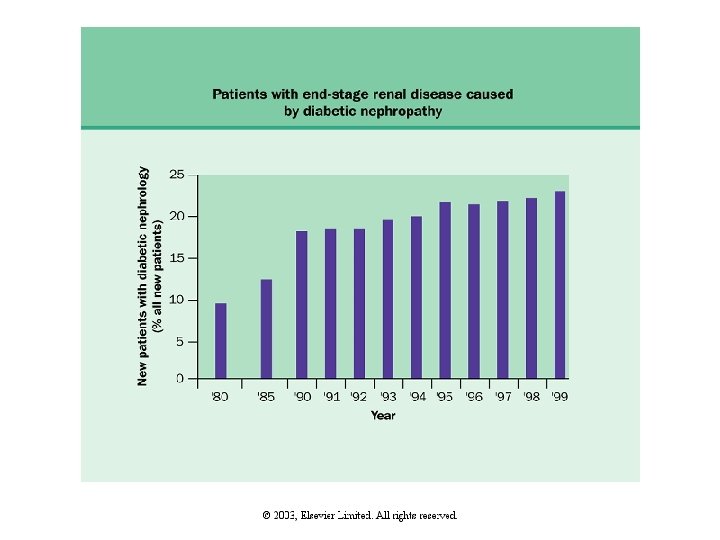
Diabetik Nefropati Prevelansı • Tüm diabetiklerde diabetik nefropati prevelansı %4 -8 oranında bildirilmektedir. • Tip 1 DM lu olgularda diabet süresi 25 -40 yıl olduğunda, nefropati %30 -40 oranında gözlenmektedir. • Bu hastalarda da tanıdan 20 yıl sonra diabetik nefropati görülme insidansı %25 oranında olmaktadır. Bu hastaların %20 kadarı da 10 yıl içinde progressive renal yetmezliğe sahip olup son dönem böbrek yetmazliğine ilerleyeceklerdir.

Diabetik Nefropati-Epidemiyoloji Tip 1 DM • • • %25 -45 oranında ortaya çıkar (idrarda pozitif protein) Ancak %20 -30 olguda mikroalbüminüri gelişir Tanıdan 10 -15 yıl sonra görülme olasılığı en sıktır Tip 2 DM • Tip 1’den daha az sık olduğu söylense de son yıllarda benzer sıklık belirtilmektedir • Tanıdan 10 yıl sonra mikroalbuminüri %25, makroalbüminüri %5 ve artmış kreatinin düzeyi %0. 8 olarak saptanmıştır

Diabetik Nefropatiye Eğilim • • Etnik Yapı Genetik Cinsiyet ? Yaş ?

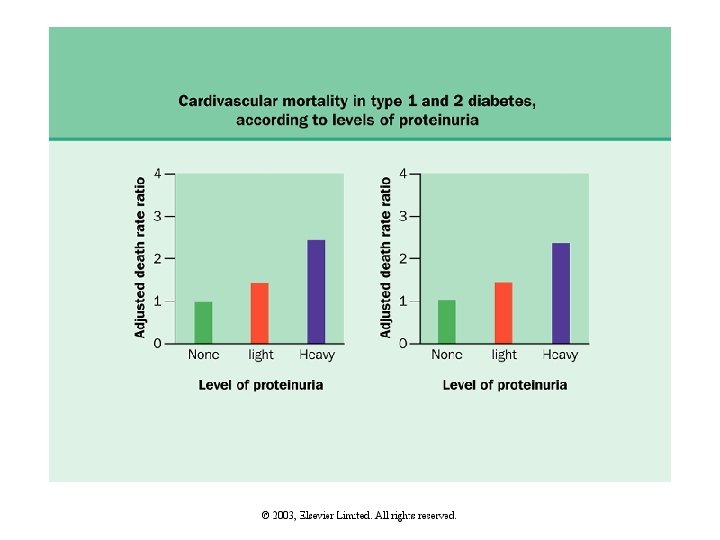
DN de Morbidite ve Mortalite • Tip 1 DM da persistan proteinüri 50 kat artmış bir mortalite ile birliktedir. İskemik kalp hastalığı bu olgularda normoalbuminürik olgulara göre 15 kat artmıştır. • Tip 2 DM lu hastalarda da mikroalbuminüri ve persistan proteinüri varlığında 10 yıllık yaşam %30 olurken normoalbuminürik olgularda bu oran %55 olmaktadır.
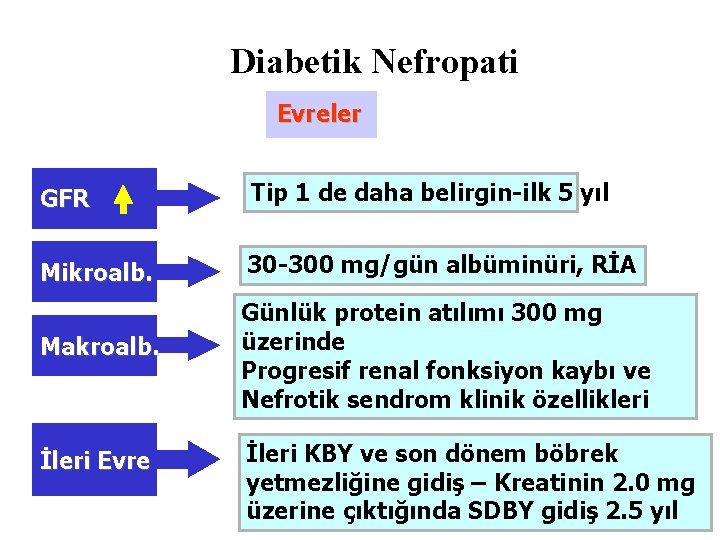
Diabetik Nefropati Evreler GFR Tip 1 de daha belirgin-ilk 5 yıl Mikroalb. 30 -300 mg/gün albüminüri, RİA Makroalb. Günlük protein atılımı 300 mg üzerinde Progresif renal fonksiyon kaybı ve Nefrotik sendrom klinik özellikleri İleri Evre İleri KBY ve son dönem böbrek yetmezliğine gidiş – Kreatinin 2. 0 mg üzerine çıktığında SDBY gidiş 2. 5 yıl

Mikroalbuminüri • Mikrooalbuminüri günlük idrarla 30 -300 mg albümin atılımıdır. • Diabetik nefropatinin en erken bulgularından birisidir. • Nefropatinin erken tanınması başarılı bir önleme tedavisinin düzenlenmesi için; 5 yılı geçen tüm tip 1 DM lu olgulara Diabetin yaşına bakılmaksızın tüm tip 2 DM lu olgulara 70 yaşına kadar mikroalbuminuri için yıllık tarama yapılmalıdır.
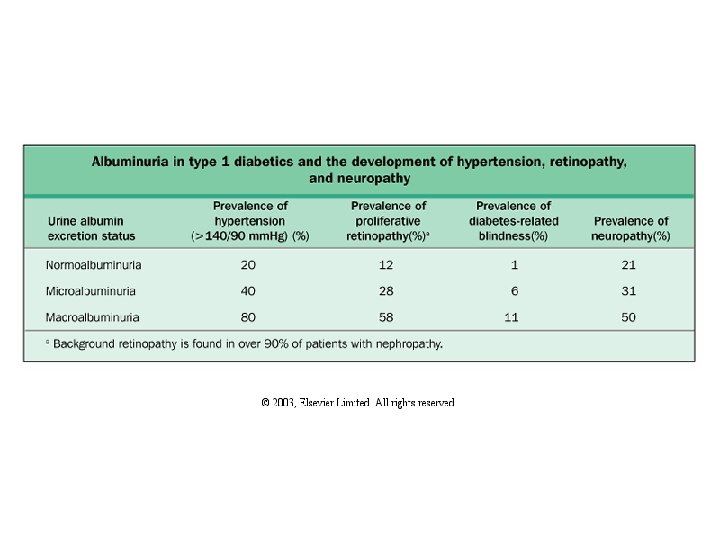


• Tip 1 DM lu olgularda mikroalbuminüri prevelansı %20 kadardır. Nadiren 5 yılın altındaki olgularda saptanmaktadır. • Tip 2 DM için tanı sonrası süre ile mikroalbuminüri ortaya çıkışı arasındaki ilişki tip 1 DM da olduğu gibi net olmamaktadır. Tanı anında mikroalbuminüri prevalansı %5 -20 olmaktadır. Yaklaşık yıllık %2 oranında normoalbüminüri den mikroalbuminüriye gidiş olmaktadır.

D. Nefropati Risk Faktörleri Kötü glisemik kontrol Genetik yatkınlık (aile hikayesi, ACE ID polimorfizmi) · Erkek cinsiyet ve tanı anındaki yaş (tip 1 DM için) · Kan basıncı yüksekliği Sigara Hiperlipidemi ·
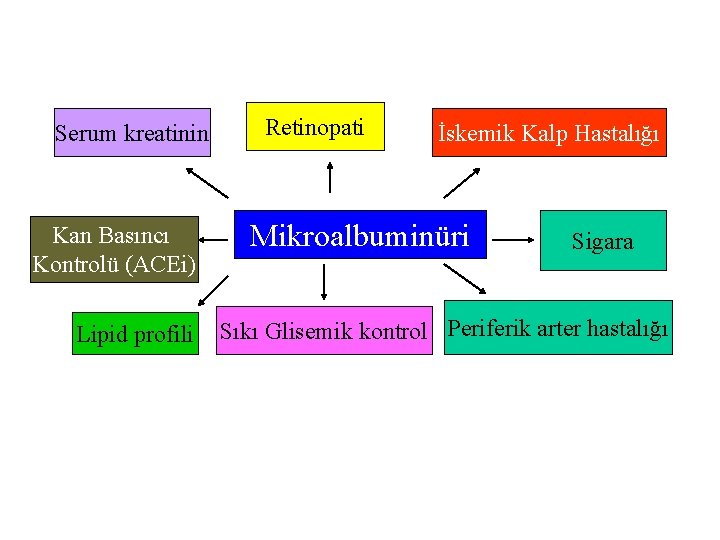
Serum kreatinin Kan Basıncı Kontrolü (ACEi) Lipid profili Retinopati İskemik Kalp Hastalığı Mikroalbuminüri Sigara Sıkı Glisemik kontrol Periferik arter hastalığı

RENAL PATOLOJİ • • • Renal volüm artışı Nodüler glomerüler lezyon Diffüz glomerüler lezyon Arterioler lezyonlar Tubular lezyonlar

Diğer Renal Hastalıklar • • • Renal papiller nekroz Renovasküler hastalık Nörojenik Mesane Akut pyelonefritis Kontrast Nefropati

Patogenez • Glukoz düzeyi ile ilişkili faktörler Protein kinaz C AGE Sorbitol Renin Anjiotensin Sistemi TGF-beta

Patogenez Diabetik Nefropati Patogenezinde Hemodinamik Faktörler Hiperfiltrasyon Glomerüler hipertansiyon Diğer Faktörler Ailesel Çevresel Irksal

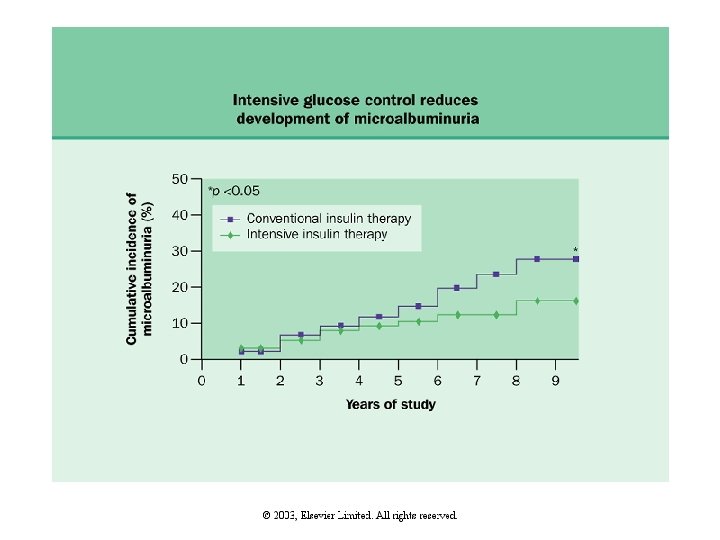
Önleyici Tedavi • İyi Glisemik Kontrol (Hb. A 1 c<7. 0) sağlanması en önemli ve temel engelleyici tedavi yöntemidir. Hem tip 1 hem de tip 2 DM için önemlidir.

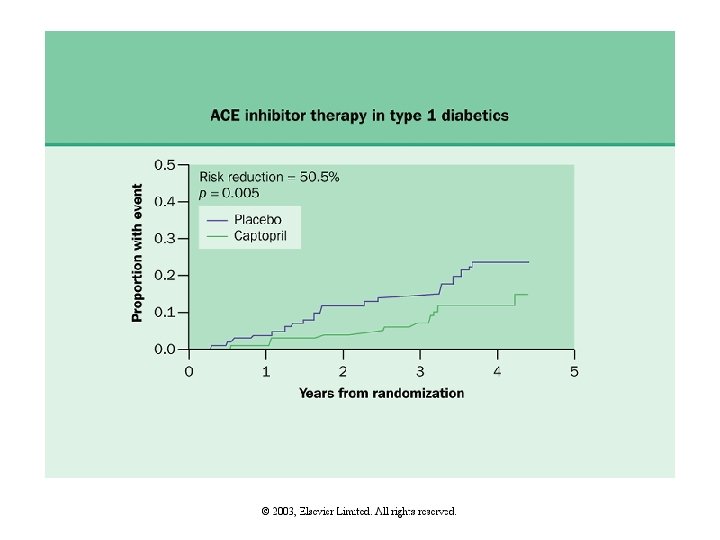
Önleyici Tedavi Normoalbuminüri-Normotansif • İyi glisemik kontrol • KB nın 130/85 altında olması • Sigara kesilmesi • Lipid düzeylerinin kontrolü Mikroalbuminüri Normotansif • İyi glisemik kontrol • Düşük doz ACEi veya ATRA (KB 130/85 mm. Hg altında tutulması • Lipid düzeylerinin kontrolü • Sigara kesilmesi

Önleyici Tedavi Persistan mikroalbüminüri-Hipertansiyon • Glisemik kontrol • KB kontrolü (<130/85 mm. Hg) (ACEi, ATRA) • Düşük Na diyet • Gerekirse diüretik • Lipid düzeyi kontrolü • Sigara kesilmesi

Önleyici Tedavi Makroproteinüri • KB etkin kontrolü (<120/75 mm. Hg) ACEi, ATRA • Na diyeti • Sigara kesilmesi • Düşük protein içeren diyet (0. 6 -0. 8 gr/kg/gün) • Lipid profili ve gerekirse lipid düşürücü tedavi Renal Yetmezlik İleri Evre Transplantasyon ve diyalize hazırla

Renal Replasman Tedavisi CAPD • Tünel enfeksiyonu daha sık rastlanmaktadır. • Teknik survi daha düşük kalmaktadır. • Peritonit sıklığı benzerdir • Malnütrisyon daha belirgindir. • KŞ kontrolü intraperitoneal glukoz uygulanması ile güçleşebilmektedir • Hipertrigliseridemi saptanabilir

Renal Replasman Tedavisi • Her iki diyaliz modalitesi de uygulanabilir. Genelde her iki tedavi ile diğer SDBY li olgulara göre artmış kardiyovasküler mortalite ve morbidite vardır. • Adinamik kemik hastalığına ve malnütrisyona eğilim daha fazladır Hemodiyaliz • Vasküler giriş yolu oluşturulması en önemli problemdir. Kardiyovasküler mortalite en sık ölüm nedenidir. Vasküler kalsifikasyonun diabetiklerde daha fazla olması, ateroskleroz, artmış tromboz, fistül infeksiyonu, hipotansiyon episodları A-V fistül ömrünü kısaltmaktadır.

Renal Replasman Tedavisi Renal Transplantasyon Tip 1 DM olan olgularda pankreas-böbrek nakli ile daha başarılı sonuçlar alınmaktadır. Tip 2 DM lu olgularda böbrek nakli yapılır. Kardiyovasküler risk faktörleri, koroner ve periferik arter hastalığı mutlaka çok iyi değerlendirilmelidir. Tedavileri nakil öncesinde yapılmalıdır. Ciddi ve düzeltilemeyen KAH sahip olgularda böbrek nakli yapılmaz. Ayrıca mesane fonksiyonları ve nörojenik mesane olup olmadığı da nakilden önce test edilmelidir.
- Slides: 32