DIABETES Y EMBARAZO SESION CLINICA J Eliseo Blanco

DIABETES Y EMBARAZO SESION CLINICA J. Eliseo Blanco Carnero 18 de Febrero de 2006

INTRODUCCIÓN • Es la alteración metabólica que más frecuentemente se asocia a la gestación – 1 % presentan Diabetes Pregestacional. – Hasta el 12% presentan diabetes gestacional. – Diabetes durante la gestación: • 10 % sufrirán diabetes pregestacional (DPG) • 90 % se clasifican como diabetes gestacional (DG)

REPERCUSIÓN LA DM Infecciones urinarias Candidiasis vaginal Sobre la gestación Polihidramnios EHE Prematuridad DPG: - Malformaciones y/o abortos - CIR Sobre el feto y el neonato DPG Y DG: - Macrosomias - RPBF - Miocardiopatia hipertrófica - inmadurez fetal

REPERCUSION DE LA GESTACIÓN SOBRE LA MADRE DIABÉTICA • DPG: • Modificación de las necesidades insulínica • Inicio y/o progresión de complicaciones especificas: retinopatia, nefropatia y cardiopatía isquémica • DG : • Pronóstico materno: - Desarrollo de DM 2 Y ocasionalmente DM 1 - Sínd. Metabólico ( dislipemia, obesidad e HTA) • Pronostico de la descendencia • Mayor propensión a sufrir obesidad y DM 2 en edad adulta • Pobre desarrollo intelectual y psicomotor

CLASIFICACIÓN DE LA DIABETES EN RELACIÓN CON EL EMBARAZO 1. DPG 1. 2. 3. 4. DM tipo 1 DM tipo 2 Defectos congénitos de la célula B: tipo MODY Otros tipos de DM 2. DG: “ Es la que aparece o se diagnostica por 1ª vez durante el embarazo , independientemente de que pudiera existir previamente, de las semanas de gestación en el momento del diagnóstico, que se requiera insulina o que persista después del embarazo”

DIABETES GESTACIONAL

DIABETES GESTACIONAL • Determinación de la población de riesgo: BAJO Etnia <riesgo No AF de DM –Cribado selectivo: 4º Workshop-conference < 25 años on gestational diabetes IMC normal mellitus (1997) y ADA. No AP de DM No ant Complic obst. ALTO IMC>30% AF de DM Antec. DG o intol

• Determinación de la población de riesgo: -Cribado Universal: Grupo Español de Diabetes y Embarazo (Ricart W y cols. Diabetologia. 2005 Jun; 48: 113541) • La diabetes gestacional en el área mediterranea duplica globalmente la de los anglosajones • Con los criterios ADA la prevalencia de DG se incrementaría en un 31, 8% • No existe un incremento sustancial en los malos resultados perinatales • Solo librariamos del estudio a menos del 10% gestantes • Identifica pacientes con DM 2 y con aumento de riesgo de padecerlo en un futuro: medicina preventiva

DIAGNÓSTICO 1. DESPISTAJE: Prueba de O´Sullivan (≥ 140 mg/dl) -1 er trimestre: pacientes de alto riesgo - Edad > de 35 años SENS: 79% - Obesidad (IMC≥ 30 kg/m) ESP: 87% - AP de DG o intolerancia a la glucosa - Malos antec. Obstétricos (abortos , macrosomía, malformaciones , feto muerto sin causa) - AF de 1 er grado de DM. - 2º trimestre ( semana 24 -28): UNIVERSAL - 3 er trimestre: - Gestantes no estudiadas en 2º trimestre - Aparición de complicaciones de DG (macrosomía , polihidramnios) TSOG?

2. PRUEBA DIAGNOSTICA: TSOG con 100 grs. - - Tres días antes una dieta no restrictiva en carbohidratos o aporte superior a 150 grs Ayuno de 8 -14 h, glucemia basal y se administra vo 100 grs de glucosa en 300 ml de agua en 5 minutos. permanecerá sentada y sin fumar. Diagnóstico de DG 2 ó más puntos ≥ de los valores: Basal: 105 mg/dl 1 h: 190 mg/dl 2 h: 165 mg/dl 3 h 145 mg/dl GEDE 95 mg/dl 180 mg/dl 155 mg/dl 140 mg/dl ADA * 1 valor alterado se considera curva intolerante y repetir en 3 s

2. PRUEBA DIAGNOSTICA: • Situaciones diagnósticas especiales que no requieren TSOG: – Dos glucemias basales ≥ 126 mg/dl en días diferentes – Glucemia al azar ≥ 200 mg/dl confirmada *El valor en test de O´Sullivan > 190 mg/dl y la glucemia basal ≥ 95 mg/dl
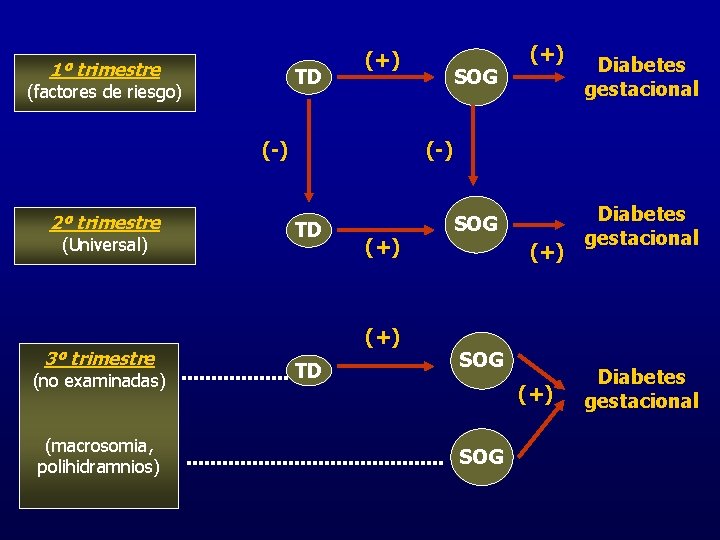
1º trimestre TD (factores de riesgo) (+) (-) 2º trimestre (Universal) 3º trimestre (no examinadas) (macrosomia, polihidramnios) SOG (+) Diabetes gestacional (-) TD (+) TD SOG (+) SOG Diabetes gestacional
Identificar nuestro paciente

Control durante el embarazo OBJETIVO: 1. Evitar las complicaciones asociadas a la diabetes( APP, RPM, HTA, hidramnios e infecciones) 2. Evitar la fetopatía diabética( muerte fetal, hipoxia perinatal, alt. Crecimiento, maduración, metabolopatía, y compl. A largo plazo) 3. Evitar descompesaciones metabólicas de las gestantes( hipoglucemias y cetoacidosis)

¿DEBEMOS tratar a todas diabetes gestacionales ? • Tratamientos para la diabetes gestacional y la alteración de la tolerancia a la glucosa. Tuffnell, Wewst. J. Rev cochrane. Sept 2003. – “ No hay suficientes datos para concluir sobre los efectos de los tratamientos para la alteración de la tolerancia a la glucosa en el resultado perinatal” • Effect of treatment of gestational diabetes mellitus on pregnancy outcomes. Caroloine A. crowter et col (ACHOIS). N Engl J Med 2005; 352: 2477 -86. – Los malos resultados perinatales en el grupo de tratamiento se redujo al 1% frente al 4% del control. – Debemos tratar 34 DG para prevenir un resultado adverso.

1)CONTROL METABÓLICO • Dieta: – Peso adecuado: Normocalórica y no restrictiva: 30 -35 kcal/kg/dia – Obesas: restricción calórica evitando la cetonuria. 15 -20% proteínas – Composición: 30% grasas 50 -55% de carbohidratos - Grasas monoinsaturadas - Fibra vegetal • Ejercicio físico • Automonitorizacion: gluc. Capilar y cetonuria • Hb A 1 c : método de control de calidad. Mensual

Objetivos metabólicos a. Glucemías basales 95 mg/dl b. Glucemias capilares 1 h postpandriales< 140 mg/dl c. Glucemia capilares 2 h postpandriales < 120 mg/dl d. Hb A 1 c normal e. Ausencias de hipoglucemias f. Ausencia de cetonuria, sobre todo tras el ayuno nocturno

• No control metabólico: Insulinización – Opción 1: • Preferentemente pacientes con hiperglucemia en ayunas • Monodosis de insulina NPH antes de la cena o del suplemento nocturno. – Dosis inicial: 0, 1 -0, 2 UI/Kg/día – Opción 2: • Dos dosis de insulina NPH. – Dosis inicial 0, 2 -0, 4 UI K/día • Distribución: – Hiperglucemias en comidas o cena: 2/3 ---0 ---1/3 – Hiperglucemias en desayuno: 1/3 ---0 ---2/3

Insulinización Macrosomía fetal : ( M. schaefer-graf et col. Diabetes care 2004, 27; 297 -302, 2004) -El control de la DG basado en el tamaño fetal con cifras alta de glucemia presenta los mismos resultados que los seguidos controles glucémicos estrictos. -El grupo de CA>75 percentil control glucémico normal con dieta que se trato con insulina redujo en un 50% la tasa de cesáreas y de fetos grandes. - La CA es criterio para insulinización en DG con normoglucemía y NO ADMINISTRARLA en glucemias elevadas. - Los análogos de la insulina y la glibenclamida ( Euglucon 5 ) pueden ser útiles para el control de la DG

Autocontrol domiciliario • Pacientes con insulinoterapia – Controladas con insulina NPH: • Diariamente: gluc. en ayunas, postalmuerzo y postcena • 2 veces/semana: perfil glucémico completo – Controladas con pauta múltiple: DPG • Pacientes sin insulinoterapia – Antec. Desfavorables: 3 controles/semana con 3 gluc. Prepandriales y postpandriales – No Antecedentes: 2 - 3 controles /semana con gluc. Ayunas, postalmuerzo y postcena.

2)CONTROL OBSTÉTRICO • Similar a la gestante SIN DG: – Intervalo de visitas: - <34 s: 2 -3 semanas - > 34 s: 1 -2 semanas – Analíticas con -Hb. A 1 c, urocultivo mensual - cultivo vaginal trimestral – Añadir una ecografía 28 -32 s para detectar macrosomía – Si fetopatía 1 ecografía mensual. – El TNS a partir de la 36 S ? O en riesgo de hipoxia: • Mal control metabólico • Preeclamsia • Sospeche de macrosomía ecografíca • DG tratadas con insulina

3) FINALIZACIÓN GESTACIÓN • El momento y tipo de parto no debe diferir de las gestantes sin DG salvo complicaciones o razón obstétrica o médica. • Control metabólico intraparto: – Objetivo: gluc. cap entre 70 -110 mg/dl sin cetonuria – Método: protocolo de perfusión intravenosas. • Perfusión continua de glucosa (500 cc al 10% / 6 H) • Control horario de glucemia capilar • Bomba de infusión continua de insulina de acción rápida según los valores de la glucemia horaria • Control de cetonuria cada 4 -6 H

4)CONTROL POSTPARTO • Suspender el tratamiento y comenzar una dieta • • regular control glucémico. Debe fomentarse la lactancia materna Reclasificación metabólica de la DG tras la lactancia con TSOG con 75 grs. – Gluc. Basal alterada: ≥ 100 y < 126 mg/dl – Intolerancia : gluc. A las 2 h: ≥ 140 y < 200 mg/dl – Diabetes mellitus: v Sintomatología clínica y gluc. Al azar ≥ 200 mg/dl v Glucemia basal ≥ 126 mg/dl v Gluc. A las 2 h: ≥ 200 mg/dl • Se recomienda revisión metabólica: – Anual: glucemia basal alterada o intolerancia – 3 años: tolerancia normal

CONCLUSIONES • Realización del cribado universal y según factores • • de riesgo 1 er trimestre Test diagnóstico TSOG con 100 grs Tratamiento con dieta y ejercicio físico individualizado Insulinización con criterios metabólicos y de crecimiento fetal Controles obstétricos habituales salvo complicaciones Finalización de la gestación por criterios obstétricos Control metabólicos intraparto estrictos Recalificación de la diabetes tras la lactancia

UNIDADES DE DIABETES Y EMBARAZO Nivel A: Asistencia Primaria y Especializada Extrahospitalaria a) Diagnóstico de la DG b) Control y seguimiento durante el embarazo c) d) e) de la DG en conexión con el nivel B Seguimiento postparto de las DG Información a las diabéticas en edad fértil para programación de su embarazo , remitiéndola a la clínica preconcepcional ( nivel B) Derivar al nivel B de todas las gestantes DPG o DG de difícil control

UNIDADES DE DIABETES Y EMBARAZO Nivel B: Hospital de referencia. -Preconcepcional -Embarazo, parto y postparto a) Tratamiento de la DPG b) Tratamiento de la DG c) Formación y reciclaje de profesionales d) e) sanitarios relacionados. Establecimiento un control de calidad de la asistencia a las DG en ambos niveles, con creación, desarrollo y actualización de protocolos clínicos y registros. Participación en proyectos de investigación sobre la gestación diabética.

1 as ACTUACIONES NUESTRO MEDIO 1. Aplicar protocolo de Screening y DCO de DG : 1. 1 er trimestre según factores de riesgo 2. 24 -28 s: Universal 2. Acordar con Endocrinología 1. 2. 3. 4. Vía de derivación a su consulta Hospitalaria ¿Qué Pacientes precisarán su control? Forma de interrelación con Obstetricia Protocolos de seguimiento y tratamiento 3. Seguimiento de la DPG y ¿DG? En C. de Prenatal y/o UDO.

2 as ACTUACIONES NUESTRO MEDIO Crear una Unidad de Diabetes para todas las gestantes de nuestra área de salud a) b) c) d) Endocrinólogo Obstetra Educador en diabetes Matrona
- Slides: 28