Diabetes Mellitus tipo 2 Hospital Universitario de Puebla

Diabetes Mellitus tipo 2 Hospital Universitario de Puebla Dr. Silverio Islas Maced. O Médico Internista HUP Puebla, Puebla 19 de septiembre del 2014.

Diabetes Mellitus � Enfermedad sistémica, crónico-degenerativa, que se caracteriza por hiperglucemia crónica debido a la deficiencia en la producción o acción de la insulina, lo que afecta al metabolismo intermedio de los hidratos de carbono, proteínas y grasas. � 90% casos es DM 2

Epidemiologia Diabetes Mellitus 2 Pandemia el 6. 6% de la población padece DM 2 (285 millones) � Para el 2030 7. 7% (439 millones) � Quinta causa de muerte a nivel mundial � Microangiopatia � Macroangiopatia � 10. 8% de la población mayor a 18 años padece DM � México panorama mas crítico ENSA 2012 la prevalencia aumentó a 9. 2% � DM 2 primera causa de muerte. � 400, 000 casos nuevos � 60, 000 defunciones � Primera causa de ceguera, amputaciones e insuficiencia renal crónica �

Detección Temprana � 30 – 50 %desconocen ser portadores DM (6 años) � Retinopatía 16 – 21 % � Nefropatía diabética 12 – 23 %$ � Neuropatía diabética 25 – 40 %

ENSANUT 2012. Diabetes Mellitus tipo 2 % 5. 6 -7. 6 7. 7 -8. 1 8. 2 - 9. 2 9. 3 -10. 1 10. 212. 3 v. Prevalencia con diagnostico previo 9. 2% v. Con diagnostico no conocido 5. 9% v 75% están descontrolados (Hb. A 1 c>7%). v. Hb. A 1 c promedio de los pacientes 10. 6% v 47% de los pacientes con DM tienen HAS v 7 de cada 10 mexicanos tienen sobrepeso u obesidad 1. Encuesta Nacional de Salud y Nutrición 2012. Resultados Nacionales 2012 Disponible en: http: //ensanut. insp. mx
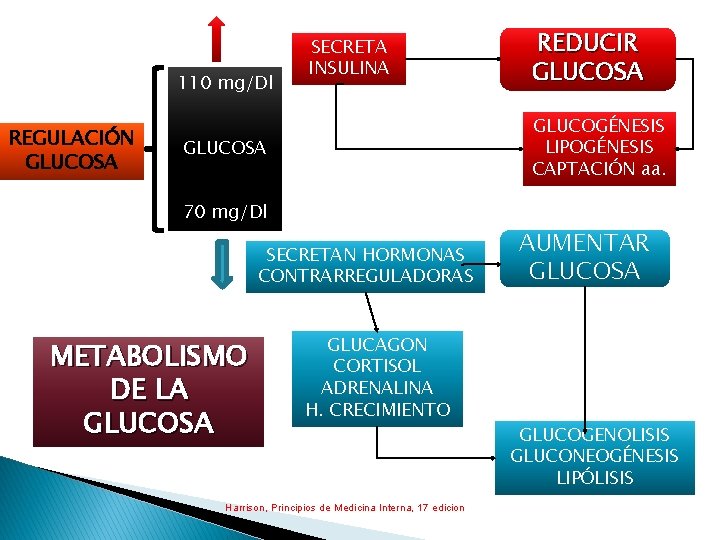
110 mg/Dl REGULACIÓN GLUCOSA SECRETA INSULINA GLUCOGÉNESIS LIPOGÉNESIS CAPTACIÓN aa. GLUCOSA 70 mg/Dl SECRETAN HORMONAS CONTRARREGULADORAS METABOLISMO DE LA GLUCOSA REDUCIR GLUCOSA GLUCAGON CORTISOL ADRENALINA H. CRECIMIENTO Harrison, Principios de Medicina Interna, 17 edicion AUMENTAR GLUCOSA GLUCOGENOLISIS GLUCONEOGÉNESIS LIPÓLISIS
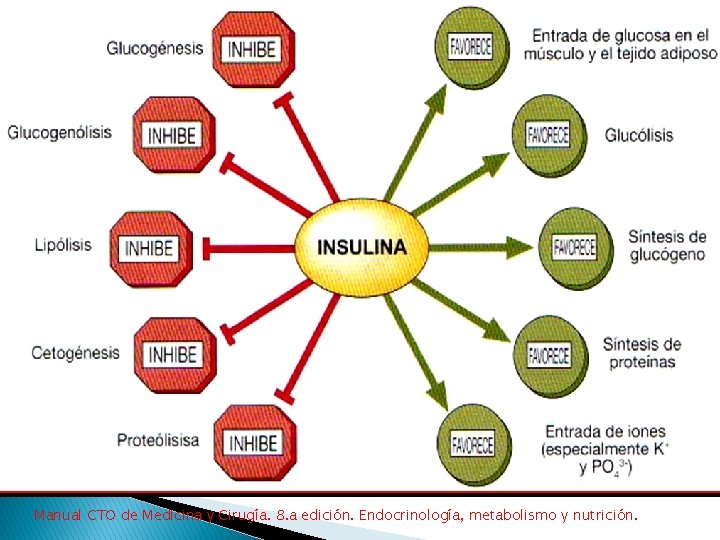
Manual CTO de Medicina y Cirugía. 8. a edición. Endocrinología, metabolismo y nutrición.

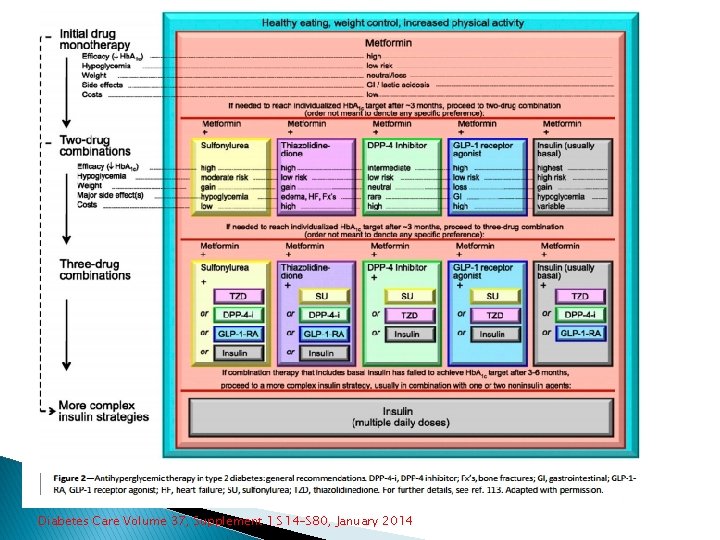
ETIOLOGIA PREDISPOSICIÓN GENETICA MUTIPLES DEFECTOS GENETICOS OBESIDAD RESISTENCIA A LA INSULINA EN TEJIDOS PERIFERICOS DEFECTO PRIMARIO DE LA CELULAS BETA POCA SECRESION DE INSULINA MEDIO AMBIENTE HIPERGLUCEMIA UTILIZACION INADECUADA DE LA GLUCOSA DIABETES MELLITUS TIPO 2 Diabetes Care Volume 37, Supplement 1 S 14 -S 80, January 2014 Gromada J. Pflugers Arch – Eur J Physiol. 1998; 435: 583 -594. ; Mac. Donald PE. Diabetes. 2002; 51: S 434 S 442.
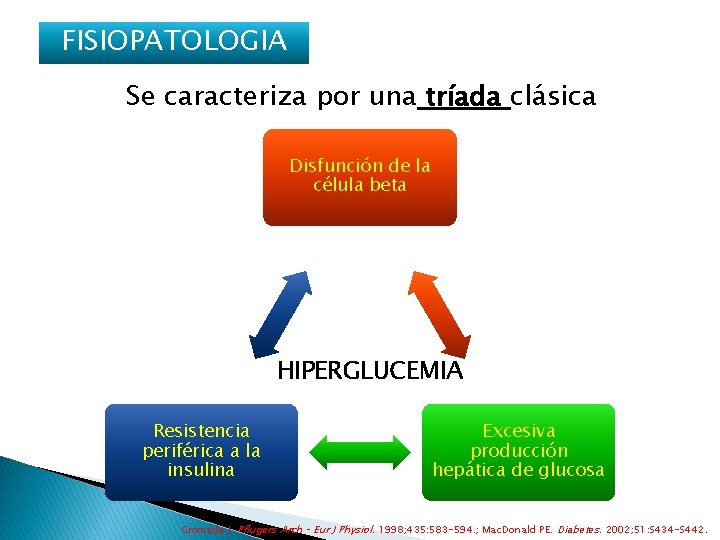
FISIOPATOLOGIA Se caracteriza por una tríada clásica Disfunción de la célula beta HIPERGLUCEMIA Resistencia periférica a la insulina Excesiva producción hepática de glucosa Gromada J. Pflugers Arch – Eur J Physiol. 1998; 435: 583 -594. ; Mac. Donald PE. Diabetes. 2002; 51: S 434 -S 442.
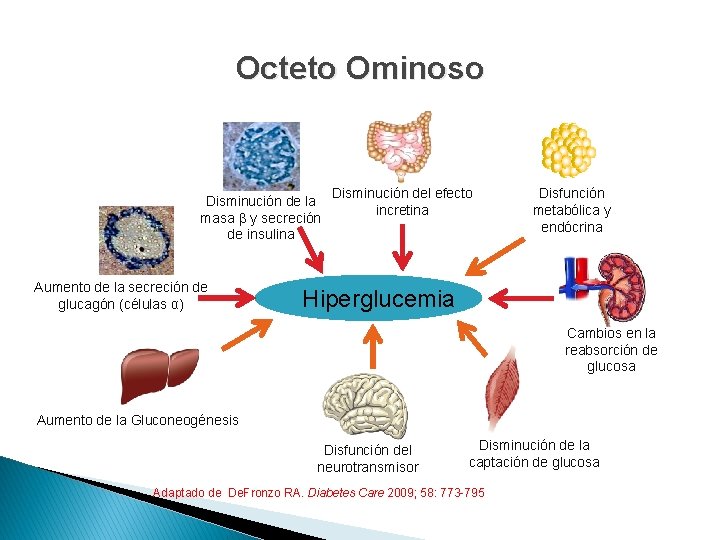
Octeto Ominoso Disminución de la masa β y secreción de insulina Aumento de la secreción de glucagón (células α) Disminución del efecto incretina Disfunción metabólica y endócrina Hiperglucemia Cambios en la reabsorción de glucosa Aumento de la Gluconeogénesis Disfunción del neurotransmisor Disminución de la captación de glucosa Adaptado de De. Fronzo RA. Diabetes Care 2009; 58: 773 -795
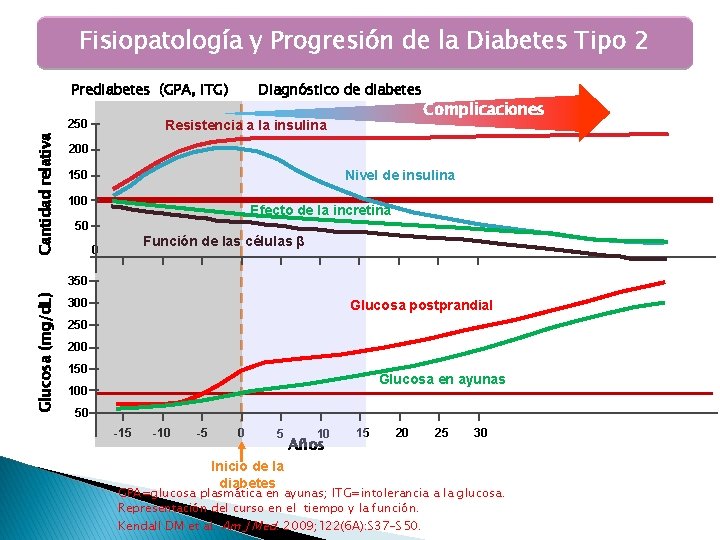
Fisiopatología y Progresión de la Diabetes Tipo 2 Prediabetes (GPA, ITG) Cantidad relativa 250 Diagnóstico de diabetes Resistencia a la insulina Complicaciones 200 Nivel de insulina 150 100 Efecto de la incretina 50 Función de las células β 0 Glucosa (mg/d. L) 350 300 Glucosa postprandial 250 200 150 Glucosa en ayunas 100 50 -15 -10 -5 0 5 Inicio de la diabetes 10 Años 15 20 25 30 GPA=glucosa plasmática en ayunas; ITG=intolerancia a la glucosa. Representación del curso en el tiempo y la función. Kendall DM et al. Am J Med. 2009; 122(6 A): S 37 -S 50.
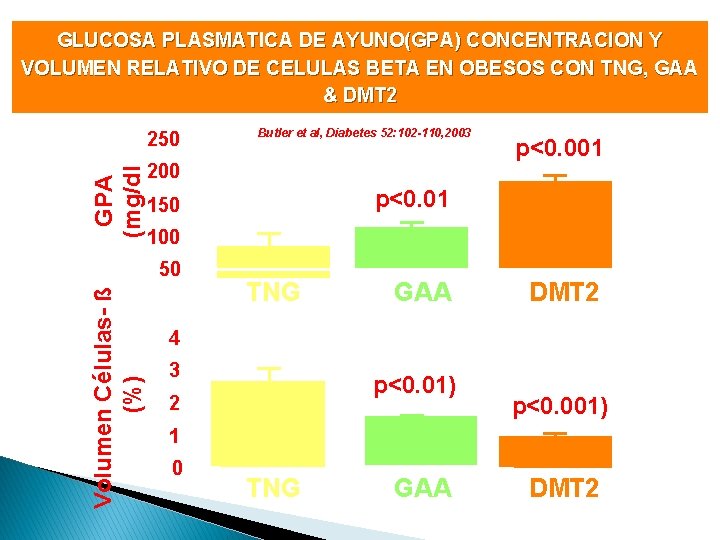
GLUCOSA PLASMATICA DE AYUNO(GPA) CONCENTRACION Y VOLUMEN RELATIVO DE CELULAS BETA EN OBESOS CON TNG, GAA & DMT 2 GPA (mg/dl) 250 200 p<0. 001 p<0. 01 150 100 50 Volumen Células- ß (%) Butler et al, Diabetes 52: 102 -110, 2003 TNG GAA DMT 2 4 3 p<0. 01) 2 p<0. 001) 1 0 TNG GAA DMT 2

Islotes de Langerhans Normal Diabético

Diagnóstico Clínico � Asintomáticos � Presencia de síntomas de hiperglucemia ◦ ◦ ◦ Poliuria Polidipsia Polifagia Pérdida de peso Visión borrosa � Alteraciones de la conciencia � Mal estado general � Infecciones urinarias, vaginales y peridontales repetición � Síntomas inespecíficos � Letargia � Fatiga � Somnolencia � Incontinencia urinaria � Vértigo
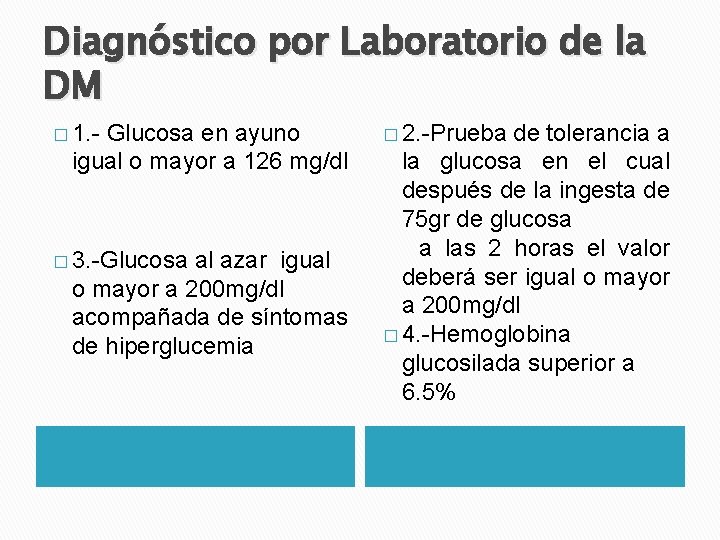
Diagnóstico por Laboratorio de la DM � 1. - Glucosa en ayuno igual o mayor a 126 mg/dl � 3. -Glucosa al azar igual o mayor a 200 mg/dl acompañada de síntomas de hiperglucemia � 2. -Prueba de tolerancia a la glucosa en el cual después de la ingesta de 75 gr de glucosa a las 2 horas el valor deberá ser igual o mayor a 200 mg/dl � 4. -Hemoglobina glucosilada superior a 6. 5%

TX DE LA DIABETES EDUCACIÓN ACTIVIDADES PARA EL AUTOCUIDADO Conocimiento de las metas de control Automonitoreo de la glucosa sanguínea Adherencia al tratamiento Cambios en el estilo de vida suspensión del tabaquismo alimentación saludable actividad física Diabetes Care Volume 37, Supplement 1, January 2014

TRATAMIENTO NO FARMACOLOGICO

TRATAMIENTO DE LA DM 2 Dieta: • Calorías de acuerdo a peso ideal • 50 a 60% de carbohidratos <10% simples • 15% de proteínas • 25 a 35% de lípidos • Alta en fibra • Sodio <2300 mg/día • 1500 mg/día en HAS + DM Diabetes Care Volume 37, Supplement 1, January 2014

TRATAMIENTO DE LA DM 2 � Limitar consumo de OH: 1 bebida al día o menos para las mujeres y 2 bebidas al día o menos para los hombres. � No se recomienda el suplemento sistemático de antioxidantes (vitaminas E, C y caroteno) debido a la falta de pruebas de su eficacia y la preocupación de su seguridad a largo plazo. Diabetes Care Volume 37, Supplement 1, January 2014

TRATAMIENTO DE LA DM 2 � Evaluación psicológica y de la situación social � antecedentes psiquiátricos. � Cuando el autocontrol es malo o pobre, considerar la detección de los problemas psicosociales como la depresión y la angustia relacionada con la diabetes, la ansiedad, los trastornos de la alimentación y el deterioro cognitivo. � Aconsejar a todos los pacientes que dejen de fumar o usar productor derivados del tabaco. Diabetes Care Volume 37, Supplement 1, January 2014

TRATAMIENTO DE LA DM 2 Ejercicio aeróbico 15 a 30 min 3 a 5 veces/semana 45 a 60 min 5 a 7 veces/ semana 2 horas después de alimentos 10 minutos de calentamiento 10 minutos de enfriamiento Diabetes Care Volume 37, Supplement 1, January 2014

TRATAMIENTO FARMACOLOGICO

Tratamientos para la DM 2: según el sitio de acción Inhibidores de la glucosidasa Disminuye la digestión de los CHOS Incretinas Retrasa el vaciamiento gástrico Tiazolidinedionas ↑ Captación de glucosa ↓ producción de AG Libres DPP 4 = Dipeptidyl peptidase 4; FFA = free fatty acids Secretagogos Estimula la secreción de Incretinas Insulina Inhibidores de DPP 4 ↑ secreción de insulina ↓ secreción de glucagón Metformina Tiazolidinedionas ↑ captación de la glucosa Metformina Tiazolidinedionas Disminuyen la producción de glucosa hepática Adapted from Saltiel AR, et al. Diabetes 1996; 45: 1661– 9; Physicians’ Desk Reference. 59 th ed. Montvale, NJ: Thompson PDR, 2005: 2933; Drucker DJ. Mol Endocrinol 2003; 17: 161– 71
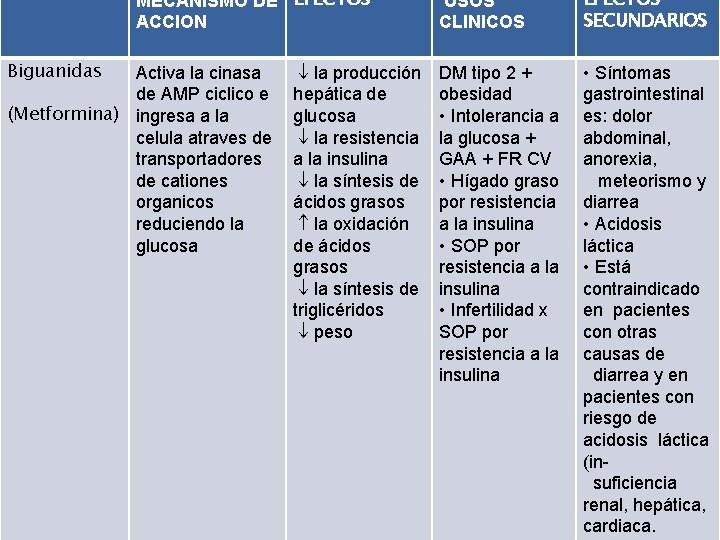
MECANISMO DE EFECTOS ACCION Biguanidas Activa la cinasa de AMP ciclico e (Metformina) ingresa a la celula atraves de transportadores de cationes organicos reduciendo la glucosa la producción hepática de glucosa la resistencia a la insulina la síntesis de ácidos grasos la oxidación de ácidos grasos la síntesis de triglicéridos peso USOS CLINICOS EFECTOS SECUNDARIOS DM tipo 2 + obesidad • Intolerancia a la glucosa + GAA + FR CV • Hígado graso por resistencia a la insulina • SOP por resistencia a la insulina • Infertilidad x SOP por resistencia a la insulina • Síntomas gastrointestinal es: dolor abdominal, anorexia, meteorismo y diarrea • Acidosis láctica • Está contraindicado en pacientes con otras causas de diarrea y en pacientes con riesgo de acidosis láctica (insuficiencia renal, hepática, cardiaca.

SECRETAGOGOS SULFONILUREAS Y NO SULFONILUREAS SULFONILUR EAS Tolbutamida Glipizida Gliclazida Glimepirida NO SULFONILUREAS Repaglinida (derivado del ácido benzoico) Nateglinida (derivado de la fenilalanina AUMENTAN LA SECRECIÓN DE INSULINA

SECRETAGOGOS EFECTOS SECUNDARIOS Hipoglucemia Aumento de peso (2 a 5 kg) Rash Hiponatremia Principios de Medicina Interna Autores: Harrison & Fauci, Editorial: Mcgraw-Hill Interamericana, 18º Edición - Año 2012 2968 -3002
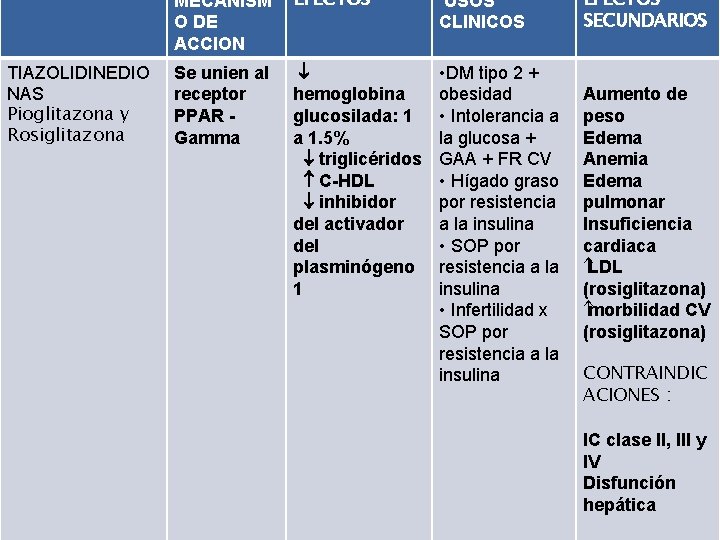
TIAZOLIDINEDIO NAS Pioglitazona y Rosiglitazona MECANISM O DE ACCION EFECTOS USOS CLINICOS Se unien al receptor PPAR Gamma hemoglobina glucosilada: 1 a 1. 5% triglicéridos C-HDL inhibidor del activador del plasminógeno 1 • DM tipo 2 + obesidad • Intolerancia a la glucosa + GAA + FR CV • Hígado graso por resistencia a la insulina • SOP por resistencia a la insulina • Infertilidad x SOP por resistencia a la insulina EFECTOS SECUNDARIOS Aumento de peso Edema Anemia Edema pulmonar Insuficiencia cardiaca LDL (rosiglitazona) morbilidad CV (rosiglitazona) CONTRAINDIC ACIONES : IC clase II, III y IV Disfunción hepática

INHIBIDORES DE LA 1 GLUCOSIDASA Disacáridos b a c t e r i a s 1 G monosacárid os monosacáridos 2 monosacáridos absorción RETARDAN ABSORCIÓN DE GLUCOSA http: //bioquimican 4 med. wikispaces. com/
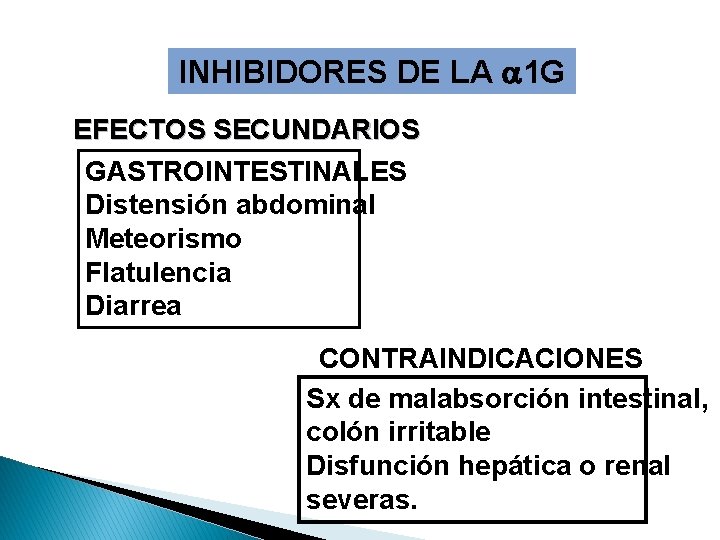
INHIBIDORES DE LA 1 G EFECTOS SECUNDARIOS GASTROINTESTINALES Distensión abdominal Meteorismo Flatulencia Diarrea CONTRAINDICACIONES Sx de malabsorción intestinal, colón irritable Disfunción hepática o renal severas.

QUELANTES DE LOS ACIDOS BILIARES • Colesevelam • Mecanismo desconocido • Disminuye A 1 C en 0. 5% • Desventajas: estreñimiento, dispepsia, dolor abdominal , nausea, aumenta triglicéridos, interfiere con la absorción de otros fármacos. • Contraindicaciones: Triglicéridos en plasma aumentados. Principios de Medicina Interna Autores: Harrison & Fauci, Editorial: Mcgraw-

INHIBIDORES DE LA DIPEPTIDIL-PEPTIDASA IV • Prolonga la acción de la GLP 1 endógena • Ejemplos: Sitagliptina, Vildagliptina, Saxagliptina, linagliptina, alogliptina. • Disminución de 0. 5 a 0. 8 % de AC 1 • No causan hipoglucemias • Disminuir la dosis en caso de nefropatías (exc linagliptina). • Se han reportado casos de pancreatitis
http: //bioquimican 4 med. wikispaces. com/

AGONISTAS DEL RECEPTOR GLP-1 Exenatida y Liraglutida, Lixizenatide Efecto mimetizador del GLP 1 Se une al receptor del GLP 1 Aumenta la secreción de insulina Principios de Medicina Interna Autores: Harrison & Fauci, Editorial: Mcgraw-Hill Interamericana, 18ºvaciamiento Edición - Año 2012 2968 Retrasa el -3002 gástrico
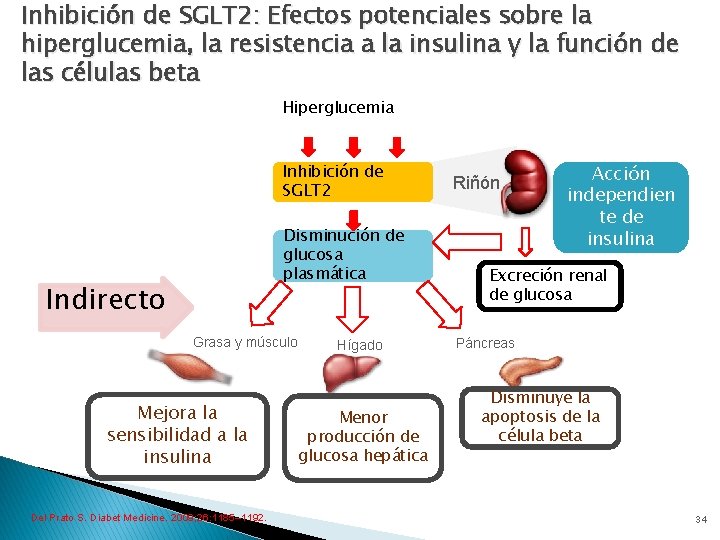
Inhibición de SGLT 2: Efectos potenciales sobre la hiperglucemia, la resistencia a la insulina y la función de las células beta Hiperglucemia Inhibición de SGLT 2 Disminución de glucosa plasmática Indirecto Grasa y músculo Mejora la sensibilidad a la insulina Del Prato S. Diabet Medicine. 2009; 26: 1185– 1192. Hígado Menor producción de glucosa hepática Riñón Acción independien te de insulina Excreción renal de glucosa Páncreas Disminuye la apoptosis de la célula beta 34
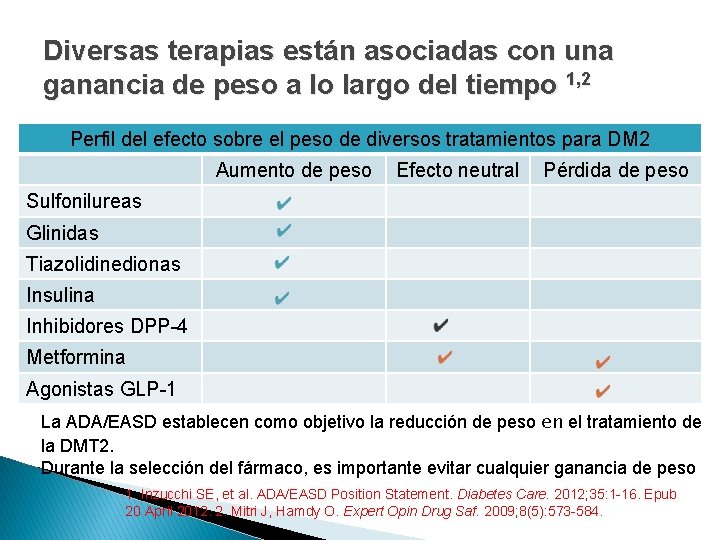
Diversas terapias están asociadas con una ganancia de peso a lo largo del tiempo 1, 2 Perfil del efecto sobre el peso de diversos tratamientos para DM 2 Aumento de peso Efecto neutral Pérdida de peso Sulfonilureas Glinidas Tiazolidinedionas Insulina Inhibidores DPP-4 Metformina Agonistas GLP-1 La ADA/EASD establecen como objetivo la reducción de peso en el tratamiento de la DMT 2. Durante la selección del fármaco, es importante evitar cualquier ganancia de peso 1. Inzucchi SE, et al. ADA/EASD Position Statement. Diabetes Care. 2012; 35: 1 -16. Epub 20 April 2012. 2. Mitri J, Hamdy O. Expert Opin Drug Saf. 2009; 8(5): 573 -584.
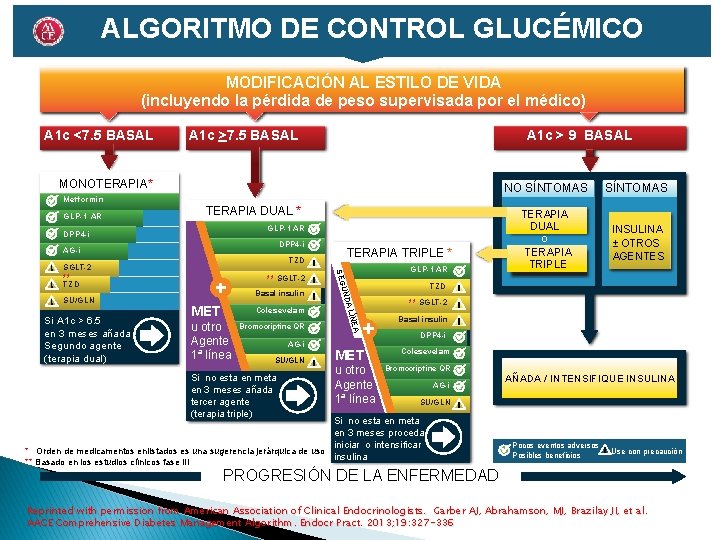
ALGORITMO DE CONTROL GLUCÉMICO MODIFICACIÓN AL ESTILO DE VIDA (incluyendo la pérdida de peso supervisada por el médico) A 1 c <7. 5 BASAL A 1 c > 9 BASAL MONOTERAPIA* Metformin GLP-1 AR TERAPIA DUAL * GLP-1 AR DPP 4 -i AG-i TZD MET Colesevelam Bromocriptine QR AG-i SU/GLN Si no esta en meta en 3 meses añada tercer agente (terapia triple) A u otro Agente 1ª línea SÍNTOMAS TERAPIA DUAL o TERAPIA TRIPLE INSULINA ± OTROS AGENTES TZD LÍNE Si A 1 c > 6. 5 en 3 meses añada Segundo agente (terapia dual) Basal insulin GLP-1 AR NDA SU/GLN ** SGLT-2 TERAPIA TRIPLE * U SEG SGLT-2 ** TZD NO SÍNTOMAS MET u otro Agente 1ª línea ** SGLT-2 Basal insulin DPP 4 -i Colesevelam Bromocriptine QR AG-i AÑADA / INTENSIFIQUE INSULINA SU/GLN Si no esta en meta en 3 meses proceda iniciar o intensificar * Orden de medicamentos enlistados es una sugerencia jerárquica de uso insulina ** Basado en los estudios clínicos fase III Pocos eventos adversos Posibles beneficios Use con precaución PROGRESIÓN DE LA ENFERMEDAD Reprinted with permission from American Association of Clinical Endocrinologists. Garber AJ, Abrahamson, MJ, Brazilay JI, et al. AACE Comprehensive Diabetes Management Algorithm. Endocr Pract. 2013; 19: 327 -336
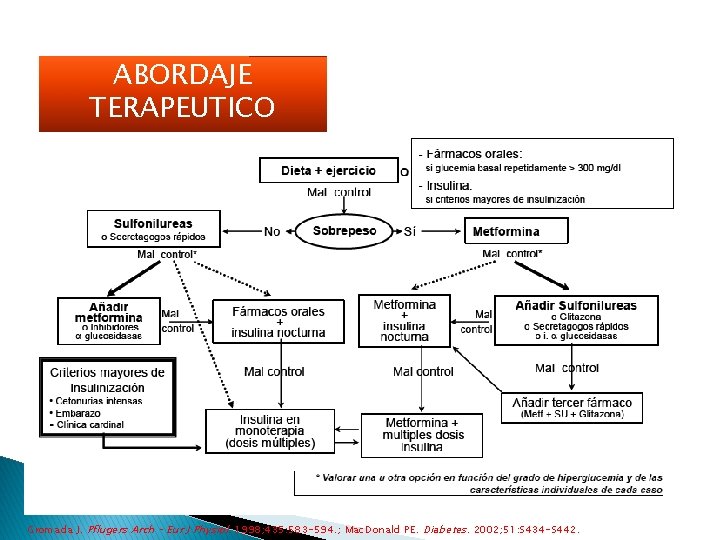
ABORDAJE TERAPEUTICO Gromada J. Pflugers Arch – Eur J Physiol. 1998; 435: 583 -594. ; Mac. Donald PE. Diabetes. 2002; 51: S 434 -S 442.
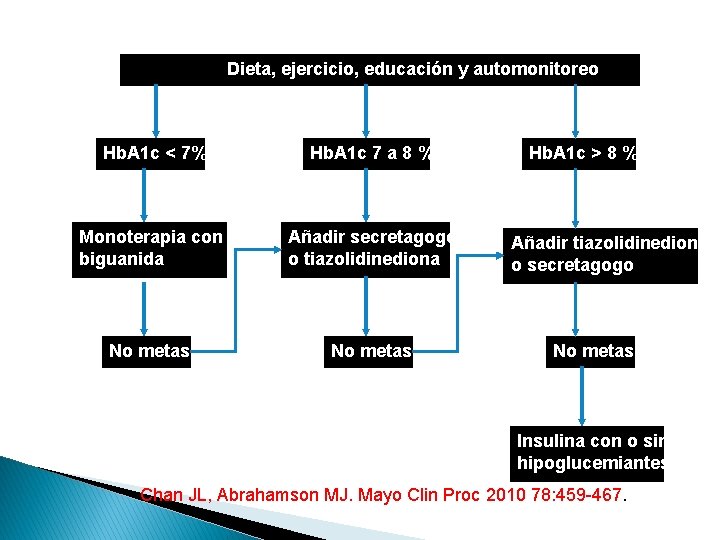
Dieta, ejercicio, educación y automonitoreo Hb. A 1 c < 7% Hb. A 1 c 7 a 8 % Monoterapia con biguanida Añadir secretagogo o tiazolidinediona No metas Hb. A 1 c > 8 % Añadir tiazolidinediona o secretagogo No metas Insulina con o sin hipoglucemiantes Chan JL, Abrahamson MJ. Mayo Clin Proc 2010 78: 459 -467.
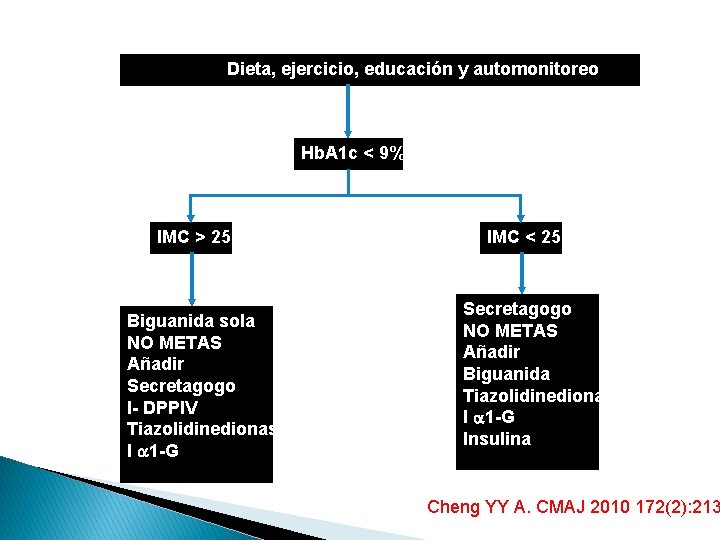
Dieta, ejercicio, educación y automonitoreo Hb. A 1 c < 9% IMC > 25 Biguanida sola NO METAS Añadir Secretagogo I- DPPIV Tiazolidinedionas I 1 -G IMC < 25 Secretagogo NO METAS Añadir Biguanida Tiazolidinediona I 1 -G Insulina Cheng YY A. CMAJ 2010 172(2): 213
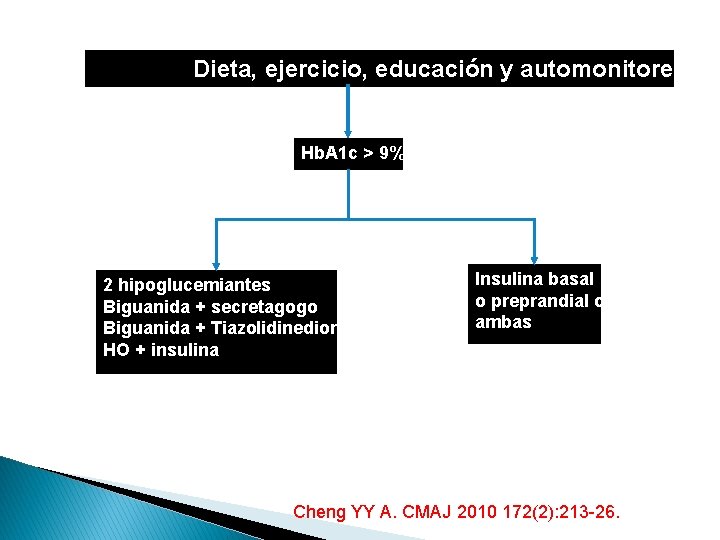
Dieta, ejercicio, educación y automonitoreo Hb. A 1 c > 9% 2 hipoglucemiantes Biguanida + secretagogo Biguanida + Tiazolidinediona HO + insulina Insulina basal o preprandial o ambas Cheng YY A. CMAJ 2010 172(2): 213 -26.
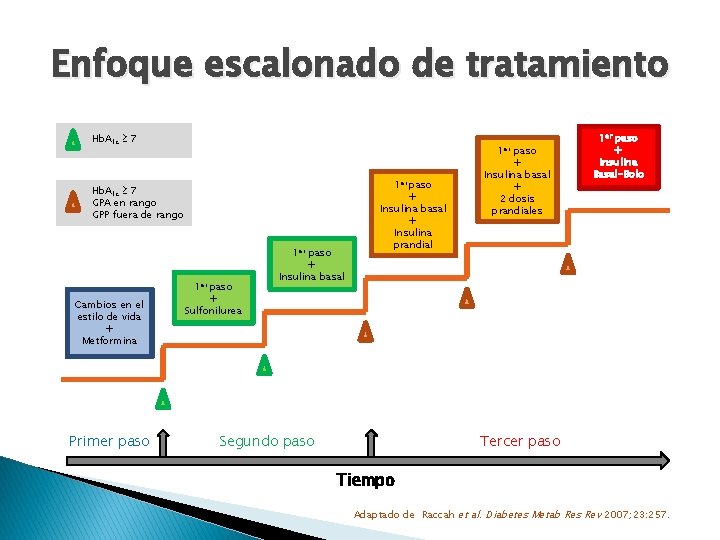
Enfoque escalonado de tratamiento Hb. A 1 c 7 1 er Hb. A 1 c 7 GPA en rango GPP fuera de rango Cambios en el estilo de vida + Metformina Primer paso 1 er paso + Sulfonilurea 1 er paso + Insulina basal + Insulina prandial Segundo paso + Insulina basal + 2 dosis prandiales 1 er paso + Insulina Basal-Bolo Tercer paso Tiempo Adaptado de Raccah et al. Diabetes Metab Res Rev 2007; 23: 257.
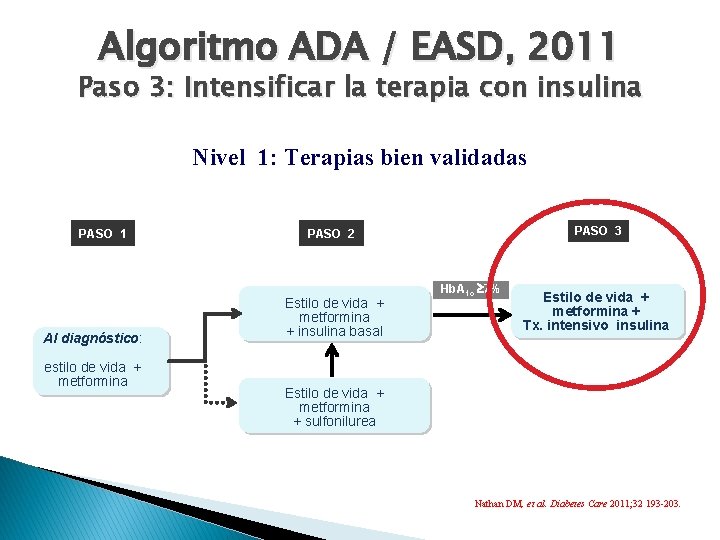
Algoritmo ADA / EASD, 2011 Paso 3: Intensificar la terapia con insulina Nivel 1: Terapias bien validadas PASO 1 Al diagnóstico: estilo de vida + metformina PASO 3 PASO 2 Estilo de vida + metformina + insulina basal Hb. A 1 c 7% Estilo de vida + metformina + Tx. intensivo insulina Estilo de vida + metformina + sulfonilurea Nathan DM, et al. Diabetes Care 2011; 32 193 -203.
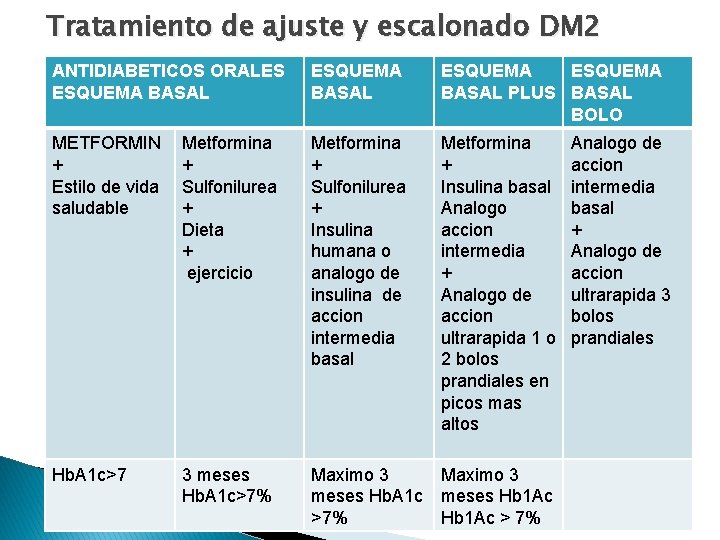
Tratamiento de ajuste y escalonado DM 2 ANTIDIABETICOS ORALES ESQUEMA BASAL PLUS BASAL BOLO METFORMIN + Estilo de vida saludable Metformina + Sulfonilurea + Dieta + ejercicio Metformina + Sulfonilurea + Insulina humana o analogo de insulina de accion intermedia basal Metformina + Insulina basal Analogo accion intermedia + Analogo de accion ultrarapida 1 o 2 bolos prandiales en picos mas altos Hb. A 1 c>7 3 meses Hb. A 1 c>7% Maximo 3 meses Hb. A 1 c meses Hb 1 Ac >7% Hb 1 Ac > 7% Analogo de accion intermedia basal + Analogo de accion ultrarapida 3 bolos prandiales
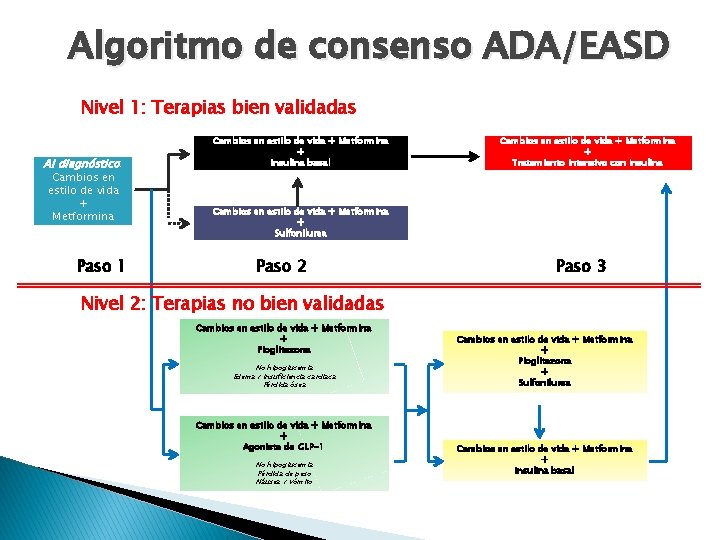
Algoritmo de consenso ADA/EASD Nivel 1: Terapias bien validadas Al diagnóstico: Cambios en estilo de vida + Metformina Paso 1 Cambios en estilo de vida + Metformina + Insulina basal Cambios en estilo de vida + Metformina + Tratamiento intensivo con Insulina Cambios en estilo de vida + Metformina + Sulfonilurea Paso 2 Paso 3 Nivel 2: Terapias no bien validadas Cambios en estilo de vida + Metformina + Pioglitazona No hipoglucemia Edema / Insuficiencia cardiaca Pérdida ósea Cambios en estilo de vida + Metformina + Agonista de GLP-1 No hipoglucemia Pérdida de peso Náusea / Vómito Cambios en estilo de vida + Metformina + Pioglitazona + Sulfonilurea Cambios en estilo de vida + Metformina + Insulina basal
Diabetes Care Volume 37, Supplement 1 S 14 -S 80, January 2014

Descubrimiento de la insulina Best, Banting y su perro diabético, 1922
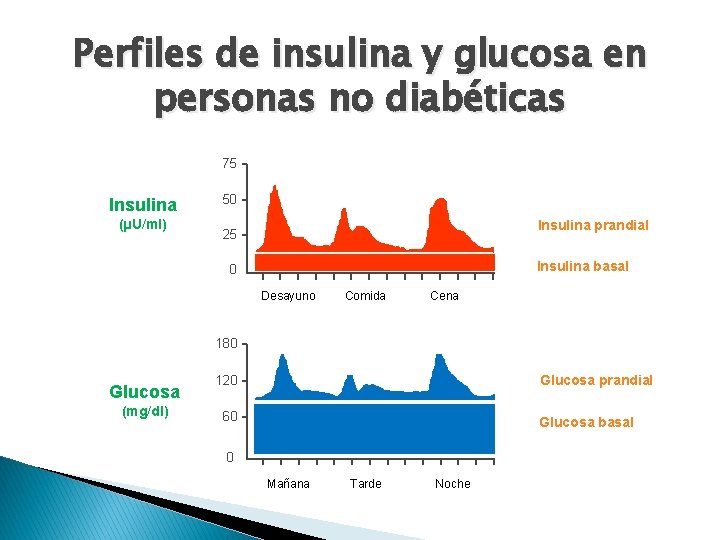
Perfiles de insulina y glucosa en personas no diabéticas 75 Insulina (µU/ml) 50 Insulina prandial 25 Insulina basal 0 Desayuno Comida Cena 180 Glucosa (mg/dl) Glucosa prandial 120 60 Glucosa basal 0 Mañana Tarde Noche
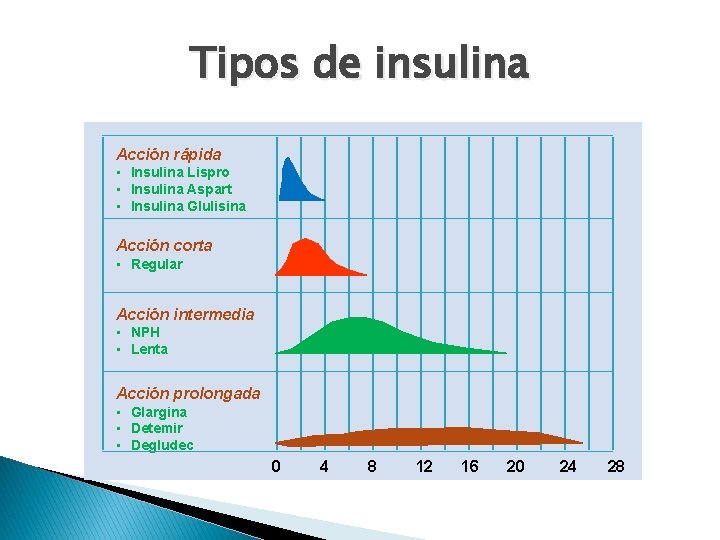
Tipos de insulina Acción rápida • Insulina Lispro • Insulina Aspart • Insulina Glulisina Acción corta • Regular Acción intermedia • NPH • Lenta Acción prolongada • Glargina • Detemir • Degludec 0 4 8 12 16 20 24 28

Análogos de insulina n De acción rápida n n Modificación de la molécula por cambios de residuos de aminoácidos con técnica recombinante n Insulina Lispro (Humalog ) n Insulina Aspart (Novorapid ) n Insulina Glulisina (Shorant®) De acción prolongada n Por modificación de la estructura n Insulina Glargina (Lantus®) n Insulina Detemir (Levemir®) n Insuina Degludec (Tresiba®)
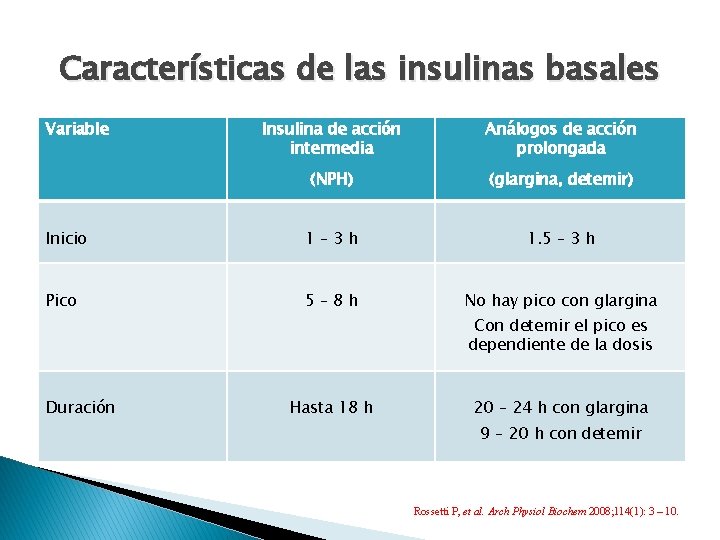
Características de las insulinas basales Variable Insulina de acción intermedia Análogos de acción prolongada (NPH) (glargina, detemir) Inicio 1– 3 h 1. 5 – 3 h Pico 5– 8 h No hay pico con glargina Con detemir el pico es dependiente de la dosis Duración Hasta 18 h 20 – 24 h con glargina 9 – 20 h con detemir Rossetti P, et al. Arch Physiol Biochem 2008; 114(1): 3 – 10.
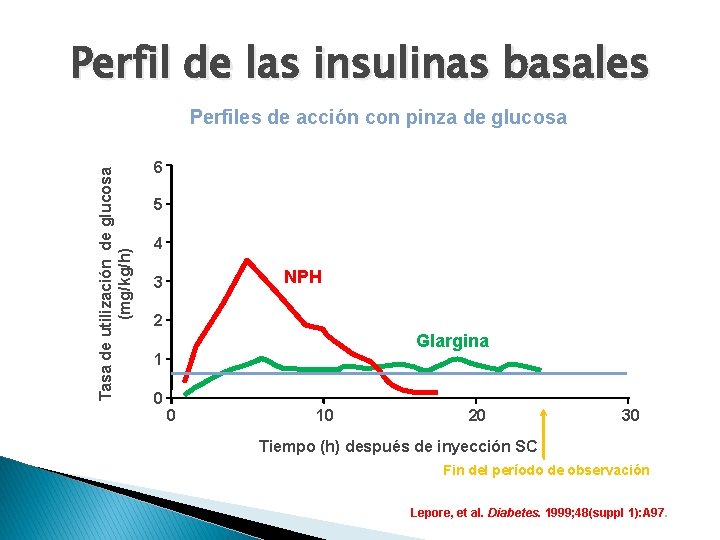
Perfil de las insulinas basales Tasa de utilización de glucosa (mg/kg/h) Perfiles de acción con pinza de glucosa 6 5 4 NPH 3 2 Glargina 1 0 0 10 20 30 Tiempo (h) después de inyección SC Fin del período de observación Lepore, et al. Diabetes. 1999; 48(suppl 1): A 97.
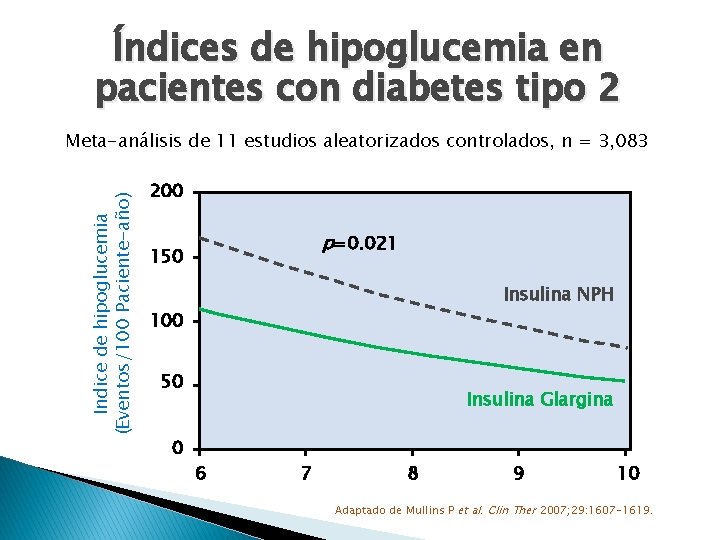
Índices de hipoglucemia en pacientes con diabetes tipo 2 Indice de hipoglucemia (Eventos/100 Paciente-año) Meta-análisis de 11 estudios aleatorizados controlados, n = 3, 083 200 p=0. 021 150 Insulina NPH 100 50 0 Insulina Glargina 6 7 8 9 10 Adaptado de Mullins P et al. Clin Ther 2007; 29: 1607 -1619.
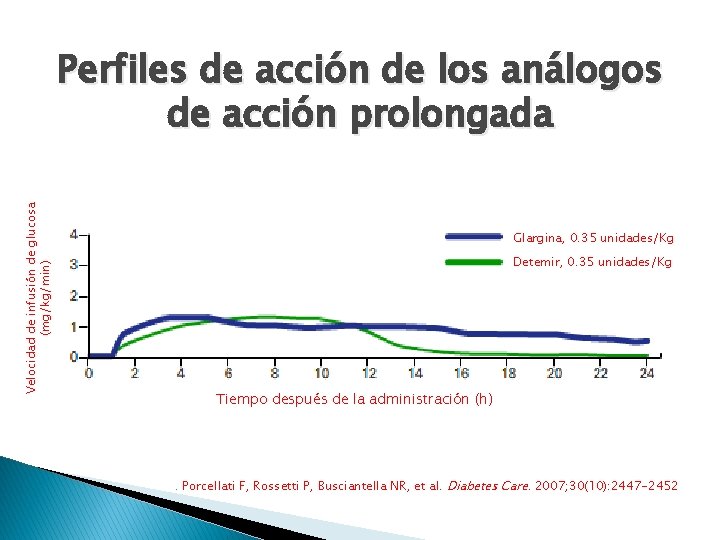
Velocidad de infusión de glucosa (mg/kg/min) Perfiles de acción de los análogos de acción prolongada Glargina, 0. 35 unidades/Kg Detemir, 0. 35 unidades/Kg Tiempo después de la administración (h) . Porcellati F, Rossetti P, Busciantella NR, et al. Diabetes Care. 2007; 30(10): 2447 -2452

Diferencias entre insulina humana basal y análogos de insulina basal • Comparados con la insulina humana, los análogos de insulina basal: • Tienen un perfil de acción más fisiológico • Tienen menor variabilidad • Reducen el riesgo de hipoglucemia • Están asociados con menor ganancia de peso Adaptado de Tibaldi J, y Rakel R, Int J Clin Pract 2007; 61: 633– 44. Adaptado de Choe C, et al. J Natl Med Assoc 2007; 99: 357– 67.
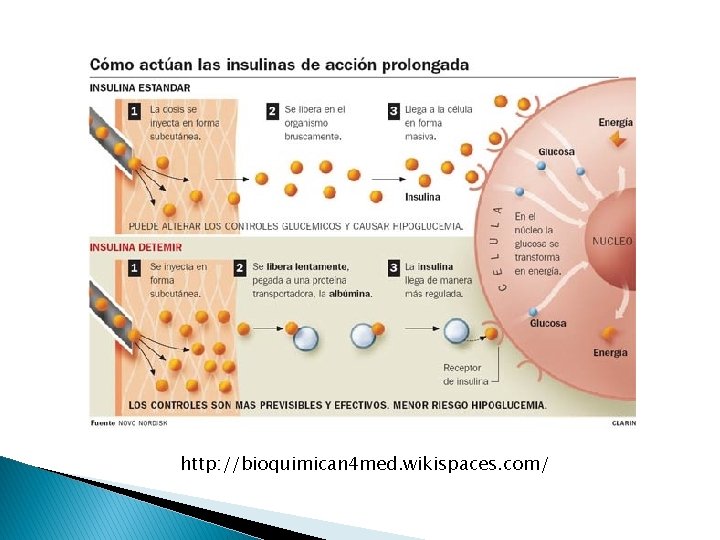
http: //bioquimican 4 med. wikispaces. com/
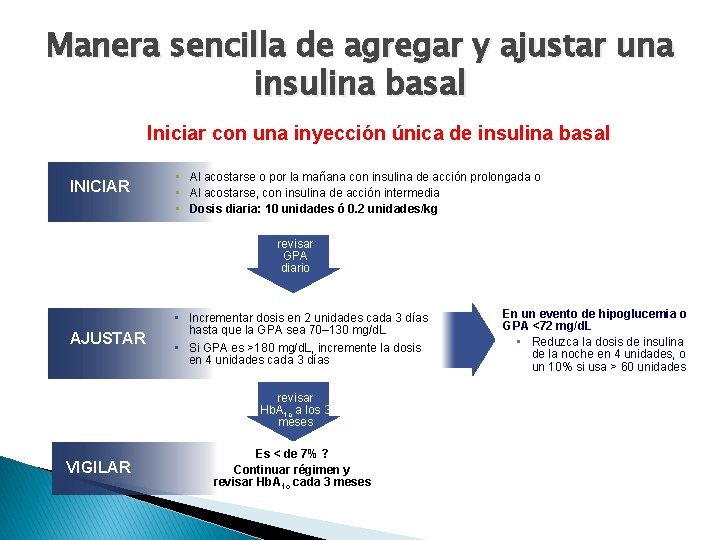
Manera sencilla de agregar y ajustar una insulina basal Iniciar con una inyección única de insulina basal INICIAR • Al acostarse o por la mañana con insulina de acción prolongada o • Al acostarse, con insulina de acción intermedia • Dosis diaria: 10 unidades ó 0. 2 unidades/kg revisar GPA diario AJUSTAR • Incrementar dosis en 2 unidades cada 3 días hasta que la GPA sea 70– 130 mg/d. L • Si GPA es >180 mg/d. L, incremente la dosis en 4 unidades cada 3 días revisar Hb. A 1 c a los 3 meses VIGILAR Es < de 7% ? Continuar régimen y revisar Hb. A 1 c cada 3 meses En un evento de hipoglucemia o GPA <72 mg/d. L • Reduzca la dosis de insulina de la noche en 4 unidades, o un 10% si usa > 60 unidades
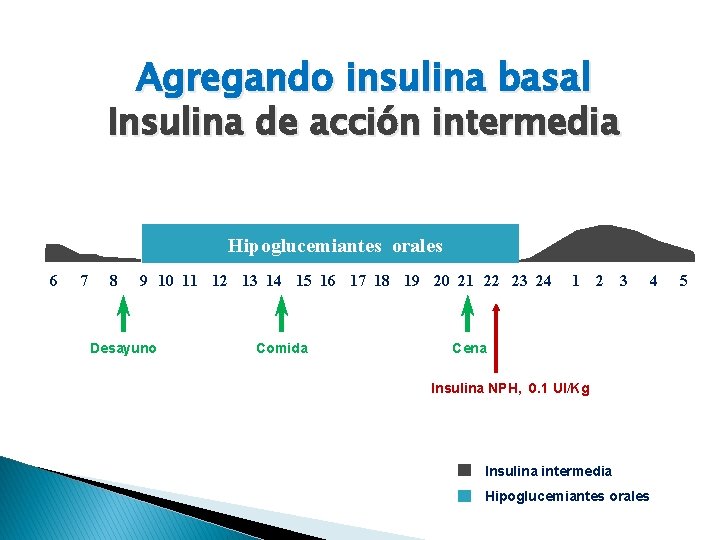
Agregando insulina basal Insulina de acción intermedia Hipoglucemiantes orales 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 Desayuno Comida 1 2 3 4 Cena Insulina NPH, 0. 1 UI/Kg Insulina intermedia Hipoglucemiantes orales 5
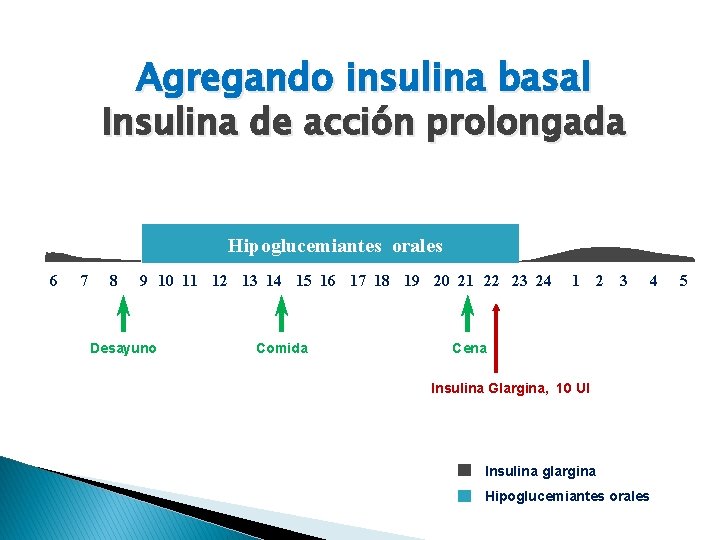
Agregando insulina basal Insulina de acción prolongada Hipoglucemiantes orales 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 Desayuno Comida 1 2 3 4 Cena Insulina Glargina, 10 UI Insulina glargina Hipoglucemiantes orales 5
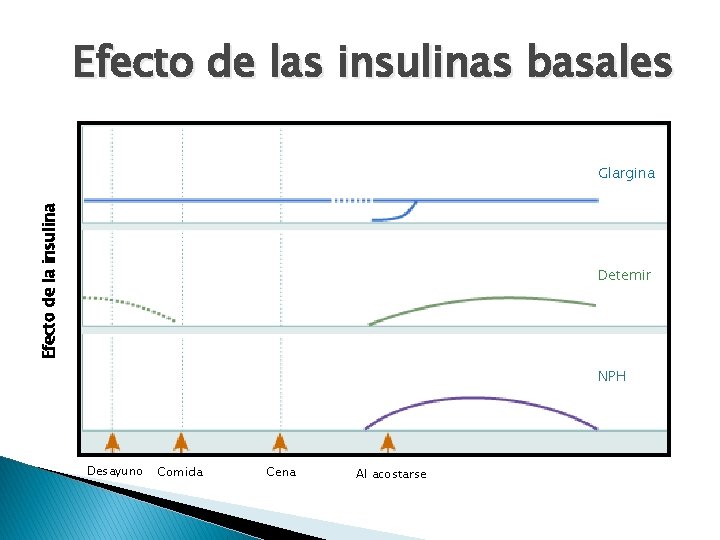
Efecto de las insulinas basales Efecto de la insulina Glargina Detemir NPH Desayuno Comida Cena Al acostarse
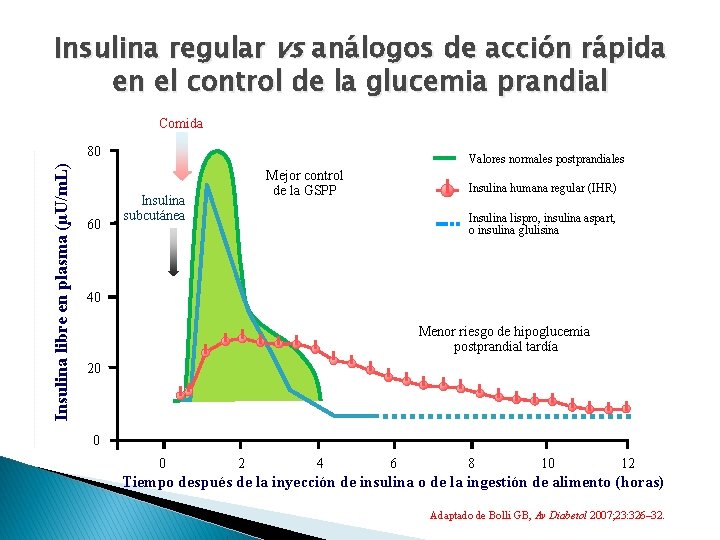
Insulina regular vs análogos de acción rápida en el control de la glucemia prandial Comida Insulina libre en plasma (µU/m. L) 80 60 Valores normales postprandiales Mejor control de la GSPP Insulina subcutánea Insulina humana regular (IHR) Insulina lispro, insulina aspart, o insulina glulisina 40 Menor riesgo de hipoglucemia postprandial tardía 20 0 0 2 4 6 8 10 12 Tiempo después de la inyección de insulina o de la ingestión de alimento (horas) Adaptado de Bolli GB, Av Diabetol 2007; 23: 326– 32.

Hb. A 1 c 7% = Llamado a la Acción Nathan DM, et al. Diabetes Care 2009; 32 193 -203.
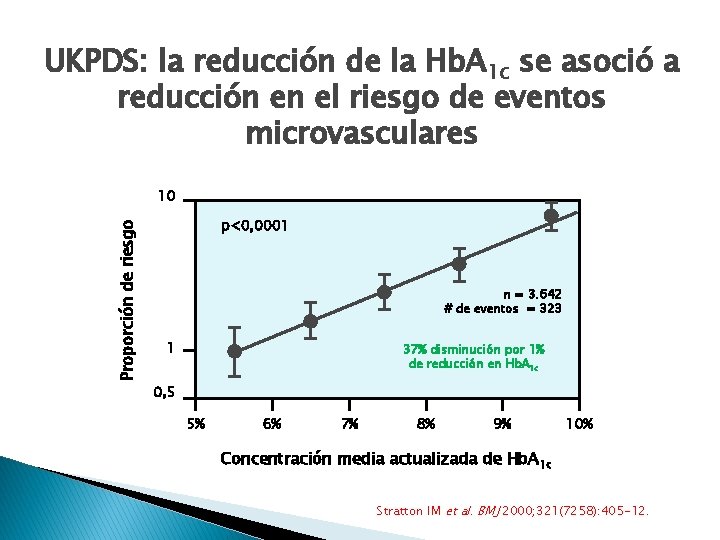
UKPDS: la reducción de la Hb. A 1 c se asoció a reducción en el riesgo de eventos microvasculares Proporción de riesgo 10 p<0, 0001 n = 3. 642 # de eventos = 323 1 37% disminución por 1% de reducción en Hb. A 1 c 0, 5 5% 6% 7% 8% 9% 10% Concentración media actualizada de Hb. A 1 c Stratton IM et al. BMJ 2000; 321(7258): 405 -12.
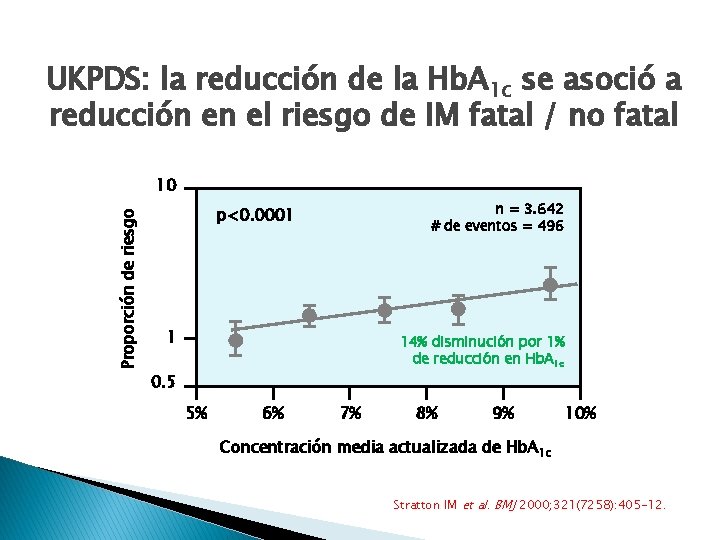
UKPDS: la reducción de la Hb. A 1 c se asoció a reducción en el riesgo de IM fatal / no fatal Proporción de riesgo 10 n = 3. 642 # de eventos = 496 p<0. 0001 1 14% disminución por 1% de reducción en Hb. A 1 c 0. 5 5% 6% 7% 8% 9% 10% Concentración media actualizada de Hb. A 1 c Stratton IM et al. BMJ 2000; 321(7258): 405 -12.
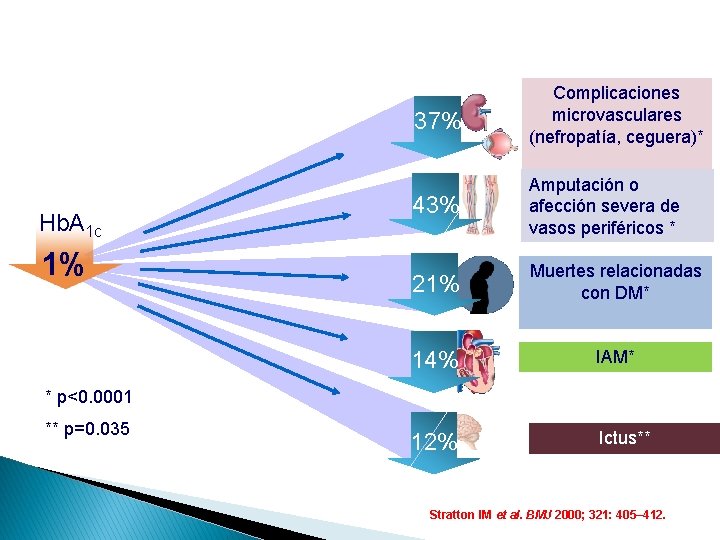
Hb. A 1 c 1% 37% Complicaciones microvasculares (nefropatía, ceguera)* 43% Amputación o afección severa de vasos periféricos * 21% Muertes relacionadas con DM* 14% IAM* 12% Ictus** * p<0. 0001 ** p=0. 035 Stratton IM et al. BMJ 2000; 321: 405– 412.
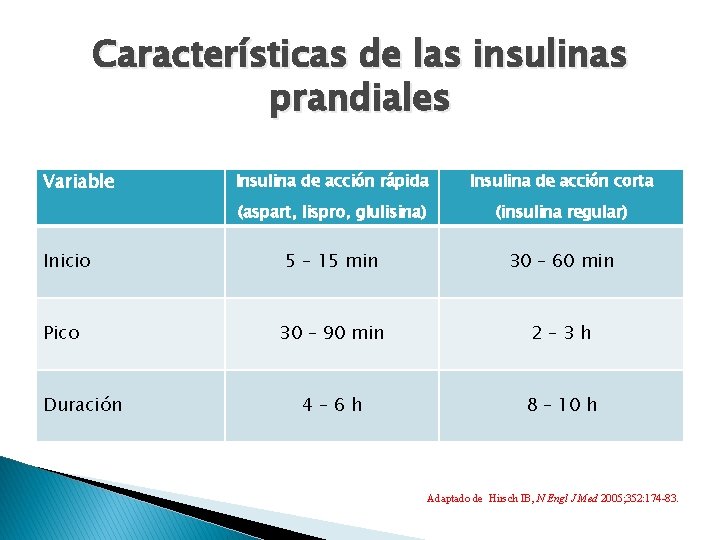
Características de las insulinas prandiales Variable Inicio Pico Duración Insulina de acción rápida Insulina de acción corta (aspart, lispro, glulisina) (insulina regular) 5 – 15 min 30 – 60 min 30 – 90 min 2– 3 h 4– 6 h 8 – 10 h Adaptado de Hirsch IB, N Engl J Med 2005; 352: 174 -83.
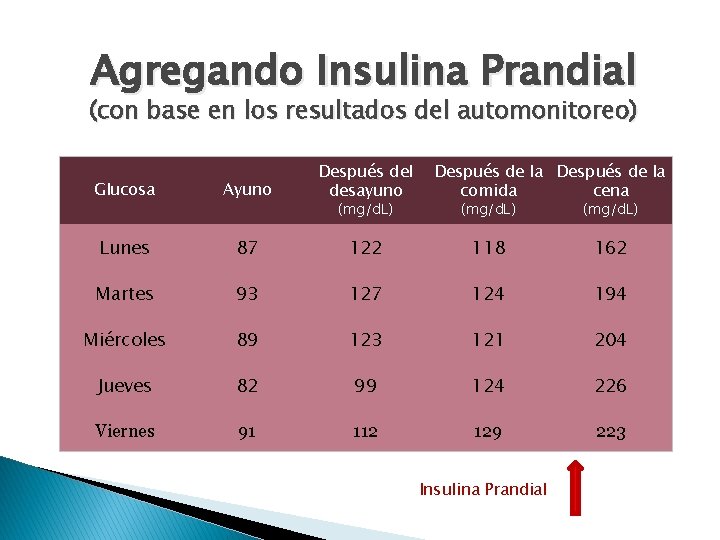
Agregando Insulina Prandial (con base en los resultados del automonitoreo) Glucosa Ayuno Después del desayuno Lunes 87 Martes (mg/d. L) Después de la comida cena (mg/d. L) 122 118 162 93 127 124 194 Miércoles 89 123 121 204 Jueves 82 99 124 226 Viernes 91 112 129 223 Insulina Prandial
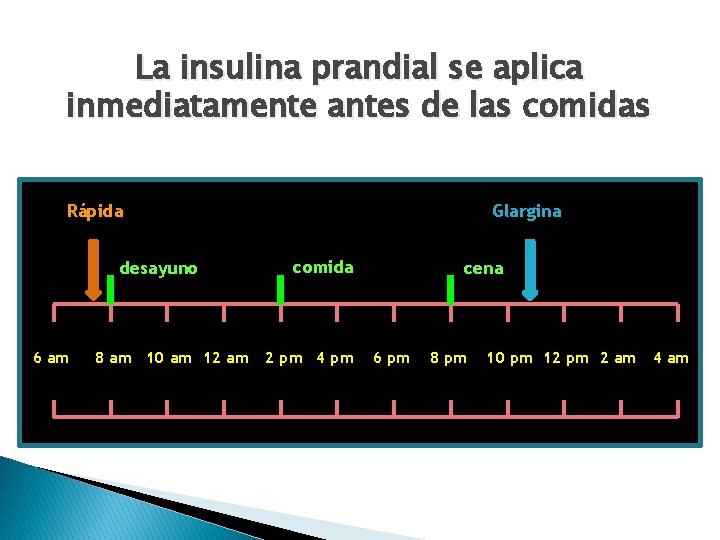
La insulina prandial se aplica inmediatamente antes de las comidas Rápida desayuno 6 am 8 am 10 am 12 am Glargina comida 2 pm 4 pm cena 6 pm 8 pm 10 pm 12 pm 2 am 4 am
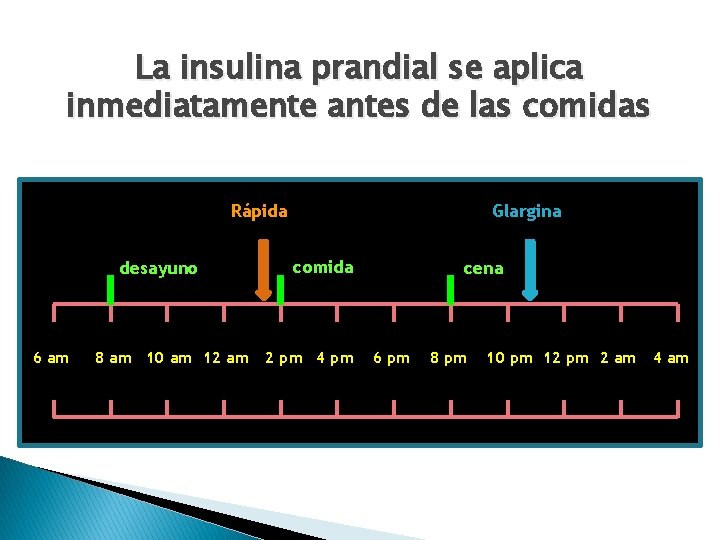
La insulina prandial se aplica inmediatamente antes de las comidas Glargina Rápida desayuno 6 am 8 am 10 am 12 am comida 2 pm 4 pm cena 6 pm 8 pm 10 pm 12 pm 2 am 4 am
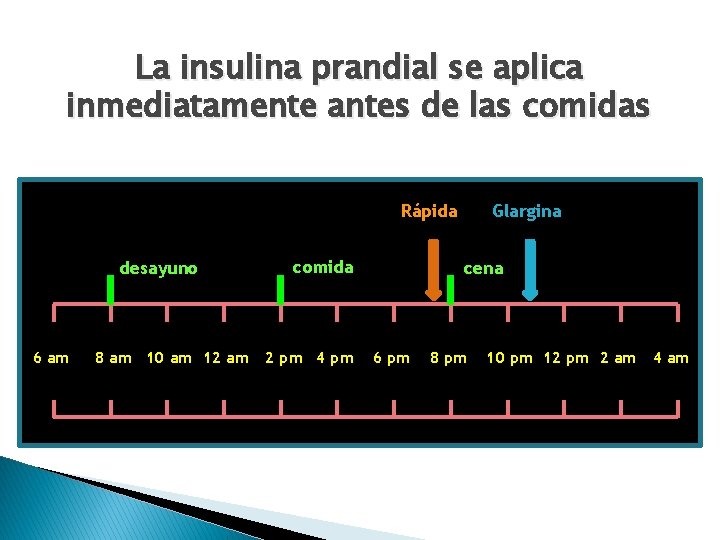
La insulina prandial se aplica inmediatamente antes de las comidas Rápida desayuno 6 am 8 am 10 am 12 am comida 2 pm 4 pm Glargina cena 6 pm 8 pm 10 pm 12 pm 2 am 4 am
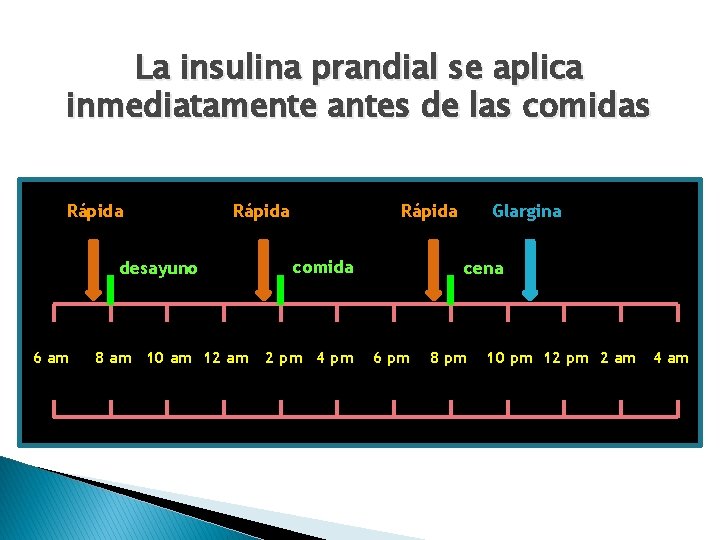
La insulina prandial se aplica inmediatamente antes de las comidas Rápida desayuno 6 am 8 am 10 am 12 am Glargina Rápida comida 2 pm 4 pm cena 6 pm 8 pm 10 pm 12 pm 2 am 4 am
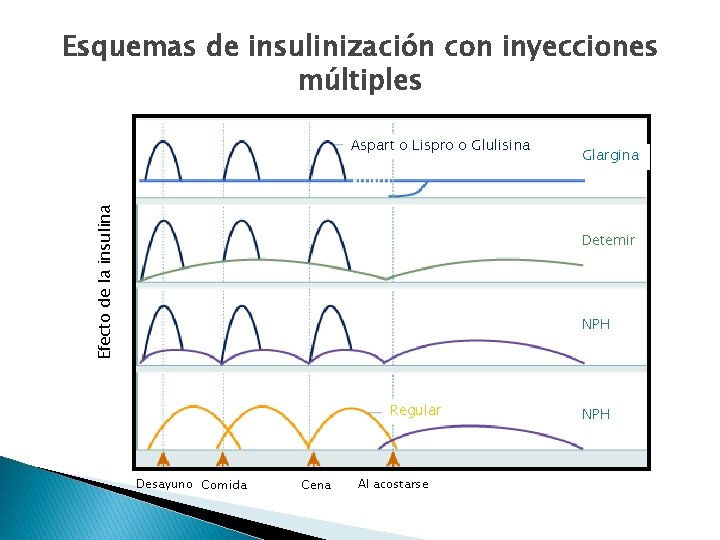
Esquemas de insulinización con inyecciones múltiples Efecto de la insulina Aspart o Lispro o Glulisina Glargina Detemir NPH Regular Desayuno Comida Cena Al acostarse NPH
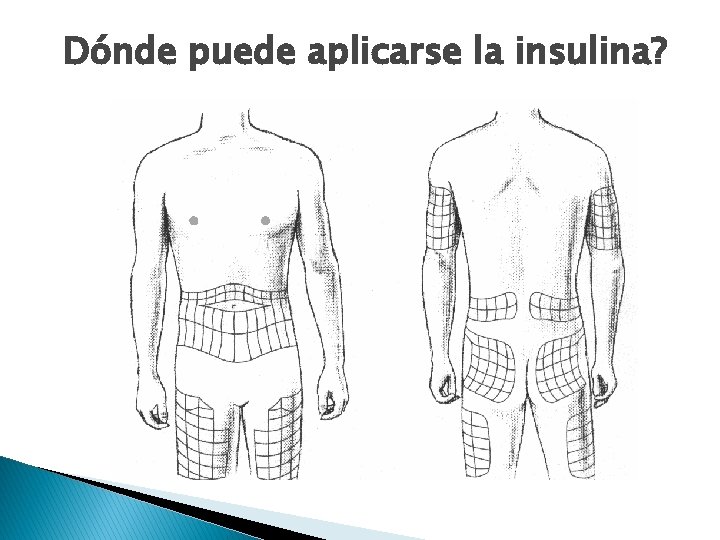
Dónde puede aplicarse la insulina?

Reducción esperada de Hb. A 1 c según intervención Intervención ↓ Esperada de Hb. A 1 c (%) Sobre estilo de vida 1 a 2% Metformina 1 a 2% Sulfonilureas 1 a 2% Insulina Glinidas 1. 5 a 3. 5% 1 a 1. 5%1 Tiazolidinedionas 0. 5 a 1. 4% Inhibidores de -glucosidasa 0. 5 a 0. 8% Agonistas de GLP-1 0. 5 a 1. 0% Pramlintida 0. 5 a 1. 0% Inhibidores de DPP-IV 0. 5 a 0. 8% 1. Repaglinide is more effective than nateglinide Adaptado de Nathan DM, et al. Diabetes Care 2009; 32: 193 -203. 74
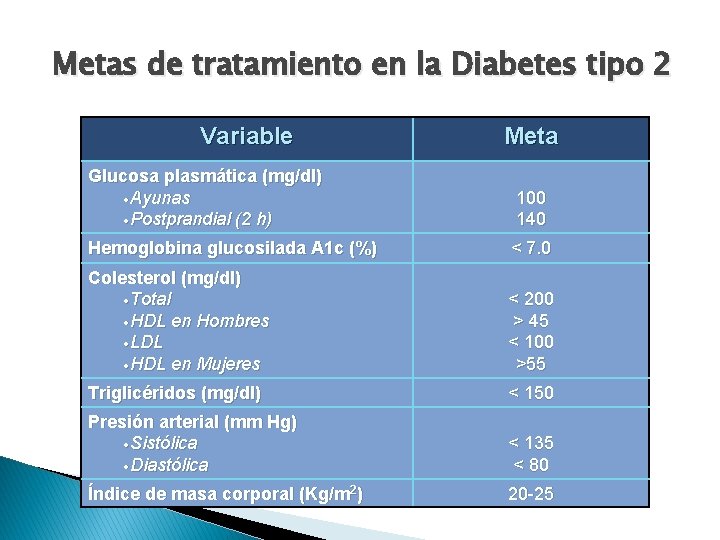
Metas de tratamiento en la Diabetes tipo 2 Variable Meta Glucosa plasmática (mg/dl) Ayunas Postprandial (2 h) 100 140 Hemoglobina glucosilada A 1 c (%) < 7. 0 Colesterol (mg/dl) Total HDL en Hombres LDL HDL en Mujeres < 200 > 45 < 100 >55 Triglicéridos (mg/dl) < 150 Presión arterial (mm Hg) Sistólica Diastólica < 135 < 80 Índice de masa corporal (Kg/m 2) 20 -25

Referencia a 2º nivel � Falla para lograr metas de control con tx farmacológico � Descompensación aguda ◦ Cetoacidosis diabetica estado hiperosmolar no cetocico o hipoglucemia � Terapia insulinica intensiva � Infección aguda grave o difícil control � Albuminuria > 300 mg/dia en orina de 24 hs � Creatinina serica > 1. 5 mg/dl � Pie diabético � Embarazo
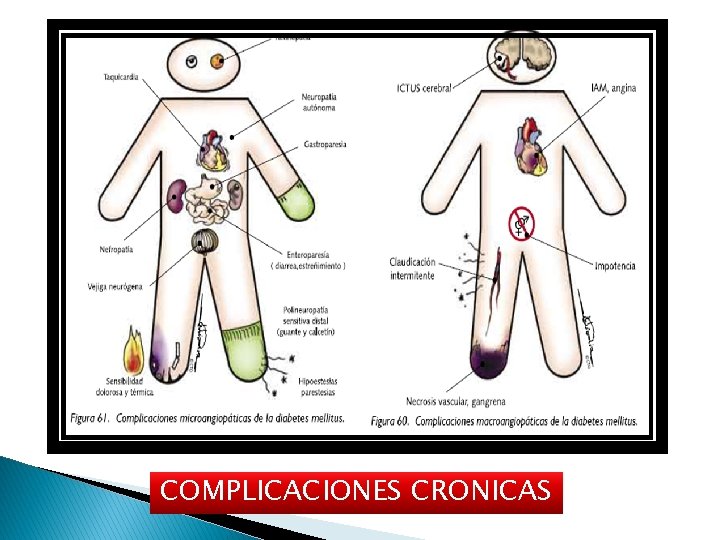
COMPLICACIONES CRONICAS

Conclusiones • Intervención temprana • Capacitación del paciente • Educación, automonitoreo, ajuste de tratamiento • Alcanzar y mantener las metas de glucemia • Transición oportuna hacia nuevos regímenes • Cuando los niveles de Hb. A 1 c sean ≥ 7% • Insulinoterapia oportuna y adecuada Nathan DM, et al. Diabetes Care 2009; 32 193 -203.

- Slides: 79