Diabetes mellitus 27 2 2006 Homeostza glukzy U

Diabetes mellitus 27. 2. 2006

Homeostáza glukózy • U zdravých osob se koncentrace glukózy v plazmě udržuje v úzkém rozmezí • Důležité pro řadu orgánů (CNS, erytrocyty a dřeň ledvin) – glukóza je základním zdrojem energie • Dlouhodobě zvýšené koncentrace glukózy v plazmě (hyperglykémie) negativně ovlivňují funkce orgánů (viz dále)

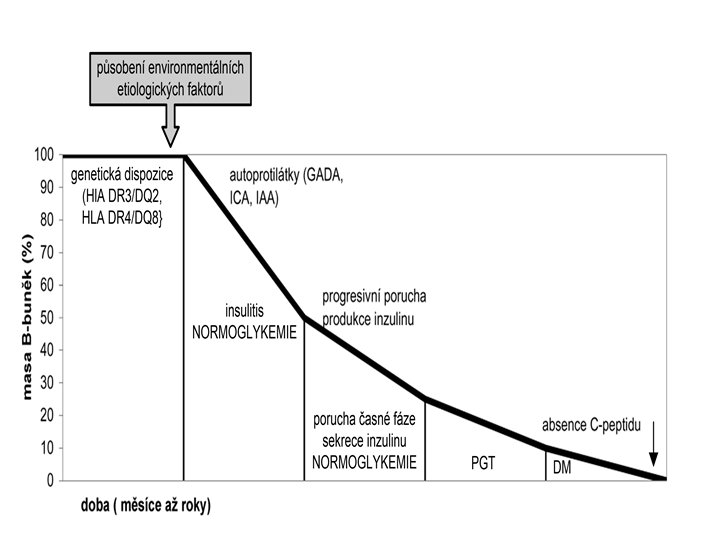
Diagnostická kritéria podle WHO (1999) • Glukóza na lačno > 7. 0 mmol/L (126 mg/d. L) • Nález glykémie > 11. 1 mmol/L (200 mg/d. L) • Pro diagnózu stačí jedna abnormální hodnota, pokud je pacient symptomatický; • u asymptomatických (bez dalších příznaků svědčících pro diabetes) jsou pro diagnózu diabetu dostačující až dvakrát prokázané obě abnormální hodnoty.

Regulace glykémie • Při lačnění – glukóza se tvoří v játrech (ze 75% glykogenolýzou, z 25% glukoneogenezí), v menší míře v kůře ledviny a vyplavuje se do krevního oběhu (asi 2 mg glukózy/min/kg hmotnosti) • Po jídle (postprandiálně) přicházejí do krevního oběhu sacharidy ve formě monosacharidů (glukóza, fruktóza, galaktóza) - jídlo stimuluje sekreci inzulinu, který jaterní produkci glukózy tlumí a stimuluje inzulindependentní odsun glukózy (játra, svaly) Příjem potravy stimuluje sekreci inzulinu
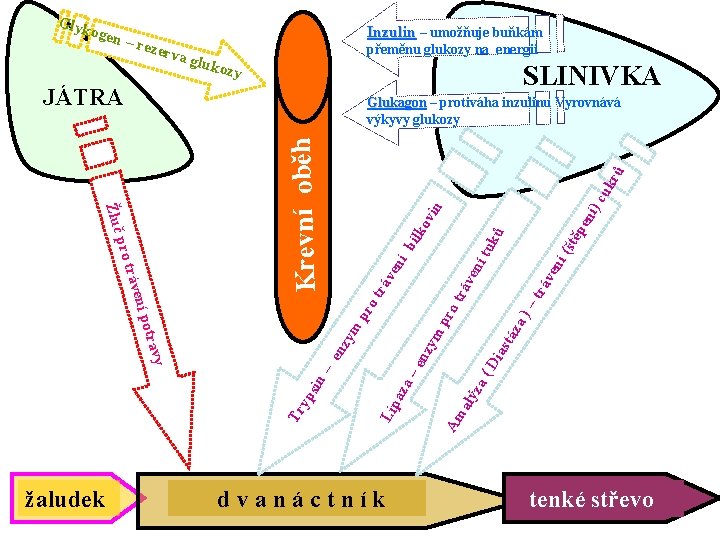
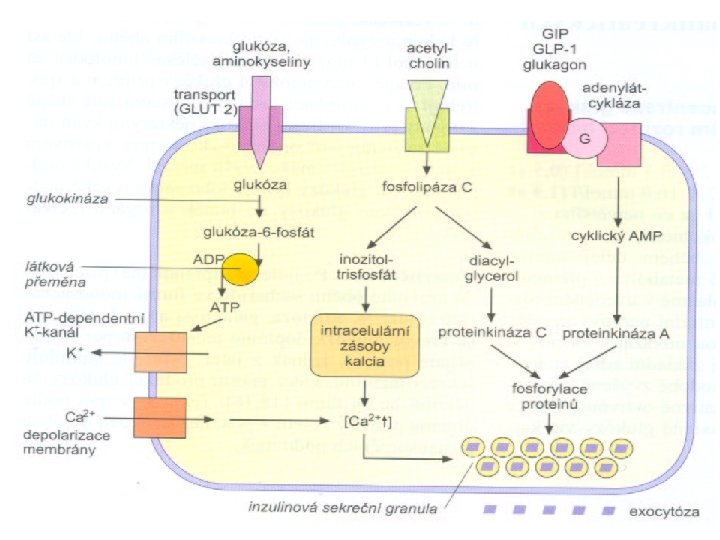
Glyk ogen Inzulin – umožňuje buňkám – rez erva gluk o přeměnu glukozy na energii SLINIVKA zy JÁTRA žaludek rů í) c uk dvanáctník táz a) pr o –t trá rá ven ve ní í tu (št ků ěp en vin ko bíl Di as a( alý z Am Lip aza Tr yp sin – y en trav zy m pr ot o ení p nz ym tráv –e pro rá ve ní Žluč Krevní oběh Glukagon – protiváha inzulinu Vyrovnává výkyvy glukozy tenké střevo

Endokrinní funkce pankreatu Langerhansovy ostrůvky: • buňky (B-buňky): inzulin (proinzulin), amylin a GABA • buňky (A-buňky): glukagon, glukagonu podobné peptidy (GLP-1 a GLP-2) • buňky (D-buňky): somatostatin, VIP • Buňky typu F: pankreatický polypeptid (PP)

Glukagon: • Při lačnění stimuluje tvorbu glukózy v játrech (zvyšuje odbourávání jaterního glykogenu – glykogenolýzu a přeměnu AK, laktátu a pyruvátu na glukózu – glukoneogenezi) Inzulin: • Postprandiálně potlačuje jaterní produkci glukózy (inhibicí glykogenolýzy a glukoneogeneze) a zvyšuje příjem glukózy periferními tkáněmi, svaly a tukovou tkání.

Regulace glykémie • Hormonální a) Hlavní : - inzulin - glukagon b) Vedlejší: - adrenalin - glukokortikoidy - růstový hormon • Neuronální Vegetativní nervový systém (sympatikus a parasympatikus)
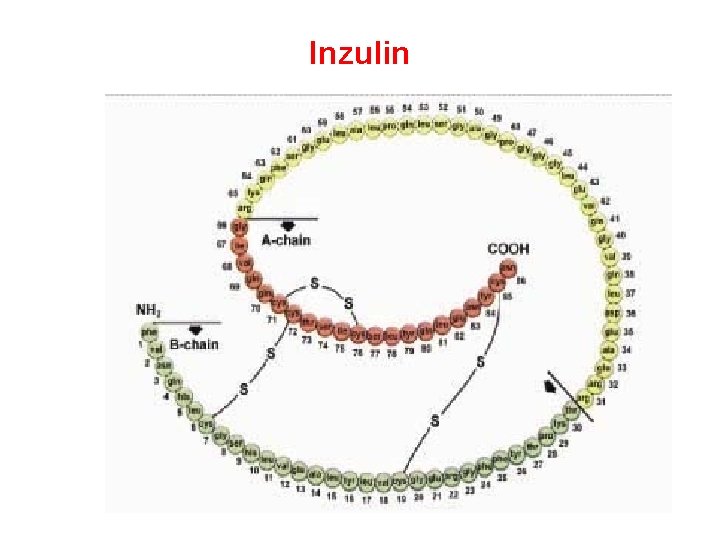
Inzulin
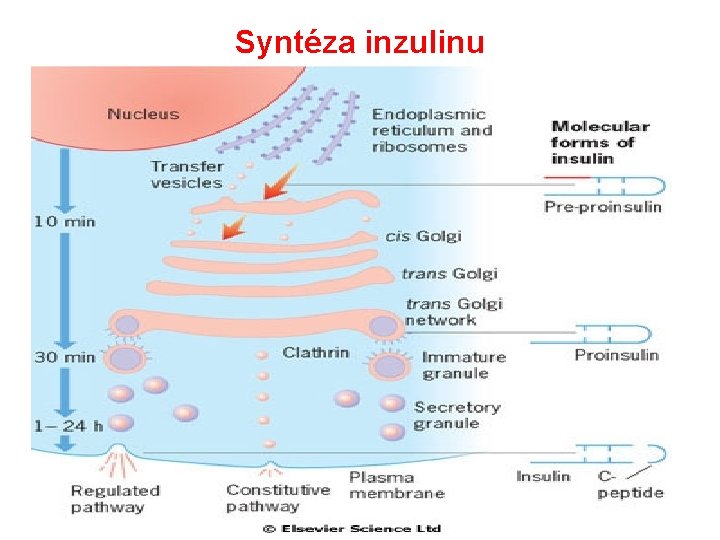
Syntéza inzulinu
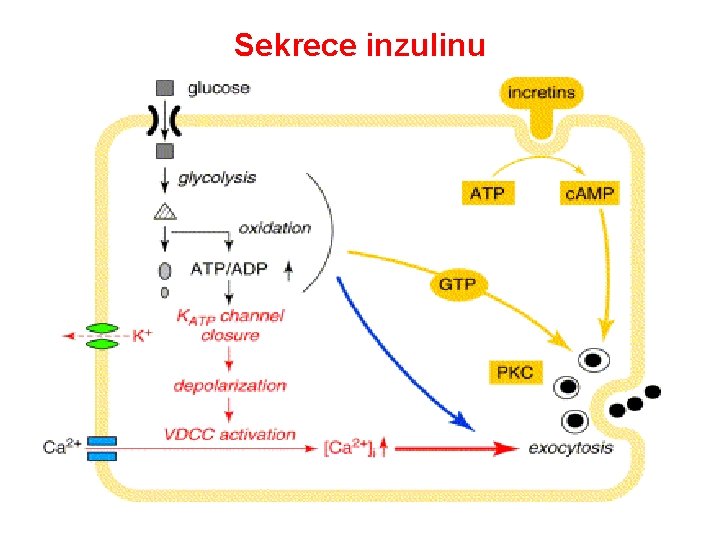
Sekrece inzulinu
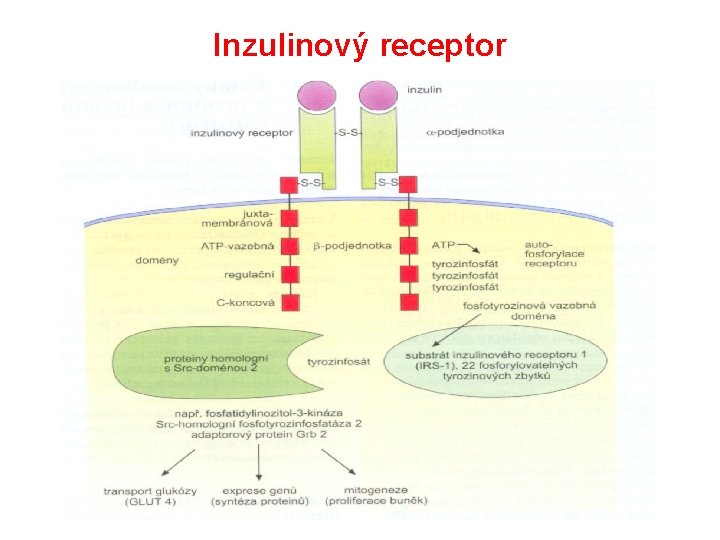
Inzulinový receptor

Z hlediska působení inzulinu rozeznáváme tkáně: • inzulindependentní – svalová a tuková tkáň • integrace GLUT 4 do cytoplazmatické membrány • facilitovaná difuze glukózy a následná tvorba zásob – játra • stimulace glykogenolýzy • inhibice glukoneogeneze • non-inzulindependentní – všechny tkáně (vč. svalů, tuku a jater) • transport glukózy závisí – na koncentračním spádu – hustotě transportérů (GLUT 1, 2, 3, 5, …) – intenzitě glykolýzy
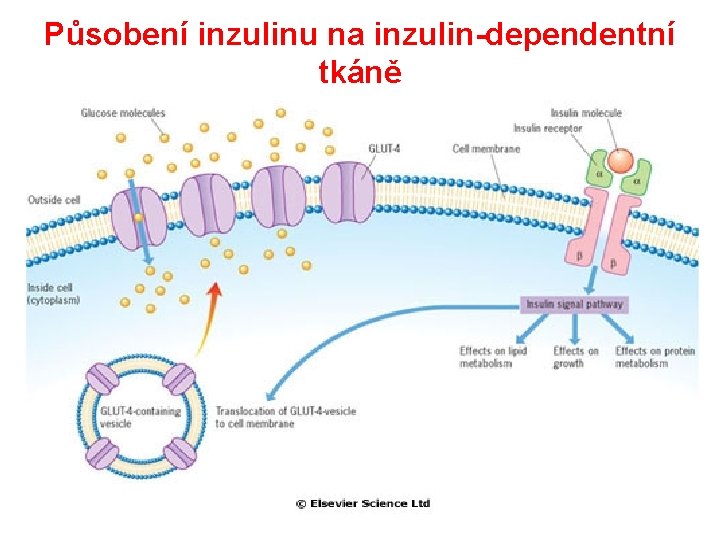
Působení inzulinu na inzulin-dependentní tkáně

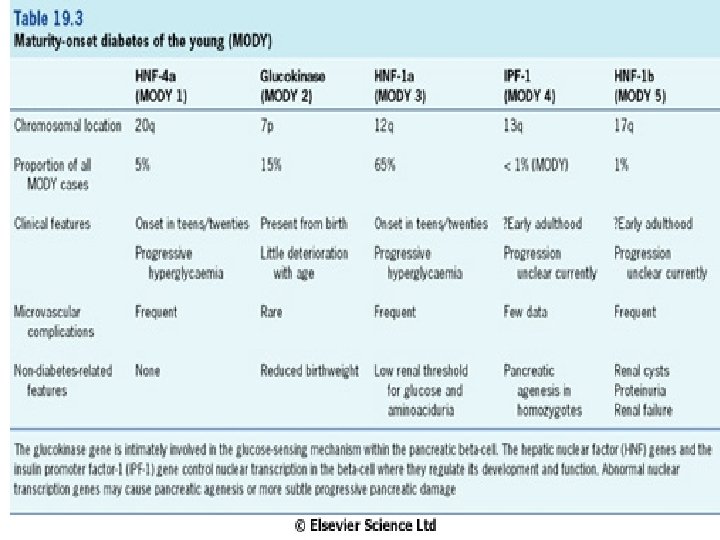
Diabetes mellitus - geneticky heterogenní skupina nemocí s hyperglykémií způsobenou deficiencí účinku inzulinu (absolutní x relativní) - postiženo 5 -10% populace (u starších až 20%) Typy diabetu: 1. DM 1. typu (dříve IDDM) 2. DM 2. typu (dříve NIDDM) 3. gestační diabetes 4. NDDG (= diabetes secondary to other medical condition)
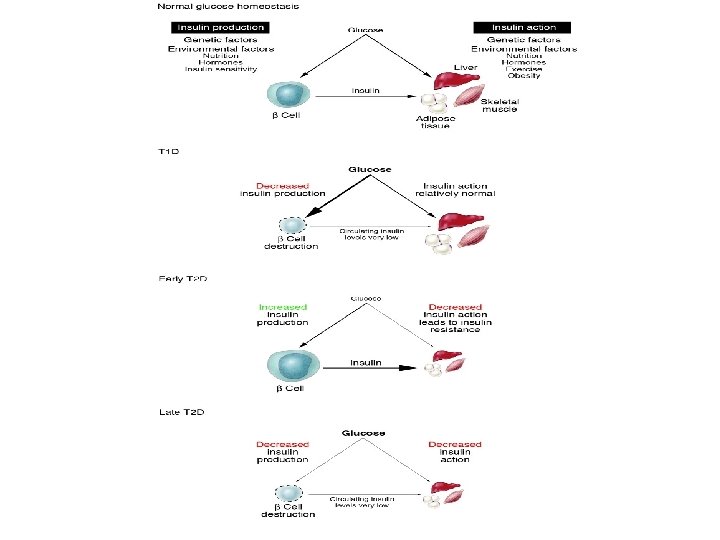
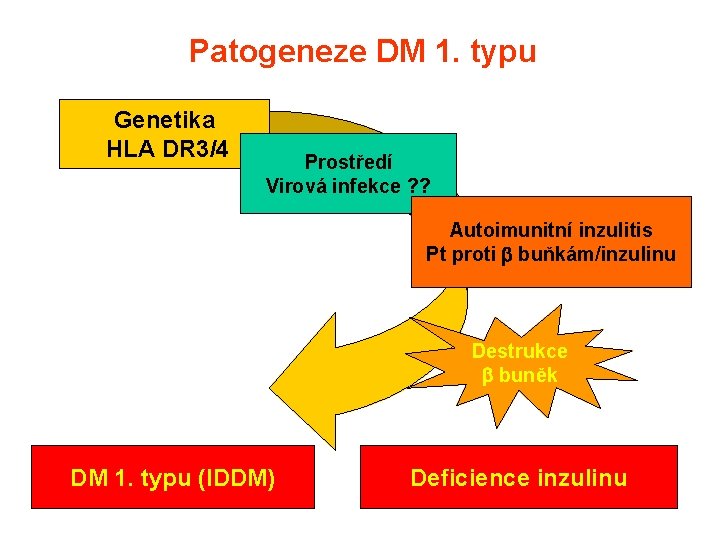
Patogeneze DM 1. typu Genetika HLA DR 3/4 Prostředí Virová infekce ? ? Autoimunitní inzulitis Pt proti buňkám/inzulinu Destrukce buněk DM 1. typu (IDDM) Deficience inzulinu
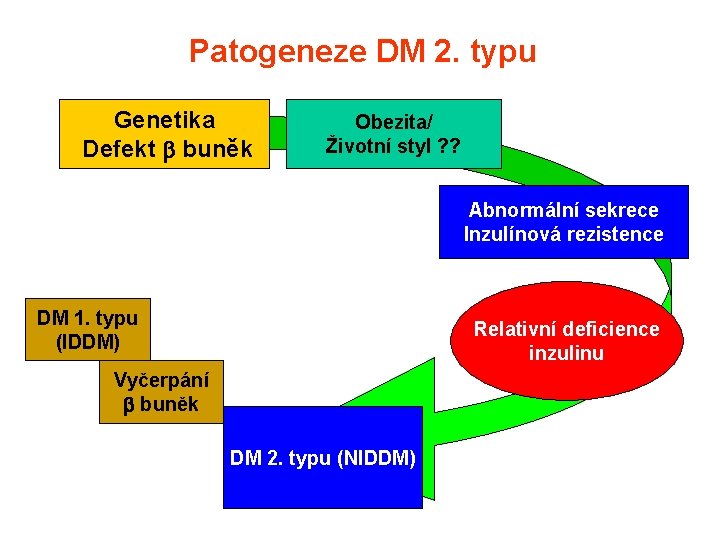
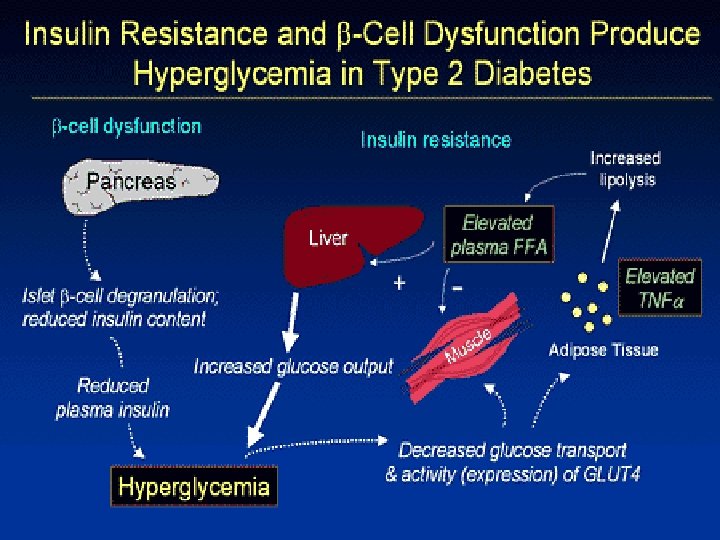
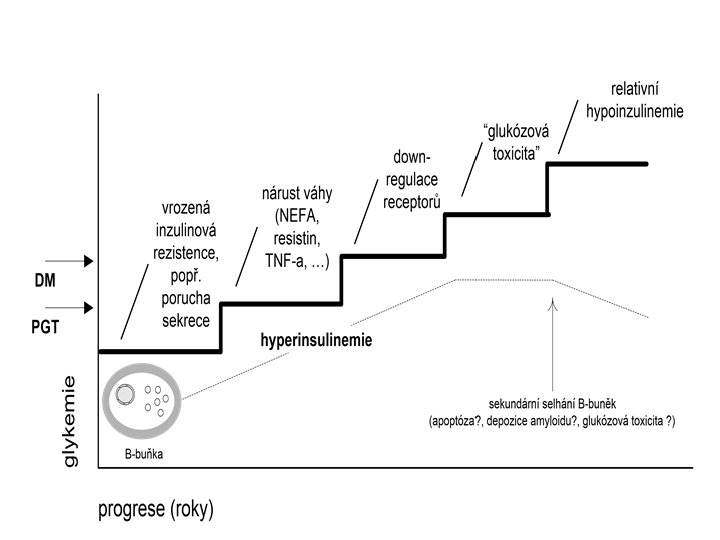
Patogeneze DM 2. typu Genetika Defekt buněk Obezita/ Životní styl ? ? Abnormální sekrece Inzulínová rezistence DM 1. typu (IDDM) Relativní deficience inzulinu Vyčerpání buněk DM 2. typu (NIDDM)

Diabetes typu II § Dvojí porucha: § Porucha funkce inzulinu - inzulinová rezistence § Porucha funkce -buněk pankreatu - funkční defekty sekrece inzulinu

Diabetes typu II § Porucha funkce -buněk pankreatu Změny sekrece inzulinu: § Ztráta první fáze sekrece- opožděná sekrece inzulinu § Snížená produkce s progresivní ztrátou funkce inzulinu § Neadekvátní odpověď na inzulin
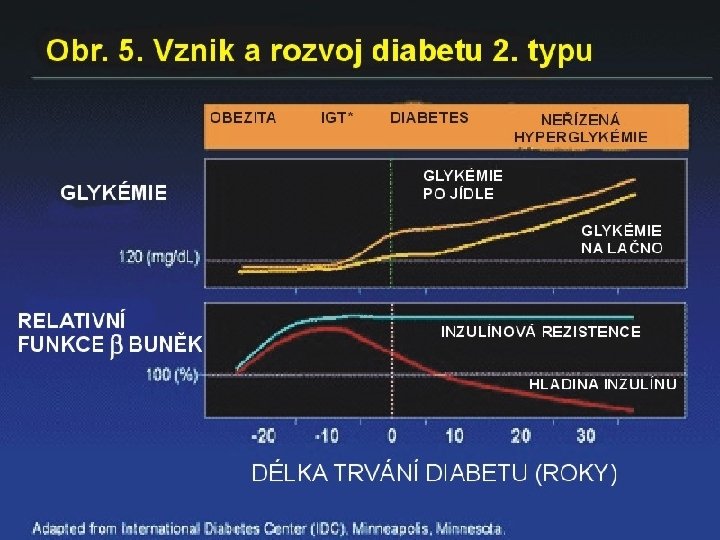

Inzulinová rezistence • stav, kdy fyziologické množství inzulinu nevyvolá adekvátní odpověď • vede ke kompenzatornímu hyperinzulinismu • ten dále zhoršuje situaci down-regulací inzulinových receptorů

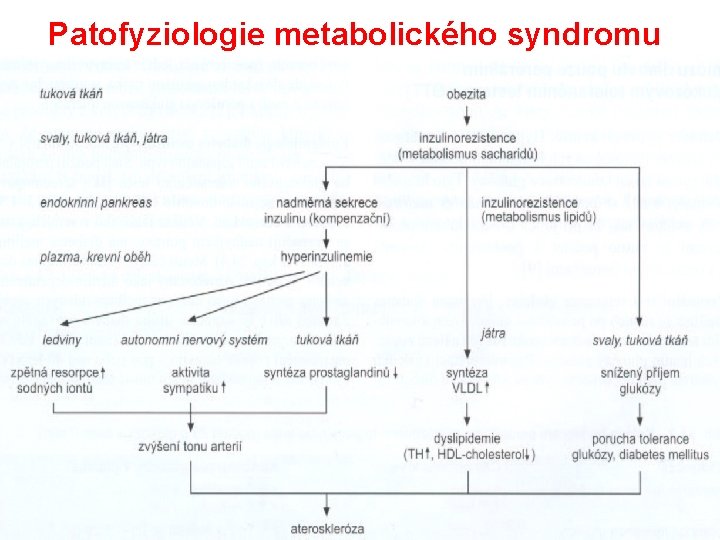
Patofyziologie metabolického syndromu
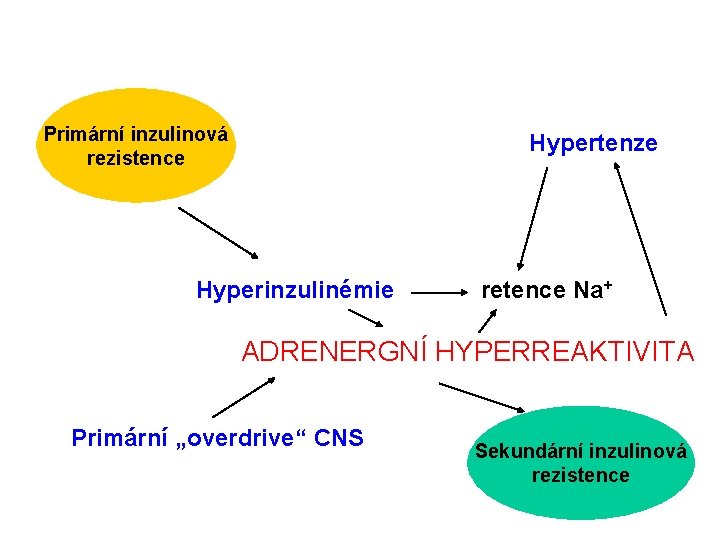
Primární inzulinová rezistence Hypertenze Hyperinzulinémie retence Na+ ADRENERGNÍ HYPERREAKTIVITA Primární „overdrive“ CNS Sekundární inzulinová rezistence
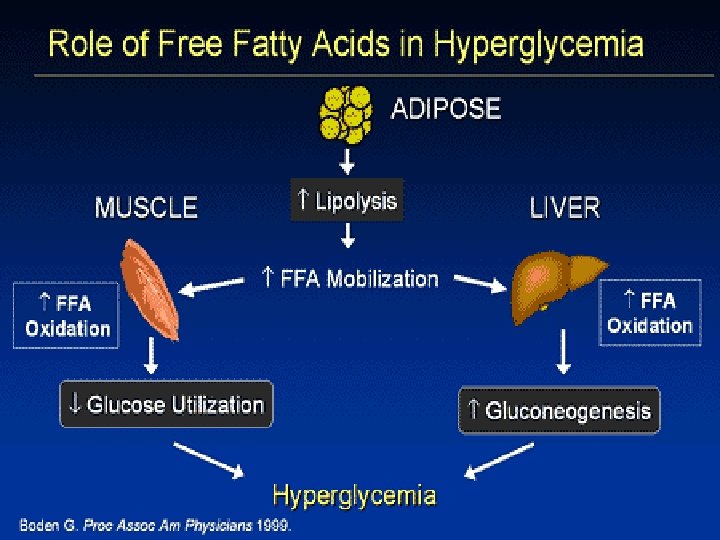
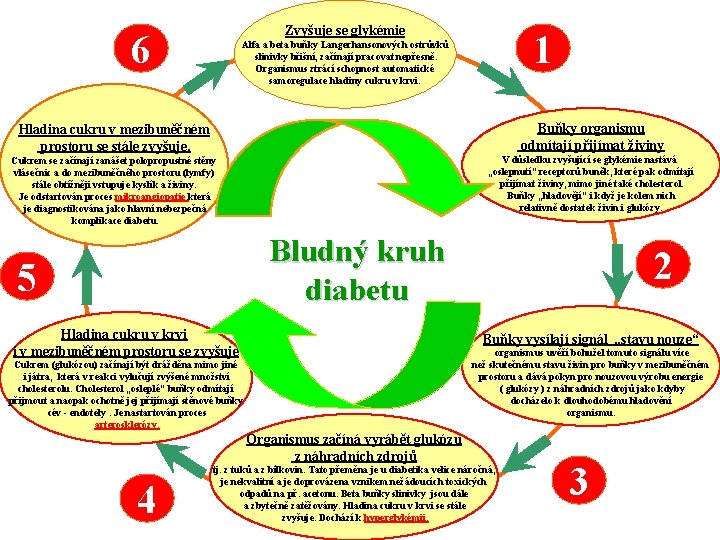
a Zvyšuje se glykémie 6 1 Alfa a beta buňky Langerhansonových ostrůvků slinivky břišní, začínají pracovat nepřesně. Organismus ztrácí schopnost automatické samoregulace hladiny cukru v krvi. Buňky organismu odmítají přijímat živiny Hladina cukru v mezibuněčném prostoru se stále zvyšuje. V důsledku zvyšující se glykémie nastává „oslepnutí“ receptorů buněk, které pak odmítají přijímat živiny, mimo jiné také cholesterol. Buňky „hladovějí“ i když je kolem nich relativně dostatek živin i glukózy. Cukrem se začínají zanášet polopropustné stěny vlásečnic a do mezibuněčného prostoru (lymfy) stále obtížněji vstupuje kyslík a živiny. Je odstartován proces mikroangiopatie, která je diagnostikována jako hlavní nebezpečná komplikace diabetu. Bludný kruh diabetu 5 Hladina cukru v krvi i v mezibuněčném prostoru se zvyšuje 2 Buňky vysílají signál „stavu nouze“ organismus uvěří bohužel tomuto signálu více než skutečnému stavu živin pro buňky v mezibuněčném prostoru a dává pokyn pro nouzovou výrobu energie ( glukózy ) z náhradních zdrojů jako kdyby docházelo k dlouhodobému hladovění organismu. Cukrem (glukózou) začínají být drážděna mimo jiné i játra, která v reakci vylučují zvýšené množství cholesterolu. Cholesterol „osleplé“ buňky odmítají přijmout a naopak ochotně jej přijímají stěnové buňky cév - endotely. Je nastartován proces arterosklerózy. Organismus začíná vyrábět glukózu z náhradních zdrojů 4 tj. z tuků a z bílkovin. Tato přeměna je u diabetika velice náročná, je nekvalitní a je doprovázena vznikem nežádoucích toxických odpadů na př. acetonu. Beta buňky slinivky jsou dále a zbytečně zatěžovány. Hladina cukru v krvi se stále zvyšuje. Dochází k hyperglykémii. 3
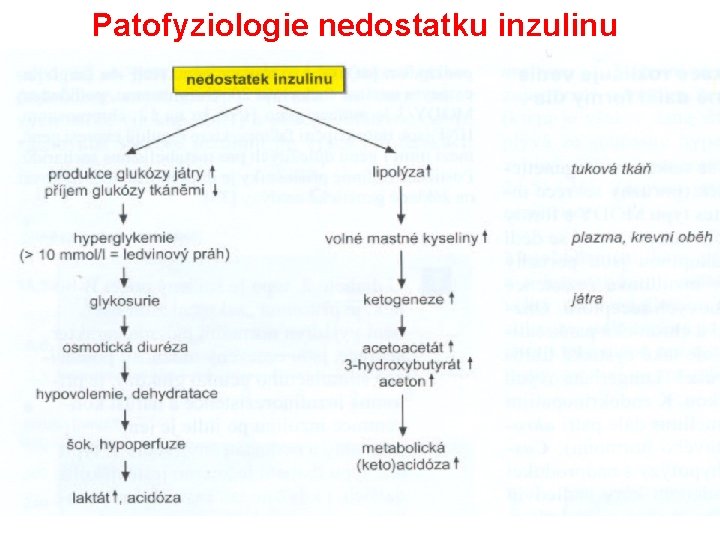
Patofyziologie nedostatku inzulinu

Akutní projevy hyperglykémie • Přítomná triáda příznaků: • polyurie – způsobená osmotickou diurézou • polydipsie – v důsledku rozvoje hypovolémie • ztráta tělesné hmotnosti – v závislosti na depleci tekutin a v důsledku akcelerovaného štěpení tuků a svalů při nedostatku inzulínu. • ketoacidóza?

Akutní metabolické komplikace DM

Pozdní projevy hyperglykémie Chronická hyperglykémie vede k pozdním projevům (komplikacím) postihujícím: • Ledviny • Nervový systém • Oční sítnici • Velké cévy
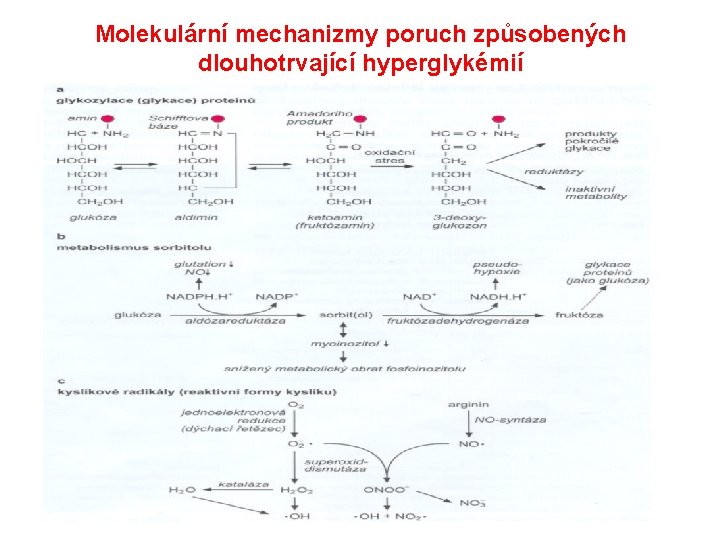
Molekulární mechanizmy poruch způsobených dlouhotrvající hyperglykémií
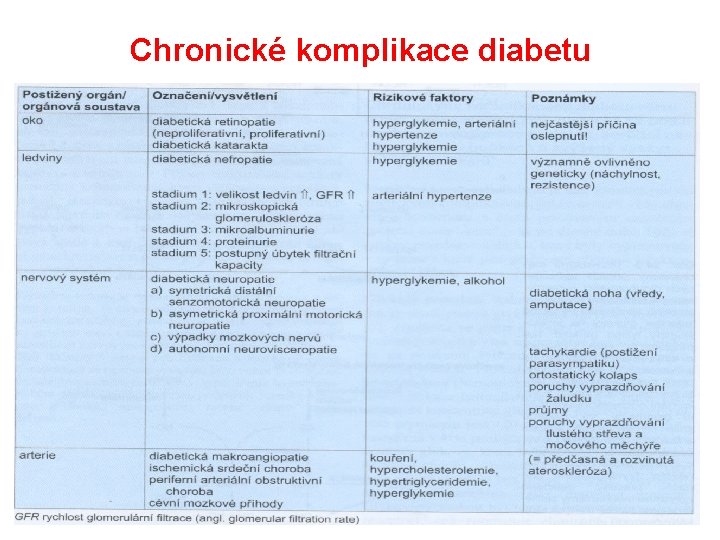
Chronické komplikace diabetu
- Slides: 38