DIABETES MELLITUS 2 Dr Pusztai Pter Semmelweis Egyetem

DIABETES MELLITUS 2 Dr. Pusztai Péter Semmelweis Egyetem ÁOK II. sz. Belgyógyászati Klinika

EPIDEMIOLOGIA • • A DM előfordulási gyakorisága növekszik 2010 -ra Zimmet és mtsai 250 millió DM 2025 -re King és mtsai 300 millió DM 2030 Wild és mtsai 366 milló DM • Magyaroszágon 6. 2%-os az incidencia – 620. 000 cukorbeteg

A diabetes mellitus kezelésének fő szempontjai: 1. Hatásos és tartós glikaemias kontroll 2. Kiváltó okot célzó kezelés 3. Komplex kardiovaszkuláris rizikó csökkentés
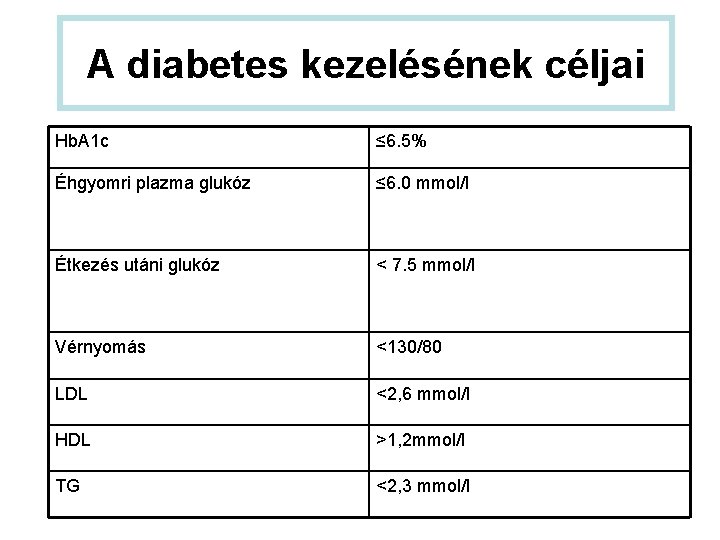
A diabetes kezelésének céljai Hb. A 1 c ≤ 6. 5% Éhgyomri plazma glukóz ≤ 6. 0 mmol/l Étkezés utáni glukóz < 7. 5 mmol/l Vérnyomás <130/80 LDL <2, 6 mmol/l HDL >1, 2 mmol/l TG <2, 3 mmol/l

2 -es típusú DM kezelése • • Inzulin szekretagóg szerek - sulfanylureák - prandialis glukózregulátorok α-glukozidáz-gátlók Biguanidok-metformin Tiazolidindionok – PPAR-γ-agonisták Incretinek

„Testreszabott” kezelés • Túlsúlyos betegek • BMI > 25 • Feltételezhetően az inzulinrezisztencia a jelentősebb • Inzulin-sensitizerek • Normál testsúlyú betegek • BMI ≤ 25 • A -sejt dysfunctio a jelentősebb • Secretagógok

Sulfanylureák • 2 -es típusú DM-ban a prandialis inzulinszekréció első fázisa már korán károsodik. • Klasszikus, világszerte a legelterjedtebb. • Felfedezésük a véletlen műve – bacteriostaticus hatású sulfonamid származékok kutatása közben fedezték fel hypoglykaemizáló hatását. • A sejtmembrán specifikus ATP-dependens K-csatornáihoz kötődnek – zárják azokat
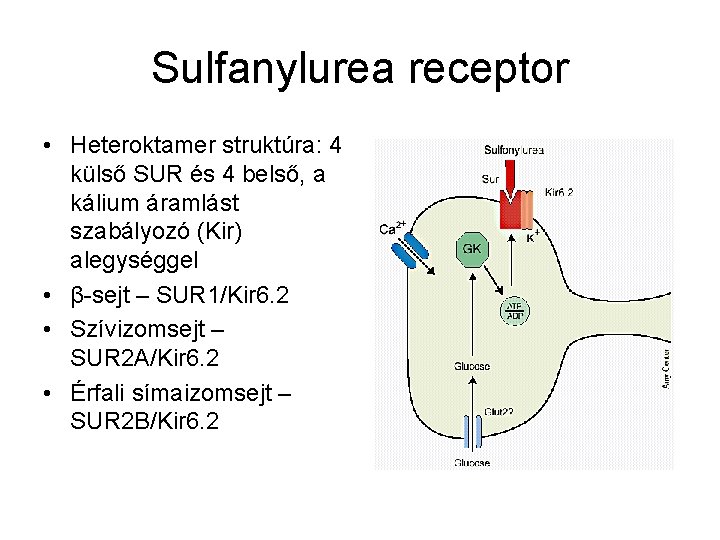
Sulfanylurea receptor • Heteroktamer struktúra: 4 külső SUR és 4 belső, a kálium áramlást szabályozó (Kir) alegységgel • β-sejt – SUR 1/Kir 6. 2 • Szívizomsejt – SUR 2 A/Kir 6. 2 • Érfali símaizomsejt – SUR 2 B/Kir 6. 2

Sulfanylurea receptor • SUR 1 – két sulfanyl és benzamido csoport kötőhely • SUR 2 A, SUR 2 B – benzamido csoport kötőhely • A benzamido csoportot nem tartalmazó vegyületek pankreász szelektívek! • Pankreászban alaphelyzetben a csatornák nyitottak – záródásuk hatására inzulinelválasztás következik be. • Szívizomzat- megfelelő kontraktilitás, az erek esetében az értónus biztosítása a feladatuk. • Ischemia hatására a csatorna kinyílik – ischemias prekondicionálás! • A SUR alegység mellett a SU vegyületek a Kir alegységhez is kötődnek.

Sulfanylureák • glibenclamid – SUR 1, SUR 2 hatás, az ischemias prekondicionálást gátolja, helyre állítja a megrövidült akcióspotenciált • glimeprid – bár nem pankreász szelektív, nem befolyásolja az ischemias prekondicionálást • gliclazid – pankreász szelektív, aminoazobiciklo-oktan oldallánc: • - antioxidáns hatás: lipidperoxid↓, superoxid-dizmutáz aktivitás megtartott • - kedvező haemorheologiai hatás • gliquidon – a vesén keresztül ürül ki

Mellékhatások • Elsősorban a hypoglykaemia veszélye – az újabb készítmények metabolitjainak nincs hypoglykaemizáló hatása. • Testsúlygyarapodás- általában 2 -3 kg
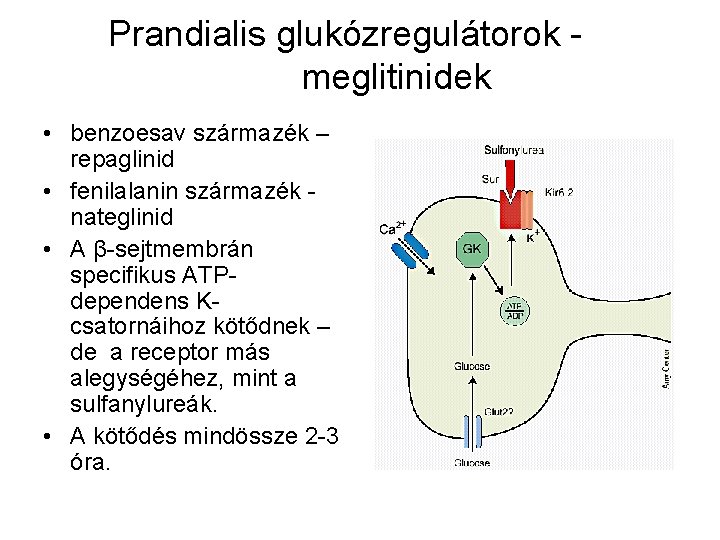
Prandialis glukózregulátorok meglitinidek • benzoesav származék – repaglinid • fenilalanin származék nateglinid • A β-sejtmembrán specifikus ATPdependens Kcsatornáihoz kötődnek – de a receptor más alegységéhez, mint a sulfanylureák. • A kötődés mindössze 2 -3 óra.

-glukozidáz-gátlók • acarbose, miglitol, vogbilose • kompetive gátolja a vékonybélben lévő glukozidáz enzimet, ezáltal gátolva az oligosacharidok bomlását • GLP-1 szintet emeli - sejtekre trophikus hatású • elhízott diabeteses betegeknél választható, ahol elsősorban a postprandialis vércukorszint emelkedés észlelhető – éhgyomri érték ≤ 7, postprandiális emelkedés > 2 mmol/l

-glukozidáz-gátlók • Mellékhatások: puffadás, hasi görcsök, hasmenés – kontraindikált gyulladásos bélbetegségben, passzázs zavar esetén ill. kifejezett renális elégtelenség esetén • A diabetes mellitus prevenciójára is alkalmas – STOP-NIDDM (csökkent a hypertonia és a kardiovaszkuláris események kockázata is)

Biguanidok-metformin • Elsőként választható szer a 2 -es típusú diabetes mellitus kezelésében jelentősen elhízott, hyperinzulinemiás betegek esetében • A metformin származékok fő hatása a hepatikus glukózprodukció (glukoneogenezisglikogenolizis) gátlása. • MAP-kináz ↑- csökken a leptin szintézis • Fokozódik a GLUT-4 aktivitás • Fokozza post-receptorialis inzulin jelátvitel korai lépést – a foszfatidil-inozitol-3’-kináz anyagcsereutat • Csökkenti a CH felszívódást – minimálisan

Metformin • • • Antioxidáns hatás-szuperoxid dizmutáz ↑ Endothel dysfunctio javul: - PAI-1 csökken - Adhézios molekulák szintje csökken A metformin a diabetes mellitus prevenciojára is alkalmas – Diabetes Prevention Programme (DPP)

Metformin • Mellékhatás: hasmenés (? ) • Kontraindikációk: • Beszűkült vesefunkciók, súlyos májbetegség, respiratorikus ill. cardialis elégtelenség. • Tervezett kontrasztanyagos vizsgálat előtt 24 -48 órával –a vesekárosodás veszélye miatt az adását szüneteltetni kell!

Peroxisoma Proliferátor Aktiválta Receptorok PPAR Ligand aktiválta nukleáris receptorok közé tartozó transzkripciós faktorok Rágcsálókban bizonyos anyagok a peroxiszómák számát és nagyságát növelték – emberben ez a hatás nem igazolható

Peroxisoma Proliferátor Aktiválta Receptorok PPAR • A PPAR izotípusok szöveti eloszlása és élettani feladataik különbözőek. - zsíranyagcsere és adipogenezis – PPAR α- - inzulinérzékenység – PPAR - gyulladásos válasz – PPAR - sejtdifferenciálódás és sejtproliferatio - PPAR - osteoblast/osteoclast arány csökken - PPAR

Thiazolidindionok –PPAR- -agonisták • Főhatásuk a zsírsejtekben lévő PPAR gamma receptor stimulálásán keresztül valósul meg. • módosul a zsírsejtek érési folyamata és így inzulinra érzékenyebb „preadipocyták” keletkeznek - remodelling – csökken a visceralis zsírszövet mennyisége • csökken a lipolizis – csökken a szabadzsírsav kínálat és az izomsejt az energiaigényét a glükóz oxidációjából kénytelen fedezni – csökken a vércukorszint-csökken a hepatogen glukózprodukció

Thiazolidindionok –PPAR- -agonisták • elősegítik az inzulinreceptor autofoszforilációját • Posztreceptoriális hatással fokozzák az intracelluláris inzulin-jelátvitelt – nő a perifériás glukóz felvétel • csökken a glukóz felszívódás • csökken az étvágy • lipidcsökkentő hatásuk is bizonyított • Rosiglitazon ? ? !! • Pioglitazon

Thiazolidindionok –PPAR- -agonisták Diabetes prevenció – (TRIPOD), DREAM – 62%kal csökkentette az IFG ill. IGT-s betegekben a T 2 DM kifejlődését Alkalmazással kapcsolatos óvintézkedések: • Májfunkció monitorozása • Volumen retenció – cardialis decompensatio • Testsúlynövekedés • PCO syndroma – teherbeesés „veszélye”

Thiazolidindionok –PPAR- -agonisták Monoterápia • Kettős kombináció - metforminnal (AVANDAMET) - szulfanilurea származékkal (AVAGLIM) • Hármas kombináció - metformin+szulfanilurea származék Inzulinnal nem kombinálható

PPAR α- -agonisták - glitazárok • Egyesítik a fibrátok zsír- és a TZD-ok szénhidrátanyagcserét befolyásoló hatásait. • Nő az adiponectin hatás PPARα- a receptorok számát, a PPAR az adiponectin szintjét növeli – az atherogenesis csökken • A metabolikus parameterek javulnak: TG, LDL, Hb. A 1 c, inzulin, vércukor – csökken • Muraglitazar-növelte a kardiovaszkularis rizikót? • Tesaglitazar- kreatinin növekedés • Számos mellékhatás – csontvelő fokozott zsírszöveti infiltráció, carciogenesis – urothelium

Incretinek • A per os elfogyasztott glukóz nagyobb inzulin elválasztást okoz, mint a hasonló mennyiségű intravénásan beadott – ez az incretin hatásnak köszönhető. • GLP-1 és GIP • Hatásuk megtartott inzulin elválasztáshoz kötött – a két hormon hatás additiv –a komplex CH-ok a GLP-1 termelődését serkentik • A prandialis inzulinszekrécio fokozódik és a glukagon szekréció csökken • Önálló receptoron hatnak • Lebontás: szerin-peptidáz típusú enzim a DPP IV végzi

Glukagon-like peptide-1(GLP-1) • GLP-1 a jejunum és az ileum enteroendokrin L-sejtjeiben termelődik – étkezés hatására • Legfontosabb hatásai: • - glukózszint függő inzulinszekréció fokozás – mind a két fázisban • - glukózszint függő glukagonszekréció gátlás • - somatostatin szekréció növelése • - gyomorürülés csökkenése • - szérum proinzulin/inzulin arány csökkenése • - -sejtekre gyakorolt trophikus hatás • - étvágy-testsúly csökkentés

Glukagon-like peptide-1(GLP-1) Terápiás alkalmazási lehetőségek: 1. GLP-1 analóg – liraglutid 2. GLP-1 agonista – exenatid (Byetta) 3. DPP-IV gátlószerek gliptinek: sitagliptin, oralisan alkalmazható, napi 100 -200 mg adagolásban vildagliptin, napi 100 mg saxagliptin, napi 2. 5 -10 mg Mindkét gyógyszert kombinációban is alkalmazták. Mellékhatások-felsőlégúti hurut, émelygés, súlyos hypoglycaemia soha, enyhe is csak elvétve

Inzulinkezelés

Sir Frederick Grant Banting (1891 -1941) , Charles Herbert Best (1899 -1978) Laboratory Notes : kézirat, 1921 augusztus 7


Az inzulinkezelés céljai ¨ A klinikai tünetek megszüntetése. ¨ A közérzet javítása. ¨ A (közel) normoglykaemia lehető legteljesebb biztosítása: Étkezés előtti vércukor: 4 -6 mmol/l ¨ A postprandialis vércukorszintek élettani keretek közé szorítása: 6 -7, 5 mmol/l ¨ A késői szövődmények kivédése, megelőzése.
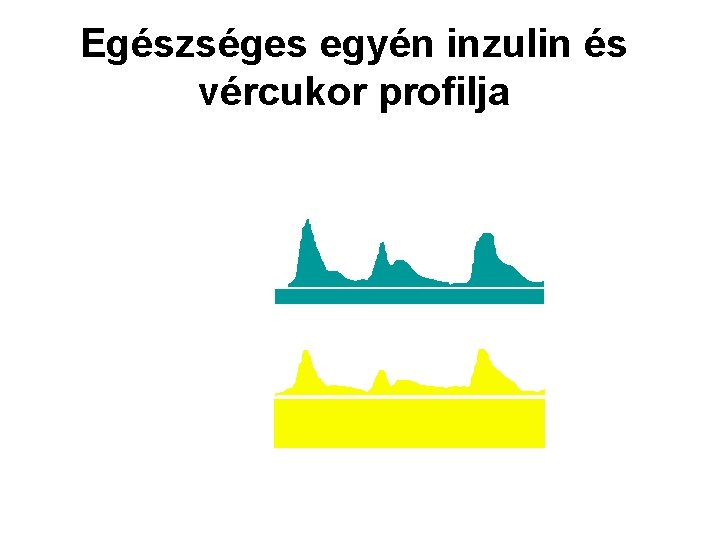
Egészséges egyén inzulin és vércukor profilja eli g g 75 Inzulin (µE/ml) Re E d bé ra o s c a V 50 25 Bazális inzulin 0 30 Vércukor 20 10 (mg%) Bazális vércukor 0 7 8 9 10 11 12 1 2 3 4 5 6 7 8 9 de. du. óra

Az inzulin útja a szervezetben • Egészséges szervezetben: • pancreas v. pancreatico-duodenalis hepar (60 % visszamarad a májban). • Inzulinnal kezelt cukorbetegeknél: • subcutis vena cava jobb szívfél tüdő bal szívfél nagyvérkör periféria a. hepaticán keresztül a máj: Elégtelen a máj inzulinizációja. • Állandó perifériás hyperinsulinaemia szükséges a máj relatív inzulin ellátottságának biztosítására (microvascularis szövődmények) • Inzulin kezelésnél az inzulin nem akkor, nem ott és nem a megfelelő arányban van jelen

Alapinzulin szükséglet a nap folyamán


Intenzív inzulinkezelés • Az intenzív inzulinkezelés olyan több komponensű kezelési rendszer, amelynek célja, az egyes étkezések, valamint az étkezésmentes napszakok ideális inzulinszükségletének biztosítása, napjában többször adott inzulin segítségével. • Leginkább a bázis-bolus elven alapuló, legkevesebb napi 4 -szeri inzulin adását jelenti, de ide tartozik, a terjedőben lévő, de egyelőre csak korlátozott számú pumpakezelés is • Mindkét kezelési mód feltételezi a betegképzést, a szoros orvos-beteg kapcsolatot és az önellenőrzés lehetőségét is.

A bázis-bólus koncepció (reguláris inzulin + NPH)

Gyorshatású inzulinanalógok Lispro-inzulin, aspart-inzulin, glulisin • • • Farmakodinámiai jellegzetességük egymáshoz igen közel esik. • Kis étkezések elhagyhatók • Az inzulin dózis könnyebben adaptálható a tervezett étkezés szénhidrát tartalmához. • Az étkezés megkezdésével nem kell kivárni • A regularis inzulinokkal szembeni előnyeik: gyors felszívódás és gyors hatáskezdet, az inzulinhatás csúcsa egybeesik a szénhidrát felszívódás csúcsával, hatása jobban megfelel az étkezést követő fiziológiás inzulinválasznak, csökken a postprandialis vércukorérték, csökken a hypoglycaemia kockázata, szükségtelenné teszi a köztes, kisétkezéseket A postprandialis vércukor-emelkedést jelentősen mérséklik- a hypoglykaemiás epizódok száma csökkenhet

Hosszú hatású inzulinanalógok Glargin • A glargin molekulaszerkezete több helyen eltér a humán inzulintól: az A-lánc 21. helyén aszparagin helyett glicin szerepel, illetve a B-lánc terminális karboxilcsoportjához két további arginin kapcsolódik. • Alacsony p. H-oldható állapot - Neutrális p. H(subcutis)-a készítmény kicsapódik és a keletkező microprecipitatumokból az inzulin csak lassan szívódik fel • A glargin hatástartama eléri a 24 órát. A hatástani görbe jellemzői alapján a glargin – megközelítve az élettani bázisinzulin elválasztást – csúcs nélküli, lapos inzulinszintet biztosít a keringésben • A glargint a nap bármelyik szakában lehet alkalmazni, de az egymást követő napokon mindig ugyanabban az időpontban adja magának a glargint.

Hosszú hatású inzulinanalógok Detemir • Semleges vegyhatású, oldékony, a B lánc 30. poziciójából eltávolították a treonint és a 29. helyen lévő lizinhez egy 14 szénatomú zsírsavláncot kötöttek – ennek következtében önasszociációra hajlamos • A subcutisban dimer és hexamer detemir albuminhoz kötődik-ezzel a felszívódás elhúzódóvá válik A keringésen belül is albuminhoz kötődik-keringésben kevés szabad detemir • • Hatáskezdete 1 -2 óránál van , 10 -16 óra a hatástartama, de a dózis növelésével megközelítheti a 24 órát is. • Az NPH inzulinokkal szembeni előnyeik: lassú és egyenletes felszívódás, elhúzódó hatás, hatásuk a bazalis inzulin elválasztásnak jobban megfelel, csökken az éjszakai hypoglycaemia veszélye, hatása jól előrelátható, nem nő a testsúly
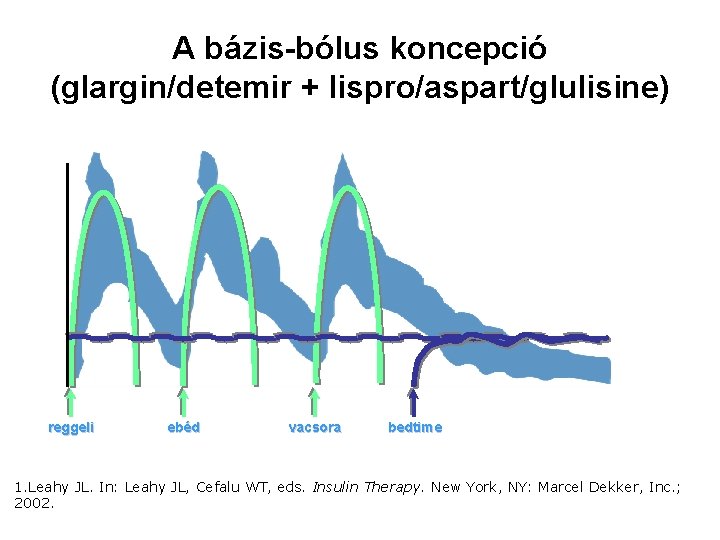
A bázis-bólus koncepció (glargin/detemir + lispro/aspart/glulisine) reggeli ebéd vacsora bedtime 1. Leahy JL. In: Leahy JL, Cefalu WT, eds. Insulin Therapy. New York, NY: Marcel Dekker, Inc. ; 2002.

Premix inzulinok (bifázisos humán inzulinok, bifázisos inzulinanalógok) • 1. bifázisos humán inzulin: gyorshatású reguláris humán inzulint és NPH-inzulint tartalmaznak- a leggyakrabban a 30/70 keverési arányban • 2. bifázisos inzulinanalógok gyorshatású inzulinanalógot és protaminizált inzulinanalógot tartalmaznak. • Bifázisos aspartinzulin - 30% aspart és 70% protaminizált aspartinzulin keverékét tartalmazza • Bifázisos lispro-inzulin – kétféle kiszerelésben van, 25/75 és 50/50 • Markánsabb postprandialis inzulinszint emelkedést okoznak és ezzel jelentősebb vércukorszint csökkenést érnek el • az 50/50%-os arányú keverékkel a szénhidrátban dúsabb étkezéseket követő vércukor emelkedés jobban kivédhető • A bifázisos humáninzulinokkal szembeni előnyeik: gyors hatáskezdet, az inzulinadás és az étkezés megkezdése közötti idő rövidül, jelentősebben csökken a postprandialis vércukorérték

Javaslat az inzulinkezelés megtervezésére Osszuk két részre a napi teljes inzulin szükségletet Bázisinzulin Prandiális inzulin 70 -80%-ával indítsuk a bázis terápiát A szénhidrát bevitel alapján osszuk szét a prandiális inzulint Titráljuk a bázist az utolsó 2 -3 nap éhomi vc. értékei alapján az 5, 6 mmol/l-es célértékig Csökkentsük a prandiális inzulin mennyiségét, ha szükséges Jackson A. et al. Insulin glargine improves hemoglobin A 1 C in children and adolescents with poorly controlled type 1 diabetes. Pediatr Diabetes. 2003; 4: 64 -69

Az inzulinkezelés javallatai 2 -es típusú diabetesben ¨ Éhomi vércukorszint ismételten > 7, 0 mmol/l ¨ Étkezés után 1 órás vércukorszint ismételten > 10 mmol/l ¨ Hb. A 1 c > 7, 5% ¨ Átmeneti inzulinadás: lázas állapotban, perioperatív időszakban ketosissal járó hyperglykaemia (pl. intercurrens betegségnél) ¨ Fogamzóképes 2 -es típusú diabeteses nő praeconcepcionalis kezelése ¨ Gestatios diabetes, ha diétával nem biztosítható a normoglykaemia ¨ Oralis antidiabeticumokra jelentkező allergia - ha a kívánt anyagcserehelyzet más orális szerrel nem biztosítható

„Bedtime” inzulin • Bazalis inzulinkezelés-az orális készítmények már nem alkalmasak a hepaticus glükóztermelés megfelelő csökkentésére • Az inzulinterápia bevezetésének egyik módszere – megtartott orális kezelés mellett-lefekvéskor (bedtime) adjuk az elhúzódó hatású inzulint • A bedtime inzulinnal elsősorban a hepaticus glükóztermelést lehet csökkenteni, kevésbé javítja az izmok glükóz felvételét - ezért kicsi a hypoglykaemia veszélye • Bázis (bedtime) inzulin+orális antidiabetikum kombinációja javasolt, ha: • viszonylag stabilak a nappali vércukorszintek, de emelkedett az éhomi vércukor • ha a reggeli és vacsora között kevesebb mint 12 óra telik el • ha a szénhidrátbevitel viszonylag egyenletes

Hogyan javasolt elkezdeni és folytatni ? • Általában 10 E-gel lehet kezdeni, de ha előzetesen szulfanylureát is kapott és leállítottuk, akkor magasabb kezdő inzulindózisra lehet szükség • az inzulint addig emeljük 3 naponta 2 -3 E-gel, míg az éhomi vércukor a kívánatos tartományig (4. 4 -6. 5 mmol/l) nem csökken.

Konzervatív inzulinkezelés 2 -es típusú cukorbetegségben • A betegek szűk körében, az orális antidiabetikus kezelés, vagy a „bedtime” inzulinkezelés nem megfelelő hatékonysága esetében alkalmazandó kezelési forma • Olyan esetekben szokásos elkezdeni, amikor az étkezés utáni vércukorértékek jelentősen emelkedettek és a beteg csak két inzulininjekció adására beszélhető rá (idős, az inzulin adagolás és a vércukormérés technikáját elsajátítani képtelen) • Általában a napi összinzulin mennyiségének kétharmadát reggeli előtt, egyharmadát vacsora előtt adagoljuk.

• Leggyakrabban használt premix bifázisos humán inzulin forma a 30% gyors és 70% közepes hatású inzulin keveréke • Ez a forma elsősorban azoknak ajánlható, akik ragaszkodnak a délelőtti és délutáni kisétkezésekhez, hogy az ilyen módon adagolt exogén inzulin minden étkezésüket lefedje • Javasolt a metformin fenntartása • Az előkevert humán inzulin készítmények korlátai: • -humán reguláris inzulin csúcshatásához szükséges hosszú idő (1 -5 óra) és a hosszú hatástartam (6 -10 óra) - nem igazán jó prandiális szer • A premix humán inzulint alkalmazó betegeknek az injekciót legalább 30 perccel az étkezés elnőtt be kell adniuk, viszont a lassú clearence miatt nagyobb az étkezés utáni hypoglycaemia kockázata.

• Az újabb kiszerelési formák: • Bifázisos aspartinzulin - 30% aspart és 70% protaminizált aspartinzulin keverékét tartalmazza • Bifázisos lispro-inzulin – kétféle kiszerelésben van, 25/75 és 50/50 • Előnyösebbek lehetnek, mert csökken az exogén hyperinzulinaemia, nem szükséges a főétkezések között enni, így kisebb a beteg súlynövekedésének a veszélye • Nem kell az inzulin beadása és az étkezés között várni • Az eddigi vizsgálatok azt igazolták, hogy bár az anyagcserét hasonló módon javítják, mint a humán inzulint tartalmazó keverékek, a hypoglykaemiák gyakorisága az analóg keverékeket használók körében kisebb • A kezdő dózis általában 0. 3 -0. 5 E/tskg/nap.
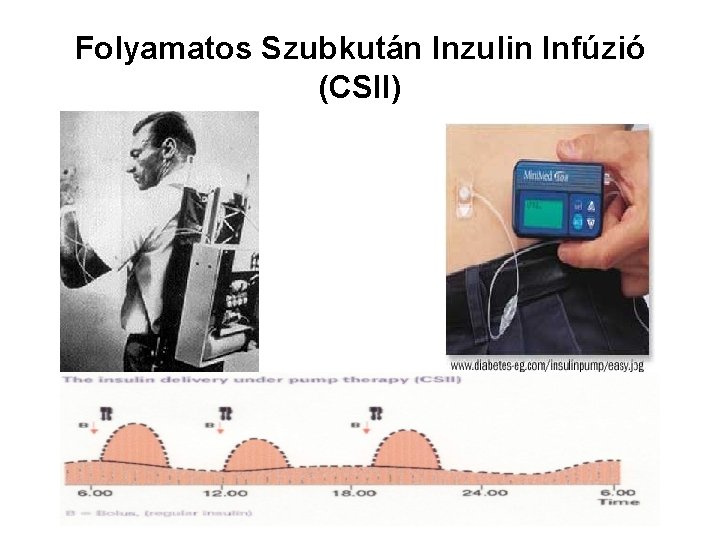
Folyamatos Szubkután Inzulin Infúzió (CSII)

Összefoglalás • Az inzulin az 1 -es típusú cukorbetegeknél életmentő, a 2 -es típusúaknál életminőséget javító szereppel bír. • A 2 -es típusú cukorbetegeknél ne féljünk az inzulinhoz nyúlni, időben kezdjük el az inzulin alkalmazását. • Mindig egyénre szabott inzulinkezelést válasszunk (aktív élet: inzulin analógok, idős kor: bedtime inzulin).

A DIABETES MELLITUS SZÖVŐDMÉNYEI Krónikus szövődmények: - Mikrovaszkuláris: nephropathia, retinopathia - Makrovaszkuláris: kardiovaszkuláris Akut szövődmények - Hypoglykaemia - Hyperglykaemia

A micro- és macroangiopathias szövődmények kilakulása • Polyol anyagcsereút – glukóz (aldóz-reduktáz)-szorbitol (szorbitol-dehidrogenáz)-fruktóz = ozmotikus hatásszöveti károsodás • Fehérjék nem enzimatikus glikációja – fehérjék strukturális és funkcionalis változása- AGE • Szabad gyökök, oxidatív stressz • Genetikai tényezők (ACE gén polimorfizmusa) • Immunologiai folyamatok • Egyéb sejtszintű folyamatok – hő shock fehérjékchaperonok károsodása, protein-kináz-C (PKC) géncsalád

Retinopathia diabetica 1. Nem proliferativ retinopathia Enyhe: microaneurysmák, pontszerű vérzések, kemény exsudátumok – pericyták száma csökken, a a kapillarisok fala meggyengül, permeabilitása fokozódik, endothel sejt proliferáció – macula oedema Súlyos: dilatált kapillárisok, telt pangásoso vénák, a retina oxigén ellátása romlik

Retinopathia diabetica 2. Proliferativ retinopathia diabetica Látásromlás, vörös foltok, gomolygó homályok. Érújdonképződés a retina bármely területéről, kötöszöveti proliferáció – zsugorodás – tractios ablatio retinae, a retina leszakadhat. Érújdonképződés gyakran a papilla felszínéről indul az üvegtest felé- abba bele is törhet

Retinopathia diabetica terápiája • Gyógyszeres kezelés: Ca-dobesilat, pentoxifyllin, thrombocytaaggregatio gátlás hatásossága kérdéses (ticlopidin? ) Növekedési faktorok ellenes antitestek • Lézercoagulatio • Vitrectomia

Retinopathia diabetica szűrése • T 1 DM – a diagnózistól számított 5 év múlva, majd évente, graviditásban a terhesség elején, majd 3 havonta • - T 2 DM – felfedezéskor, majd évente Nem proliferativ esetben 9 havonta Nem prolif. -progredialó esetben 6 havonta Rizikó faktorok esetén 4 havonta Proliferativ retinopatia, maculaoedema estén 2 -3 havonta

Nephropathia diabetica • Egyre nő a végállapotú vesebetegségben szenvedő diabeteses betegek száma- nő a diabetes okozta vesekárosodás miatt dyalisis kezeltek száma. • Nem minden cukorbetegben alkakul ki – valószínű genetikai okokra vezethető vissza • Elsősorban a glomerulusok károsodnak – basalis mambrán megvastagodik – a mesangium kiszélesedik – nodularis glomerulosclerosis – Kimmelstiel-Wilson-syndroma • Diffúz glomerulosclerosis, fibrin sapkák, capsularis cseppek, hyalinos arteriosclerosis

A diabeteses nephropathia természetes lefolyása I. III. IV. Stádium: hypertrophia és hyperfiltrátio – GFR nő Stádium: glomeruláris morfologiai károsodás klinikia tünetek nélkül – 1 -2 évvel a diagnózis után, átmenti microalbuminuria Stádium: kezdődő diabeteses nephropathia: 5 -11 évvel a dg után, tartós microalbuminuriua, GFR nő, majd csökken Stádium: kifejlett diabetses nephropathia – gyakrabban a T 1 DM betegekben – macroalbuminuria, GFR csökkenés – nephrosis sy. hypertonia Stádium: végstádiumú veselégtelenség - uraemia

A diabeteses nephropathia terápiája 1. A szisztémás és az intraglumeruláris vérnyomásemelkedés kezelése: ACE-inhibitorok, ARB-k Sómegvonás Kalciumcsatorna –blokkolók – hoszúhatású dihydropiridinek és a nem dihydropiridin készítmények 2. Diétás fehérjemegszorítás – korai stádiumban 0. 8 g/kg/24 óra, de nem kevesebb mint 0. 5 g/kg/24 óra 3. Hyperlipidaemia kezelése 4. Vesepótló kezelés: Haemodialysis Peritonealis dialysis Transplantácio

Neuropathia diabetica Somaticus 1. 2. 3. 4. Distális szimmetrikus sensomotoros polyneuropathia (hypaesthesia) Fájdalmas neuropathia Proximális aszimerikus polyneuropathia Fokális neuropathiak Autonom 1. 2. Posturalis hypotonia Perzisztáló tachycardia-fixált szívfrekvencia 3. Fájdalmatlan myocardialis ischemia – infarctus 4. Bal kamra funkcionalis károsodás 5. Hirtelen halál 6. A szívfrekvencia cirkadián ritmusának eltérése 7. A tensio cirkadián értékeinek változása 8. Gastrointestinalis traktus motilitás zavarai 9. Urogenitalis rendszer funkcionalis zavarai 10. Sudomotor-funkcio zavara – gustatory sweating

Macroangiopathia diabetica • A nagyerek atherosclerosisával járó elváltozása az agy, a szív, a mesentérium és az alsóvégtag artériáiban – 2 -4 -szer gyakoribb, mint a nem cukorbetegek emberek között. • Inkább a T 2 DM-ben fordul elő
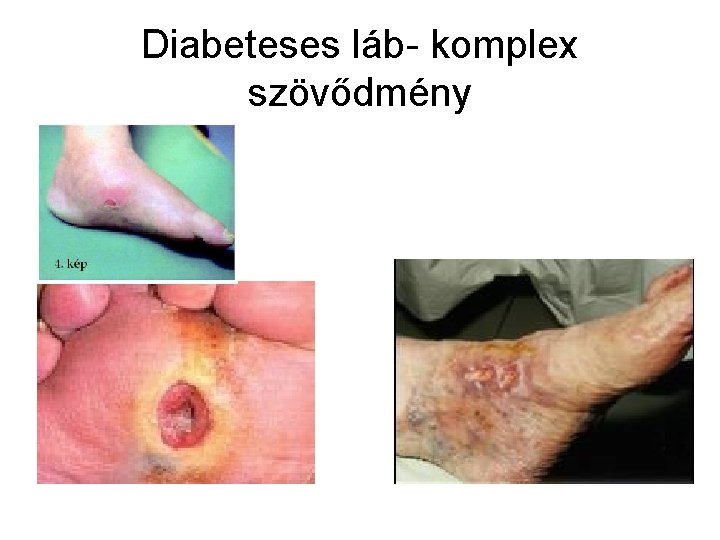
Diabeteses láb- komplex szövődmény

Akut szövődmények • Hyperglycaemia • Hypoglyacemia

Coma diabeticum • Évente 5 -12, 5/1000 diabeteses beteg • Az ismeretlen betegekben 19%-ban comával „indul” a diabetes • Diabeteses ketoacidosis: –Kezeletlen 1 -es típus (abszolút inzulinhiány), ritkábban 2 -es típus (inzulinrezisztencia + kimerült inzulin termelő kapacitás)–hyperglycaemia+ hyperosmolaritás+ ketoacidosis • Hyperosmolaris, nem ketoacidoticus coma: –Főleg 2 -es típusú DM–hyperglycaemia+hyperosmolaritás– Ketoacidosis nincs •

A ketoacidoticus coma háttere • Fő lényege az inzulin hiánya • A hyperglycaemia közvetlen oka a máj glükóztermelése és nem az inzulin-rezisztencia • A kontrainsularis hormonok szintje emelkedett • Mivel nincs inzulin + a lipolitikus hormonok aktivitása fokozódik: az észterezetlen zsírsavak plazmaszintje fokozódik és a májban ezekből ketontestek képződnek.

Tünetek • • • Polyuria Súlyvesztés Gyengeség, adynamia, fáradékonyság Fejfájás Acetonos lehellet Kipirulás (vasodilatatio) Légszomj, Kussmaul-típusúlégzés Exsiccosis, másodlagos oligo-anuriával, hypotensioval A dehydráció jelei (nyálkahártyák, izomgörcsök, pseudoperitonitis) • Neurológiai góctünetek, csökkent reflexek és izomtónus • Tudatzavar: a plasmaosmolaritással korrelál

Mortalitás • Életkorfüggő– 50 év alatt: 2 -5% • Efölött nő–Gyermekekben: 1% alatt • Kísérő betegség függő: –Sepsis– Pancreatitis–Myocardium infarctus • A nem ketoacidoticus coma rosszabb prognózisú– 50 év alatt is 20%-os mortalitás–efölött 25 -30%

Szövődmények • Thromboemboliás szövődmények–AMI– MVT–Agyi infarctus–Mesenterialisinfarctus • Cardio-pulmonalis–Shock–ARDS • Agyoedemaa kezeléssel kapcsolatban • Folyadékháztartási, sav-bázis és elektrolit zavarok
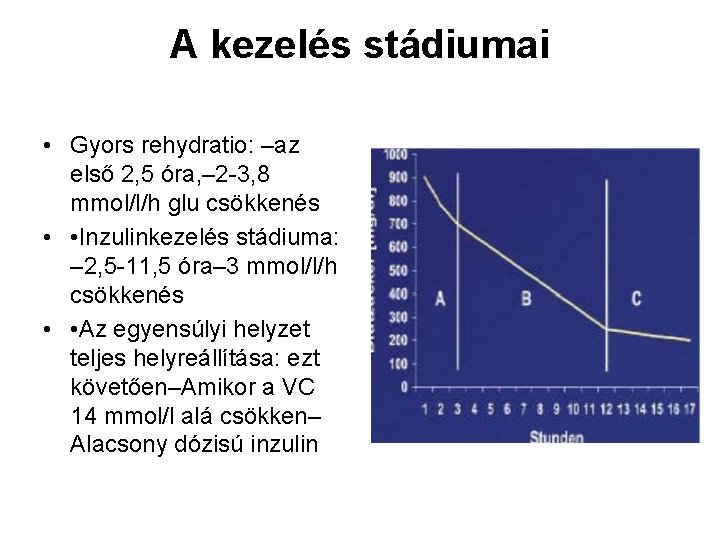
A kezelés stádiumai • Gyors rehydratio: –az első 2, 5 óra, – 2 -3, 8 mmol/l/h glu csökkenés • • Inzulinkezelés stádiuma: – 2, 5 -11, 5 óra– 3 mmol/l/h csökkenés • • Az egyensúlyi helyzet teljes helyreállítása: ezt követően–Amikor a VC 14 mmol/l alá csökken– Alacsony dózisú inzulin

Folyadékpótlás • Normális vizeletmennyiség esetén fiziológiás sóoldat • Oligo-anuria, hypernatraemia esetén: hypotoniáselektrolitoldat – „feles” Salsol

Inzulinkezelés • Nagyobb, hirtelen eséseket (> 3 mmol/l/h) kerülni! • Iv. inzulin (sc. nem szívódik fel) • Önmagában a folyadékbevitel is csökkenti a VC-t(2 -3, 8 mmol/l/h) • Utána az inzulinnal szembeni érzékenység nő-egyre kevesebb kell • Alacsony inzulindózis is 4 -7 mmol/l/h-val csökkentheti a VC-t) • Alacsony dózis: 5 -10 E/h • Igen alacsony dózis: kezdetben 6 E/h, majd 2 óra múlva 0, 9 E/h • Kezdeti inzulin bolus: 10 -20 E iv. , majd 2 -15 E iv. bolus. – Ma már nem nagyon javasolt, akkor is csak a folydékth. megkezdése után–Első ellátó feladata: folyadéktherápia megkezdése + 2 -5 E inzulin bolusban

Inzulin perfúzor • Normális inzulin igény: 1 E/h • Ketoacidózisban: • 0, 1 E/kg/h a ketoacidózis megszünéséig és 14 mmol/l-es VC eléréséig • Alternativa: 2— 15 E bolus, majd 1 E/h körüli (0, 5 -4 E/h) úgy, hogy a VC maximális csökkenése 2, 7 mmol/l/h legyen

Bikarbonát • • Vérgáz alapján p. H 7, 15 alatt BE alapján számolva Az ezektől eltérő indikációjú (pl. rutin) bikarbonát jótékony hatása nem igazolódott

Elektrolitok • K+ • hypokaliaemia veszélye az inzulinkezelés közben • A p. H 0, 1 -gyel emelkedése 0, 4 -1, 2 mmol/les K+ -csökkenést okoz • 5 mmol/l alatti K+ -érték esetén az inzulinnal és folyadékkal együtt K-t is pótolni kell • Óránként K+ - kontroll

Szövődmény • Agyodema - az osmolaritás túl gyors csökkenése (hypotoniásoldat, bikarbonát) • Hypernatraemia – excessiv Na. Cl bevitel károsodott vesefunkció mellett • Hypoglycaemia - Inzulin túladagolás • Kp-i idegrendszeri acidosis, agyoedema - Bikarbonát túladagolás • Hypokaliaemia - Túl gyors inzulinbevitel, nem kielégítő pótlás

Szövődmény • Foszfátvesztés - Károsodott vesefunkció • Hypocalcaemia - Túl sok foszfátbevitel • Thrombosis – Heparin adásának elmulasztása

Diabeteses nem ketoacidoticus coma • • Idősebb, 2 -es típusú diabetesesekben Gyakran infekció váltja ki Relativ inzulinhiány Ketoacidosis nincs Súlyos hyperglycaemia Súlyos dehydratio Súlyos plazma osmolaritás emelkedés Letalitása 20 -25%

Kezelés • Cél a vércukor lassú csökkentése • A plazma osmolaritás folyamatos ellenőrzése, a csökkenés nem haladhatja meg az 5 mosm/kg/h-t • Kezdeti volumenkezelés (mint előbb) • K+ -pótlás

Köszönöm a figyelmet! www. cukorbegekert. hu
- Slides: 80