Diabetes Gestacional Enf Esp Cidiane Rodrigues O diabetes
Diabetes Gestacional Enf. Esp. Cidiane Rodrigues
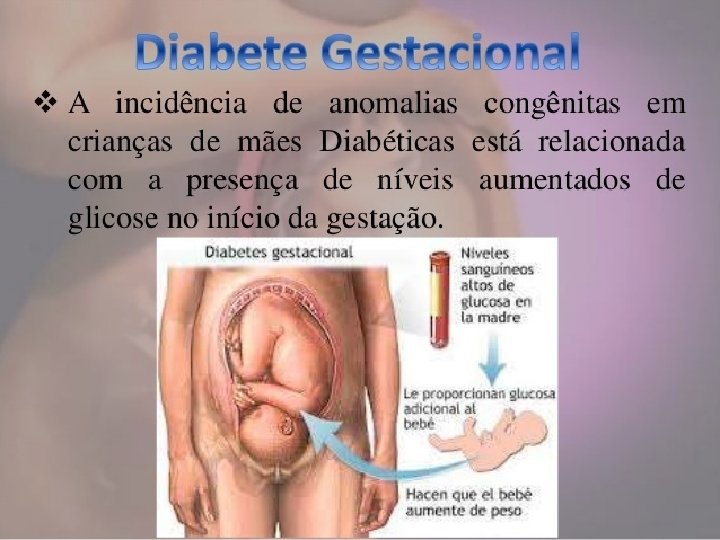

• O diabetes gestacional é uma condição caracterizada por hiperglicemia (aumento dos níveis de glicose no sangue) que é reconhecida pela primeira vez durante a gravidez; • A condição ocorre em aproximadamente 4% de todas as gestações; • Geralmente, o diabetes gestacional se cura logo após o parto; • Mas se você teve diabetes gestacional, você está em risco para o diabetes tipo 2; • Dessa forma, é importante manter os cuidados e acompanhamento médico mesmo após ter o bebê.

Causas • Não se sabem ao certo por que o diabetes gestacional se desenvolve; • Sabe-se que o diabetes normal acontece quando pâncreas não é capaz de produzir o hormônio insulina em quantidade suficiente para suprir as necessidades do organismo, ou porque este hormônio não é capaz de agir de maneira adequada (resistência à insulina).

• Seu corpo digere o alimento que você come para produzir açúcar (glicose) que entra em sua corrente sanguínea; • A insulina promove a redução da glicemia ao permitir que o açúcar que está presente no sangue possa penetrar dentro das células, para ser utilizado como fonte de energia; • Portanto, se houver falta desse hormônio, ou mesmo se ele não agir corretamente, haverá aumento de glicose no sangue e, consequentemente, o diabetes.

• Durante a gravidez, a placenta, que liga o seu bebê para seu suprimento de sangue, produz altos níveis de vários hormônios; • Quase todos eles prejudicam a ação da insulina nas células, aumentando o nível de açúcar no sangue; • Dessa forma, uma elevação modesta de açúcar no sangue após as refeições é normal durante a gravidez.

• Conforme seu bebê cresce, a placenta produz mais e mais hormônios que atuam no bloqueio de insulina. No diabetes gestacional, os hormônios placentários provocam um aumento do açúcar no sangue em um nível que pode afetar o crescimento e o bem-estar do bebê. O diabetes gestacional geralmente se desenvolve durante a segunda metade da gravidez.

Fatores de risco Qualquer mulher pode desenvolver diabetes gestacional, mas algumas mulheres estão em maior risco. Fatores de risco para o diabetes gestacional são: • Idade superior a 25 anos; • Histórico familiar de diabetes; • Diabetes gestacional anterior;

• Bebês de gestações anteriores que nasceram com mais de 4 kg; • Gestações anteriores com bebê natimorto inexplicável; • Tolerância à glicose diminuída ou glicemia de jejum alterada (níveis de açúcar no sangue altos, mas não o suficiente para ser diabetes); • Aumento do líquido amniótico (uma condição chamada de polidrâmnio);

• Excesso de peso antes da gravidez; • Ganho excessivo de peso na gravidez; • Raças negra, hispânica, indígena ou asiática.

Sintomas • O diabetes gestacional raramente causa sintomas; • Dessa forma, é preciso fazer exames periódicos durante toda a gravidez, principalmente entre as semanas 24 e 28; • É importante fazer esses exames uma vez que o açúcar elevado no sangue pode causar problemas para você e seu bebê.

Às vezes, o diabetes gestacional pode causar sintomas: • Aumento da sede; • O aumento da micção; • O aumento da fome; • Visão turva.

• No entanto, a própria gravidez causa essas sensações na maioria das mulheres, então isso nem sempre significa que a mulher tem diabetes; • Converse com o médico se você tem esses sintomas e não deixe de fazer os exames prénatais.

Diagnóstico e Exames • Na maioria dos casos, o diabetes gestacional é descoberto com exames de rotina durante a gravidez, como glicemia de jejum, curva glicêmica e hemoglobina glicada; • Você também terá consultas pré-natais regulares mais frequentes para monitorar o curso da sua gravidez.

• Caso os resultados exames estejam alterados, é importante procurar ajuda médica; • Aqui estão algumas informações para ajudar você a se preparar para sua nomeação e saber o que esperar do seu médico; • Estar preparado para a consulta pode facilitar o diagnóstico e otimizar o tempo;

Dessa forma, você já pode chegar à consulta com algumas informações: • Uma lista com todos os sintomas e há quanto tempo eles apareceram; • Histórico médico, incluindo outras condições que o paciente tenha e medicamentos ou suplementos que ele tome com regularidade.

O médico ou médica provavelmente fará uma série de perguntas, tais como: • Se já experimentou aumento da sede ou micção excessiva; • Quando é que estes sintomas começaram; • Com que frequência acontece; • Você já reparou outros sintomas incomuns; • Você tem um pai ou irmão diagnosticado com diabetes;

• Se já esteve grávida antes; • Se tem diabetes gestacional durante suas gestações anteriores; • Se teve outros filhos, qual foi o peso de cada um deles no nascimento; • Se ganhou ou perdeu muito peso em qualquer momento em sua vida;


Diagnóstico de Diabetes Gestacional • O diabetes gestacional é geralmente diagnosticado entre a 24ª e 28ª semanas de gravidez, quando a resistência à insulina geralmente começa; • Se você já teve diabetes gestacional antes ou tem alto risco para desenvolver o problema, pode fazer os exames antes da 13ª semana de gravidez. Alguns testes podem ser feitos para diagnosticar o diabetes gestacional:

• Curva glicêmica; • O exame de curva glicêmica mede a velocidade com que seu corpo absorve a glicose após a ingestão; • O paciente ingere 75 g de glicose e é feita a medida das quantidades da substância em seu sangue em jejum, uma hora e duas horas após a ingestão.

Os valores de referência são: • Em jejum: abaixo de 92 mg/dl; • Após 1 h: abaixo de 180 mg/dl; • Após 2 horas: abaixo de 153 mg/dl; • Qualquer dosagem aleatória de glicêmia maior que 200 mg/dl já é diagnóstico de diabetes; • Esse é o principal exame para verificar a presença de diabetes gestacional.

Glicemia de jejum • A glicemia de jejum é um exame que mede o nível de açúcar no seu sangue naquele momento, servindo para monitorização do tratamento do diabetes; • Os valores de referência ficam entre 65 a 92 miligramas de glicose por decilitro de sangue (mg/d. L); O que significam resultados anormais: • Resultados entre 92 mg/d. L e 100 mg/d. L são considerados anormais próximos ao limite e devem ser repetidos em uma outra ocasião

• Valores acima de 100 mg/d. L já são bastante suspeitos de diabetes, mas também devendo ser repetido em uma outra ocasião; • A glicemia de jejum é um exame feito para confirmar os resultados da curva glicêmica e para acompanhar os níveis de glicose no sangue durante o dia ou após as refeições.

Exames Se a diabetes gestacional tiver confirmada, o médico irá verificar pressão arterial em todas as consultas; Também terá alguns testes durante a gravidez para verificar saúde da mãe e a de seu bebê. Estes testes incluem: • Ultrassom fetal; • Monitoramento dos batimentos cardíacos do bebê; • Hemoglobina glicada;

• Durante o trabalho de parto, a mãe e o bebê serão monitorados; • Monitorização cardíaca fetal; • Testes de açúcar no sangue são feitos regularmente para certificar se o nível de açúcar no sangue está dentro de uma faixa saudável; • Depois que bebê nasce, o nível de açúcar no sangue será verificado várias vezes no dia e nas semanas após o nascimento.

Tratamento e Cuidados Diabetes gestacional, deverá fazer mudanças de estilo de vida para ter uma gravidez tranquila: • Monitorar açúcar no sangue; • Enquanto estiver grávida, deverá verificar o açúcar no sangue quatro a cinco vezes por dia - de manhã em jejum e após as refeições - para se certificar de que eles permanecem dentro de uma faixa saudável; • Isto pode parecer inconveniente e difícil, mas vai ficar mais fácil com a prática.

• A equipe de saúde vai monitorar e gerenciar o açúcar no sangue durante o parto; • Se o açúcar no sangue sobe, o pâncreas do bebê pode liberar altos níveis de insulina - o que pode causar hipoglicemia em seu bebê logo após o nascimento.

Dieta Saudável • Comer os tipos certos de alimentos em porções saudáveis é uma das melhores maneiras de controlar o açúcar no sangue e evitar o ganho de peso; • Os médicos não aconselham perder peso durante a gravidez – o corpo está trabalhando duro para fazer o bebê crescer; • Mas o médico pode ajudar a definir metas de ganho de peso com base no seu peso antes da gravidez;

• Uma dieta saudável inclui frutas, legumes e grãos integrais e limita carboidratos altamente refinados, incluindo doces; • Você pode querer consultar um nutricionista ou um endocrinologista para criar um plano de refeições com base no seu peso atual, nível de açúcar no sangue, hábitos de exercício, preferências alimentares e orçamento.

Exercício • A atividade física regular tem um papel fundamental no plano de bem-estar antes, durante e após a gravidez; • Exercício reduz o nível de açúcar no sangue, estimulando o corpo a mover a glicose para as células, onde é utilizada para produzir energia; • O exercício também aumenta a sensibilidade das células à insulina, o que significa que seu corpo vai precisar para produzir menos insulina para transportar açúcar.

Medicamentos • Se a dieta e o exercício não suficientes, você pode precisar de injeções de insulina para baixar o açúcar no sangue; • Alguns médicos prescrevem um medicamento via oral para controle de açúcar no sangue.

Monitorização Cuidadosa do Bebê • Uma parte importante do seu plano de tratamento está em observar seu bebê; • O médico pode monitorar o crescimento e desenvolvimento do bebê com ultrassons e outros testes; • Se você não entrar em trabalho de parto no tempo adequado, o médico pode induzir o parto.

Complicações possíveis • A maioria das mulheres que têm diabetes gestacional terão os bebês saudáveis, desde que monitore e controle seus níveis glicêmicos regularmente; • No entanto, o diabetes gestacional que não é cuidadosamente gerido pode levar a níveis de açúcar no sangue não controlados e causar problemas para você e seu bebê, incluindo um aumento da probabilidade de precisar de parto cesáreo.

Complicações para o Bebê Se você tem diabetes gestacional, o bebê pode ter um risco aumentado de: • • • Peso excessivo ao nascer; Nascimento de bebê prematuro; Síndrome do desconforto respiratório; Hipoglicemia logo após o nascimento; Diabetes tipo 2 mais tarde na vida; Diabetes gestacional não tratada pode levar à morte de um bebê antes ou logo após o nascimento.

Complicações para Gestante O diabetes gestacional também pode aumentar o risco da mãe de ter: • Pressão arterial elevada e pré-eclâmpsia; • Diabetes no futuro; • Entre as mulheres com história de diabetes gestacional que atingem o seu peso corporal ideal após o parto, menos de 1 em cada 4 eventualmente desenvolve diabetes tipo 2.


Restrição de Crescimento Intra. Uterino

• Algumas doenças maternas e fetais impedem que o feto se desenvolva de forma satisfatória; • Estes fetos são chamados restritos pelo fato de apresentarem crescimento inferior à média para a sua idade gestacional;

• O Crescimento Intrauterino Restrito(CIUR) é definido como o crescimento fetal abaixo do percentil 10 para a sua idade gestacional; • Isso quer dizer que cada 90 fetos, somente 10 se encontrarão nesta faixa de peso; • Em termos práticos, indica que algum fator impediu que o feto atingisse o seu máximo potencial de crescimento.

O feto pode ser pequeno sem que seja doente? • Sim. Devem ser pesquisados fatores genéticos e antecedentes obstétricos de fetos pequenos; • Contudo, a presença de peso fetal reduzido, leva à pesquisa de doenças que possam estar impedindo o feto de se desenvolver de forma máxima.

Quais as principais causas de CIUR • • Doenças genéticas; Malformações fetais; Doenças placentárias; Gestações gemelares; Trombofilias maternas; Pré-eclampsia; Desnutrição materna.

DIAGNOSTICO • Porem, existe uma grande motivação de reconhecer o CIUR já antes do parto, enquanto as medidas tardias podem deixar o feto com grandes seqüelas; • Felizmente, o CIUR pode ser diagnosticado intra uterino; • • Diagnóstico Clínico: Anamnese; Ganho ponderal materno; Mensuração da altura uterina.

• Métodos de diagnostico antes do parto: • A medida do fundo uterino; • A avaliação dos movimentos fetais; • Aavaliação do peso materno; • A ultrasonografia; • Exames complementares

Complicações Fetais • Quando decorre de privação de nutrientes seja por desnutrição ou aporte sanguíneo insuficiente da placenta, o feto pode desenvolver distúrbios metabólicos e desenvolver prejuízo neurológico; • Além disso, estes fetos possuem maior risco de mortalidade, aspiração de mecônio e necessidade de interrupção precoce da gestação.


Tratamento Acompanhamento • Após a detecção de peso inferior para a idade gestacional durante o desenvolvimento fetal, é indicado o acompanhamento do crescimento fetal a cada 15 dias. O acompanhamento com a ultrassonografia com Doppler fornece dados importantíssimos sobre o suprimento vascular fetal; • O estudo TRUFFLE comparou o uso de Cardiotocografia computadorizada em comparação com o Doppler do ducto venoso como formas de avaliar a vitalidade fetal em CIUR; • O resultado foi melhor com o uso da ultrassonografia, visto que as alterações vasculares precedem os parâmetros de comportamento como a movimentação fetal.

• Segundo Baschat, a cardiotocografia e o perfil biofísico fetal são testes de vitalidade fetal que se associam com alterações tardias; • São então capazes de diagnosticar estados de comprometimento fetal em estágios ais tardios em comparação com o Doppler; • Quando se alteram, os fetos já apresentarão comprometimento neurológico e distúrbios metabólicos em estado possivelmente irreversíveis; • Desta forma podemos avaliar a qualidade de sobrevida deste feto no ambiente intra uterino e o melhor momento para a resolução da gravidez.

A AMNIORREXE PREMATURA • E a rotura das membranas coriônica e amniótica antes do trabalho de parto, seja qual for a idade gestacional; • No momento da rotura o feto pode ser: • Pré-viavel (< 23 semanas de gestação) • Longe do termo (23 -32 semanas) • Próximo de termo

• Amniorrexe Prematura: rotura das membranas corioamnióticas antes da deflagração do trabalho de parto, independente da idade gestacional. • Amniorrexe Prematura Pretermo: rotura das membranas antes do termo. • Período de Latência: intervalo entre a rotura das membranas e o início do trabalho de parto.

Importância das Membranas Fetais • Barreira física que separa o feto e o líquido amniótico estéreis do canal vaginal contaminado; • Importância para o desenvolvimento do feto - o líquido amniótico é necessário para o desenvolvimento dos sistemas respiratório, gastrintestinal e urinário, além de permitir a movimentação fetal, contribuindo para o desenvolvimento normal da musculatura, e proteger o feto de lesões traumáticas e de lesões isquêmicas, por compressão do cordão umbilical;

• Previne o prolapso de qualquer estrutura intra -amniótica pela cérvix, que frequentemente sofre dilatação antes da deflagração do trabalho de parto franco; • Depósito de substratos para processos bioquímicos.
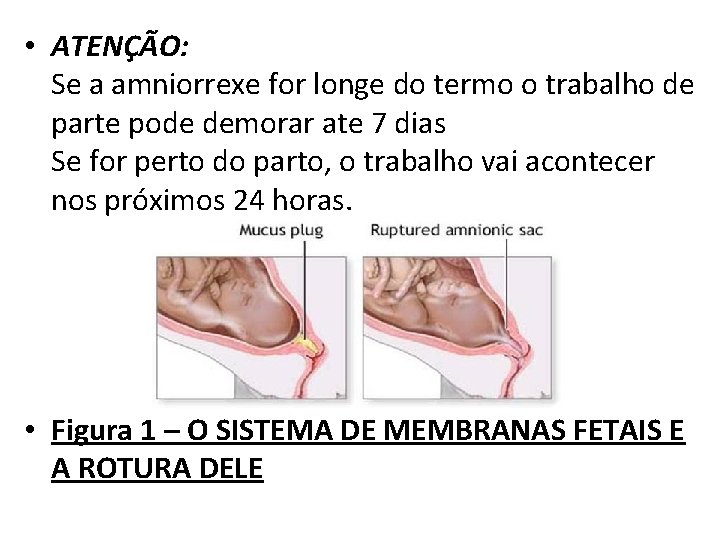
• ATENÇÃO: Se a amniorrexe for longe do termo o trabalho de parte pode demorar ate 7 dias Se for perto do parto, o trabalho vai acontecer nos próximos 24 horas. • Figura 1 – O SISTEMA DE MEMBRANAS FETAIS E A ROTURA DELE

ETIOLOGIA Rotura Fisiológica: com a aproximação do termo, as membranas vão se tornando cada vez mais susceptíveis à rotura devido ao estiramento causado pelo crescimento fetal e contrações uterinas, além da diminuição do seu conteúdo de colágeno; Rotura patológica: • Causa intrínseca: constituição defeituosa, polidrâmnio, incompetência cervical; • Causa extrínseca: infecção ascendente - gonococo, estreptococos do grupo B, Gardnerella vaginalis; • Após procedimento – cerclagem ou amniocentese;

FATORES DE RISCO • Vícios de volume – o liquido esta em excesso (polidramnia) ou o volume fetal e grande demais (tipo, na gestação múltipla); • Vícios de mecânica – contrações excessivas da musculatura do útero aumentam a pressão intrauterina, também, os movimentos fetais podem induzir a rotura;

• Vícios de continência – colo uterino com cerclagem ou incompetência cervical; • Estresse materno e fetal induzindo mediadores de estresse, via eixo hipotálamo-hipófiseadrenal; • Sangramento vaginal em algum período da gestação; • Placenta prévia;

• Descolamento prematuro de placenta; • Incompetência istmo-cervical; • estado nutricional deficiente; • inserção marginal do cordão umbilical; • história familiar de amniorrexe;

• Vícios enzimáticos – no caso da doença do Ehler. Danlos o déficit de alfa-1 -antitripsina aumenta a atividade desta enzima que acaba “digerindo” estruturas protéicas do corpo, inclusive as membranas amnióticas ou/e coriais; • Alteração de oxigenação fetal – por exemplo, as mães fumante; • Baixa imunidade do liquido amniótico; • Distúrbios do equilíbrio da flora vaginal – vaginoses com Gardnerella vaginalis, Peptostreptococcus, Neisseria gonhorrhoeae, Enterobacter, Bacteróides, E. coli.

COMPLICAÇÕES • Primeiro, a amniorrexe prematura produz oligodramnia; • Oligodramnia apresenta fácies característica do feto - com orelhas dobradas, nariz achatado, pele enrugada; • Deformidades de extremidades contraturas musculares e flexão); (pé torto,

• A oligodramnia vai induzir disfunção pulmonar fetal de imaturidade; • Hemorragia intraventricular (o mesmo mecanismo da hemorragia de descompressão) - a queda da pressão do LA vai resultar em queda da pressão intracraniana do feto – resultando um desequilíbrio de pressões do LCR e do sangue capilar ventricular com tendência de passagem do sangue dos capilares para os ventrículos.

• Enterocolite necrosante – como o feto engole liquido amniótico agora já contaminado e a imunidade e imatura, as infecções intestinais do feto podem evoluir nesta direção; • Sepse neonatal a sistema imunológica sendo imatura; • Chorioamniotite – resultado da contaminação do LA; • Prematuridade: responsável pela maioria dos casos de morbi mortalidade devido a ocorrência de Síndrome do Desconforto Respiratório,

• Complicações da prematuridade: » SAR; » hemorragia intraventricular; » enterocolite necrosante; • Prolapso de cordão; • Infecção neonatal (septicemia, pneumonia, ITU, onfalite, conjuntivite).

– Quanto menor a idade gestacional, maior a probabilidade de infecção e esta tende a ser de maior gravidade – Materna: corioamnionite – Fetal ou neonatal: septicemia, pneumonia, infecção do trato urinário – Complicações da infecção para o feto: SAR, dano ao sistema nervoso central • Infecção puerperal (endometrite). • Síndrome de deformidade fetal: principalmente se ocorrer muito precocemente, resultando em restrição de crescimento, anomalias compressivas da face fetal e membros e hipoplasia pulmonar

EXAME CLINICO DA GRAVIDA ANAMNESE: • E o que a grávida relata respeito deste incidente; • Normalmente vai escutar uma historia que inclui: “deflúvio abundante de liquido pela vagina”. • O importante e saber as circunstancias no qual aconteceu isto. • Interessa: –Momento da rotura –Atividade exercida

–Quantidade –Cor –Odor • Em 90% dos casos o diagnostico pode ser estabelecido somente baseado nos relatos da paciente e exame com especulo.

CARATER DO LIQUIDO • Líquido claro ou leitoso, dependendo da maturidade fetal, escoando pelo orifício cervical; • No diagnostico diferencial deve-se distingui-la da perda urinária involuntária e do conteúdo vaginal excessivo.

EXAME PELVICO • Caso que não existe nenhum sinal de trabalho de parto não executa toque vaginal. • Genitália externa – provavelmente vai apresentar-se umedecida de liquido vaginal; • Exame especular (genitália interna) – liquido amniótico saindo através do colo.

EXAMES COMPLEMENTARES • Ultrasonografia; • Avaliação do p. H do conteúdo vaginal Teste do fenol vermelho e do papel de nitrazina, p. H 6 - sugestivo de LA na vagina. Papel de nitrazina -papel indicador que em contato com LA torna-se azul.

• Teste do Azul de Nilo Teste de Kittrich Solução de sulfato de azul de Nilo a 0, 1% + material colhido - pesquisa de elementos fetais (células orangiófilas, escamas fetais, pêlos, lipídios extracelulares); • Teste de Ianneta: secreção colhida + aquecimento da lâmina se coloração amarronzada exclui-se presença de LA, caso permanecer incolor sugere amniorrexe; • Cristalização: exame à fresco do material coletado e avaliação microscópica com evidência de formação de arborescências ou aspecto de samambaia.

• Métodos invasivos: nos casos de história clínica sugestiva e todos os outros testes negativos. Através de amniocentese, com injeção intra-amniótica de SF 0. 9% com corante (VITAMINA B) e avaliação de tampão vaginal através de visualização

DIAGNOSTICO • Confirmação do diagnostico; • Determinar a idade gestacional; • Avaliação da presença de infecção materna ou fetal; • Avaliação da vitalidade.

COMPLICAÇÕES • Uma das mais perigosas complicações da amniorrexe prematura e a infecção amniótica (chorioamniotite); A chorioamniotite esta favorecida pela: • Múltiplos toques vaginais; • Parto prolongado (mais de 12 horas); • Rotura prematura de membranas mais antiga de 24 de horas; • Mãe portadora de Streptococcus beta-hemolitico; • Liquido amniótico meconial;

• O diagnostico da infecção amniótica vai ser estabelecido usando um critério maior ou dois menores. O único critério maior e a febre>37, 8 o C • Critérios menores: – Leucocitose>15. 000 leucócitos/mm 3; – Uter sensível ao apalpação (dores, sensibilidade exagerada); – Taquicardia materna > 100 batimentos/min; – Taquicardia fetal > 160 batimentos/min; – Secreção purulenta saindo do orifício do colo uterino; – Ausência dos outros focos de infecção;

TRATAMENTO • Fatores determinantes da condução da gestação: – idade gestacional – infecção intra-uterina – Vitalidade fetal

• PRINCIPIOS BÁSICOS: • Hospitalização até o parto; • Interrupção imediata da gravidez em caso de em trabalho de parto avançado, corioamnionite ou sofrimento fetal; • Tocolíticos: Não são efetivos em prolongar a gestação em casos de amniorrexe prematura; • Corticóides: Antecipam a maturidade fetal e diminuem a hemorragia intraventricular, mas podem aumentar o risco de infecção materna e neonatal

GESTAÇÃO E > 34 SEMANAS • Indução do parto ou cesárea; • De fato, se a gestação tiver esta idade e acontece a amniorrexe, o parto já vai começar em máximo 24 horas; • ≤ 12 h: conduta expectante para parto espontâneo; • >12 h: indução – ocitocina 5 UI 1 amp, precedida de misoprostol 25 -50 mg 1 cp se índice de Bishop < 5 - cesárea – indicações formais ou falha de indução; • >18 h: antibioticoterapia – penicilina G cristalina 5. 000 UI + 2. 500. 000 UI 4/4 h

– IG 35 A 37 SEMANAS • Aguardar TP espontâneo por 12 à 24 h, pois 80% dos casos o parto se desencadeia espontaneamente nesse período de tempo. • Resolução da gestação: Indução Misoprostol ou ocitocina; • Parto abdominal nas contra-indicações para indução; • Restringir número de toques durante acompanhamento do trabalho de parto (máximo de 4). Antibioticoprofilaxia

– IG 37 SEMANAS • Conduta ativa imediata; • Antibioticoprofilaxia; • Via de parto - indicação obstétrica.

Medicamentoso • CORTICÓIDE: Relacionado com diminuição do risco de Sindrome do Desconforto Respiratório Neonatal; • TOCÓLISE: Utilizado no máximo por 48 h, esquema semelhante à inibição do trabalho de parto prematuro;

• HIPERHIDRATAÇÃO: Utilizado para aumentar o volume de LA, hidratação vigorosa oral ou endovenosa cerca de 3000 4000 ml / dia; • ANTIBIOTICOTERAPIA: Reduzem o risco de infecção materna e perinatal e também mostram-se eficazes em aumentar o período de latência provavelmente por tratar uma infecção que foi a causa da rotura.



• A doença hipertensiva da gravidez (DHEG) é a complicação mais frequente na gestação que acarreta num aumento dos níveis pressóricos da gestante, previamente normotensa, e constitui a primeira causa de mortalidade materna no ciclo gravídico puerperal.

• A DHEG (doença hipertensiva específica da gravidez), pode ser definida como uma manifestação clínica e laboratorial resultante do aumento dos níveis pressóricos de uma gestante, previamente normotensa, a partir da 20ª semana de gestação, desaparecendo até seis semanas após o parto (BRINGMANN, 2004); • De acordo com o Consenso Brasileiro de Cardiopatia e Gravidez (2004), caracteriza-se HAS na gravidez quando a pressão arterial estiver maior do que 140 x 90 mm. Hg, em duas tomadas com intervalo de 4 h, em repouso, ou quando houver aumento maior que 30 mm. Hg na PAS e/ou aumento maior que 15 mm. Hg na PAD, em relação a conhecidos níveis prévios à gestação.

Incidência • A DHEG é a complicação mais freqüente na gestação e constitui, no Brasil, a primeira causa de morte materna, principalmente quando se instala em uma de suas formas graves como a eclâmpsia e a síndrome HELLP (KAHHALE; ZUGAIB, 2000); • A incidência da DHEG é em média de 5 a 10%, com taxas de mortalidade materna e fetal em torno de 20%, sendo muito freqüente na adolescência (BRINGMANN, 2004; GALLETTA; ZUGAIB, 2004).

• O Consenso Brasileiro de Cardiopatia e Gravidez (2004) revela que, a incidência de DHEG na gestação é de 10%, independentemente de sua etiologia, sendo considerada a primeira causa de mortalidade materna no ciclo gravídico puerperal, chegando a 35% de óbitos, decorrentes de complicações como eclampsia, hemorragia cerebral, edema agudo de pulmão, insuficiência renal aguda e coagulopatias; • A moléstia hipertensiva representa a entidade clínica que maior obituário perinatal determina, acarretando ainda, substancial número de neonatos vitimados, quando sobrevivem aos danos da hipóxia perinatal (KAHHALE; ZUGAIB, 2000).

Fatores de Risco • Existem fatores que fazem com que uma mulher grávida tenha mais riscos que outras de desenvolver DHEG, dentre eles podem ser citados: • • Primeira gestação; Gestante com menos de 16 anos (adolescente); Gestante com mais de 30 anos; Obesidade;

• Doenças prévias à gestação (HAS, diabetes, doenças renais ou lúpus); • História de familiares com pré-eclâmpsia ou eclâmpsia; • Ter apresentado pré-eclâmpsia na gestação anterior; • Gestação gemelar; • Gestação com parceiros diferentes; • Gestante com aumento da massa trofoblástica; • Má adaptação circulatória.

Etiologia • A etiologia da DHEG permanece desconhecida, porém alguns fatores foram propostos, tais como aspectos imunológicos, predisposição genética, falha na placentação, anormalidades na coagulação, má adaptação circulatória; • Aumento da resistência vascular por constrição arteriolar generalizada, aumento na produção e na relação do (prostaciclina), aumentando a vasoconstrição, a agregação plaquetária, a atividade uterina e a redução do fluxo sanguíneo uteroplacentário.

Classificação • Pré-eclâmpsia: é o termo dado ao desenvolvimento de hipertensão, com proteinúria (principalmente albumina) e/ou edema de mãos ou face (não fisiológico da gravidez), ocorrendo entre a 20ª semana de gestação e o final da 1ª semana pós-parto, sendo uma patologia predominantemente da primigesta;

• È uma doença inconstante em seu início, variável na sua manifestação, imprevisível na sua progressão e incurável, exceto pela interrupção terapêutica ou espontânea da gestação; • Incide em aproximadamente 10% das gestantes, acarretando repercussões importantes na morbimortalidade materna e perinatal

A pré-eclâmpsia pode ser classificada em leve e grave: • Pré-eclâmpsia leve: inicialmente caracterizado pelo aumento exagerado e subtâneo do peso (> ou = a 500 gramas por semana), seguido de edema generalizado, depois hipertensão e por fim proteinúria, sendo a hipertensão o sinal mais freqüente e importante; • O Consenso Brasileiro de Cardiopatia e Gravidez (2004), acrescenta que na préeclâmpsia leve a PA< 160 x 110 mm. Hg e uma proteinúria < 2 g/24 h, com ou sem edema.

• Pré-eclâmpsia grave: é caracterizada quando um ou mais sintomas são encontrados: PA> ou = 160 x 110 mm. Hg, confirmado em pelo menos duas tomadas, com intervalo de quatro horas; proteinúria de 5 g ou mais em urina de 24 h; • Oligúria ou diurese menor que 400 ml por dia; cefaléia; dor epigástrica e transtornos visuais; cianose e edema pulmonar; dor no hipocôndrio direito;

• Trombocitopenia ou plaquetas abaixo de 100. 000/mm cúbicos; anemia hemolítica microangiopática decorrente da hemólise; icterícia e/ou elevação das enzimas hepáticas e crescimento intra-uterino retardado.

Síndrome HELLP • são as iniciais usadas para descrever a condição de pacientes com pré-eclâmpsia grave que apresenta H - hemólise (fragmentação das células vermelhas do sangue na circulação), EL níveis elevados de enzimas hepáticas, e LP diminuição do número de plaquetas; • Essa variação da pré-eclâmpsia, foi denominada por Louis Weinstein, em 1982;

• É uma doença identificada como um processo de anemia hemolítica microangiopática que pode acelerar e progredir para suas formas mais graves, caracterizadas por graus variados de coagulação intravascular disseminada; • A Síndrome HELLP , em 70% dos casos, ocorre anteriormente ao parto, sendo 15% entre 1726 semanas e a quase totalidade antes de 36 semanas;

• Os 30% restantes aparecem no pós-parto, e os sintomas típicos dessa síndrome são a cefaléia, dor epigástrica ou no quadrante superior direito do abdome, náuseas e vômitos, podendo a hipertensão estar ausente em 20% dos casos, ou ser leve em 30%;

Pré-eclâmpsia superajuntada • É quando a pré-eclâmpsia se associa a hipertensão préexistente à gestação, ocorrendo em 15 a 30% dos casos, aumentando o risco quando a gestante apresenta comprometimento renal; • É um fato de fundamental importância, pois a préeclâmpsia se associa à hipertensão crônica em sua forma mais grave e em época mais precoce da gestação, quando o concepto ainda é imaturo, acarretando um desfecho mais sombrio para a mãe e seu feto; • Faz-se o diagnóstico quando ocorre acréscimo na PAS de 30 mm. Hg e na PAD de 15 mm. Hg, juntamente com o aparecimento de proteinúria e edema;

Eclâmpsia • É a causa mais comum de convulsões associada com a hipertensão arterial e proteinúria na gravidez, sendo definida como a manifestação de convulsões e/ou coma não relacionados a outras condições cerebrais, durante o ciclo gravídicopuerperal, em pacientes com sinais e sintomas de pré-eclâmpsia;

• Sua incidência varia de 1/100 a 1/3. 500 gestações, onde as convulsões podem apresentar sinais premonitórios como cefaléia occipital forte e persistente, mudança de comportamento tanto para o lado da agitação como da torpor, distúrbios visuais como borramento da visão, fotofobia, dor epigástrica ou no quadrante superior direito do abdome, náuseas e vômitos;

• A crise convulsiva pode desencadear-se durante a gestação (50% dos casos), no decorrer do parto (25%) ou do puerpério (25%); • No pós-parto, após 72 h, a crise convulsiva caracteriza a eclâmpsia tardia, onde pode haver o aparecimento de alterações respiratórias, taquicardia e hipertermia, além de lesões hepáticas, icterícia, anuria, hematuria e a hemoglobinúria.

• A eclâmpsia comatosa ou sem convulsão , é uma forma rara e gravíssima, na qual a paciente entra diretamente em coma, não sendo precedido de convulsão, ocorrendo extensas lesões hepáticas.

FISIOPATOLOGIA • Alterações renais: a lesão mais característica, é a endoteliose capilar glomerular, que é responsável por todas as alterações funcionais existentes, tais como proteinúria, redução de fluxo plasmático e da filtração glomerular renal; • São lesões reversíveis após o término da gestação; • A diminuição na filtração glomerular renal (cerca de 30%) é constante, assim como a elevação do ácido úrico (5, 5 – 7, 5 mg%), e elevação nos níveis de creatinina, podendo ocorrer também isquemia renal.

• Alterações vasculares: o vaso espasmo é a alteração fundamental na fisiopatologia da DHEG, determinando resistência ao fluxo sanguíneo e subsequentemente hipertensão arterial; • A ocorrência de lesão endotelial, associada a hipóxia dos tecidos, leva à necrose hemorrágica e a outros distúrbios vistos na DHEG;

• Alterações cardiovasculares: redução do volume intravascular, que normalmente está aumentado na gestação normal; • Nas pacientes com pré-eclâmpsia grave ou eclâmpsia, a hipertensão pode se exacerbar e há risco de edema agudo de pulmão como resultado da administração vigorosa de líquidos na tentativa de expandir o volume sanguíneo a níveis pré-gravídicos.

• Alterações hepáticas: particularmente na síndrome HELLP, há necrose hemorrágica do tipo periportal, com depósitos de material fibrinóide nos sinusóides responsável pelo aumento das enzimas hepáticas e dor no quadrante superior direito do abdome; • Em alguns casos, pode ocorrer hemorragia intra -hepática com hematoma subcapsular, podendo levar à rotura do fígado

• Alterações cerebrais: podem ocorrer convulsões, edema cerebral, necrose hemorrágica no cérebro ou hemorragia difusa, além dos trombos plaquetários intravasculares, que são lesões que constituem a causa das convulsões; • Podem ocorrer alterações visuais, como amaurose e deslocamento de retina

• Alterações sanguíneas: a trombocitopenia é a alteração hematológica mais comumente encontrada na DHEG, podendo causar hemorragia cerebral e hepática subcapsular;

• Alterações hidreletrolíticas: a gestante com DHEG, retém sódio e água em quantidades superiores as da grávida normal, porém é normal a concentração de eletrólitos no sangue; • Há presença de edema generalizado.

• Alterações uteroplacentárias: a circulação uteroplacentária está reduzida na DHEG, cerca de 40 a 60%, proporcionando grandes enfartes placentários, crescimento retardado da placenta e seu deslocamento prematuro, determinando sofrimento fetal e elevado orbituário perinatal; • Pode ocorrer uma redução de até 50% do consumo de oxigênio; • A isquemia da placenta tem repercussões hormonais, principalmente queda dos estrogênios; • corre aumento na atividade uterina, sendo o responsável pela maior incidência de prematuridade, estando elevada também, a sensibilidade do útero à ocitocina

COMPLICAÇÕES • Maternas: hemorragia cerebral, cegueira cortical, insuficiência renal, encefalopatia hipertensiva, ruptura hepática, edema agudo de pulmão, coagulopatia intravascular disseminada, psicose, infecção, síndrome da angústia respiratória do adulto, infarto, dissecção aguda da aorta, deslocamento prematuro da placenta, óbito materno; • Concepto: abortamento, prematuridade, retardo de crescimento intra-uterino, sofrimento fetal agudo e crônico, óbito fetal

DIAGNÓSTICO • O diagnóstico é clínico e laboratorial, deve-se avaliar a pressão arterial, presença de edema generalizado (parede abdominal, pernas, face, região lombossacra e mãos), aumento de peso acima de 1000 g por semana, proteinúria com valores iguais ou maiores a 300 mg de proteína na urina coletada durante 24 h; • Em pacientes examinadas desde a primeira metade da gestação, o diagnóstico é sugerido ao aparecer hipertensão após 24 semanas da prenhez. Existem alguns exames complementares valiosos;

• Teste de hipertensão supina: permite, entre 28 -32 semanas da prenhez, prever o aparecimento, mais tarde, da DHEG; • Considera-se o exame positivo quando mudando-se a paciente do decúbito lateral para o dorsal a tensão diastólica eleva-se de no mínimo 20 mm. Hg; • Exame do fundo-dos-olhos: traduz apenas o espasmo arteriolar. Nos casos mais graves há edema de pupila, exsudatos em "flocos de algodão", hemorragias e edema sub-retiniano que pode levar ao deslocamento da retina;

• Biopsia renal: autentica o diagnóstico ao documentar a lesão glomerular; • Doppler: a presença de incisura bilateral no início da diástole, após 20 -24 semanas de gravidez, associada à relação A/B média das artérias uterinas > 2, 6 é sinal indicativo de DHEG.

PROGNÓSTICO • Materno: a DHEG não costuma determinar seqüelas definitivas na mulher, embora a reversibilidade completa das lesões possam durar até 12 meses, ou desaparecendo normalmente dentro de 8 semanas pós-parto; • O prognóstico, na maioria das vezes está relacionado a presença de crises convulsivas; • A hemorragia cerebral é a principal causa de morte na eclâmpsia, responsável por 60% dos óbitos

• Em relação ao prognóstico de outras gestações, trabalhos referem que pacientes com história de DHEG provavelmente apresentam risco significativo de desenvolver uma nova DHEG na próxima gestação; • Essas mulheres devem ser aconselhadas a iniciar precocemente o pré-natal e ter maior número de consultas.

• Fetal: as alterações placentárias são responsáveis pelo sofrimento crônico do concepto, que tem o seu crescimento intrauterino restrito e pode morrer dentro do útero; • A mortalidade perinatal é de 5 -15% na préeclâmpsia, 7 -60% na síndrome HELLP, 30 -35% na eclâmpsia

Tratamento • Clínico: depende do grau da doença; • Na pré-eclâmpsia leve, é a terapêutica conservadora até o concepto atingir a maturidade de 37 semanas, avaliando a paciente de forma clínica e laboratorial, e a vitabilidade fetal; • Qualquer forma clínica de DHEG, com o feto maduro > ou = a 37 semanas, obriga a interrupção da gravidez, pois a DHEG só se cura com o parto; • Na pré-eclâmpsia grave, e na eclâmpsia, antes de interromper a gestação, o quadro clínico deve ser estabilizado, demorando em torno de 4 a 6 h.

• A pré-eclâmpsia grave, eclâmpsia e estado de sofrimento fetal, indicam que a gestação deve ser interrompida, independente da idade gestacional; • No tratamento deve-se levar em consideração a idade gestacional e a gravidade da DHEG, para que se escolha a conduta mais adequada; • O tratamento definitivo é a interrupção da gestação, entretanto algumas vezes é possível aguardar o amadurecimento fetal para realizar o parto.

• Pré-eclâmpsia leve com o feto a termo, deve-se interromper a gestação e induzir o parto; • Pré-eclâmpsia leve com o feto prematuro, indicase o repouso, controle da PA, avaliação fetal e exames de controle do quadro; • Pré-eclâmpsia grave com feto a termo, deve-se equilibrar as condições maternas e depois interromper o parto;

• Pré-eclâmpsia grave com o feto prematuro, deve-se realizar uma avaliação materna e do bem estar fetal, uso de corticóides para ajudar o amadurecimento do pulmão fetal e interromper a gestação; • Eclâmpsia com o feto a termo ou pré-termo, a conduta visa inicialmente tratar as convulsões e os distúrbios metabólicos maternos e logo após, a gestação deve ser interrompida.

• Medicamentos para baixar a pressão arterial seguros para a gravidez; • Corticosteroides para casos graves ou associados a complicações hepáticas ou de plaquetas; • Medicamentos anticonvulsivantes para casos graves.

- Slides: 124