Diabetes en situaciones especiales Sara del Amo Ramos


Diabetes en situaciones especiales Sara del Amo Ramos Especialista en MFYC C. S. Medina de Rioseco, Valladolid
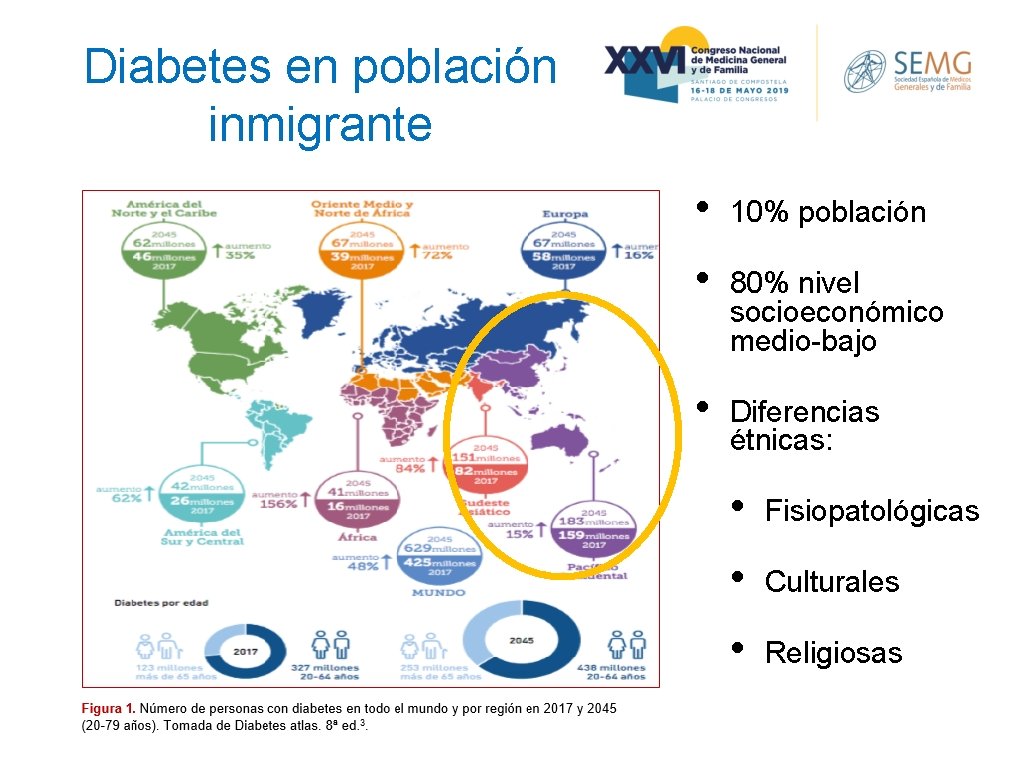
Diabetes en población inmigrante • 10% población • 80% nivel socioeconómico medio-bajo • Diferencias étnicas: • Fisiopatológicas • Culturales • Religiosas
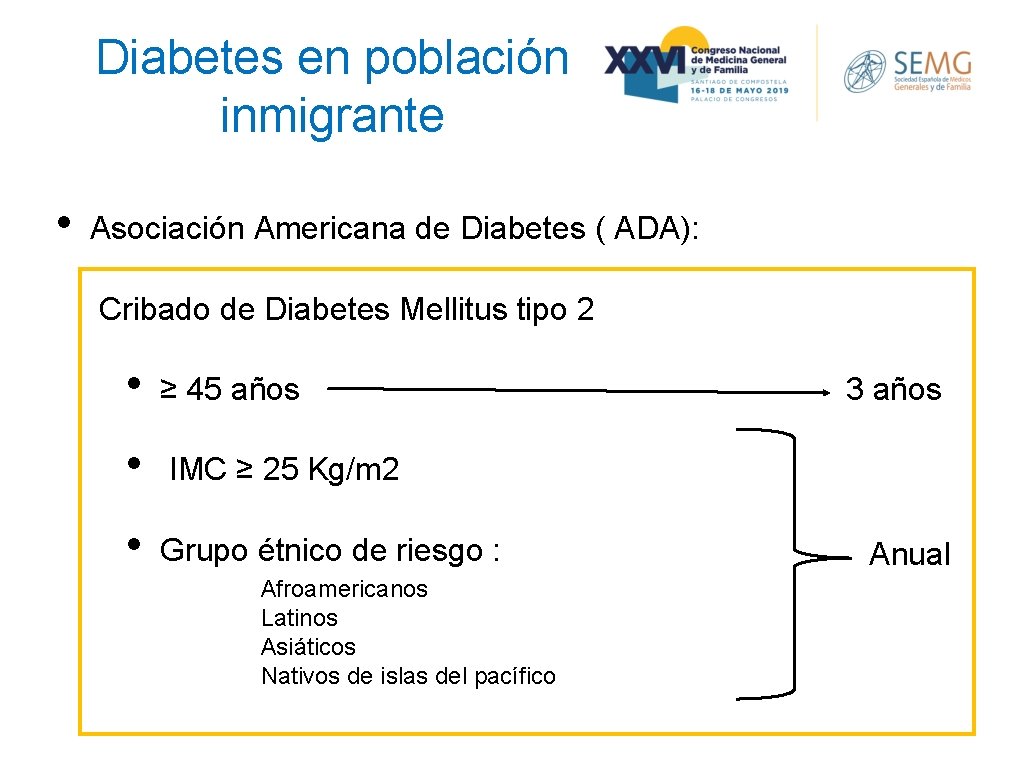
Diabetes en población inmigrante • Asociación Americana de Diabetes ( ADA): Cribado de Diabetes Mellitus tipo 2 • ≥ 45 años • IMC ≥ 25 Kg/m 2 • Grupo étnico de riesgo : Afroamericanos Latinos Asiáticos Nativos de islas del pacífico 3 años Anual

Diabetes en población inmigrante • Pautas generales: • Recursos de ayuda: idioma, material adaptado, “competencia cultural” • Seguimiento y control igual que la población general • Alimentación • Ejercicio • Fármacos: Indoasíaticos: glitazonas Asiáticos: GLP 1 Caucásicos: cirugía bariátrica ….

Ramadán Suhoor Iftar Embarazadas Niños Ancianos Enfermos crónicos: DM
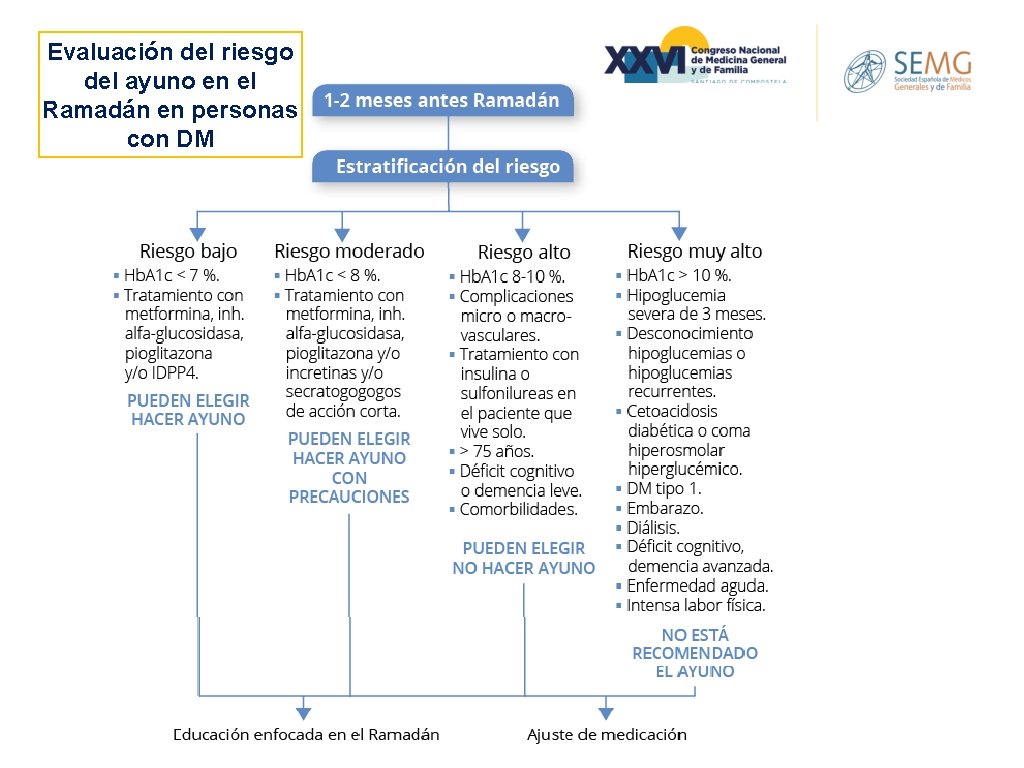
Evaluación del riesgo del ayuno en el Ramadán en personas con DM
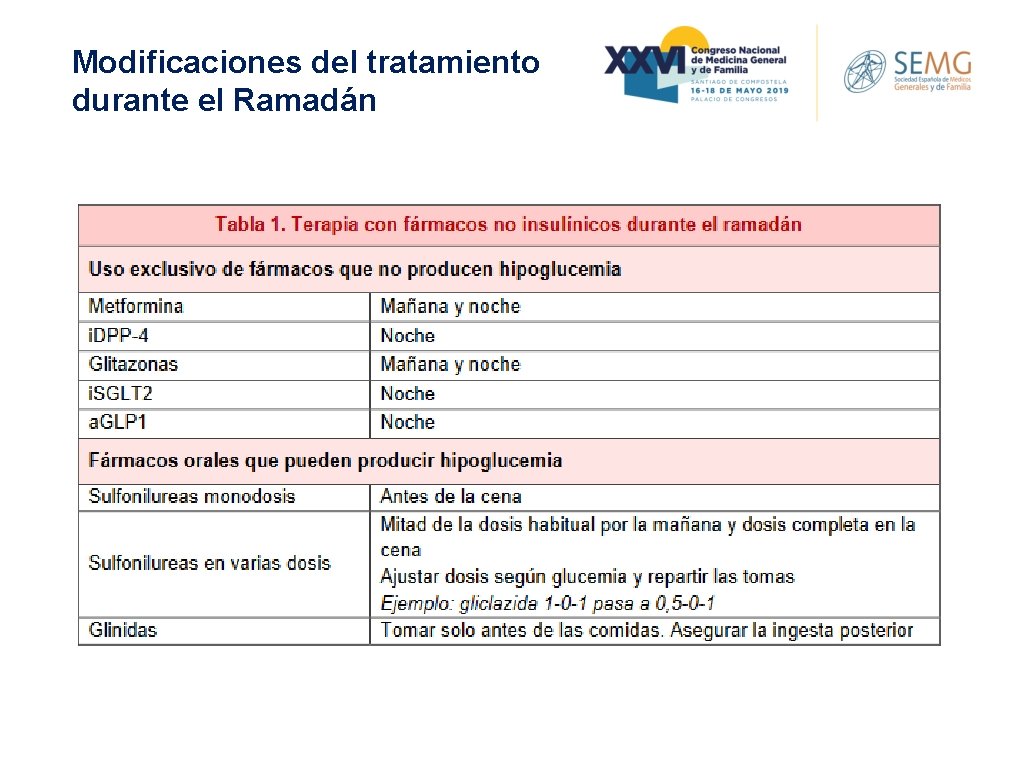
Modificaciones del tratamiento durante el Ramadán
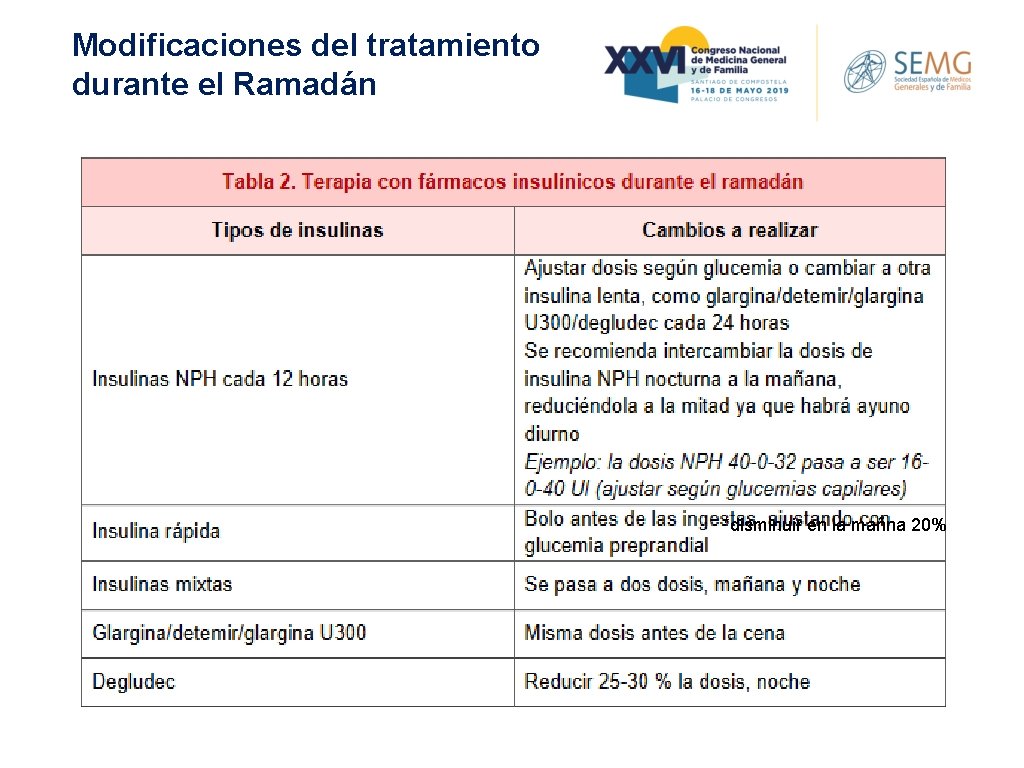
Modificaciones del tratamiento durante el Ramadán *disminuir en la mañna 20%

Viajes y diabetes

Viajes de corta duración: <5 zonas horarias o <3 días duración - Mantener el reloj en horario zona de residencia - Continuar insulina basal en horario habitual - Bolos insulina rápida antes de las comidas Pacientes con ISCI ( infusión subcutánea contínua de insulina): - Continuar con su régimen habitual independientemente de la duración del viaje - Ajustar el reloj de la bomba de insulina a la hora local del lugar de destino - Ajustar la tasa de insulina basal al nuevo horario( bolos ajustados a nueva alimentación)

Viajes y diabetes Viajes. AJUSTE de LARGA DURACIÓN: ( >5 usos. AL horarios o > 3 días) DE INSULINA AL VIAJAR ESTE Palencia Japón Diferencia horaria: +7 h Hora local 23 h Hora local 8 h Duración vuelo: 8 h • Día antes del viaje : Misma dosis de insulina basal (Ej 30 UI) a la misma hora ( 20 h) • Comprobar material necesario, fármacos y alimentos HC rápidos( bolso de mano) • Día del viaje: • • • Como el día es más corto: riesgo de superposición de insulinas basales por lo que se debe reducir durante el viaje. Reloj: hora del punto de partida… no cambiar hasta llegar al destino. Ajustar insulina según la siguiente fórmula para administrar a las 20 h del punto de partida Nueva Dosis: Dosis usual - ( Dosis usual x Nueva Dosis = • Día después de la llegada: 30 - nº de horas perdidas ) 24 (30 x 7 ) = 21 UI 24 4% por cada hora Continuar con la dosis habitual ( 30 ui) A la misma hora ( 20 h) hora local del sitio de llegada

Viajes y diabetes AJUSTE DE INSULINA AL VIAJAR AL OESTE Diferencia horaria: -7 h San Francisco, Hora llegada: 9 h Duración vuelo: 8 h Valladolid Nueva Dosis: Dosis usual + ( Dosis usual x Nueva Dosis = 40 + (40 x 24 Hora local: 8 h nº de horas ganadas ) 24 7 ) = 52 UI • Como el día durará 24+7 h = 31 h, una pauta aceptable sería poner la mitad de la insulina basal ( 26 ui) al pasar 16 h de la última dosis en la zona de partida y la otra mitad tras 16 h de ésta última. • Al llegar se administrará cada 24 h la dosis habitual siguiendo el horario de la zona de destino • Si el paciente utiliza BOLO-BASAL, puede seguir con su dosis habitual de insulina lenta y aplicar inyección extra de rápida para corregir.

Ejercicio físico CONTRAINDICACIONES AL REALIZAR EJERCICIO: 1. Glucemia en sangre >300 mg/dl o <70 o >250+cetonemia 2. Presencia de cetonuria 3. Hipoglucemia hasta recuperación completa ( menor de 100 mg/dl debe tomarse un suplemento de HC lentos si se recibe tratamiento con insulina o secretagogos. 4. Hemorragia vítrea o retiniana reciente 5. Neuropatía autonómica o periférica severa 6. Nefropatía diabética grave 7. Pacientes descompensados*

Ejercicio físico PRECAUCIONES AL REALIZAR EJERCICIO: 1. Controlar glucemia antes y después del ejercicio 2. Realizar calentamiento 10 -15 min antes y después 3. Evitar pinchar insulina en zonas requeridas para el ejercicio 4. Fuente de hidratos de carbono/bebida azucarada (si ejercicio >1 h o síntomas) 5. Consumir líquidos antes, durante y después del ejercicio 6. Evitar sitios solitarios o realizarlo acompañado 7. Identificación de su condición 8. Ajuste de INSULINA: Intensidad baja --Intensidad media --Intensidad alta --*secretagogos --- disminuir 20% 20 -30% 20 -50%
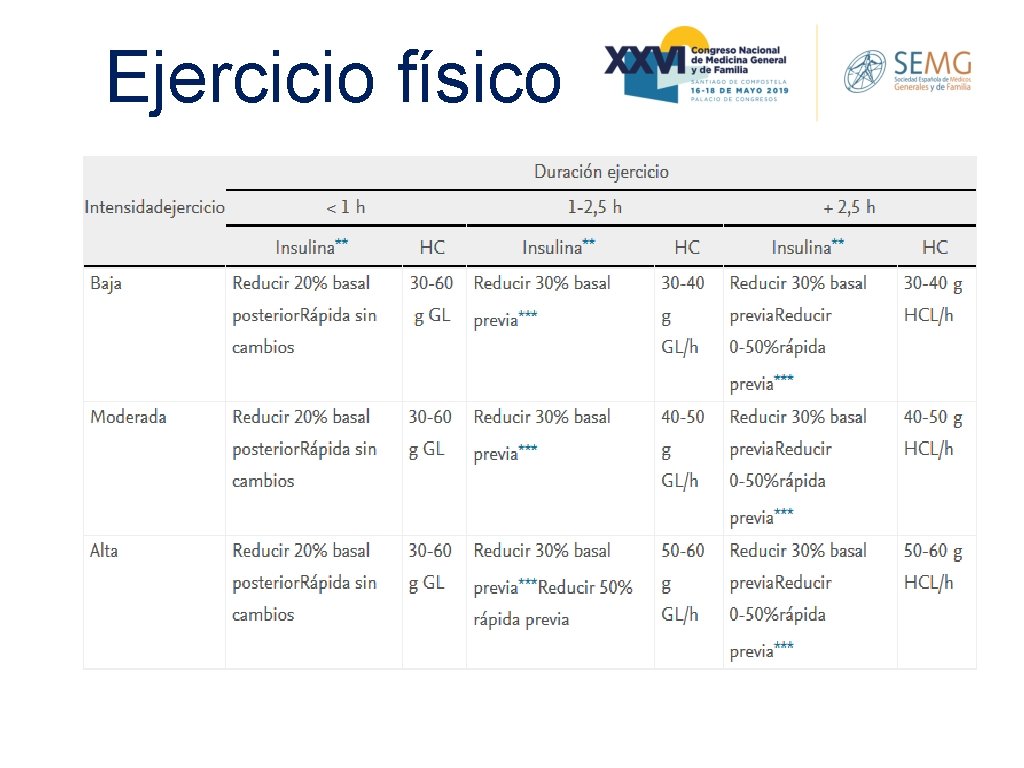
Ejercicio físico

Ejercicio físico Hiperglucemia asociada al ejercicio: ØPor liberación de catecolaminas que aumentan la glucemia Efecto: 1 h -1, 5 h NO CORREGIR LAS HIPERGLUCEMIA INMEDIATA POSTEJERCICIO Ø Falta de insulina Corregir inyectando insulina

Ejercicio físico
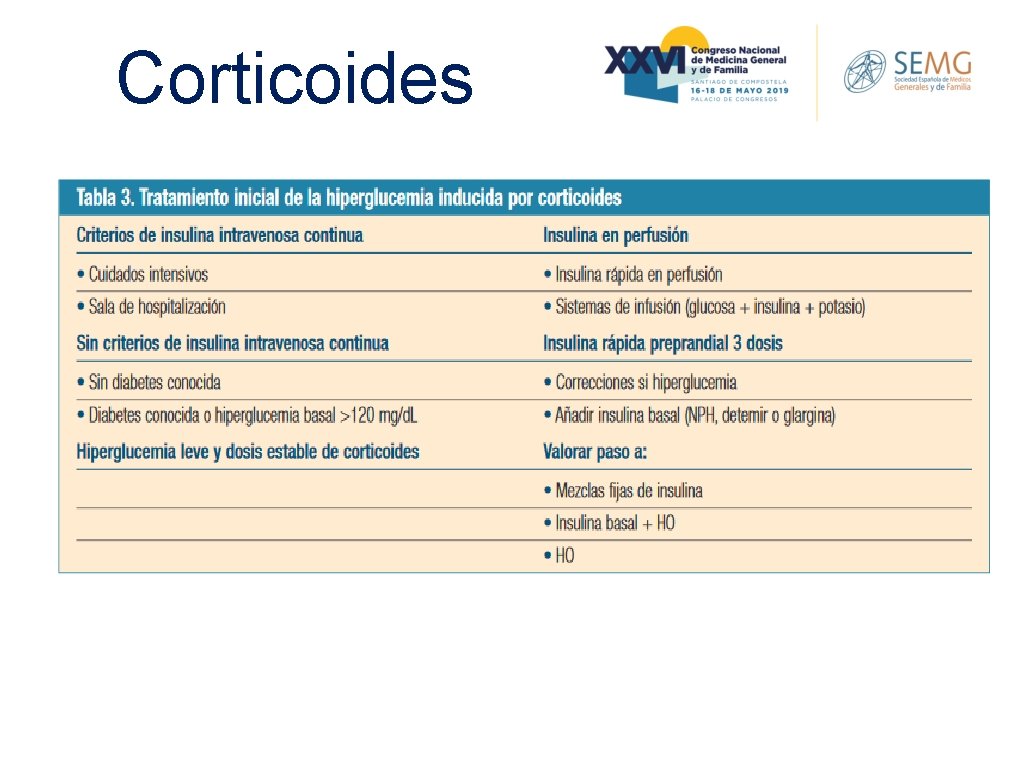
Corticoides
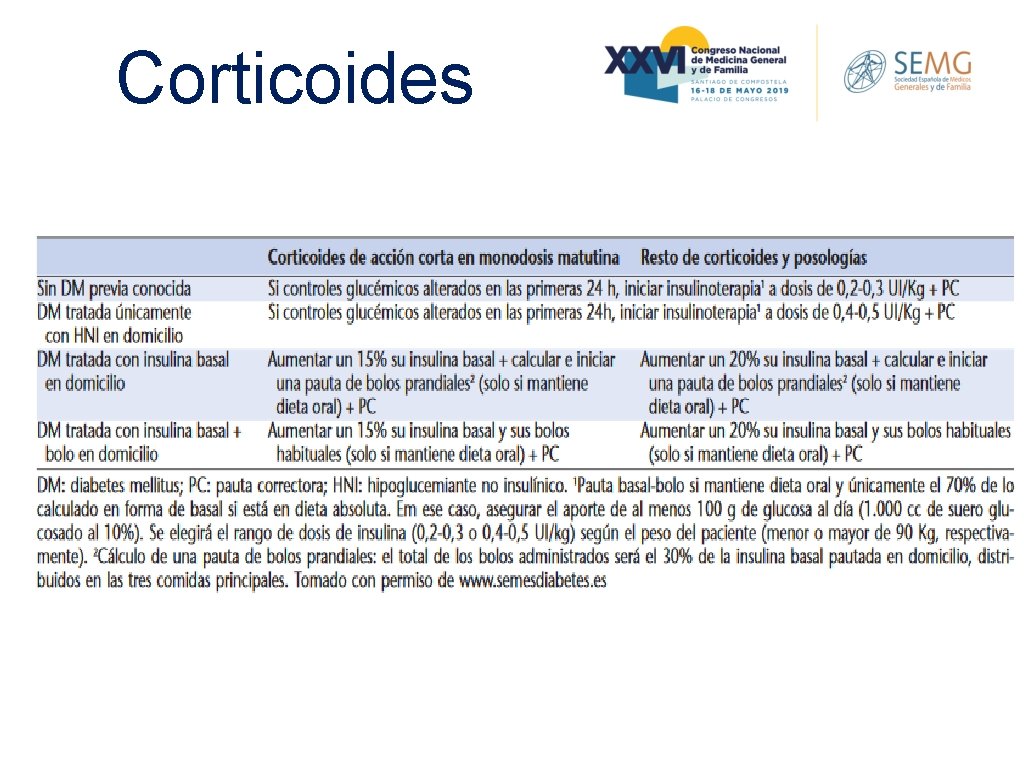
Corticoides
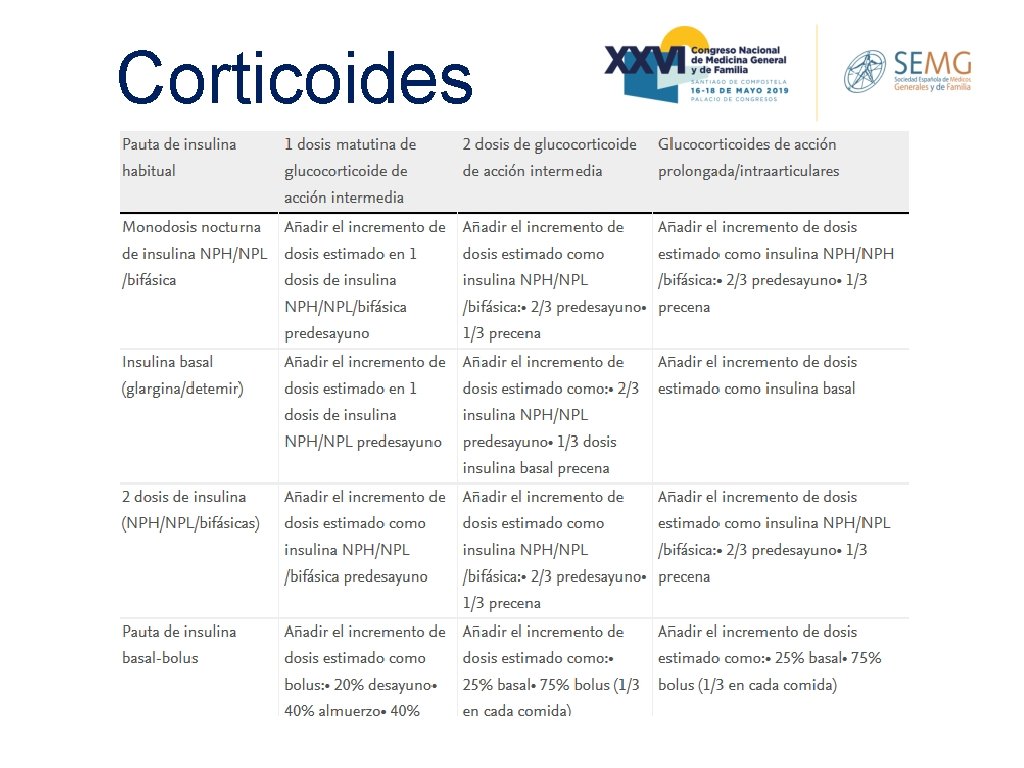
Corticoides

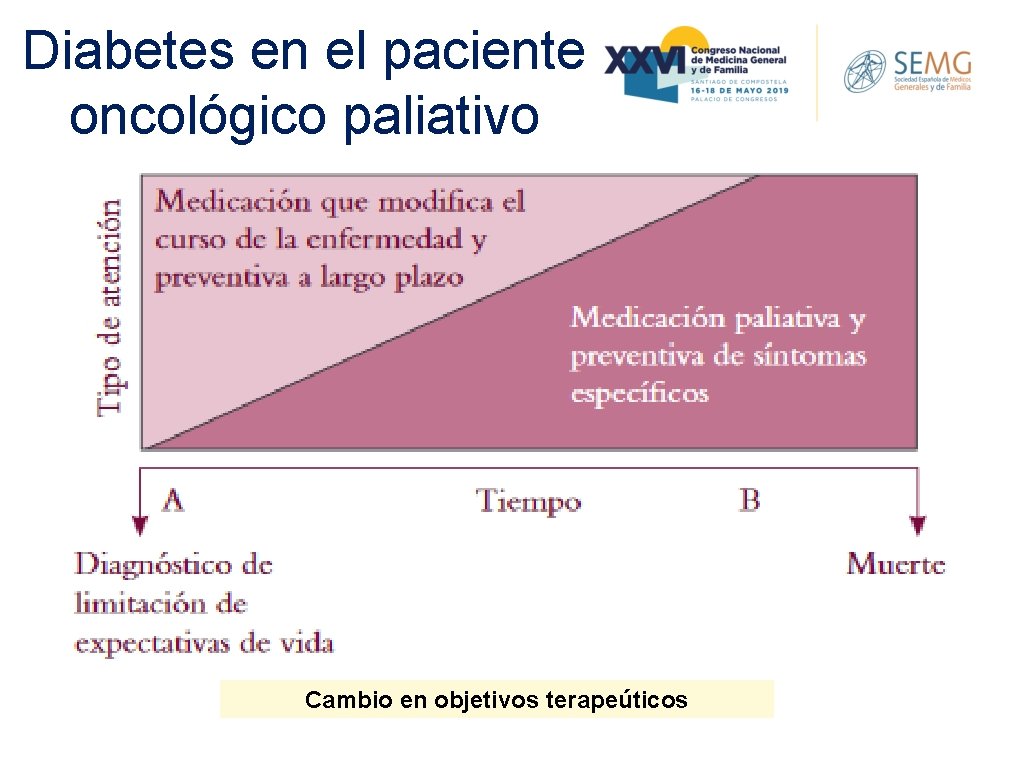
Diabetes en el paciente oncológico paliativo • Expectativas de vida reducidas • Efectos secundarios a los tratamientos: QT o radioterapia y de la cirugía, unidos a los de su tratamiento habitual y a los de sus interacciones. • Sintomatología específica del proceso oncológico junto con la astenia, la anorexia y la pérdida de peso Cambio en objetivos terapeúticos

Diabetes en el paciente oncológico paliativo 1. Evitar HIPOGLUCEMIA e HIPERGLUCEMIA 2. Glucemia en ayunas: 180 -200 mg/dl ( evitar < 90 mg/dl). 3. Glucemia preprandial: 90 -160 mg/dl (si hay hipoglucemias, modificar estos niveles al alza) 4. Glucemia posprandial o al azar: < 270 mg/dl. Aunque serían aceptables niveles superiores, estos raramente aparecen libres de síntomas (nicturia, astenia, sed, boca seca, etc. ).

Diabetes en el paciente oncológico paliativo 1. ALIMENTACIÓN “Basarnos en el estado general del paciente y sus 2. FÁRMACOS: preferencias en cada momento” 1. Metformina: comp grande, efectos 2º… *acidosis láctica, evitar últimos días 2. Sulfonilureas: hipoglucemia 3. Pioglitazonas: edemas y retención hídrica, presenta riesgo de insuficiencia cardíaca y se ha relacionado con el cáncer de vejiga, por lo que no sería un fármaco de elección en estos pacientes 4. IDPP 4: seguros, buena tolerancia. 5. GLP 1: Reducen el apetito, provocar náuseas y vómitos 6. INSULINA: Dependiendo de las necesidades , dosificación Flexible. preferible su uso como fármaco único frente a la terapia combinada con fármacos orales. Deberemos tender a usar las pautas más simples

CONCLUSIONES • Los médicos de atención primaria tratan a diario pacientes diabéticos con distintos perfiles • El seguimiento de los mismos no sólo afecta al diagnóstico, tratamiento o la aparición de complicaciones. Es frecuente la demanda de información sobre el manejo de la enfermedad en distintos aspectos de la vida cotidiana. • Fundamental individualizar cada caso.

“NO HAY ENFERMEDADES SINO ENFERMOS”
- Slides: 27