Dfinitions et diagnostic Trouble dpressif majeur TDM Dfinitions

Définitions et diagnostic Trouble dépressif majeur (TDM)

Définitions

Dépression • La dépression est un diagnostic vaste et hétérogène. 1, 2, 3, 4 • Les manuels diagnostiques utilisés fréquemment comprennent le système de classification CIM-10 de l’Organisation mondiale de la Santé 2 ou les systèmes DSM-IV 3 et DSM-54 de l’Association américaine de psychiatrie (American Psychiatric Association, APA). • Pour diagnostiquer une dépression, les symptômes doivent être présents pendant au moins 2 semaines et chaque symptôme doit être présent à un degré de sévérité suffisant pendant la majorité du temps chaque jour. 1, 2, 3, 4 • La sévérité de la maladie est déterminée à la fois par le nombre et la sévérité des symptômes, ainsi que le degré d’atteinte fonctionnelle. 1, 2, 3, 4 • L’évolution de la dépression présente souvent des périodes de rémission et de rechute, et les symptômes peuvent persister entre les épisodes. 1, 2, 3, 4 • Chaque fois que c’est possible, le principal but d’une intervention devrait être le soulagement complet des symptômes (rémission), qui est associé à un meilleur fonctionnement et une plus faible probabilité de rechute. 1, 2, 3, 4 (1) NICE CG 90. Depression in adults: recognition and management. 2009. Update April 2016 Available at: https: //www. nice. org. uk/guidance/cg 90 Accessed April 2016 (2) WHO. ICD-10 Classification. 1993. Available from: http: //www. who. int/classifications/icd/en/GRNBOOK. pdf. Accessed April 2016. (3). American Psychiatric Association. Diagnostic and statistical manual of mental disorders: DSM-IV. 4 th edition: American Psychiatric Association. 1994: 866; (4) American Psychiatric Association. Diagnostic and statistical manual of mental disorders 5 th edition: American Psychiatric Association. 2013

Dépression 1 • Le trouble dépressif majeur se caractérise par des épisodes discrets d’au moins 2 semaines (bien que la plupart des épisodes durent considérablement plus longtemps) impliquant des changements clairs dans l’affect, la cognition, les fonctions neurovégétatives et les rémissions inter-épisodes. 1 • La caractéristique fréquente du trouble est la présence d’une sensation de vide, d’une humeur triste ou irritable accompagnés de changements somatiques et cognitifs qui affectent considérablement la capacité à fonctionner de l’individu. 1 • Il est possible de poser un diagnostic à partir d’un seul épisode, même si le trouble est une maladie récurrente dans la majorité des cas. 1 • Une attention particulière est accordée à la délimitation de la tristesse et du deuil normaux par rapport à un épisode dépressif majeur. 1 1. American Psychiatric Association. Diagnostic and statistical manual of mental disorders 5 th edition: American Psychiatric Association. 2013

La dépression est une maladie hétérogène sur le plan clinique Tristesse Anxiété Attention et concentration Mémoire à court et à long terme Irritabilité Manque de joie Jugement Prise de décision Idées suicidaires Désespoir Culpabilité inappropriée Fatigue Modifications des habitudes alimentaires/variations de poids Insomnie/hypersomnie Dysfonctionnement sexuel Acuité mentale Vitesse de réflexion Céphalées Problèmes gastriques Douleur Agitation psychomotrice 1. American Psychiatric Association. Diagnostic and Statistical Manual of Mental Health Disorders. 5 th ed. Washington, DC: American Psychiatric Association; 2013; 2. Marazziti D et al. Eur J Pharmacol 2010; 626(1): 83– 86; 3. Hammar A, Ardal G. Front Hum Neurosci 2009; 3: 26. doi: 10. 3389/neuro. 09. 026. 2009; 4. Fehnel SE et al. CNS Spectr 2013; 21: 43– 52.
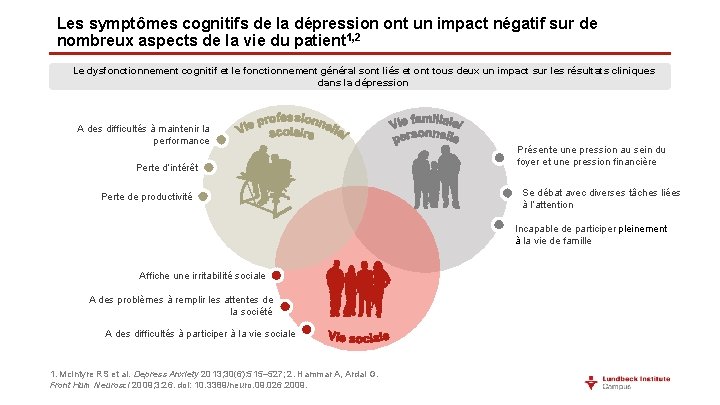
Les symptômes cognitifs de la dépression ont un impact négatif sur de nombreux aspects de la vie du patient 1, 2 Le dysfonctionnement cognitif et le fonctionnement général sont liés et ont tous deux un impact sur les résultats cliniques dans la dépression A des difficultés à maintenir la performance Perte d’intérêt Perte de productivité Présente une pression au sein du foyer et une pression financière Se débat avec diverses tâches liées à l’attention Incapable de participer pleinement à la vie de famille Affiche une irritabilité sociale A des problèmes à remplir les attentes de la société A des difficultés à participer à la vie sociale 1. Mc. Intyre RS et al. Depress Anxiety 2013; 30(6): 515– 527; 2. Hammar A, Ardal G. Front Hum Neurosci 2009; 3: 26. doi: 10. 3389/neuro. 09. 026. 2009.

Symptômes du TDM : Association américaine de psychiatrie Symptômes dépressifs selon l’APA à des fins diagnostiques Le patient peut décrire son humeur en disant qu’il est déprimé, triste, découragé, ou « au fond du trou » . 1 Autrement, le patient pourra décrire une absence de tout sentiment, ou un sentiment d’anxiété. 1 • L’humeur déprimée varie peu d’un jour à l’autre et ne réagit pas aux circonstances. 1, 2 • • La perte d’intérêt ou de plaisir (appelé « anhédonie » ) dans toutes, ou presque toutes, les activités, est presque toujours présente. 1, 2 • Certains patients peuvent éprouver une diminution significative du degré d’intérêt ou du désir sexuel (c’est-à-dire baisse de la libido). 1, 2 • « L’agitation psychomotrice » décrit l’incapacité à rester tranquillement assis, une marche de long en large ou l’action de se tordre les mains ou de se tirer/frotter la peau, les vêtements ou d’autres objets. 1, 2 • Un « retard psychomoteur » décrit un ralentissement du discours, de la réflexion et des mouvements corporels ; une augmentation du temps de pause avant de répondre ; ou une élocution dont le volume, l’inflexion, la quantité ou la variété du contenu sont diminués ou le mutisme. 1, 2 • L’estime de soi et la confiance en soi sont presque toujours diminuées, des sentiments d’inutilité ou de culpabilité excessive ou inappropriée (qui peuvent être délirantes) peuvent être présents. 1, 2 • Les personnes interprètent souvent mal des événements quotidiens neutres ou triviaux comme des preuves de défauts personnels. 1 • • De nombreuses personnes rapportent une diminution de la capacité à penser, à se concentrer, à se rappeler des choses ou à prendre des décisions, même mineures 1, 2 • • Une baisse du niveau d’énergie, une lassitude, et la fatigue sont fréquentes. 1, 2 Pensées morbides/ suicidaires • • Des pensées morbides récurrentes, des idées suicidaires ou des tentatives de suicide sont fréquentes. 1 Variation de poids/de l’appétit • Les patients peuvent ressentir une diminution ou une augmentation de l’appétit, qui peut prendre la forme d’une perte de poids (sans régime) ou d’une prise de poids significative. 1 • Certains patients rapportent qu’ils doivent se forcer à manger ; d’autres rapportent une sensation de fringale envers certains aliments spécifiques (bonbons ou autres glucides, par exemple). 1 • Le sommeil est généralement perturbé, et cela peut se manifester soit par des difficultés à s’endormir (insomnie), soit par un sommeil excessif (hypersomnie)1, 2 Perte d’intérêt ou de plaisir Agitation/retard psychomoteur Au moins l’une de ces conditions est requise • Humeur dépressive Sentiments d’inutilité/de culpabilité Dysfonctionnement cognitif Fatigue Troubles du sommeil Les personnes peuvent signaler qu’elles éprouvent moins d’intérêt pour les loisirs, qu’elles « n’en ont plus rien à faire » , ou qu’elles n’éprouvent plus de plaisir dans les activités précédemment considérées comme agréables. 1 Les patients engagés dans des activités exigeantes d’un point de vue cognitif sont souvent incapables de fonctionner. 1 Même les plus petites tâches semblent nécessiter un effort considérable et entraîner une fatigue marquée. 1, 2 La sévérité des pensées suicidaires varie du souhait passif de ne pas se réveiller le matin ou de la conviction qu’il vaudrait mieux pour les autres que la personne soit morte, aux idées transitoires, mais récurrentes, de commettre un suicide, jusqu’à l’élaboration d’un projet de suicide spécifique. 1 1. APA. 2013; 2. WHO. 2010

Symptômes du TDM : échelle d’évaluation de la dépression de Montgomery-Åsberg Symptômes dépressifs de l’échelle MADRS 1 Tristesse apparente • Correspond au découragement, à la morosité et au désespoir (plus intense qu’une baisse transitoire et ordinaire du moral), reflétés dans la parole, l’expression faciale et la posture. 1 2 Tristesse rapportée • Correspond à des rapports d’humeur dépressive, reflétée dans l’apparence ou pas. 1 Comprend la déprime, l’abattement ou la sensation de ne plus pouvoir être aidé et sans espoir. 1 3 Tension interne • Correspond aux sentiments d’inconfort mal définis, de nervosité, d’agitation interne, de tension mentale allant jusqu’à la panique, la peur ou à l’angoisse. 1 4 Diminution du sommeil • Correspond à l’expérience d’une réduction de la durée ou de la profondeur du sommeil par rapport au rythme habituel du sujet quand il va bien. 1 5 Diminution de l’appétit • Correspond à la sensation de perte de l’appétit par rapport aux périodes où le sujet va bien. 1 6 Difficultés de concentration • Correspond aux difficultés à rassembler ses pensées allant jusqu’à l’incapacité à se concentrer. 1 7 Lassitude • • Correspond à la difficulté à s’activer ou la lenteur à commencer et à effectuer des activités de la vie quotidienne. 1 Certains éléments correspondent également à un retard psychomoteur dans le système de l’APA. 2 8 Incapacité à ressentir • • Correspond au vécu subjectif d’un intérêt réduit pour l’environnement, ou pour des activités qui, normalement, procurent du plaisir. 1 La capacité à réagir avec des émotions adéquates aux circonstances ou aux gens est réduite. 1 Pensées pessimistes • Correspond aux sentiments de culpabilité, d’infériorité, d’autocritique, de pêché, de remords et de ruine. Idées suicidaires • Correspond au sentiment que la vie ne vaut pas la peine d’être vécue, qu’une mort naturelle serait la bienvenue, idées de suicide et préparatifs au suicide. 1 9 10 1. Montgomery & Asberg. 1979; 2. APA. 2013; 3. Bech et al. 2002 MADRS core symptoms highlighted in bold 3 1
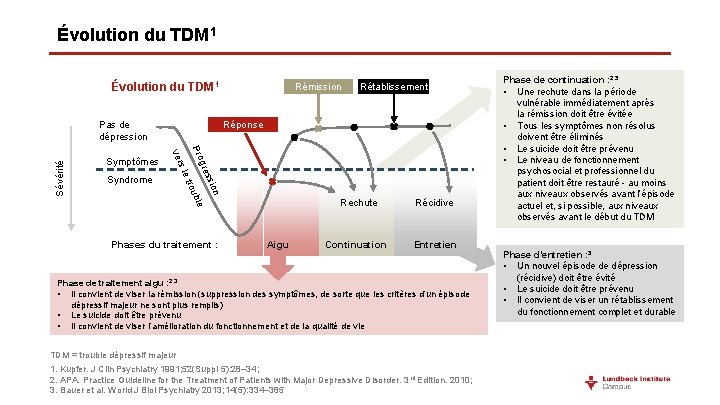
Évolution du TDM 1 Symptômes Syndrome Rétablissement Réponse on ssi gre ble Pro trou s le ver Sévérité Pas de dépression Rémission Phases du traitement : Aigu Rechute Récidive Continuation Entretien Phase de traitement aigu : 2, 3 • Il convient de viser la rémission (suppression des symptômes, de sorte que les critères d’un épisode dépressif majeur ne sont plus remplis) • Le suicide doit être prévenu • Il convient de viser l’amélioration du fonctionnement et de la qualité de vie TDM = trouble dépressif majeur 1. Kupfer. J Clin Psychiatry 1991; 52(Suppl 5): 28– 34; 2. APA. Practice Guideline for the Treatment of Patients with Major Depressive Disorder. 3 rd Edition. 2010; 3. Bauer et al. World J Biol Psychiatry 2013; 14(5): 334– 385 Phase de continuation : 2, 3 • Une rechute dans la période vulnérable immédiatement après la rémission doit être évitée • Tous les symptômes non résolus doivent être éliminés • Le suicide doit être prévenu • Le niveau de fonctionnement psychosocial et professionnel du patient doit être restauré - au moins aux niveaux observés avant l’épisode actuel et, si possible, aux niveaux observés avant le début du TDM Phase d’entretien : 3 • Un nouvel épisode de dépression (récidive) doit être évité • Le suicide doit être prévenu • Il convient de viser un rétablissement du fonctionnement complet et durable
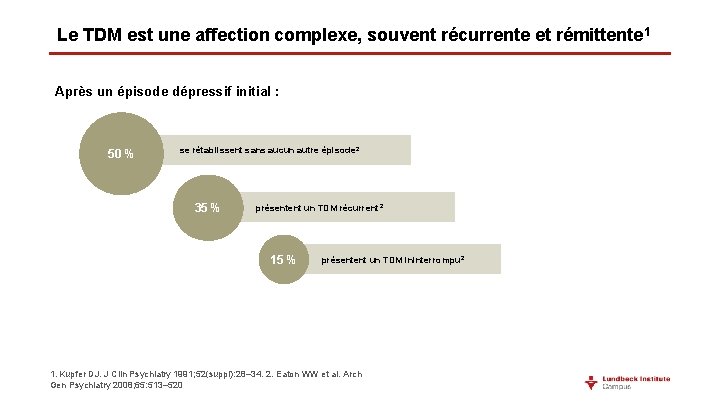
Le TDM est une affection complexe, souvent récurrente et rémittente 1 Après un épisode dépressif initial : 50 % se rétablissent sans aucun autre épisode 2 35 % présentent un TDM récurrent 2 15 % présentent un TDM ininterrompu 2 1. Kupfer DJ. J Clin Psychiatry 1991; 52(suppl): 28– 34. 2. Eaton WW et al. Arch Gen Psychiatry 2008; 65: 513– 520

Dépression : signes et symptômes Signes • Font référence aux phénomènes observés par le médecin (comme des pleurs)1 Symptômes • Font référence à la plainte subjective décrite par un patient (comme la tristesse)1 Les critères du DSM-IV, du DSM-5 et de la CIM-10 de la dépression majeure sont utilisés pour diagnostiquer des patients atteints de dépression, et couvrent tous les principaux signes et symptômes. 1. Shivani, et al. Alcohol Research & Health. 2002; 26: 90 -8

Définitions des termes épidémiologiques • Prévalence Le nombre de personnes atteintes par la maladie, dans une population donnée, à un moment imparti • Prévalence ponctuelle Nombre total de personnes atteintes de la maladie à un moment déterminé, dans une population donnée • Prévalence pendant une période Nombre total de personnes atteintes de la maladie à tout moment pendant la période spécifiée, dans une population donnée • Prévalence annuelle ou sur 12 mois Nombre total de personnes atteintes de la maladie pendant une période de 12 mois, dans une population donnée • Prévalence au cours de la vie Nombre total de personnes atteintes de la maladie pendant au moins une partie de leur vie, dans une population donnée • Incidence Nombre de nouvelles personnes atteintes d’une maladie pendant une période de temps déterminée, dans une population donnée Last JM. A dictionary of epidemiology. New York: Oxford University Press, 2000.

Définitions du fardeau de la maladie et principaux termes épidémiologiques • Fardeau de la maladie (Fd. M)1 Mesure de la souffrance causée par une maladie, qui intègre la mortalité et la morbidité Les mesures comprennent les QALY et/ou DALY • Années de vie pondérées par la qualité (QALY) 1 Mesures synthétiques des résultats de santé d’une population qui utilise les années-vies gagnées, en intégrant à la fois la quantité et la qualité de vie • Années de vie perdues (YLL)2 Années de vie perdues en raison d’une mortalité prématurée. • Années de vie avec incapacité (YLD)2 Années de vie vécues avec toute perte de santé à court terme ou à long terme. • Années de vie corrigées du facteur d’invalidité (DALY) 2 La somme d’années perdues en raison d’un décès prématuré (YLL) et nombre d’années de vie avec incapacité (YLD). Les DALY sont également définies comme étant des années de vie en bonne santé perdues. • Espérance de vie en bonne santé, ou espérance de vie ajustée selon la santé (HALE) 2 Le nombre d’années qu’une personne à un âge donné peut espérer vivre en bonne santé, en tenant compte de mortalité et de l’incapacité 1. 2. Last JM. A dictionary of epidemiology. New York: Oxford University Press, 2000; http: //www. healthdata. org/sites/default/files/policy_report/2013/GBD_Generating. Evi dence/IHME_GBD_Generating. Evidence_Full. Report. pdf Accessed April 2014.

Définitions de l’évolution clinique et des résultats du traitement I Rémission : correspond à la « normalité » , c’est-à-dire ne plus avoir de symptômes, souvent définis comme un score inférieur à un seuil prédéterminé sur une échelle de la sévérité des symptômes, comme HAM-D 17 ou MADRS Cependant, avec cette définition, les symptômes non résolus semblent être toujours présents. Réponse : diminution ≥ 50 % des scores des échelles de la dépression par rapport aux 90% scores initiaux 80% 70% Réponse 50% 50 40% 30% 25 20% 10% 0% Réponse partielle : Le plus souvent définie comme une diminution < 50 % mais ≥ 25 % des scores par rapport aux scores initiaux de l’échelle de dépression 60% Réponse partielle Absence de réponse Réponse inadéquate : Une réponse inadéquate comprend l’absence de réponse au Réponse inadéquate Diminution théorique sur l’échelle de la dépression (%) 100% traitement ainsi qu’une réponse partielle Non-réponse : Parfois, décrite comme l’incapacité à obtenir une réponse partielle minime, par exemple, une diminution < 25 % du score par rapport au score de référence (HAM-D 17). Les autres définitions incluent l’incapacité à obtenir une réponse (diminution < 50 % des scores par rapport au score de référence) et ne parvenant pas à atteindre une rémission. 0 Remarque : Le graphique est une illustration des critères utilisés fréquemment pour définir les catégories de réponse et n’est pas fondé sur des chiffres issus d’études réelles. De plus, ce ne sont pas ici des définitions standard de réponse et de non-réponse dans la littérature. (1) Nierenberg & De. Cecco. J Clin Psychiatry 2001; 62 (suppl 16): 5– 9; (2) Frank et al. Arch Gen Psychiatry 1991; 48 (9): 851– 855
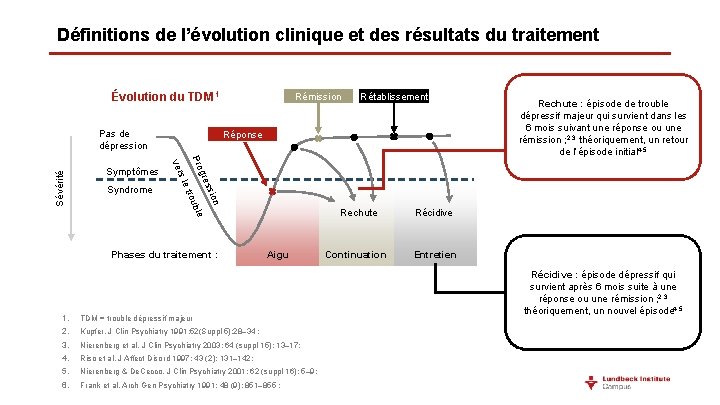
Définitions de l’évolution clinique et des résultats du traitement Évolution du TDM 1 Symptômes Syndrome Rétablissement Réponse on ssi gre ble Pro trou s le ver Sévérité Pas de dépression Rémission Phases du traitement : Aigu 1. TDM = trouble dépressif majeur 2. Kupfer. J Clin Psychiatry 1991; 52(Suppl 5): 28– 34 ; 3. Nierenberg et al. J Clin Psychiatry 2003; 64 (suppl 15): 13– 17; 4. Riso et al. J Affect Disord 1997; 43 (2): 131– 142; 5. Nierenberg & De. Cecco. J Clin Psychiatry 2001; 62 (suppl 16): 5– 9; 6. Frank et al. Arch Gen Psychiatry 1991; 48 (9): 851– 855 ; Rechute Récidive Continuation Entretien Rechute : épisode de trouble dépressif majeur qui survient dans les 6 mois suivant une réponse ou une rémission ; 2, 3 théoriquement, un retour de l’épisode initial 4, 5 Récidive : épisode dépressif qui survient après 6 mois suite à une réponse ou une rémission ; 2, 3 théoriquement, un nouvel épisode 4, 5

Diagnostic, signes et symptômes

Signes et symptômes de la dépression : critères de diagnostic Signes et symptômes DSM-IV & DSM-5 Manuel diagnostique et statistique des troubles mentaux 1, 2 OMS. CIM-10, Classification des troubles mentaux et comportementaux 19933 DSM-IV DSM-5 CIM-10 Humeur dépressive Anhédonie Variation de poids significative Problèmes de sommeil Problèmes psychomoteurs Fatigue Sensation d’inutilité/ culpabilité inappropriée Problèmes cognitifs Pensées morbides Problèmes de confiance en soi, estime de soi (1) American Psychiatric Association. Diagnostic and statistical manual of mental disorders: DSM-IV. 4 th edition: American Psychiatric Association. 1994: 866; (2) American Psychiatric Association. Diagnostic and statistical manual of mental disorders 5 th edition: American Psychiatric Association. 2013; (3) WHO. ICD-10 Classification. 1993. Available from: http: //www. who. int/classifications/icd/en/GRNBOOK. pdf. Accessed April 2016;
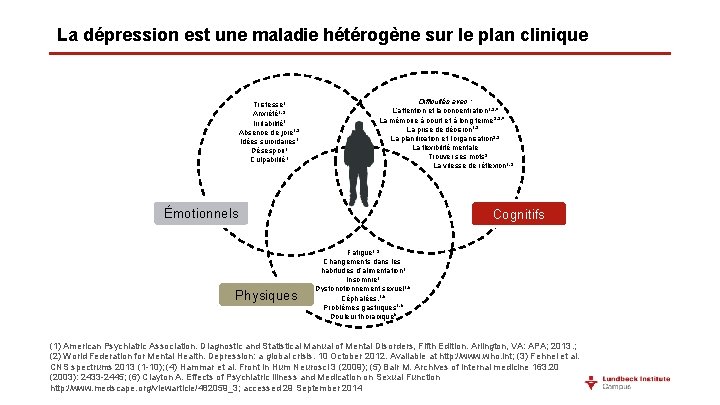
La dépression est une maladie hétérogène sur le plan clinique Tristesse 1 Anxiété 1, 2 Irritabilité 1 Absence de joie 1, 2 Idées suicidaires 1 Désespoir 1 Culpabilité 1 Difficultés avec : L’attention et la concentration 1, 3, 4 La mémoire à court et à long terme 2, 3, 4 La prise de décision 1, 2 La planification et l’organisation 2, 3 La flexibilité mentale Trouver ses mots 3 La vitesse de réflexion 1, 3 Émotionnels Physiques Cognitifs Fatigue 1 -3 Changements dans les habitudes d’alimentation 1 Insomnie 1 Dysfonctionnement sexuel 1, 6 Céphalées. 1, 5 Problèmes gastriques 1, 5 Douleur thoracique 5 (1) American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition. Arlington, VA: APA; 2013. ; (2) World Federation for Mental Health. Depression: a global crisis. 10 October 2012. Available at http: //www. who. int; (3) Fehnel et al. CNS spectrums 2013 (1 -10); (4) Hammar et al. Front in Hum Neurosci 3 (2009); (5) Bair M. Archives of internal medicine 163. 20 (2003): 2433 -2445; (6) Clayton A. Effects of Psychiatric Illness and Medication on Sexual Function http: //www. medscape. org/viewarticle/482059_3; accessed 29 September 2014

Dépression : niveaux de sévérité 1 Symptômes dépressifs en dessous-du seuil • Moins de 5 des symptômes de dépression 1 Dépression légère 2 Peu, le cas échéant, de symptômes supplémentaires à ceux requis pour établir le diagnostic sont présents, l’intensité des symptômes est éprouvante mais gérable, et les symptômes entraînent un déficit mineur du fonctionnement social ou du fonctionnement professionnel. • Plage des scores MADRS : 7 à 19 Dépression modérée 2 Le nombre de symptômes, l’intensité des symptômes, et/ou l’atteinte fonctionnelle sont entre ceux décrits comme « légers » et « sévères » . • Plage des scores MADRS : 20 à 34 Dépression sévère/majeure 2 Le nombre de symptômes dépasse sensiblement le nombre nécessaire pour poser le diagnostic, l’intensité des symptômes est très pénible et ingérable, et les symptômes interfèrent nettement avec le fonctionnement social et professionnel. Plage des scores MADRS : 35 à 60 *Compris en-dessous des critères de la dépression majeure, et sont définis comme étant au moins un symptôme de dépression principal, mais avec un nombre insuffisante d’autres symptômes et/ou une atteinte fonctionnelle insuffisante pour remplir les critères de diagnostic complet. Cependant, ils sont reconnus par les recommandations comme étant pénibles et invalidants s’ils persistent. MADRS = Échelle de dépression de Montgomery Åsberg (1) NICE CG 90. Depression in adults: recognition and management. 2009. Update April 2016 Available at: https: //www. nice. org. uk/guidance/cg 90 Accessed April 2016; (2) American Psychiatric Association. Diagnostic and statistical manual of mental disorders: DSM-5 2013.

Dépression dans les manuels diagnostiques DSM IV, Manuel diagnostique et statistique des troubles mentaux, 4 e édition 1 OMS. CIM-10, Classification des troubles mentaux et comportementaux 19932 (1) American Psychiatric Association. Diagnostic and statistical manual of mental disorders: DSM-IV. 4 th edition: American Psychiatric Association. 1994: 866; (2) WHO. ICD-10 Classification. 1993. Available from: http: //www. who. int/classifications/icd/en/GRNBOOK. pdf. Accessed April 2016; (3) American Psychiatric Association. Diagnostic and statistical manual of mental disorders 5 th edition: American Psychiatric Association. 2013 DSM-5, Manuel diagnostique et statistique des troubles mentaux, 5 e édition 3

Dépression – DSM-5 : Mises à jour du DSM-IV 1 • L’exclusion du deuil a désormais été retirée. 1, 2 • • La dysthymie est maintenant classée sous la catégorie de « trouble dépressif persistent » , qui inclut à la fois le trouble dépressif majeur chronique et le trouble dysthymique. 1 • • La nouvelle édition caractérise le deuil comme un stress psychologique grave qui peut susciter un épisode dépressif majeur L’incapacité à trouver des différences scientifiquement significatives entre ces deux affections a conduit à leur association La coexistence dans le cadre d’un épisode dépressif majeur d’au moins trois symptômes maniaques (insuffisants pour remplir les critères d’un épisode maniaque) est maintenant reconnue par le spécificateur « ayant des caractéristiques mixtes » . 1, 4 • La présence de caractéristiques mixtes pendant un épisode de trouble dépressif majeur augmente la probabilité que la maladie fait partie d’un spectre bipolaire. Cependant, si la personne n’a jamais rempli les critères d’épisode maniaque ou hypomaniaque, le diagnostic de trouble dépressif majeur est conservé (1) American Psychiatric Association (APA). Diagnostic and statistical manual of mental disorders 5 th edition: APA. 2013; (2) APA_DSM-5 -Depression-Bereavement-Exclusion, Pour connaître la disponibilité, reportez-vous aux notes; (3) APA_DSM-5 -Mixed-Features. Specifier. pdf Pour connaître la disponibilité, reportez-vous aux notes.
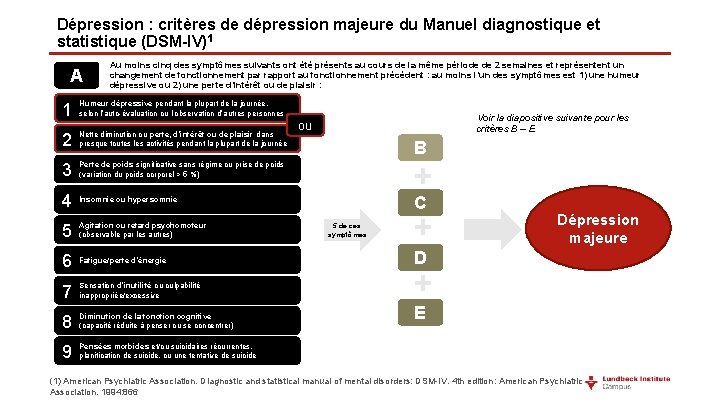
Dépression : critères de dépression majeure du Manuel diagnostique et statistique (DSM-IV)1 A Au moins cinq des symptômes suivants ont été présents au cours de la même période de 2 semaines et représentent un changement de fonctionnement par rapport au fonctionnement précédent : au moins l’un des symptômes est 1) une humeur dépressive ou 2) une perte d’intérêt ou de plaisir : 1 Humeur dépressive pendant la plupart de la journée, selon l’auto-évaluation ou l’observation d’autres personnes 2 Nette diminution ou perte, d’intérêt ou de plaisir dans presque toutes les activités pendant la plupart de la journée 3 Perte de poids significative sans régime ou prise de poids (variation du poids corporel > 5 %) 4 Insomnie ou hypersomnie 5 Agitation ou retard psychomoteur (observable par les autres) 6 Fatigue/perte d’énergie 7 Sensation d’inutilité ou culpabilité inappropriée/excessive 8 Diminution de la fonction cognitive (capacité réduite à penser ou se concentrer) 9 Pensées morbides et/ou suicidaires récurrentes, planification de suicide, ou une tentative de suicide Voir la diapositive suivante pour les critères B – E ou B + C 5 de ces symptômes + Dépression majeure D + E (1) American Psychiatric Association. Diagnostic and statistical manual of mental disorders: DSM-IV. 4 th edition: American Psychiatric Association. 1994: 866

Dépression : critères de dépression majeure du Manuel diagnostique et statistique (DSM-IV)1 B Les symptômes ne remplissent pas les critères d’épisode mixte C Les symptômes provoquent une détresse cliniquement significative ou un déficit dans les activités sociales, professionnelles ou d’autres domaines importants du fonctionnement D Les symptômes ne sont pas dus aux effets physiologiques directs d’une substance (médicament, par exemple) ou d’une affection médicale générale (hypothyroïdie, par exemple) E Les symptômes ne sont pas mis sur le compte d’un deuil et persistent pendant plus de deux mois, ou sont caractérisés par une atteinte fonctionnelle marquée, une préoccupation morbide d’inutilité, des idées suicidaires, des symptômes psychotiques, ou un retard psychomoteur (1) American Psychiatric Association. Diagnostic and statistical manual of mental disorders: DSM-IV. 4 th edition: American Psychiatric Association. 1994: 866
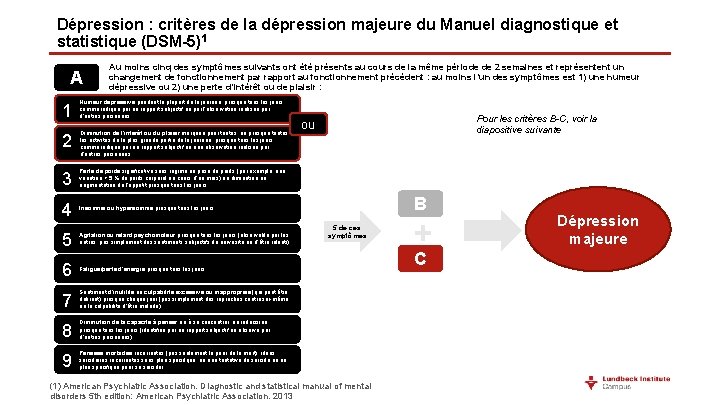
Dépression : critères de la dépression majeure du Manuel diagnostique et statistique (DSM-5)1 A Au moins cinq des symptômes suivants ont été présents au cours de la même période de 2 semaines et représentent un changement de fonctionnement par rapport au fonctionnement précédent : au moins l’un des symptômes est 1) une humeur dépressive ou 2) une perte d’intérêt ou de plaisir : 1 Humeur dépressive pendant la plupart de la journée, presque tous les jours, comme indiqué par un rapport subjectif ou par l’observation réalisée par d’autres personnes 2 Diminution de l’intérêt ou du plaisir marquée pour toutes, ou presque toutes les activités de la plus grande partie de la journée, presque tous les jours, comme indiqué par un rapport subjectif ou une observation réalisée par d’autres personnes 3 Perte de poids significative sans régime ou prise de poids (par exemple, une variation > 5 % du poids corporel au cours d’un mois) ou diminution ou augmentation de l’appétit presque tous les jours 4 Insomnie ou hypersomnie presque tous les jours 5 Agitation ou retard psychomoteur presque tous les jours (observable par les autres, pas simplement des sentiments subjectifs de nervosité ou d’être ralenti) 6 Fatigue/perte d’énergie presque tous les jours 7 Sentiment d’inutilité ou culpabilité excessive ou inappropriée (qui peut être délirant) presque chaque jour (pas simplement des reproches contre soi-même ou la culpabilité d’être malade) 8 Diminution de la capacité à penser ou à se concentrer, ou indécision, presque tous les jours (identifiée par un rapport subjectif ou observé par d’autres personnes) 9 Pensées morbides récurrentes (pas seulement la peur de la mort), idées suicidaires récurrentes sans plan spécifique, ou une tentative de suicide ou un plan spécifique pour se suicider Pour les critères B-C, voir la diapositive suivante ou B 5 de ces symptômes (1) American Psychiatric Association. Diagnostic and statistical manual of mental disorders 5 th edition: American Psychiatric Association. 2013 + C Dépression majeure

Dépression : critères de la dépression majeure du Manuel diagnostique et statistique (DSM-5)1 B Les symptômes provoquent une détresse cliniquement significative ou un déficit dans les activités sociales, professionnelles ou d’autres domaines importants du fonctionnement C Les symptômes ne sont pas dus aux effets physiologiques directs d’une substance (médicament, par exemple) ou une autre affection médicale (hypothyroïdie, par exemple) 1. American Psychiatric Association. Diagnostic and statistical manual of mental disorders 5 th edition: American Psychiatric Association. 2013
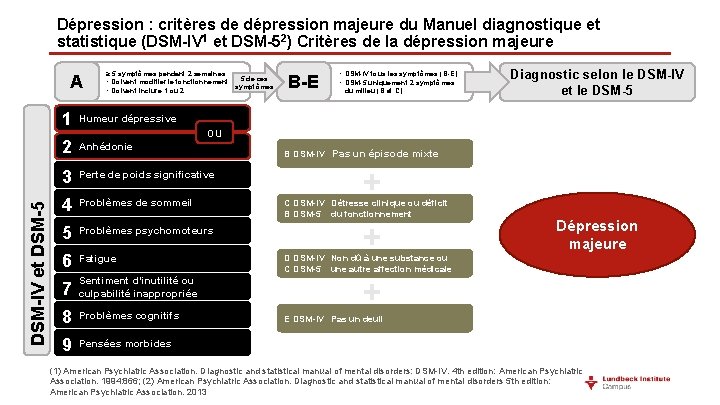
Dépression : critères de dépression majeure du Manuel diagnostique et statistique (DSM-IV 1 et DSM-52) Critères de la dépression majeure DSM-IV et DSM-5 A ≥ 5 symptômes pendant 2 semaines : 5 de ces • Doivent modifier le fonctionnement symptômes • Doivent inclure 1 ou 2 1 Humeur dépressive 2 Anhédonie 3 Perte de poids significative 4 Problèmes de sommeil 5 Problèmes psychomoteurs 6 Fatigue 7 Sentiment d’inutilité ou culpabilité inappropriée 8 Problèmes cognitifs 9 Pensées morbides B-E • DSM-IV tous les symptômes (B-E) • DSM-5 uniquement 2 symptômes du milieu (B et C) Diagnostic selon le DSM-IV et le DSM-5 ou B DSM-IV Pas un épisode mixte + C DSM-IV Détresse clinique ou déficit B DSM-5 du fonctionnement + Dépression majeure D DSM-IV Non dû à une substance ou C DSM-5 une autre affection médicale + E DSM-IV Pas un deuil (1) American Psychiatric Association. Diagnostic and statistical manual of mental disorders: DSM-IV. 4 th edition: American Psychiatric Association. 1994: 866; (2) American Psychiatric Association. Diagnostic and statistical manual of mental disorders 5 th edition: American Psychiatric Association. 2013
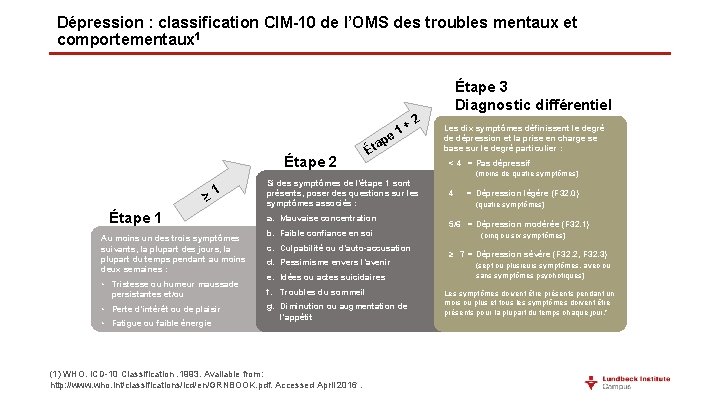
Dépression : classification CIM-10 de l’OMS des troubles mentaux et comportementaux 1 Étape 3 Diagnostic différentiel + e 1 2 ap Étape 2 ≥ 1 Étape 1 Au moins un des trois symptômes suivants, la plupart des jours, la plupart du temps pendant au moins deux semaines : • Tristesse ou humeur maussade persistantes et/ou • Perte d’intérêt ou de plaisir • Fatigue ou faible énergie Ét Si des symptômes de l’étape 1 sont présents, poser des questions sur les symptômes associés : a. Mauvaise concentration b. Faible confiance en soi c. Culpabilité ou d’auto-accusation d. Pessimisme envers l’avenir e. Idées ou actes suicidaires f. Troubles du sommeil g. Diminution ou augmentation de l’appétit (1) WHO. ICD-10 Classification. 1993. Available from: http: //www. who. int/classifications/icd/en/GRNBOOK. pdf. Accessed April 2016. Les dix symptômes définissent le degré de dépression et la prise en charge se base sur le degré particulier : < 4 = Pas dépressif (moins de quatre symptômes) 4 = Dépression légère (F 32. 0) (quatre symptômes) 5/6 = Dépression modérée (F 32. 1) (cinq ou six symptômes) ≥ 7 = Dépression sévère (F 32. 2, F 32. 3) (sept ou plusieurs symptômes, avec ou sans symptômes psychotiques) Les symptômes doivent être présents pendant un mois ou plus et tous les symptômes doivent être présents pour la plupart du temps chaque jour. *
La dépression peut être évaluée de différents points de vue Dépression Point de vue du patient 1 -3 Point de vue du médecin. 1 -3 (1) Danner M, et al. Int J Technol Assess Health Care. 2011: 27(4): 369– 75; (2) Zimmerman M, et al. J Clin Psychiatry. 2012; 73: 790– 95; (3) Zimmerman M, et al. J Affect Disord. 2012; 142: 77– 81. Point de vue de l’étude clinique 3

Instruments de dépistage utilisés fréquemment dans le TDM Échelles évaluées par le clinicien (évaluation objective) Instruments d’auto-évaluation Échelle d’évaluation de la dépression de Hamilton (HAMD)1 Inventaire de la dépression de Beck (BDI-II)4 Échelle d’évaluation de la dépression de Montgomery et Åsberg (MADRS)2 Échelle de la dépression gériatrique (GDS)5 Échelle d’évaluation de la dépression chez les enfants – Révisée (CDRS-R)3 Échelle de la dépression du centre d’études épidémiologiques (CES-D)6 Questionnaire de santé du patient (PHQ)7 Échelle de la dépression à 10 items de l’inventaire des comportements généraux (GBI)8 Voir les détails pour chaque échelle sur les diapositives suivantes (1) Hamilton M. J Neurol Neurosurg Psychiatry. 1960, 23: 56 -62; (2) Montgomery & Åsberg Brit J Psychiatry 1979; 134: 382 -389; (3) Poznanski et al. Pediatrics 1979; 164: 442 -450; (4) Beck et al Arch Gen Psychiatry. 1961 Jun. 4: 561 -71; (5) Yesavage et al. J Psychiatr Res 1983; 17: 37 -49; (6) Radloff LS. Appl Psych Meas 1977; 1: 385– 401; (7) Williams et al. Gen Hosp Psychiatry. 2002 Jul -Aug. 24(4): 225 -37; (8) Youngstrom et al. Jof Child & Adoles Psychopharm 2013; 23: 72 -79.

Échelle d’évaluation de la dépression de Hamilton (HAMD) Échelle administrée par le clinicien • L’échelle d’évaluation de la dépression de Hamilton est l’échelle d’entretien utilisée le plus largement, développée en 1960 pour mesurer la sévérité de la dépression dans une population de patients hospitalisés. • Dans l’échelle originale administrée par le clinicien, les 17 premiers items sont comptabilisés pour le score total, tandis que les items 18 -21 sont utilisés pour qualifier davantage la dépression. • Des scores de 0 à 7 sont considérés comme normaux, et des scores supérieurs ou égaux à 20 indiquent une dépression modérément sévère. Chaque item est noté sur une échelle à 5 points, représentant des symptômes absents, d’intensité légère, modérée ou sévère, ou sur une échelle à 3 points, représentant des symptômes absents, d’intensité légère ou douteuse, et clairement présents. • L’échelle HDRS contient un nombre relativement important de symptômes somatiques et relativement peu ou symptômes cognitifs ou affectifs. • Il faut compter environ 20 à 30 minutes pour administrer l’échelle HDRS. (1) Williams JW. Eur Arch Psychiatry Clin Neurosci. 2001. 251 (suppl 2): 116. (2) Hamilton M. J Neurol Neurosurg Psychiatry. 1960, 23: 56 -62.

Montgomery and Åsberg Depression Rating Scale (MADRS) Échelle administrée par le clinicien • L’échelle MADRS est une échelle d’évaluation à 10 items conçue pour évaluer la sévérité des symptômes de la maladie dépressive et sensible aux effets du traitement. • Les symptômes sont notés sur une échelle à 7 points allant de 0 (aucun symptôme) à 6 (symptôme sévère). Des définitions de la sévérité sont fournies avec des intervalles à deux points. Le score total des dix items est compris entre 0 et 60. • L’administration et l’évaluation de l’échelle MADRS prend 15 à 20 minutes environ *Items sensibles aux traitements disponibles au moment de l’élaboration de l’échelle MADRS (1979) (1) Montgomery & Åsberg Brit J Psychiatry 1979; 134: 382 -389

Échelle d’évaluation de la dépression chez les enfants – Révisée (CDRS-R) Échelle évaluée par le clinicien • La CDRS-R est une échelle évaluée par le médecin pour mesurer la sévérité de la dépression des enfants et les adolescents. • La CDRS-R est composée de 17 items : 14 items évaluent les observations verbales, et trois items évaluent les observations non verbales (cadence du langage, hypoactivité, et expression non verbale de l’affect dépressif). Les symptômes de la dépression sont évalués sur une échelle à 5 points, allant de 1 à 5 pour les observations verbales, et une échelle à 7 points, allant de 1 à 7 pour les observations non verbales. Le score total est compris entre 17 (normal) et 113 (dépression sévère). • L’administration et l’évaluation de l’échelle CDRS-R prennent 20 à 30 minutes environ. (1) Poznanski et al. Pediatrics 1979; 164: 442 -450.

Inventaire de la dépression de Beck (BDI-II) Échelle d’auto-évaluation du patient • Le BDI-II est une échelle d’auto-évaluation du patient à 21 items, conçue pour évaluer la présence et la sévérité des symptômes de dépression chez les adolescents et les adultes. • Chacun des 21 symptômes est évalué sur une échelle à 4 points, allant de 0 (aucun symptôme) à 3 (symptôme sévère). Deux items incluent 7 options de réponse pour indiquer une augmentation ou une diminution (appétit et sommeil). • Il faut compter environ 5 à 10 minutes pour répondre au BDI -II. (1) Beck et al Manual for the Beck Depression Inventory-II. San Antonio, Tex: Psychological Corporation; 1996. (2) Beck et al Arch Gen Psychiatry. 1961 Jun. 4: 561 -71

Échelle de la dépression gériatrique (GDS) Échelle d’auto-évaluation du patient • La GDS est une échelle conçue pour dépister la dépression chez les patients âgés, et validée pour mesurer la sévérité des symptômes dépressifs. • La GDS se compose de 30 items. Chaque item est évalué sur une échelle en dichotomie : un « Oui » à un item positif est noté 0, et un « Oui » à un point négatif est noté 1. Le score total des 30 items va de 0 (absent) à 30 (sévérité maximale). • Il faut compter environ 15 minutes pour répondre à la GDS. (1) Yesavage et al. J Psychiatr Res 1983; 17: 37 -49. (2) Rinaldi et al. J Am Geriatr Soc. 2003 May. 51(5): 694 -8.

Échelle de la dépression du Centre d’études épidémiologiques (CES-D) Échelle d’auto-évaluation du patient • L’échelle de la dépression du Centre d’études épidémiologiques (CES-D) a été publiée en 1977 en tant qu’outil de dépistage de la dépression dans la population générale. 1 • La CES-D est souvent utilisée dans les études examinant le bien-être des participants dans des enquêtes de population à grande échelle. • L’échelle de dépistage auto-administrée de sélection comprend 20 items, dont 16 formulés négativement et 4 formulés de manière positive. L’instrument mesure les aspects affectifs et somatiques de la dépression. Chaque question reçoit un score allant de 0 à 3, et la plage des scores possibles va de 0 à 60, avec les scores plus élevés indiquant la présence d’une symptomatologie plus importante. • La CES-D a été révisée pour correspondre aux critères de diagnostic du DSM-IV pour la dépression, et est maintenant appelée CESD-R. 2 (1) Radloff LS. Appl Psych Meas 1977; 1: 385– 401; (2) Van Dam & Earleywine. Psychiatry Res. 2011. 186(1): 128 -32.

Questionnaire de santé du patient (PHQ 2 or PHQ 9) Outil d’auto-évaluation du patient • Le Questionnaire de santé du patient est un outil auto-administré à 2 (PHQ 2) ou 9 (PHQ 9) items. 1, 2, 3 • Le PHQ-2 est un outil de dépistage de la dépression qui évalue la fréquence de l’humeur dépressive et l’anhédonie au cours des 2 dernières semaines, donnant à chaque item un score de 0 ( « pas du tout » ) à 3 ( « presque tous les jours » ). 1 • Le PHQ 9 établit le diagnostic clinique de la dépression et peut en plus être utilisé pour suivre la sévérité des symptômes dans le temps. 2, 3 • Les scores du PHQ-9 de 5, 10, 15, et 20 correspondent respectivement à une dépression légère, modérément sévère et sévère. 2, 3 (1) Kroenke et al. Med Care. 2003 Nov. 41(11): 1284 -92. (2) Gilbody et al. J Gen Intern Med. 2007 Nov. 22(11): 1596 -602. (3) Williams et al. Gen Hosp Psychiatry. 2002 Jul-Aug. 24(4): 225 -37.

Échelle de la dépression à 10 items de l’inventaire des comportements généraux (GBI-10 D) Échelle d’évaluation par un parent et d’auto-évaluation du patient • L’échelle GBI de la dépression à 10 items est une échelle d’évaluation par un parent et par le sujet conçue pour dépister les symptômes dépressifs chez les enfants et les adolescents. • Les dix items de la dépression sont notés sur une échelle à 4 points allant de 0 (jamais ou pratiquement jamais) à 3 (très souvent ou presque constamment). Le score total va de 0 à 30, avec des scores plus élevés indiquant une plus grande pathologie. • Il faut compter environ 5 minutes pour répondre à la GBI 10 -D. (1) Youngstrom et al. Jof Child & Adoles Psychopharm 2013; 23: 72 -79.
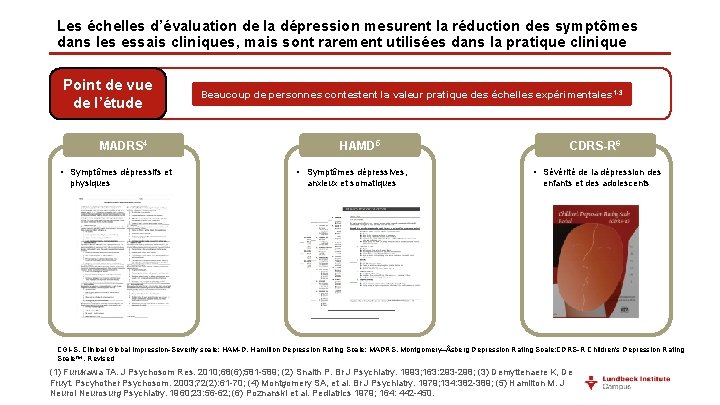
Les échelles d’évaluation de la dépression mesurent la réduction des symptômes dans les essais cliniques, mais sont rarement utilisées dans la pratique clinique Point de vue de l’étude MADRS 4 • Symptômes dépressifs et physiques Beaucoup de personnes contestent la valeur pratique des échelles expérimentales 1 -3 HAMD 5 CDRS-R 6 • Symptômes dépressives, • Sévérité de la dépression des anxieux et somatiques enfants et des adolescents CGI-S, Clinical Global Impression-Severity scale; HAM-D, Hamilton Depression Rating Scale; MADRS, Montgomery–Åsberg Depression Rating Scale; CDRS-R Children's Depression Rating Scale™, Revised (1) Furukawa TA. J Psychosom Res. 2010; 68(6); 581 -589; (2) Snaith P. Br J Psychiatry. 1993; 163: 293 -298; (3) Demyttenaere K, De Fruyt. Pscyhother Psychosom. 2003; 72(2): 61 -70; (4) Montgomery SA, et al. Br J Psychiatry. 1979; 134: 382 -389; (5) Hamilton M. J Neurol Neurosurg Psychiatry. 1960; 23: 56 -62; (6) Poznanski et al. Pediatrics 1979; 164: 442 -450.

Il existe plusieurs façons de mesurer les résultats cliniques dans la dépression Dans la pratique clinique, les médecins et les patients adoptent une approche moins empirique, souvent en ayant des priorités divergentes 1 -6 Patient Médecin Principales priorités du traitement Critères de la rémission 1. Rémission 4, 5 1. Réponse 4 2. Évitement d’une rechute 4 2. Diminution des symptômes cognitifs 4 3. Améliorations de la fonction sociale 4 3. Diminution des symptômes de l’anxiété 4 Diminution des symptômes d’affect négatif (1) Sanderson WC. Behav Modif. 2003; 27(3): 290 -299; (2) Barlow DH, et al. Behav Res Ther. 1999; 37(Suppl 1): S 147 -S 162; (3) Herbert JD, Gaudiano BA. J Clin Psychol. 2005; 61(7): 893 -908; (4) Danner M, et al. Int J Technol Assess Health Care. 2011: 27(4): 369– 75; (5) Zimmerman M, et al. J Clin Psychiatry. 2012; 73: 790– 95; (6) Zimmerman M, et al. J Affect Disord. 2012; 142: 77– 81 Augmentation des symptômes d’affect positif 5 Retour à une fonction normale 4

Atteinte fonctionnelle dans le TDM L’atteinte fonctionnelle est définie comme étant des perturbations à la fois globalement et dans des domaines spécifiques ● Travail Facteurs hiérarchisés par le patient ● Vie sociale et activités de loisir pour définir la « rémission » ● Vie familiale et responsabilités au sein du foyer 1. Santé mentale positive (optimisme, confiance en soi) ● Relations interpersonnelles 2. Retour à son état « normal » propre 3. Retour à son niveau de fonctionnement habituel --6. Absence de symptômes dépressifs TDM, trouble dépressif majeur Sheehan DV. J Clin Psychiatry 2016; 77: e 908; Zimmerman M et al. Am J Psychiatry 2006; 163: 148 -50
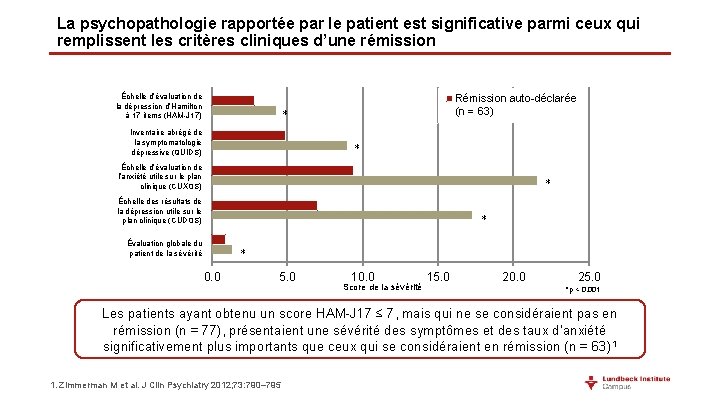
La psychopathologie rapportée par le patient est significative parmi ceux qui remplissent les critères cliniques d’une rémission Échelle d’évaluation de la dépression d’Hamilton à 17 items (HAM-J 17) Rémission auto-déclarée (n = 63) * Inventaire abrégé de la symptomatologie dépressive (QUIDS) * Échelle d’évaluation de l’anxiété utile sur le plan clinique (CUXOS) * Échelle des résultats de la dépression utile sur le plan clinique (CUDOS) * Évaluation globale du patient de la sévérité * 0. 0 5. 0 10. 0 Score de la sévérité 15. 0 20. 0 25. 0 *p < 0, 001 Les patients ayant obtenu un score HAM-J 17 ≤ 7, mais qui ne se considéraient pas en rémission (n = 77), présentaient une sévérité des symptômes et des taux d’anxiété significativement plus importants que ceux qui se considéraient en rémission (n = 63)1 1. Zimmerman M et al. J Clin Psychiatry 2012; 73: 790– 795
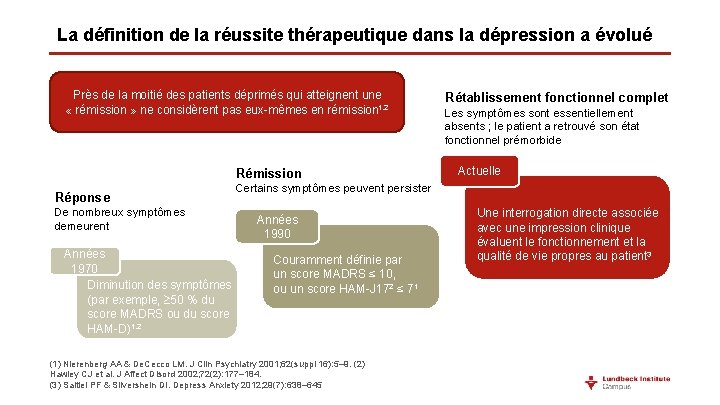
La définition de la réussite thérapeutique dans la dépression a évolué Près de la moitié des patients déprimés qui atteignent une « rémission » ne considèrent pas eux-mêmes en rémission 1, 2 Rémission Réponse De nombreux symptômes demeurent Années 1970 Diminution des symptômes (par exemple, 50 % du score MADRS ou du score HAM-D)1, 2 Rétablissement fonctionnel complet Les symptômes sont essentiellement absents ; le patient a retrouvé son état fonctionnel prémorbide Actuelle Certains symptômes peuvent persister Années 1990 Couramment définie par un score MADRS ≤ 10, ou un score HAM-J 172 ≤ 71 (1) Nierenberg AA & De. Cecco LM. J Clin Psychiatry 2001; 62(suppl 16): 5– 9. (2) Hawley CJ et al. J Affect Disord 2002; 72(2): 177– 184. (3) Saltiel PF & Silvershein DI. Depress Anxiety 2012; 29(7): 638– 645 Une interrogation directe associée avec une impression clinique évaluent le fonctionnement et la qualité de vie propres au patient 3
- Slides: 42