DESPRENDIMIENTO PREMATURO DE PLACENTA NORMOINSERTA Dr Andrea Gulino













- Slides: 15

DESPRENDIMIENTO PREMATURO DE PLACENTA NORMOINSERTA Dr. Andrea Gulino (MI)

Definición y epidemiología. �También conocida como “abruptio Placentae”, se define como la separación prematura (después de las 20 semanas y antes del nacimiento del feto) de una placenta desde su zona de inserción normal. �Corresponde aproximadamente a un tercio de los sangrados ante natales. • afecta al 1% de los partos

Etiología y factores de Riesgo. �Hipertensión Arterial �Edad Materna y Paridad �Asociación Familiar �Raza �RPM y Parto Prematuro �Tabaquismo �DPPNI Previo

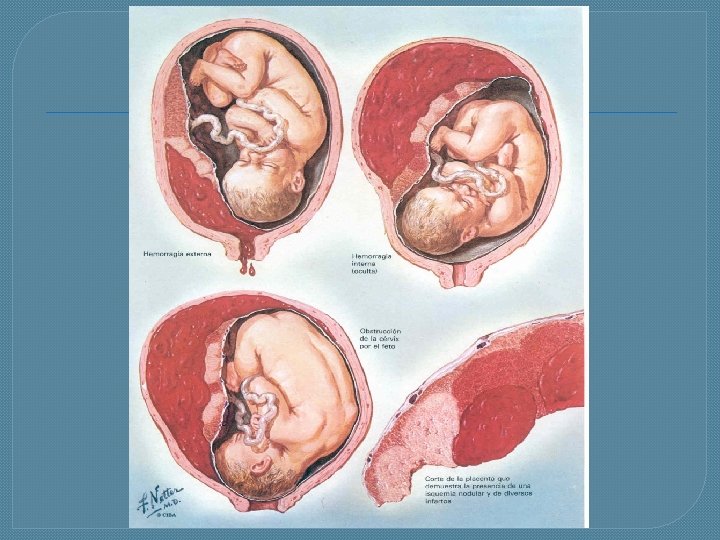
Fisiopatología. Se inicia con una hemorragia al interior de la decidua basal, la que se comienza a disecar, dejando una fina capa adherida al miometrio. Este hematoma al expandirse, produce separación, compresión y destrucción de la placenta adyacente.

Fisiopatología. �Puede ser un hallazgo posterior al alumbramiento. �En caso que el hematoma diseque hasta alcanzar el borde placentario, puede haber exteriorización del sangrado. • A la inversa, si el hematoma no logra disecar los márgenes, se abre camino hacia la cavidad amniótica o el polo cefálico fetal comprime el segmento, puede presentarse como “hemorragia oculta”.


Sintomatologia �En Preeclampsia el proceso es brusco, puede o no haber hemorragia externa la cual es poco abundante de color negruzco, se acompaña de coágulos provenientes del hematoma, es de carácter intermitente.

� Cuando no hay hemorragia externa el cuadro se acompaña de dolor agudo, creciente con localización en el sitio del desprendimiento. � El útero crece por acumulación de sangre en su interior. � Aumento de la consistencia y tensión de la pared uterina (U leñoso)

� Hipertonía causa dificultad en la palpación de partes fetales. � Si el desprendimiento es mas de la mitad que la superficie placentaria el feto muere. � El tacto vaginal revela que las membranas están tensas, abombadas indica AU.

Diagnóstico. Anamnesis y Examen físico: � Genitorragia de inicio agudo asociado a dolor abdominal. • 78% de los casos. Es sangre oscura, de inicio súbito. La cuantía no tiene una buena correlación con la gravedad del cuadro. � Dolor abdominal se produce por la presencia de sangre en la decidua basal estimula contracciones uterinas. � Registro: • hipertonía y polisistolía uterina hasta en un 20% • Sufrimiento fetal hasta en un 60%. � � Altura uterina: Aumentada. Examen Pélvico: Una vez descartada la placenta previa, se puede realizar una visión con espéculo para buscar desgarros vaginales o cervicales y evaluar el sangrado vaginal.

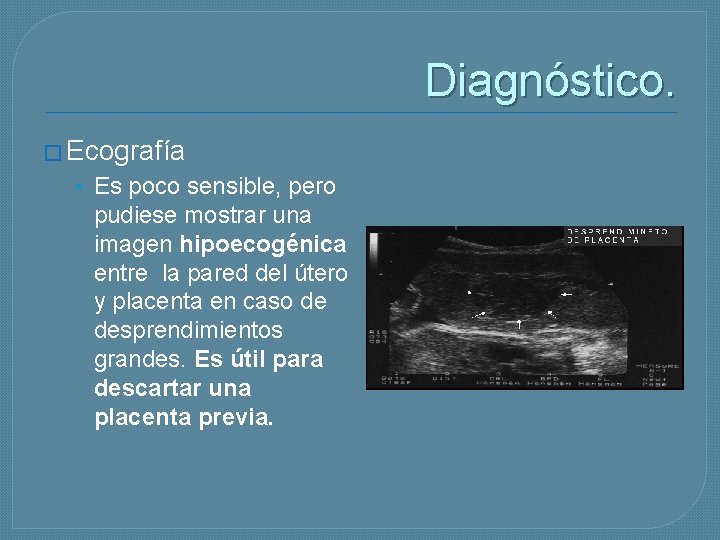
Diagnóstico. � Ecografía • Es poco sensible, pero pudiese mostrar una imagen hipoecogénica entre la pared del útero y placenta en caso de desprendimientos grandes. Es útil para descartar una placenta previa.

Diagnóstico. � SEGUN LA CLASIFICACION DE SHER: • Grado I: Hemorragia escasa o ausente. El diagnóstico se hace usualmente en el postparto. La mortalidad perinatal no está aumentada. • Grado II: Metrorragia anteparto, oscura, alteración de la contractilidad uterina, feto vivo. SFA sobre un 90% de los casos. La mortalidad perinatal está aumentada, particularmente en los casos que tienen parto vaginal. • Grado III: Incorpora las características del grado II, pero existe muerte fetal. Se subdivide en: �Con CID �Sin CID �Los casos de muerte materna se ven en este grupo.

EVOLUCION �Si el desprendimiento es poco extenso y asintomático el embarazo puede continuar su curso. �Si abarca una zona mayor se inicia el parto con el feto muerto (parto en avalancha) �Si el tratamiento es inadecuado hemorragia y shock con muerte materna.

Manejo. � Con feto vivo: 80% de los casos y representa a las formas leve y moderada de DPPNI. • Pacientes con clínica sugerente de DPPNI con útero relajado: �Mayor a 36 semanas: interrupción del embarazo. �En gestaciones entre las 32 y 36 semanas, con maduración pulmonar: interrupción del embarazo. �Inmadurez pulmonar: considerar manejo expectante (tocolisis e inducción de madurez pulmonar, con vigilancia estricta de la condición fetal). • Pacientes con útero hipertónico: �El desprendimiento es probablemente grande, pero inferior a un 50% y la posibilidad de sufrimiento fetal supera el 90%. �Si el feto es viable está indicada la interrupción por cesárea sin demora (a menos que el parto sea inminente).

Manejo. �Con un óbito fetal: La muerte fetal en el DPPNI es un indicador de gravedad del cuadro. • El desprendimiento placentario es superior al 50%, las pérdidas de sangre son de alrededor de 2500 ml y la posibilidad de CID es de un 30%. • Se debe favorecer un parto vaginal expedito. • Previo a la inducción del parto se debe evaluar y compensar desde el punto de vista hemodinámico y hemostático.