Desmame difcil Bruno do Valle Pinheiro Prof Pneumologia

Desmame difícil Bruno do Valle Pinheiro Prof. Pneumologia e Semiologia - FM - UFJF U. T. I. - Hospital Universitário - UFJF V Curso Nacional de Ventilação Mecânica – SBPT – SP, 2012

Definições • Desmame simples • Paciente extubado no mesmo dia da primeira tentativa de retirada da ventilação mecânica • Desmame difícil • Paciente extubado até 7 dias da primeira tentativa de retirada da ventilação mecânica • Desmame prolongado • Paciente requer mais de 7 dias para ser extubado, a partir da primeira tentativa Boles et al. Eur Respir J 2007, 29: 1033 -56. ATS, ERS, ESICM, SCCM, SRLF
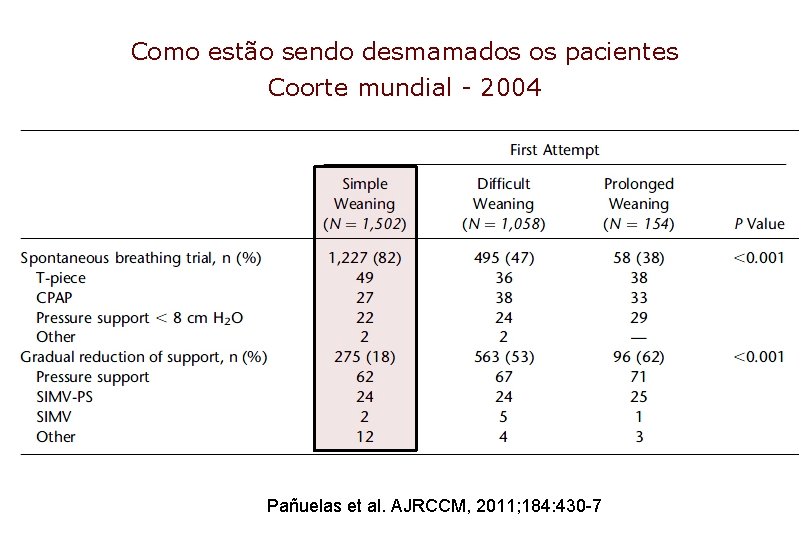
Como estão sendo desmamados os pacientes Coorte mundial - 2004 Pañuelas et al. AJRCCM, 2011; 184: 430 -7
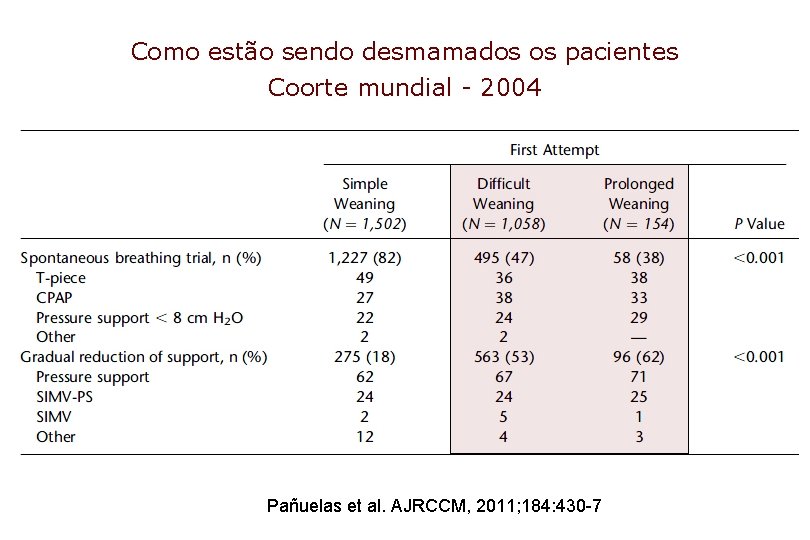
Como estão sendo desmamados os pacientes Coorte mundial - 2004 Pañuelas et al. AJRCCM, 2011; 184: 430 -7
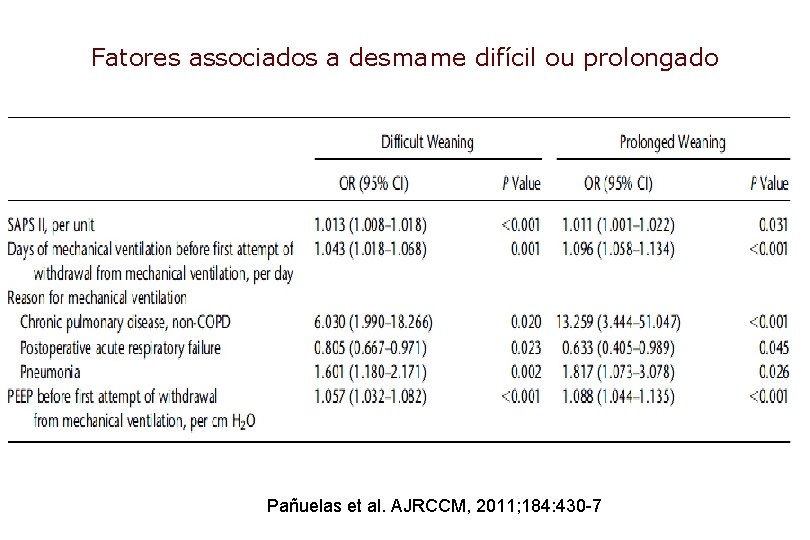
Fatores associados a desmame difícil ou prolongado Pañuelas et al. AJRCCM, 2011; 184: 430 -7
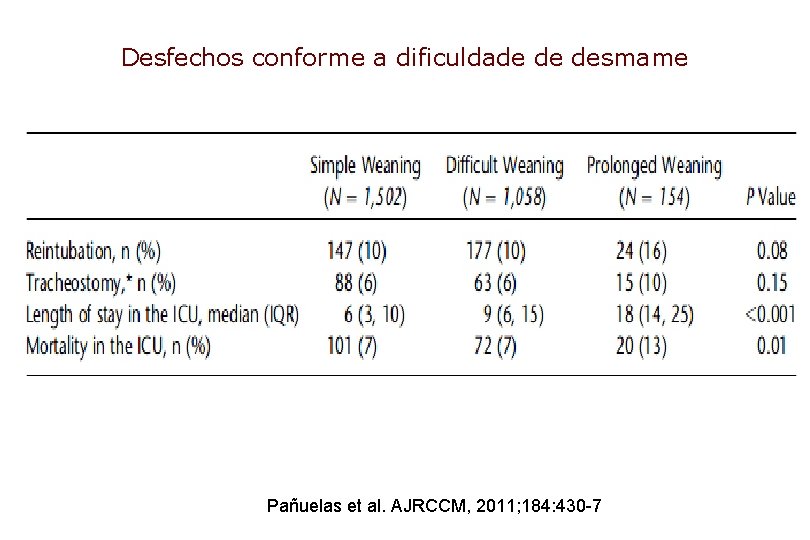
Desfechos conforme a dificuldade de desmame Pañuelas et al. AJRCCM, 2011; 184: 430 -7
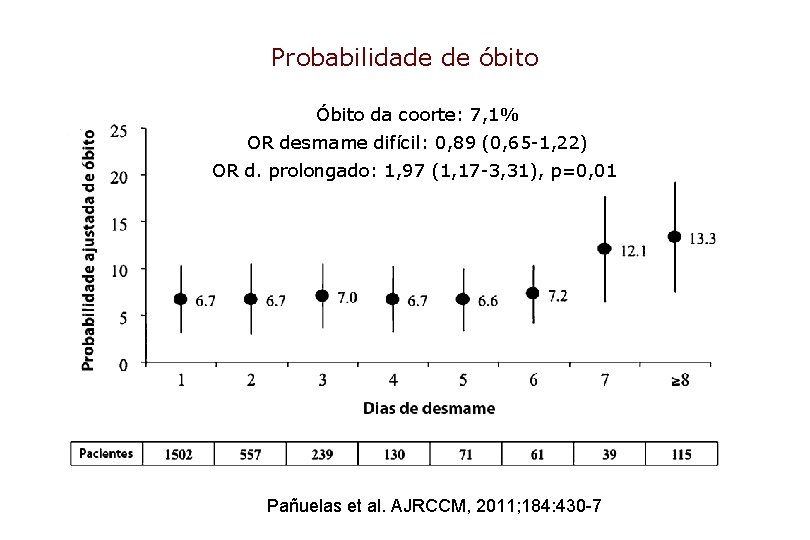
Probabilidade de óbito Óbito da coorte: 7, 1% OR desmame difícil: 0, 89 (0, 65 -1, 22) OR d. prolongado: 1, 97 (1, 17 -3, 31), p=0, 01 Pañuelas et al. AJRCCM, 2011; 184: 430 -7
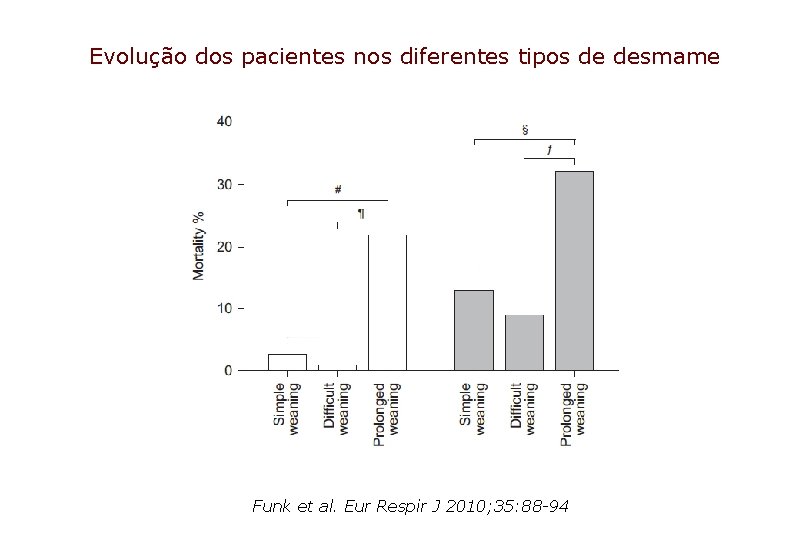
Evolução dos pacientes nos diferentes tipos de desmame Funk et al. Eur Respir J 2010; 35: 88 -94
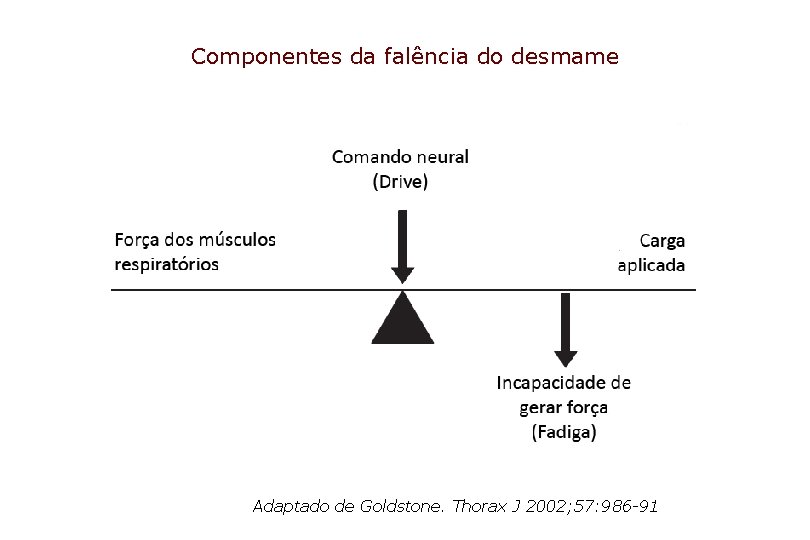
Componentes da falência do desmame Adaptado de Goldstone. Thorax J 2002; 57: 986 -91
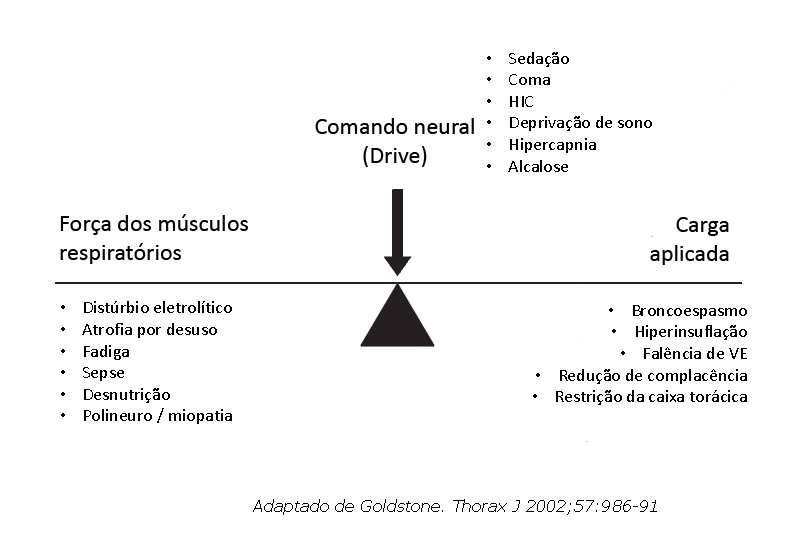
• • • Distúrbio eletrolítico Atrofia por desuso Fadiga Sepse Desnutrição Polineuro / miopatia Sedação Coma HIC Deprivação de sono Hipercapnia Alcalose • Broncoespasmo • Hiperinsuflação • Falência de VE • Redução de complacência • Restrição da caixa torácica Adaptado de Goldstone. Thorax J 2002; 57: 986 -91
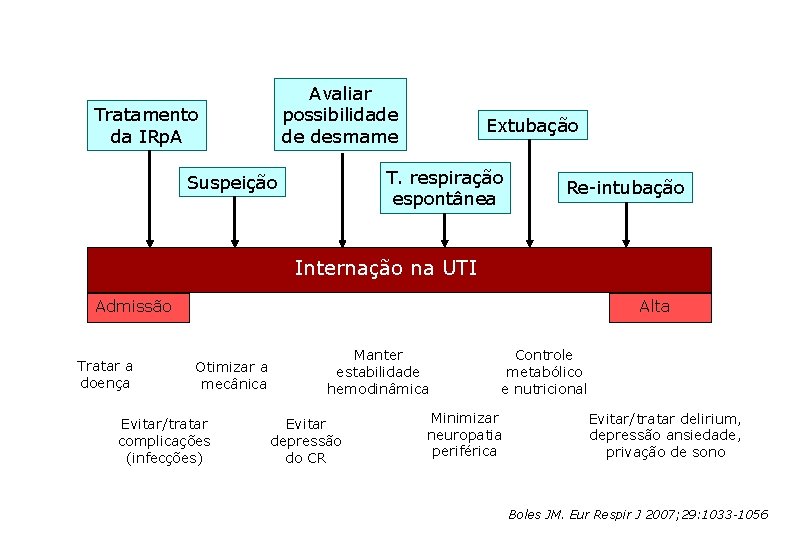
Avaliar possibilidade de desmame Tratamento da IRp. A Extubação T. respiração espontânea Suspeição Re-intubação Internação na UTI Admissão Tratar a doença Alta Otimizar a mecânica Evitar/tratar complicações (infecções) Manter estabilidade hemodinâmica Evitar depressão do CR Controle metabólico e nutricional Minimizar neuropatia periférica Evitar/tratar delirium, depressão ansiedade, privação de sono Boles JM. Eur Respir J 2007; 29: 1033 -1056
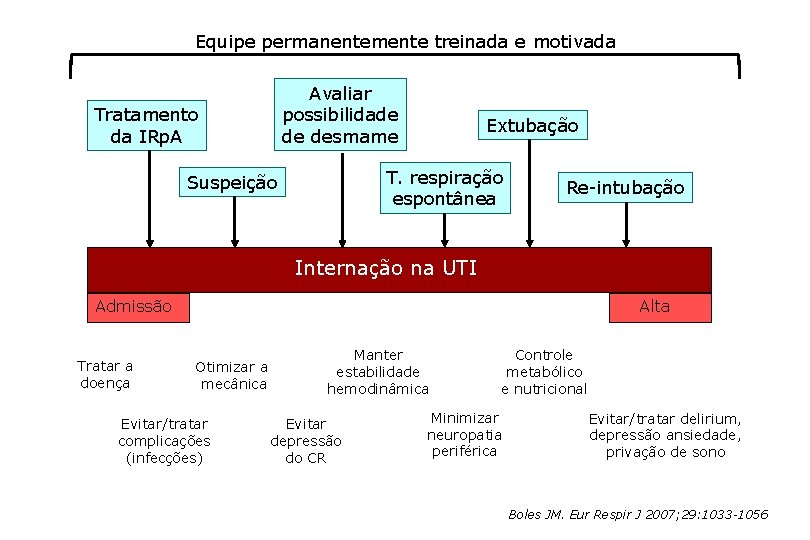
Equipe permanentemente treinada e motivada Avaliar possibilidade de desmame Tratamento da IRp. A Extubação T. respiração espontânea Suspeição Re-intubação Internação na UTI Admissão Tratar a doença Alta Otimizar a mecânica Evitar/tratar complicações (infecções) Manter estabilidade hemodinâmica Evitar depressão do CR Controle metabólico e nutricional Minimizar neuropatia periférica Evitar/tratar delirium, depressão ansiedade, privação de sono Boles JM. Eur Respir J 2007; 29: 1033 -1056
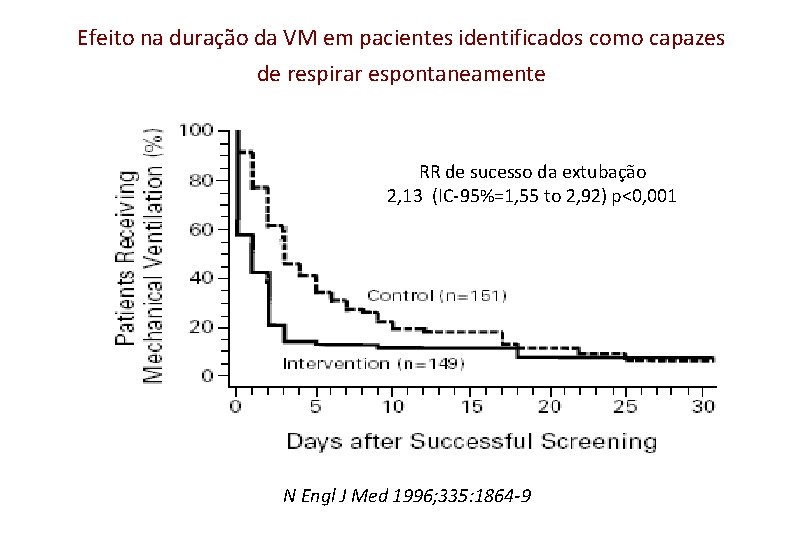
Efeito na duração da VM em pacientes identificados como capazes de respirar espontaneamente RR de sucesso da extubação 2, 13 (IC-95%=1, 55 to 2, 92) p<0, 001 N Engl J Med 1996; 335: 1864 -9
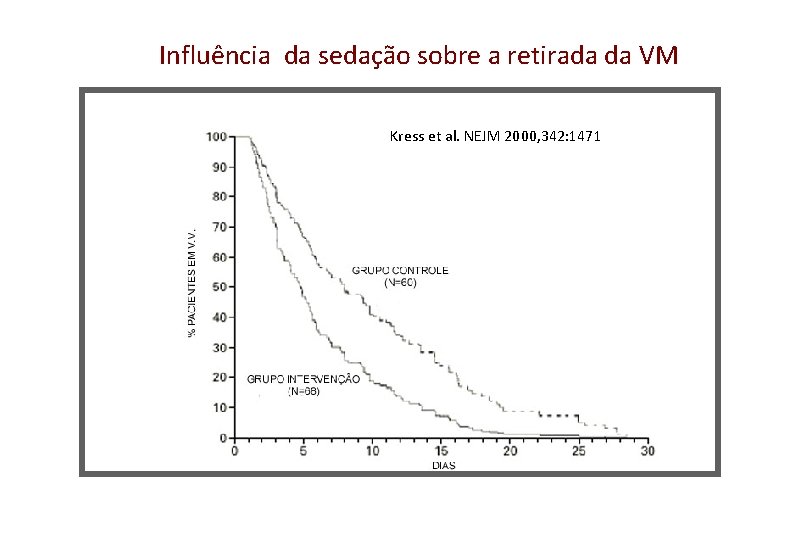
Influência da sedação sobre a retirada da VM Kress et al. NEJM 2000, 342: 1471

Smart. Care™ • Desmame automatizado – ajusta a PSV automaticamente conforme f – VT – ETCO 2 (2 -5 minutos) • Estabelece-se uma zona de conforto: • f máx e mín, VT mín, ETCO 2 máx • Aumento da PSV: 2 -4 cm. H 2 O • Redução da PSV: 2 -4 cm. H 2 O, 15 -30 -60 min Lessard M. Intensive Care Med 2008; 34: 1757– 65

Smart. Care™ • TRE • PEEP<5 cm. H 2 O • Ventilação normal com PSV mínima (5 -7 cm. H 2 O, valores maiores com HME) • Necessidade de aumento da PSV 2 vezes – encerra TRE Lessard M. Intensive Care Med 2008; 34: 1757– 65
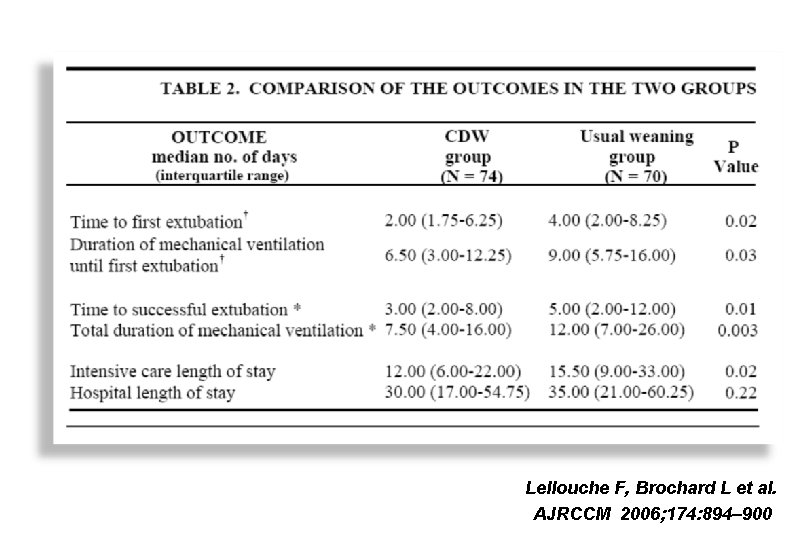
Lellouche F, Brochard L et al. AJRCCM 2006; 174: 894– 900
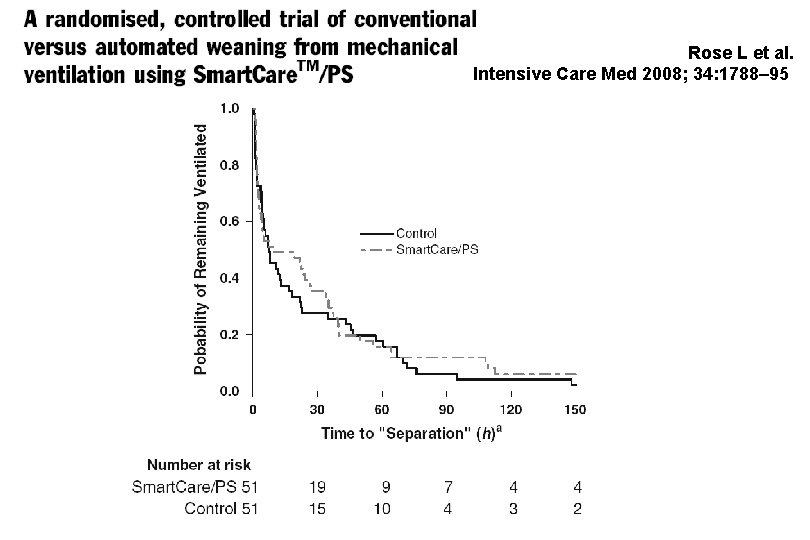
Rose L et al. Intensive Care Med 2008; 34: 1788– 95

Crit Care Med 2009; 37: 2740 • Pacientes em VM - UTI Virginia Commonwealth University Medical Center • 1 as 24 h – observação por 10 minutos
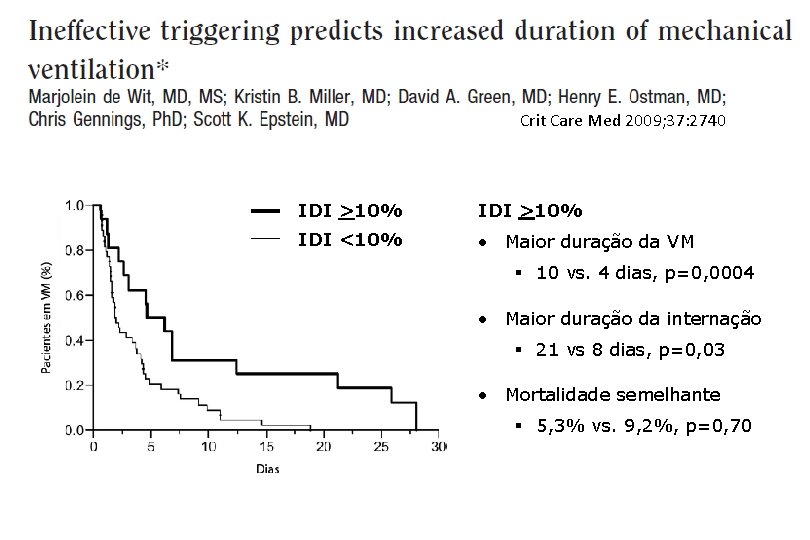
Crit Care Med 2009; 37: 2740 IDI >10% IDI <10% • Maior duração da VM § 10 vs. 4 dias, p=0, 0004 • Maior duração da internação § 21 vs 8 dias, p=0, 03 • Mortalidade semelhante § 5, 3% vs. 9, 2%, p=0, 70

Aumento da cargas aos músculos respiratórios • Carga cardíaca • Mudança da ventilação com pressão positiva para pressão negativa • Carga do auto-PEEP
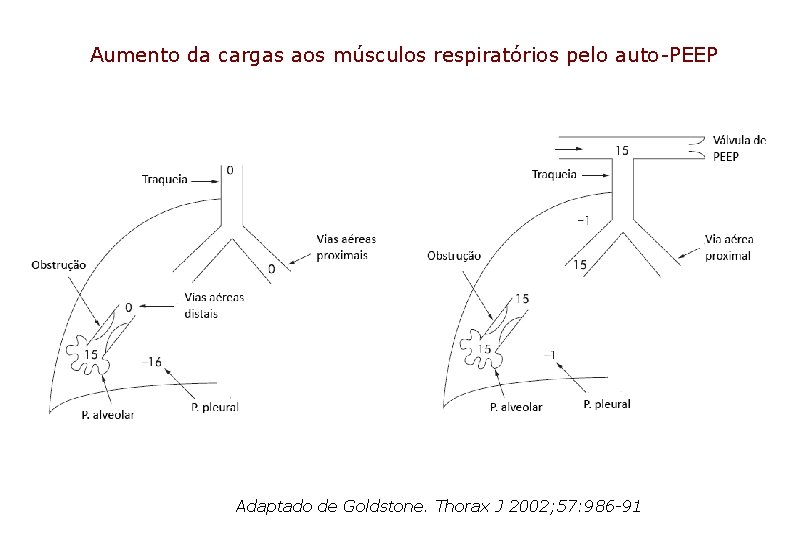
Aumento da cargas aos músculos respiratórios pelo auto-PEEP Adaptado de Goldstone. Thorax J 2002; 57: 986 -91

• Coorte prospectiva, maio/1998 e junho/2000 • 5 UTIs francesas (3 clínicas, 2 cirúrgicas) • Pacientes avaliados diariamente até acordar (D 1) • Pacientes com fraqueza muscular no D 7 eram considerados portadores de paresia adquirida UTI • Foram avaliados: • Incidência • Duração • Fatores de risco • Impacto na ventilação mecânica JAMA 2002; 288: 2859 -67

Paresia adquirida na UTI • Incidência 25, 3% (IC-95%=16, 9 -35, 2%) – (24/95) • Predomínio proximal em relação a distal • Eletroneuromiografia (n=22) • Neuropatia periférica axonal sensorial e motora • Biópsia muscular (n=10): • Miopatia primária (atrofia de fibras tipo II em 10 pac, necrose de fibras musculares em 5 pac) • Atrofia muscular neurogênica (10 pac) De Jonghe et al. JAMA 2002; 288: 2859 -67

Paresia adquirida na UTI Fatores de risco independentes • Sexo feminino – OR=4, 66 • Dias com disfunção de 2+ órgãos – OR=1, 28 • Duração da VM antes D 1 – OR=1, 10 • Uso de corticóide antes de D 1 – OR=14, 90 De Jonghe et al. JAMA 2002; 288: 2859 -67
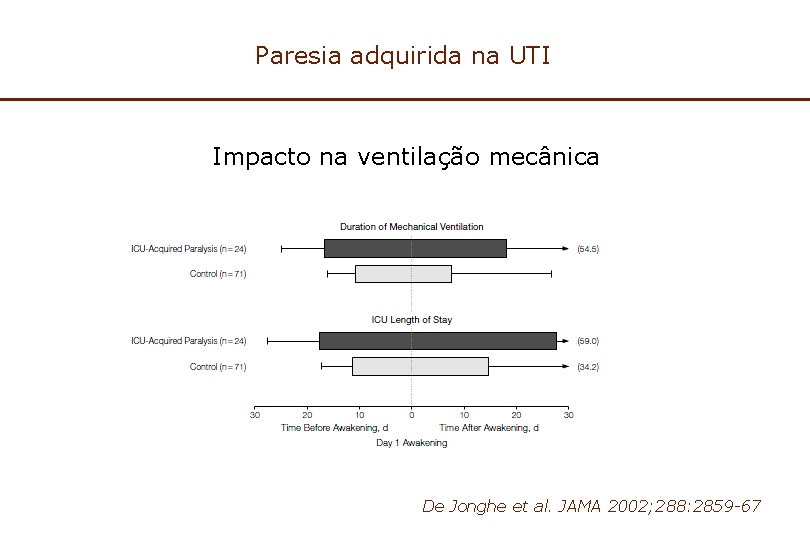
Paresia adquirida na UTI Impacto na ventilação mecânica De Jonghe et al. JAMA 2002; 288: 2859 -67

Atividade física precoce durante a VM • 2 UTIs dos EUA (Chicago e Iowa City) • Pacientes • >18 anos • Em VM <72 h, com expectativa de permanecer >24 h • Previamente independentes • Randomização 1: 1 • Programa de exercício e mobilização • Grupo controle Schweickert et al. Lancet 2009; 373: 1874

Programa de atividade física • Interrupção da sedação diariamente, pela manhã • Paciente não-responsivo: movimentação passiva (4 membros, 10 repetições, nas 4 direções cardinais) • Paciente ativo – atividades progressivas • Movimentos ativos assistidos em posição supina • Movimentos independentes em posição supina • Sentar-se na cama • Sentar-se com os pés pendentes • Transferência da cama para poltrona • Andar Schweickert et al. Lancet 2009; 373: 1874
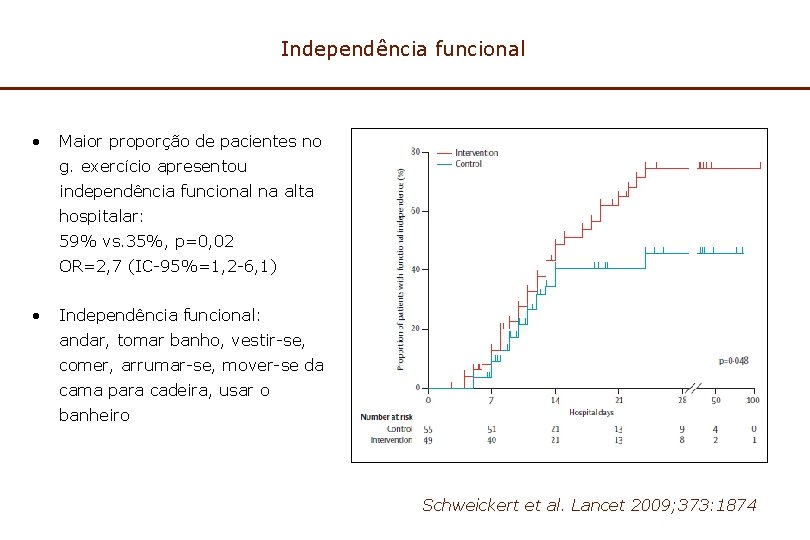
Independência funcional • Maior proporção de pacientes no g. exercício apresentou independência funcional na alta hospitalar: 59% vs. 35%, p=0, 02 OR=2, 7 (IC-95%=1, 2 -6, 1) • Independência funcional: andar, tomar banho, vestir-se, comer, arrumar-se, mover-se da cama para cadeira, usar o banheiro Schweickert et al. Lancet 2009; 373: 1874
Desfechos clínicos Exercício (n=49) Controle (n=55) p Delirium na UTI (d) 2 4 0, 02 Delirium no hospital (d) 2 4 0, 02 Paresia da UTI 31% 49% 0, 09 Dias fora VM (em 28 d) 23, 5 21, 1 0, 05 Internação UTI (d) 5, 9 7, 9 0, 08 Internação hospital (d) 13, 5 12, 9 0, 93 Mort. hospitalar (d) 18% 25% 0, 53 Schweickert et al. Lancet 2009; 373: 1874
Treinamento físico em pacientes traqueostomizados, cronicamente ventilados Clini EM et al. Respir Care 2011; 56: 306 -13
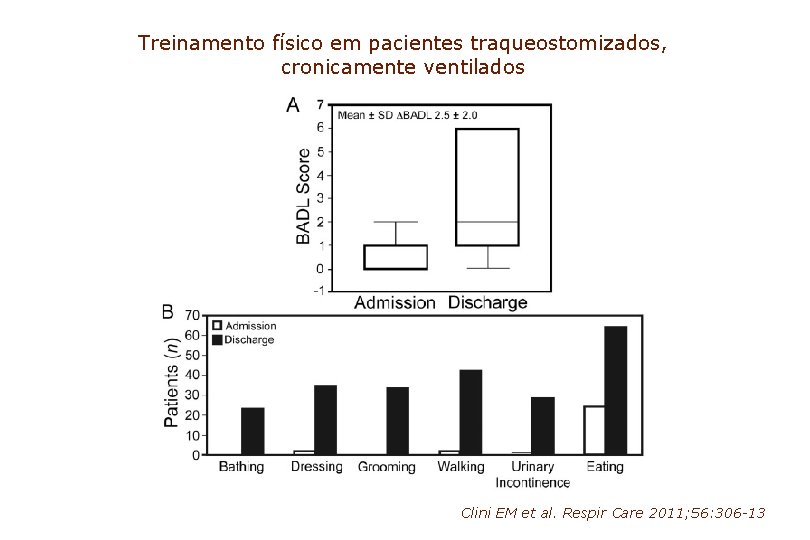
Treinamento físico em pacientes traqueostomizados, cronicamente ventilados Clini EM et al. Respir Care 2011; 56: 306 -13
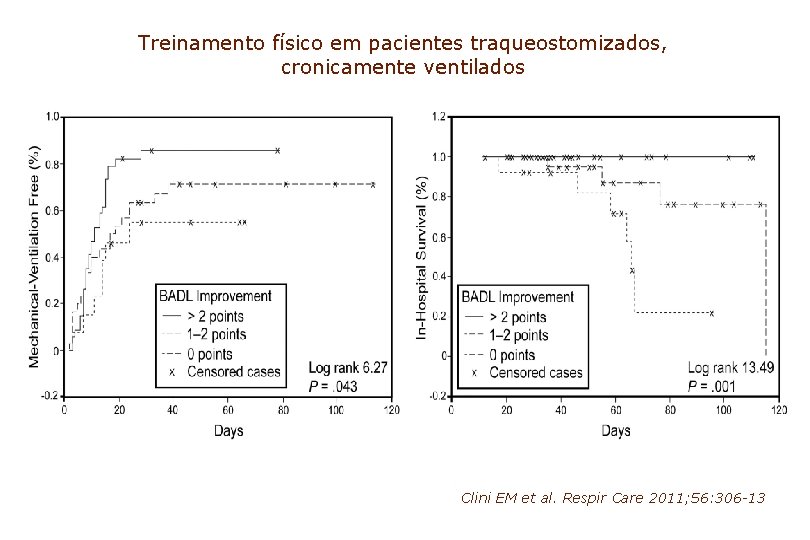
Treinamento físico em pacientes traqueostomizados, cronicamente ventilados Clini EM et al. Respir Care 2011; 56: 306 -13
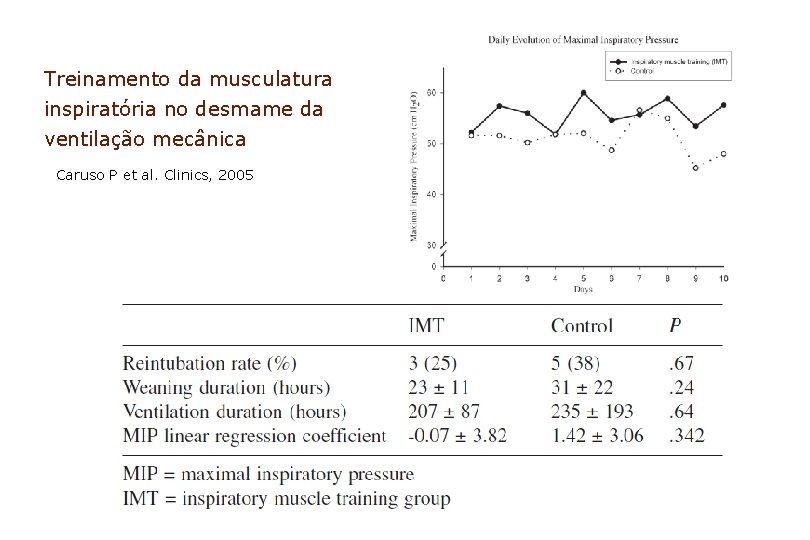
Treinamento da musculatura inspiratória no desmame da ventilação mecânica Caruso P et al. Clinics, 2005
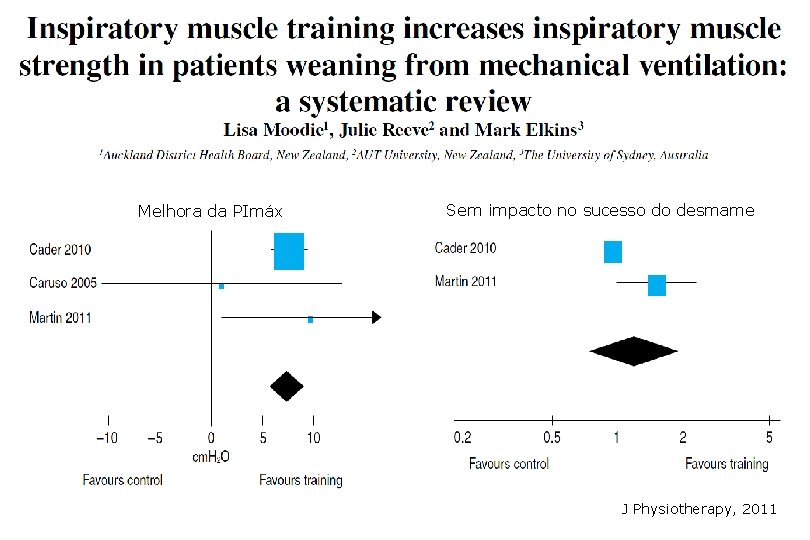
Melhora da PImáx Sem impacto no sucesso do desmame J Physiotherapy, 2011
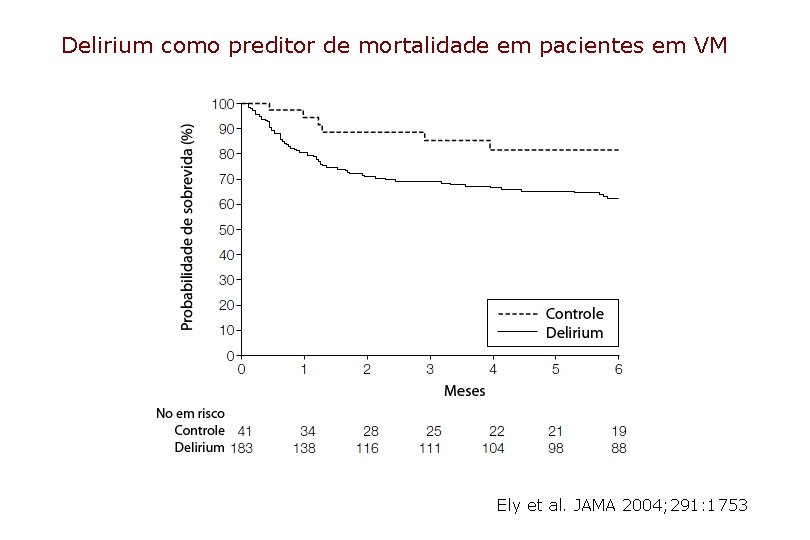
Delirium como preditor de mortalidade em pacientes em VM Ely et al. JAMA 2004; 291: 1753
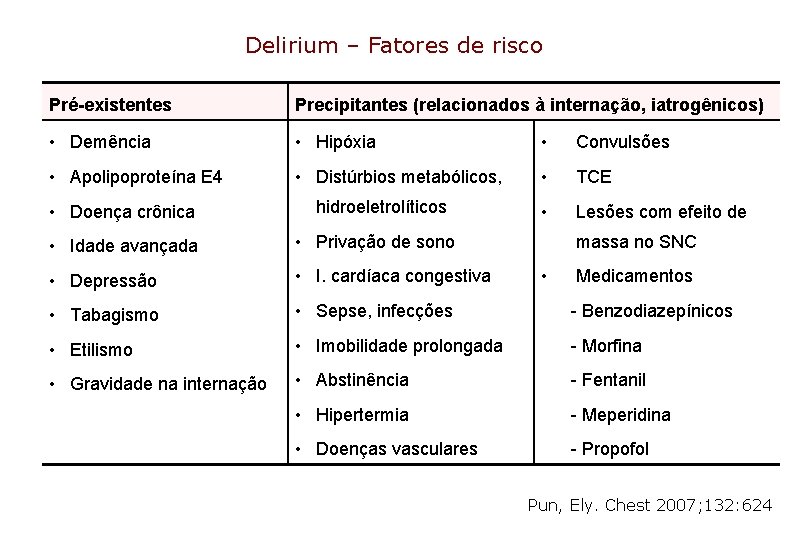
Delirium – Fatores de risco Pré-existentes Precipitantes (relacionados à internação, iatrogênicos) • Demência • Hipóxia • Convulsões • Apolipoproteína E 4 • Distúrbios metabólicos, • TCE • Lesões com efeito de • Doença crônica hidroeletrolíticos • Idade avançada • Privação de sono • Depressão • I. cardíaca congestiva • Tabagismo • Sepse, infecções - Benzodiazepínicos • Etilismo • Imobilidade prolongada - Morfina • Gravidade na internação • Abstinência - Fentanil • Hipertermia - Meperidina • Doenças vasculares - Propofol massa no SNC • Medicamentos Pun, Ely. Chest 2007; 132: 624

Delirium - Abordagem • Busca ativa diária com escalas padronizadas • Discussão dos casos nas visitas • Identificar os pacientes de risco • Corrigir fatores de risco modificáveis • Rever sedação e analgesia – estabelecer objetivos e usar a menor dose possível para alcançá-los • Considerar sedativos com menor potencial de desencadear delirium: dexmedetomidina • Avaliar risco benefício do tratamento medicamentoso (ex. haloperidol) Pun, Ely. Chest 2007; 132: 624
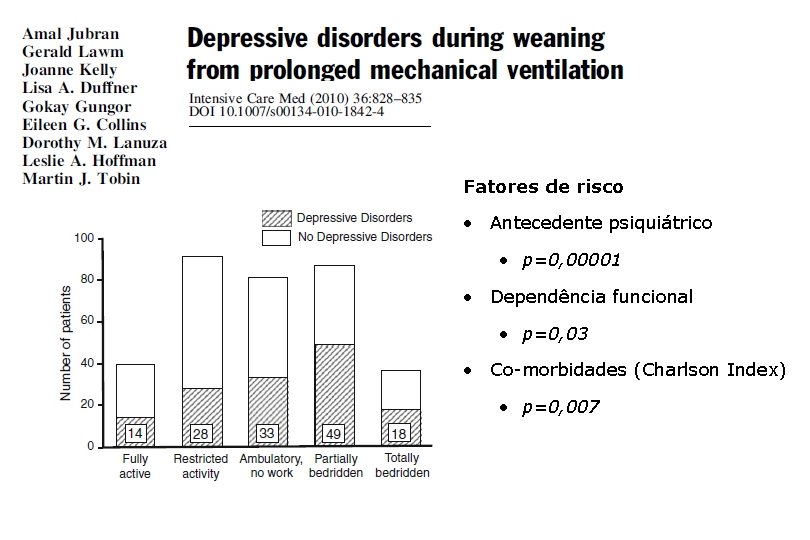
Fatores de risco • Antecedente psiquiátrico • p=0, 00001 • Dependência funcional • p=0, 03 • Co-morbidades (Charlson Index) • p=0, 007
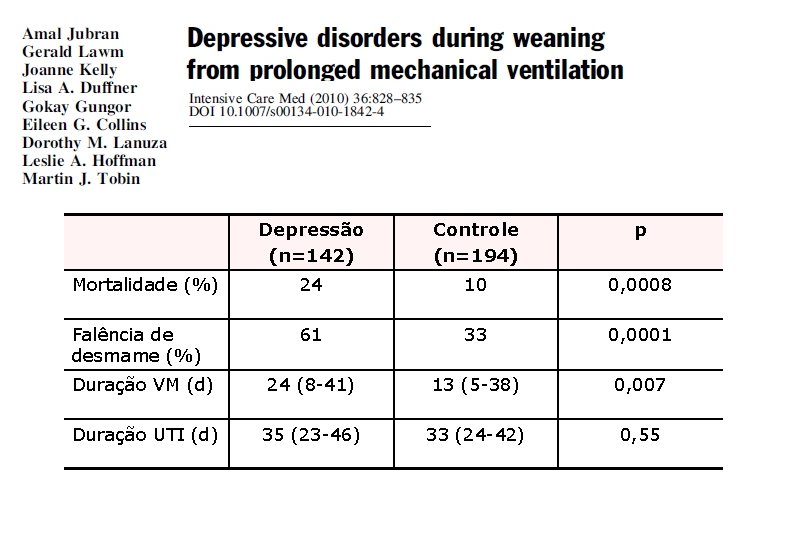
Depressão (n=142) Controle (n=194) p Mortalidade (%) 24 10 0, 0008 Falência de desmame (%) 61 33 0, 0001 Duração VM (d) 24 (8 -41) 13 (5 -38) 0, 007 Duração UTI (d) 35 (23 -46) 33 (24 -42) 0, 55

Vários outros pontos. . . • Traqueostomia • Novos métodos ventilatórios • ATC – “automatic tube compensation” • PAV – “proportional assist ventilation” • NAVA – “neurally adjusted ventilatory assist” • Unidades especializadas em desmame • Ventilação domiciliar
- Slides: 41