Desequilibrio Hidroelectrolitico Y cido Bsico Concentraciones plasmticas CATIONES

Desequilibrio Hidroelectrolitico Y Ácido Básico

Concentraciones plasmáticas CATIONES (m. Eq/l) ANIONES (m. Eq/l) Sodio 140 (135 – 145) Cloruro 102 (98 – 106) Potasio 4 (3, 5 5, 0) Bicarbonato 24 (22 – 26) CATIONES (m. Eq/l) ANIONES (m. Eq/l) Sodio 10 (9 – 11) Bicarbonato 10 (9 – 11) Potasio 150 (145 155) Fosfato y sulfato 150 (145 155)
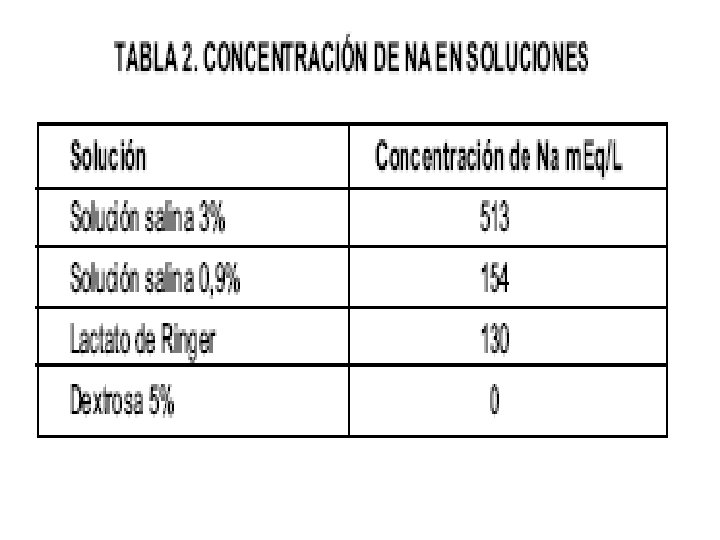
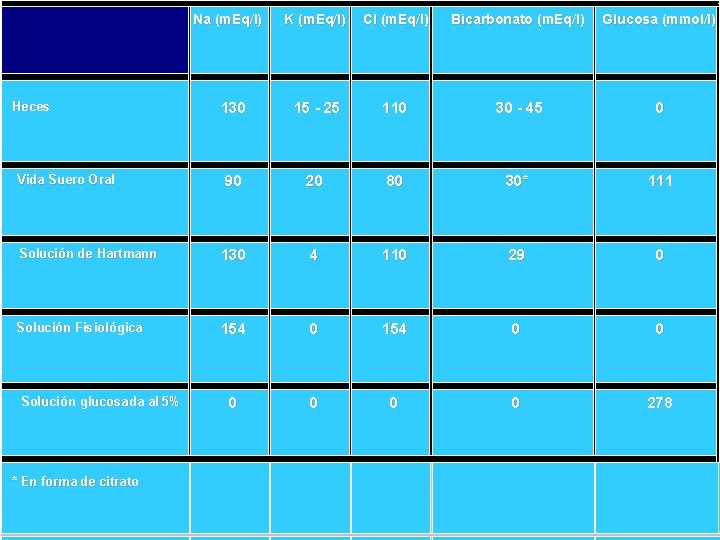
Na (m. Eq/l) K (m. Eq/l) Cl (m. Eq/l) Bicarbonato (m. Eq/l) Glucosa (mmol/l) 130 15 25 110 30 45 0 90 20 80 30* 111 Solución de Hartmann 130 4 110 29 0 Solución Fisiológica 154 0 0 0 0 278 Heces Vida Suero Oral Solución glucosada al 5% * En forma de citrato
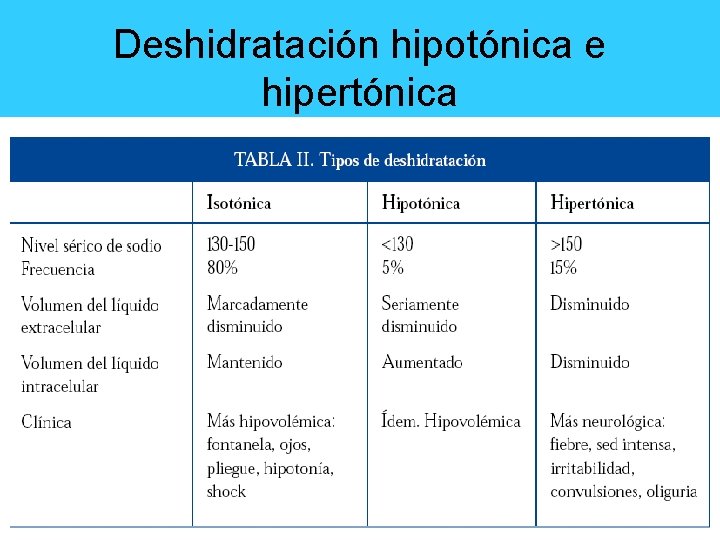
Deshidratación hipotónica e hipertónica

Signos y síntomas Si el niño está semicomatoso o muy irritable añadir 3. Deshidratación leve: 0 3. – Deshidratación moderada: 4 8. – Deshidratación severa: 9 17
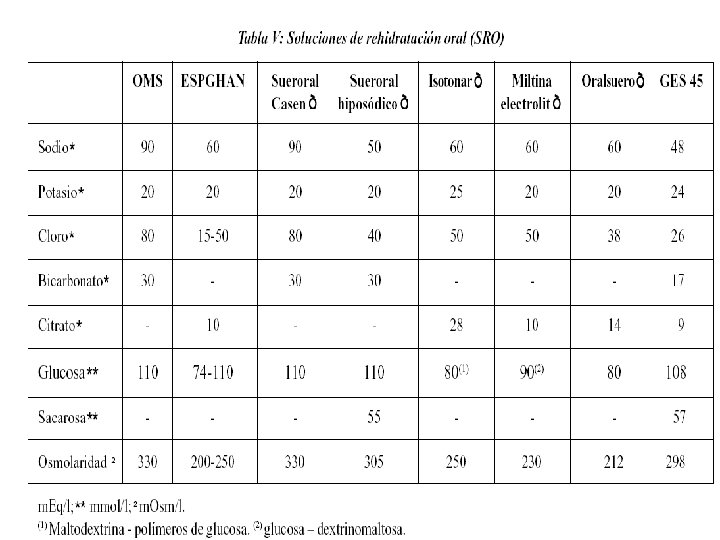
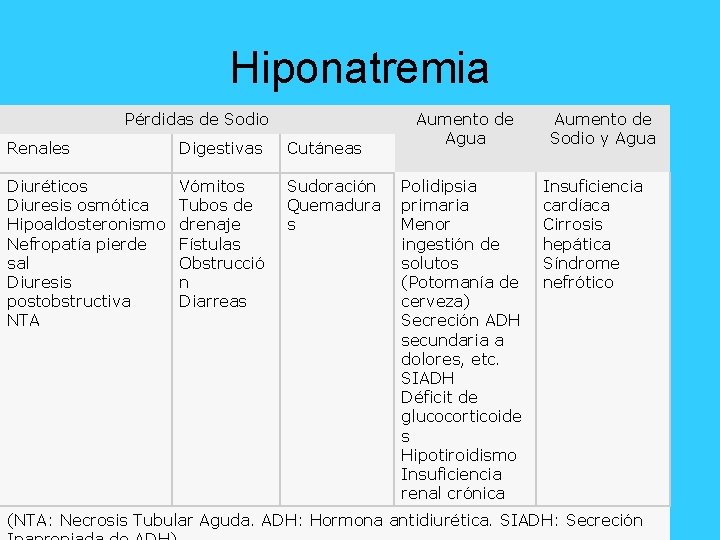
Hiponatremia Pérdidas de Sodio Renales Digestivas Cutáneas Diuréticos Diuresis osmótica Hipoaldosteronismo Nefropatía pierde sal Diuresis postobstructiva NTA Vómitos Tubos de drenaje Fístulas Obstrucció n Diarreas Sudoración Quemadura s Aumento de Agua Polidipsia primaria Menor ingestión de solutos (Potomanía de cerveza) Secreción ADH secundaria a dolores, etc. SIADH Déficit de glucocorticoide s Hipotiroidismo Insuficiencia renal crónica Aumento de Sodio y Agua Insuficiencia cardíaca Cirrosis hepática Síndrome nefrótico (NTA: Necrosis Tubular Aguda. ADH: Hormona antidiurética. SIADH: Secreción

Signos y síntomas • La presencia de sintomatología en el paciente con hiponatremia está en relación con la hiperhidratación neuronal ocasionada por la entrada de agua en la célula por el descenso de la osmolaridad en el compartimento extracelular. Síntomas más frecuentes: • Aparato Gastrointestinal: Náuseas, vómitos • Sistema Nervioso Periférico: Calambres musculares, alteraciones visuales • Sistema Nervioso Central: Cefalea, letargia, convulsiones, coma • Dato: El Na+ disminuye 1. 4 mmol x cada 100 mg/dl de Glucosa de mas

Terapéutica • Para que el Na+ aumente 1 m. Eq tiene que reponer tantos m. Eq como agua corporal total. • Hiponatremia con volumen extracelular disminuido: Administración de soluciones de suero salino isotónico (0, 9%). La cantidad necesaria de miliequivalentes se calculará en función de la siguiente fórmula: Na (m. Eq)=(140 Na actual) × (0, 6 × peso en Kg) • el límite de reposición es de 8 m. Eq en 24 hr y 5 m. Eq en 1 hora • El litio y la demeclociclina interfieren en la acción de la vasopresina • El tratamiento inicial se basa en la restricción de líquidos; cuando el cuadro es intenso, con la presencia de síntomas neurológicos, se administrará suero salino hipertónico (al 20%) junto con dosis pequeñas de diuréticos de asa (tipo furosemida).
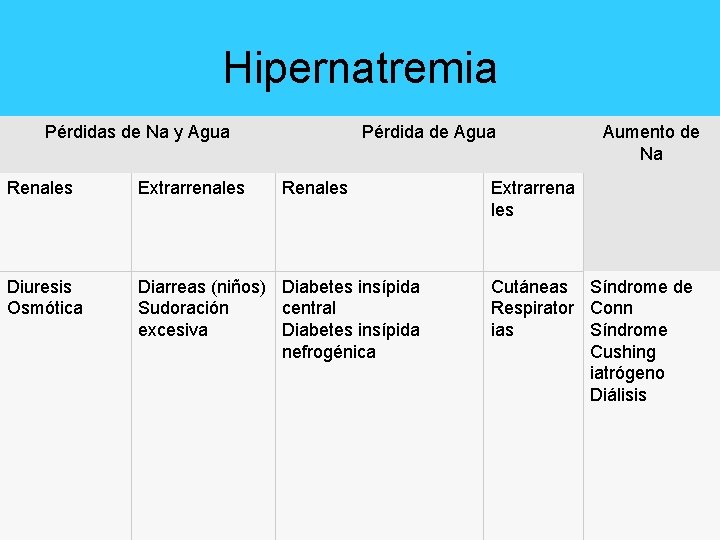
Hipernatremia Pérdidas de Na y Agua Pérdida de Agua Renales Extrarrenales Renales Diuresis Osmótica Diarreas (niños) Diabetes insípida Sudoración central excesiva Diabetes insípida nefrogénica Aumento de Na Extrarrena les Cutáneas Síndrome de Respirator Conn ias Síndrome Cushing iatrógeno Diálisis

Signos y síntomas • • • Diarrea Convulsiones Sudoración Poliuria hipertonicidad muscular También pueden presentarse hemorragias subaracnoideas e intracerebrales, cuando la deshidratación neuronal es muy marcada

Terapéutica • Es necesario calcular la cantidad de agua necesaria para normalizar las cifras de natremia mediante la siguiente fórmula: • Déficit de Agua (litros)=Agua Corporal Total × ΔNa /140 • (0, 6×peso) ×(Na – 140) /140 • donde: Agua Corporal Total = 60% del peso corporal total • ΔNa = Na actual – Na teórico = Na – 140

Terapéutica • Hipernatremia con hipovolemia: En estos casos se emplearán soluciones, que serán isotónicas (Suero Salino al 0, 9%) en un primer lugar, hasta que desaparezcan los signos de deshidratación, y a continuación se emplearán soluciones hipotónicas (suero salino al 0, 45% o glucosado al 5%) hasta la corrección total de la hipernatremia. • Hipernatremia sin hipovolemia: En estos casos se empleará exclusivamente agua por vía oral; o bien, cuando no sea posible, se empleará Suero Glucosa al 5% por vía parenteral • DIC: Clorpropamida, Clofibrato, Carbamacepina y AINES) que favorecen la secreción de Vasopresina a nivel central o bien la acción de ésta a nivel renal. • DIN: se administrará una dieta hipoproteica y baja en sal, que disminuye la carga de solutos que llega a la nefrona, efecto que se puede potenciar con la administración de un diurético tiazídico a dosis bajas. • Este tratamiento reduce la carga de solutos en la nefrona y favorece la reabsorción tubular proximal de agua y sodio. El efecto final es una disminución de la dilución urinaria a nivel distal, lo cual evita la pérdida urinaria

Hipokalemia • Generalidades: • El hombre adulto de 70 kg posee unos 3. 500 m. Eq de potasio, o sea 50 m. Eq/kg; en la mujer esta cantidad es de 40 m. Eq/kg. Es el principal catión intracelular y tiene un papel crítico en el metabolismo de la célula. • Su concentración sérica normal oscila entre 3. 5 y 5. 0 m. Eq/l • la ingesta mínima diaria de potasio en el adulto normal es de 10 25 m. Eq.

Hipokalemia • • • Etiología: Reducción de la ingesta Pérdidas gastrointestinales Pérdidas renales: Síndrome de Cushing Anomalías de la distribución : CAD (el potasio disminuye de 0. 4 m. Eq/litro por cada 0. 1 de aumento de p. H).

Hipokalemia • CALCULO DEL DEFICIT DE POTASIO • Se puede calcular con cierta aproximación la deficiencia total del potasio corporal en relación con las cifras del K plamático: • Con 3. 0 m. Eq/l: déficit de 10% • Con 2. 5 m. Eq/l: déficit de 15% • Con 2. 0 m. Eq/l: déficit de 20% • El contenido total de potasio se calcula contabilizando 60 m. Eq/k. Ejemplo: • Paciente de 70 kilos = 3. 500 m. Eq K sérico 2. 5 m. Eq/l. Déficit 3. 500 x 15% = 525 m. Eq • Para la corrección se usa Soletrol K (cloruro de potasio), cuya presentación es la ampolla con una concentración de 2 m. Eq/ml

Terapéutica • Si el nivel sérico del potasio es superior de 2. 5 m. Eq/l sin cambios en el electrocardiograma, se emplea el cloruro potásico por vía intravenosa a una tasa de 10 m. Eq/hora y en concentraciones de 40 m. Eq/litro. • Si el potasio es menor de 2 m. Eq/l y se acompaña de anormalidades en el electrocardiograma o complicaciones neuromusculares graves, es necesario instaurar tratamiento de emergencia. Se administra cloruro potásico por vía intravenosa hasta 40 m. Eq/hora y en concentraciones hasta de 60 m. Eq/l • Espinorolactona y amilorida: Ahorradoes de K

Categorías de hiperkalemia Hiperkalemia Etiologia 1. Falsa a. Error de laboratorio b. Hemólisis in vitro 2. Ingestión excesiva a. Dietética b. Sales de potasio c. Infusiones IV 3. Redistribución transcelular a. Traumatismo grave b. Hemólisis intravascular c. Acidosis d. Déficit de insulina 4. Disminución de la eliminación a. Insuficiencia renal aguda b. Insuficiencia renal crónica c. Diuréticos ahorradores de potasio

Clínica • Manifestaciones cardíacas. El problema médico más grave de la hiperkalemia es la cardiotoxicidad. Los cambios en el ECG producidos por los niveles altos de potasio son bastante constantes. A medida que aumentan los niveles se aprecian los siguientes cambios: • Ondas T picudas (con intervalo QT normal o ligeramente reducido) • Prolongación del intervalo PR con depresión de ST • Desaparición progresiva de la onda P • Bloqueo cardíaco progresivo • Arritmias ventriculares • Paro cardíaco • Las ondas T picudas constituyen el dato en el ECG más constante en la hiperkalemia. • Efectos neuromusculares. El primer signo neuromuscular de la hiperkalemia suele ser la aparición de parestesias seguidas de debilidad progresiva de varios grupos musculares. Si el cuadro se agrava se observa cuadriplejia fláccida. Las funciones cerebrales y de los pares craneanos se conservan y la parálisis de la musculatura respiratoria puede ocurrir, pero es excepcional.

Terapeútica • Antagonismo de los efectos de membrana: El gluconato de calcio se administra por vía IV en solución al 10%, 10 30 ml en 3 4 minutos o añadiendo 20 ml en una dextrosa al 10% este tiene efecto por que el calcio disminuye el potencial de umbral de la membrana pero tiene un efecto transitorio. • Transporte intracelular del potasio: Si existe acidosis se corrige inmediatamente, pues la cifra sérica de potasio aumenta 0. 6 m. Eq/l por cada 0. 1 unidad de disminución del p. H. El ion bicarbonato aumenta transporte de potasio al interior de la célula, por lo cual es una buena medida administrar una solución de bicarbonato de sodio, 1 m. Eq/kg IV durante un lapso de 5 10 minutos

Terapéutica • Eliminación del potasio del organismo : La furosemida es un agente eficaz en pacientes con función renal normal (40 160 mg IV cada 4 6 horas). La hemodiálisis es eficaz pues elimina potasio a una velocidad de 25 a 50 m. Eq/hora • Resinas de intercambio catiónico: Sulfanato sódico de polistireno que facilita el intercambio de Na+ por K+ en el tubo digestivo en dosis en VO de 25 50 g combinados con 100 ml de sorbitol para evitar constipación

Trastornos del Equilibrio Acido Básico Mariela Granados Castillo

Trastornos del Equilibrio Acido Básico • Ácidos y bases De acuerdo con Brönsted, un ácido es una sustancia con la capacidad para donar iones de H+ y una base es un compuesto con la capacidad para aceptar o captar iones de H+. ¿Que es el p. H? El p. H de una solución se define, de acuerdo a los conceptos de Sorensen, como el logaritmo inverso de la concentración de hidrogeniones: p. H = log [H+]
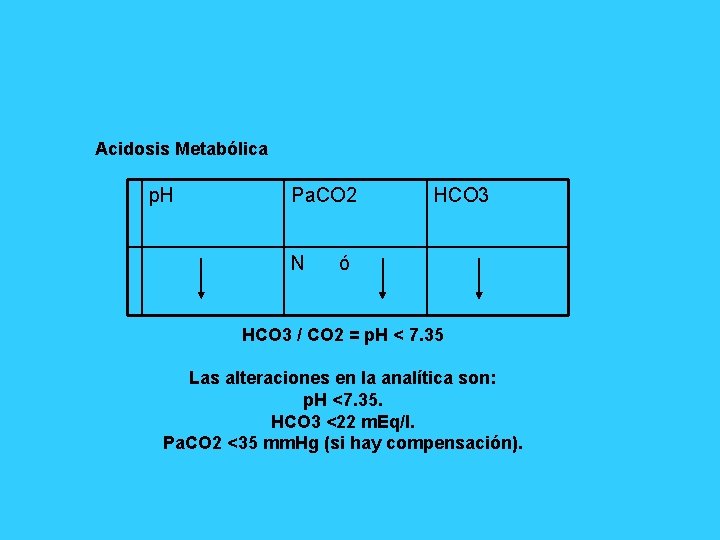
Acidosis Metabólica p. H Pa. CO 2 N HCO 3 ó HCO 3 / CO 2 = p. H < 7. 35 Las alteraciones en la analítica son: p. H <7. 35. HCO 3 <22 m. Eq/l. Pa. CO 2 <35 mm. Hg (si hay compensación).
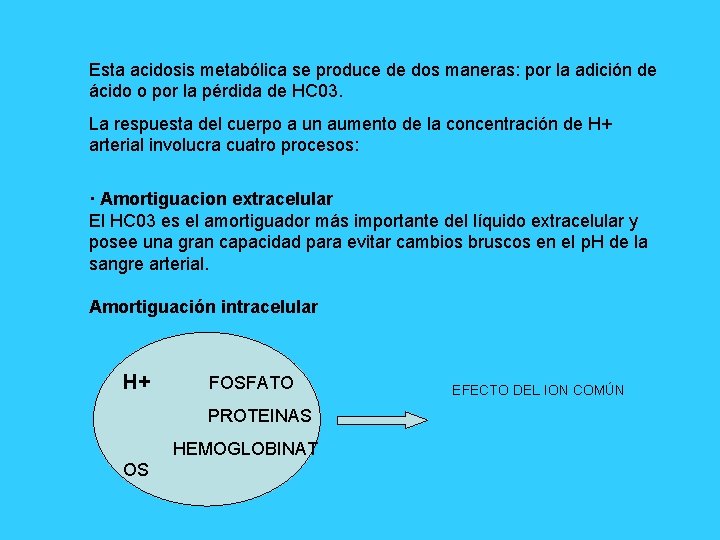
Esta acidosis metabólica se produce de dos maneras: por la adición de ácido o por la pérdida de HC 03. La respuesta del cuerpo a un aumento de la concentración de H+ arterial involucra cuatro procesos: · Amortiguacion extracelular El HC 03 es el amortiguador más importante del líquido extracelular y posee una gran capacidad para evitar cambios bruscos en el p. H de la sangre arterial. Amortiguación intracelular H+ FOSFATO PROTEINAS HEMOGLOBINAT OS EFECTO DEL ION COMÚN

· Mecanismos de amortiguación respiratoria La acidosis estimula los quimioreceptores que controlan la respiración e incrementan la ventilación alveolar; como resultado, la PC 02 descenderá en los pacientes con acidosis y el p. H tenderá a la normalidad. · Mecanismos de amortiguación renal. Se lleva a cabo de dos maneras: por la reabsorción del HC 03 filtrado que evita la pérdida urinaria y por la excreción de 50 a 100 m. Eq de H+ en las 24 horas. En combinación con el amoniaco (NH 3) para formar amonio (NH 4+) y con la unión de fosfatos y sulfatos.
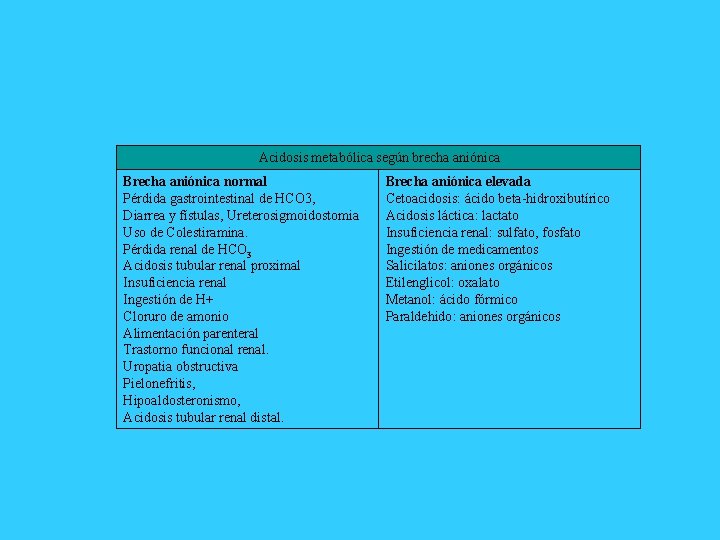
Acidosis metabólica según brecha aniónica Brecha aniónica normal Pérdida gastrointestinal de HCO 3, Diarrea y fístulas, Ureterosigmoidostomia Uso de Colestiramina. Pérdida renal de HCO 3 Acidosis tubular renal proximal Insuficiencia renal Ingestión de H+ Cloruro de amonio Alimentación parenteral Trastorno funcional renal. Uropatia obstructiva Pielonefritis, Hipoaldosteronismo, Acidosis tubular renal distal. Brecha aniónica elevada Cetoacidosis: ácido beta hidroxibutírico Acidosis láctica: lactato Insuficiencia renal: sulfato, fosfato Ingestión de medicamentos Salicilatos: aniones orgánicos Etilenglicol: oxalato Metanol: ácido fórmico Paraldehido: aniones orgánicos

Sintomatología La acidosis metabólica afecta habitualmente a tres esferas del organismo: la cardíaca, la neurológica y la ósea. • La acidosis, predispone a la aparición de arritmias ventriculares potencialmente fatales. • Los síntomas neurológicos oscilan de letargia a coma y parecen depender más de la caida del p. H del líquido cefalorraquideo. • Con acidosis crónica; parte de la amortiguación del H+ retenido se lleva a cabo con el carbonato proveniente del hueso. Cuando esta alteración ocurre en niños, retarda el crecimiento y produce raquitismo; en los adultos, da lugar a osteítis fibrosa quística y osteomalacia.

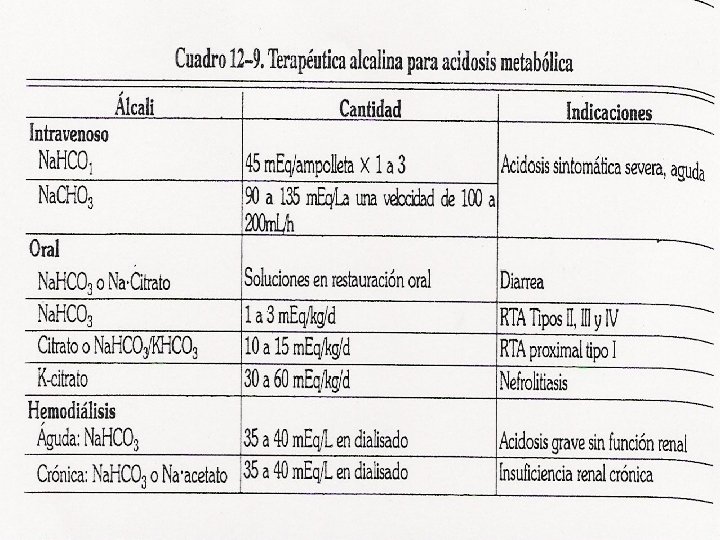
Tratamiento: • La administración de soluciones alcalinas es la manera más directa de corregir un desequilibrio ácido del organismo. El compuesto más usado es el Na. HCO 3. • Eleva el p. H arterial, la perfusión tisular (al revertir la vasodilatación y mejorar la contractilidad cardíaca inducidas por la acidemia) y reduce el riesgo de arritmias. • Sin embargo, puede provocar sobrecarga de volúmen, hipernatremia y alcalosis de rebote, así como exacerbación de la acidosis intracelular por generación excesiva de CO 2.

TRATAMIENTO SEGÚN ETIOLOGÍA: • Acidosis láctica: Tratamiento: corregir causa. Na. HCO 3 hasta p. H 7. 2 para evitar alcalosis de rebote. • Cetoacidosis diabética: Tratamiento: volumen y glucosa; suero glucosalino ( salino 0. 45%, glucosa 5%). Corregir si hay hipofosfatemia, hipo. K o hipo. Mg. • Toxinas: por endógeno de la producción. Metanol, glicol etileno, salicilatos. Tratamiento: lavado gástrico con solución salina isotónica, dar carbonato activado. Salicilatos: alcalinizar orina con Na. HCO 3 ev. • Acidosis urémica: Tratamiento: bicarbonato sódico po. 300 600 mg 3/día, cdo HCO 3 <16. Si hay hiper. K; furosemida 60 80 mg/ día.

• Acidosis tubular renal distal ( tipo I): Tratamiento: Na. HCO 3 po 1 3 me. Eq/ kg/ día. Corregir K. Citrato potásico para litiasis o nefrocalcinosis. • Acidosis tubular proximal (tipo II) : Tratamiento: etiológico. Na. HCO 3 o KHCO 3 10 15 m. Eq/ kg/ dia, tiazidas. • Acidosis tubular de la insuficiencia glomerular (tipo III): Tratamiento: Na. HCO 3 1 3 m. Eq/ kg/ día.

Alcalosis Metabólica La elevación del HCO 3 plasmático asociada con alcalosis metabólica puede ser secundaria a: retención de HCO 3 o pérdida gastrointestinal o renal de H+. Estos iones de H+ provienen de la disociación de H 2 CO 3 en H+ y HCO 3. Así, por cada mmol de H+ perdido habrá una generación equimolar de HCO 3 en el plasma. Otra manera de inducir alcalosis es con depleción del volumen extracelular, habitualmente secundaria al empleo de diuréticos. La pérdida de sodio contrae el espacio extracelular, lo que a su vez aumenta la reabsorción tubular de HCO 3 y su concentración plasmática.
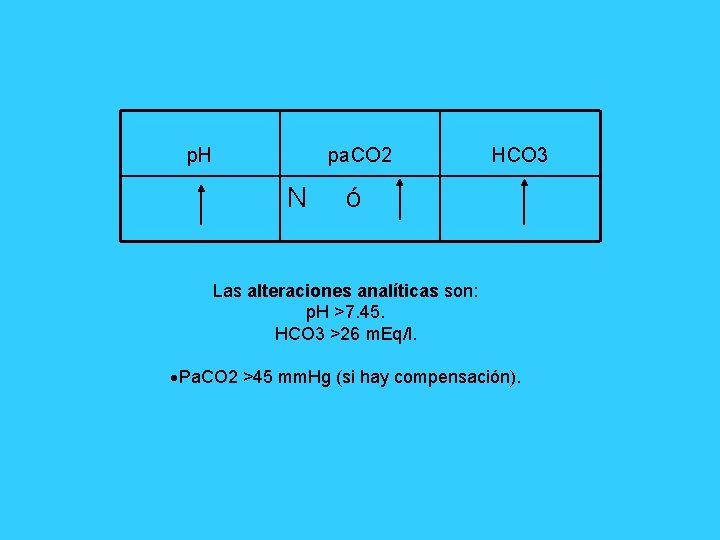
p. H pa. CO 2 N HCO 3 ó Las alteraciones analíticas son: p. H >7. 45. HCO 3 >26 m. Eq/l. Pa. CO 2 >45 mm. Hg (si hay compensación).

Causas de alcalosis metabólica Asociada a depleción de volumen (Cl) Vómito y succión gástrica (zollinger Ellison o Enf. Acidopeptica int. ) Uso de diuréticos de asa y tiazidas Alcalosis posthipercápnica Asociada a hipercorticismo Síndrome de Cushing Aldosteronismo primario Síndrome de Bartter Depleción grave de potasio Ingestión excesiva de alcalinos Aguda Síndrome de leche y alcalinos

Diagnóstico: • El paciente puede presentar los siguientes síntomas: respiración lenta y superficial, hipertonía muscular, inquietud, fasciculaciones, confusión, irritabilidad, e incluso en casos graves, coma. • El diagnóstico de alcalosis metabólica debe descansar en un bien documentado análisis laboratorial, básicamente con la presencia de HC 03 plasmático y p. H arterial elevados. • Si además se cuantifican Cl y Na+ urinarios permitirá distinguir los dos grupos principales de enfermos con alcalosis metabólica: los que cursan con Cl urinario menor de 10 m. Eq/L por pérdidas gástricas, empleo de diuréticos, estados posthipercápnicos o pérdidas fecales (diarrea clorurética congénita y adenoma velloso); y los que evolucionan con Cl urinario por arriba de 20 m. Eq/L, aldosteronismo primario, síndrome de Cushing, síndrome de Bartter y en general, síndromes que evolucionan con exceso de mineralocorticoides.

TRATAMIENTO: • Las alcalosis leves o moderadas rara vez necesitan tratamiento. La alcalosis metabólica puede corregirse fácilmente por la excreción urinaria del exceso de HC 03 plasmático. • En sujetos con función renal normal la reabsorción de HC 03 se incrementa por la depleción de volumen o la pérdida de K+. En consecuencia, el fin de la terapia debe ser restaurar el volumen ( VO e intravenosa) y el K+ ; estas maniobras, disminuirán la reabsorción tubular de HC 03 y aumentarán su excreción urinaria. • Este tratamiento requiere de la administración de Cl en forma de sales: Na. Cl, KCl y hasta HCl

• En casos más severos, particularmente con hiperpotasemia marcada y con añormalidades de ECG, es necesario garantizar cuidados intensivos. • En deficiencias severas de potasio, la alcalosis no puede ser corregida hasta que el potasio no sea reemplazado. • En casos severos, cuando no hay respuesta a otras medidas, además del reemplazo del potasio; debe administrarse cloruro de amonio: (1 a 2 g por vía oral cada 4 a 6 horas hasta un máximo de 4 g cada 2 horas; o por infusión intravenosa de 100 a 200 m. Eq disueltos en 500 a 1000 ml de solución salina isotónica) además del reemplazo del potasio.
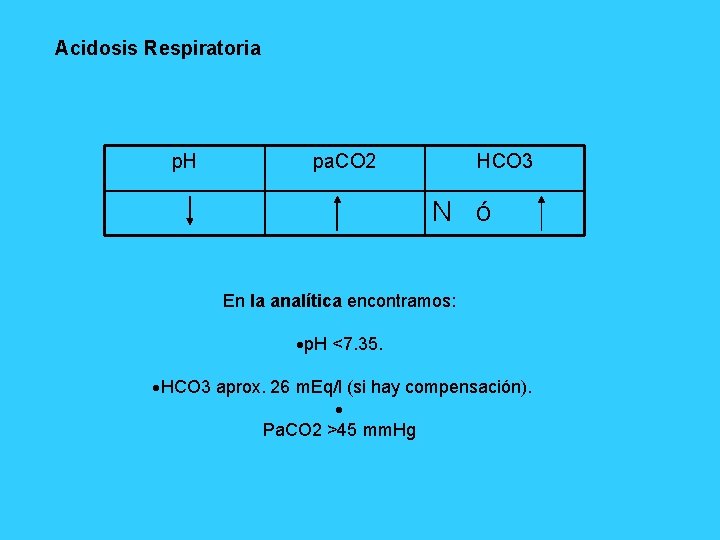
Acidosis Respiratoria p. H pa. CO 2 HCO 3 N ó En la analítica encontramos: p. H <7. 35. HCO 3 aprox. 26 m. Eq/l (si hay compensación). Pa. CO 2 >45 mm. Hg

Fisiopatología • El metabolismo corporal normal produce alrededor de 15, 000 mmol de CO 2 por día; aún cuando el CO 2 no es en si un ácido, al combinarse con el H 20 presente en la sangre, resulta en la formacion de H 2 CO 3 que aumenta al disociarse en H+ y HCO 3 la concentración de iones de H+. • Estos cambios, estimulan los quimiorreceptores que controlan la ventilación pulmonar, especialmente aquellos localizados en el centro respiratorio del bulbo raquídeo; estímulo que aumenta la ventilación alveolar y consecuentemente la excreción de CO 2. • Este mecanismo es muy efectivo, ya que mantiene la p. CO 2 dentro de limites muy estrechos (de 35 a 45 mm. Hg). Cualquier proceso que interfiera con la secuencia normal descrita, desde el centro respiratorio bulbar, la pared torácica, los músculos respiratorios y el intercambio gaseoso del capilar alveolar, pueden resultar en la retención de CO 2 y en acidosis respiratoria

DIAGNOSTICO: • La presencia de un p. H ácido e hipercapnia es en general diagnóstico de acidosis respiratoria. • En la hipercapnia aguda, la elevación rápida en la p. CO 2 se acompaña de un aumento discreto en el HCO 3: aproximadamente 1 m. Eq/L por cada 10 mm. Hg que se eleva la p. CO 2 y el p. H caerá a 7. 17 • Esta compensación no es muy eficiente, ya que si el HCO 3 se hubiera quedado en 24 m. Eq/L el p. H hubiera descendido a 7. 1 • En la hipercapnia crónica la reducción progresiva y más lenta del p. H arterial, estimulará la secreción de H+ que se traducirá en reabsorción tubular de HCO 3 hacia el líquido extracelular. Esta compensación renal traerá como consecuencia, que por cada 10 mm. Hg de elevación de la p. CO 2 el HCO 3 aumentará 3. 5 m. Eq/L. En consecuencia, si la p. CO 2 se incrementa crónicamente a 80 mm. Hg, el HCO 3 plasmático alcanzará una concentración de 38 m. Eq/L y el p. H sólo disminuirá a 7. 3.

TRATAMIENTO: • En la acidosis respiratoria aguda, la hipercapnia es el trastorno primario; el tratamiento debe estar dirigido a corregir la ventilación alveolar y remover el exceso de CO 2. • El empleo de Na. HCO 3 en el manejo de la acidosis respiratoria aguda no es muy claro; sin embargo, si el p. H se encuentra por debajo de 7. 15, pequeñas cantidades de amortiguador estan justificadas, mientras las medidas ventilatorias establecidas surtan su efecto. • Su empleo en enfermos con edema agudo pulmonar es muy riesgoso, ya que aumentan substancialmente el grado de congestión pulmonar y de insuficiencia respiratoria. • En la acidosis respiratoria crónica la compensación renal es tan eficiente que nunca es necesario tratar el p. H; la terapia debe estar dirigida a mejorar la ventilación alveolar, disminuir la p. CO 2 y elevar la PO 2. • Recordar que si la p. CO 2 es corregida muy bruscamente, el paciente puede desarrollar alcalosis extracelular y del SNC.

ALCALOSIS RESPIRATORIA: La alcalosis respiratoria es un trastorno clínico caracterizado por p. H arterial elevado, p. C 02 baja (hipocapnia) y reducción variable en el HCO 3 plasmático. p. H pa. CO 2 HCO 3 N ó

Fisiopatología y etiología: • El metabolismo corporal produce 15, 000 mmoles de CO 2 por día, mismos que son eliminados por vía pulmonar. Si la ventilación alveolar se incrementa mas allá de los límites requeridos para expeler la carga diaria de CO 2, descenderá la p. CO 2 y aumentará el p. H sistémico. • La hipocapnia puede ser el resultado de estímulos fisiológicos o no fisiológicos a la respiración. Los principales estimulos a la ventilación, ya sean metabólicos o respiratorios son: la hipoxemia y la acidosis.

Etiología de alcalosis respiratoria Hipoxemia Enfermedades pulmonares: atelectasia, embolia pulmonar, enfermedad intersticial pulmonar Residencia a grandes altitudes Insuficiencia cardíaca congestiva Enfermedad congénita del corazón con fístula derecha izquierda Síndrome de hiperventilación psicogénica Trastornos del SNC Hemorragia subaracnoidea Trastorno del centro respiratorio bulbar Intoxicación por salicilatos Estados hipermetabólicos Fiebre Tirotoxicosis Anemia Cirrosis hepática Ventilación mecánica o asistida Sepsis por gramnegativos Estado de recuperación de acidosis metabólica Ejercicio violento

CUADRO CLÍNICO: • Los síntomas secundarios a alcalosis respiratoria, en parte debidos a irritabilidad del sistema nervioso central y periférico, se caracterizan por: • Sensación de cabeza hueca, alteraciones de la conciencia, parestesias de las extremidades, calambres y espasmo.

• El tratamiento debe estar dirigido a la causa primaria del trastorno. • No se deben usar substancias que depriman la respiración, ni hay que emplear soluciones alcalinizantes. • En pacientes con gran hiperventilación y tetania o síncope, es suficiente hacerlos respirar en una bolsa de papel su propio CO 2 para que se recuperen.

- Slides: 50