Derrame Paraneumnico Cualquier derrame secundario a Neumona Absceso

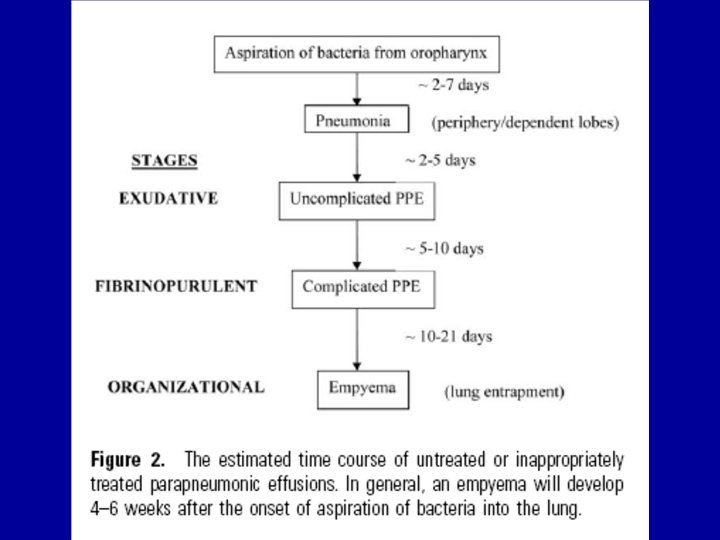
Derrame Paraneumónico • Cualquier derrame secundario a Neumonía, Absceso pulmonar o Bronquiectasias. • 25% DP están asociados a NAC • 40% de Neumonías bacterianas • Habitualmente pequeño y se resuelve con tratamiento antibiótico adecuado. • Invasion bacteriana EP: – DPPNC y Empiema, que requerirán ATB + intervenciones adicionales.

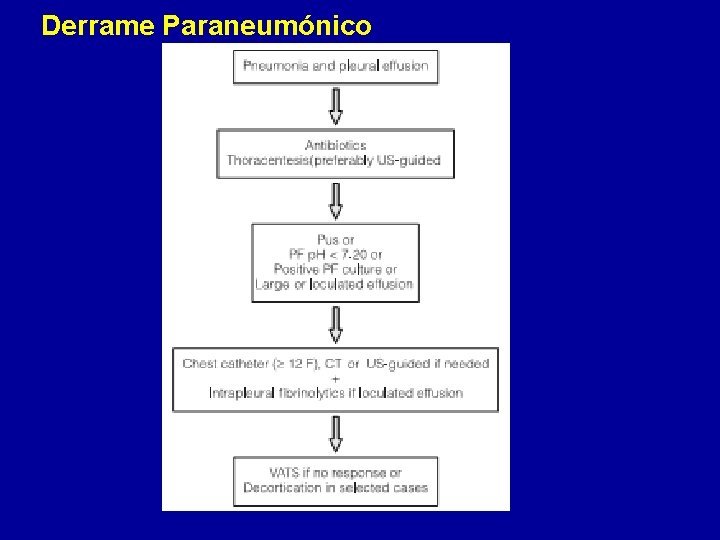
DPPN. Clasificación • 1° DPPN No complicado (DPPNNC) – Resuelve con ATB exclusivamente, sin ocasionar secuelas espacio pleural. • 2° DPPN complicado (DPPNC) – Es necesario Tto invasivo, Tubo o cirugía, para su resolución. • 3° Empiema – Pus dentro del espacio pleural. Requerira tto • DPPN loculados: no es libre • DPPN multiloculados: más de un compartimento.

Derrame Paraneumónico Epidemiología • DPPN 10%-57% (media 40%) • Empiema – 70% 2 rio a Neumonia. – 30% cirugía, trauma, perforación del esófago, etc. • FR de empiema asociado a NA: – Edades extremas – Sexo masculino – Mal estado general – Neumonía que requiera internación – Comorbilidades: DBT, Alcoholismo, RGE, EPOC – Alteraciones deglutorias** *Comorbilidad 70% ** Mayor incidencia de Anaerobios

Derrame Paraneumónico • • • M/Mortalidad. Empiema Mayor M/M a Neumonía, peso similar a hipoxemia PSI. Predictor independiente de fracaso clínico. Mortalidad: – 20% a los 12 meses – Fuertemente influenciada por comorbilidades – 18% no mejoran con Tubo, ATB y fbrinoliticos, requieren resolución quirúrgica Bacteriología Difiere algo de Neumonia DPPN adquirido en comunidad: – Franco predominio de especies de Estreptococos – Streptococcus milleri [32%] – Streptococcus pneumoniae [13%] – Otros estreptococos [7%] – Anaerobios de TDS (peptococcus, Peptostreptococcus)(16%) – Estafilococos (11%) DPPN IH: – Estafilococos (46%), con 60% MR – Resto BGN. – *60% con alta resitencia ATB

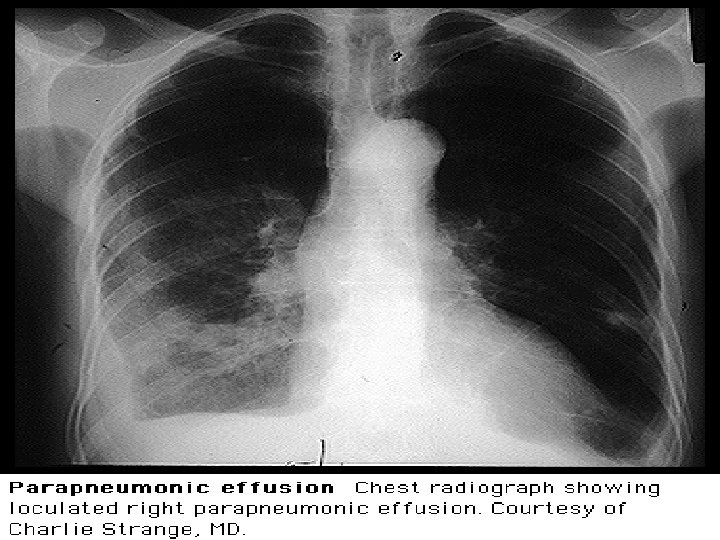
Derrame Paraneumónico Rx • Típica: DP unilateral + Area de consolidación. • 1/3 sin infiltrado en Rx Tx ni TAC 10 – Empiema no Neumonico – Resolucion u ocultamiento infiltrado por ATE pasiva 2° a DP. • Aspecto depende cantidad y etapa de DPPN: – 1° DPPN NC: • Liq libre con tipica disposición SCD y signo del menisco – 2° DPPN C: • Puede locularse: Imagen redondeada o masa, que no fluye libremente. Confunde con CA pleural o pulmonar. . – Puede ser grande: • Causa mas comun (22%) tras Neo de DP > 2 / 3 hemitorax • 1/3 DPPN C y empiemas ocupan todos o casi todo el hemithorax

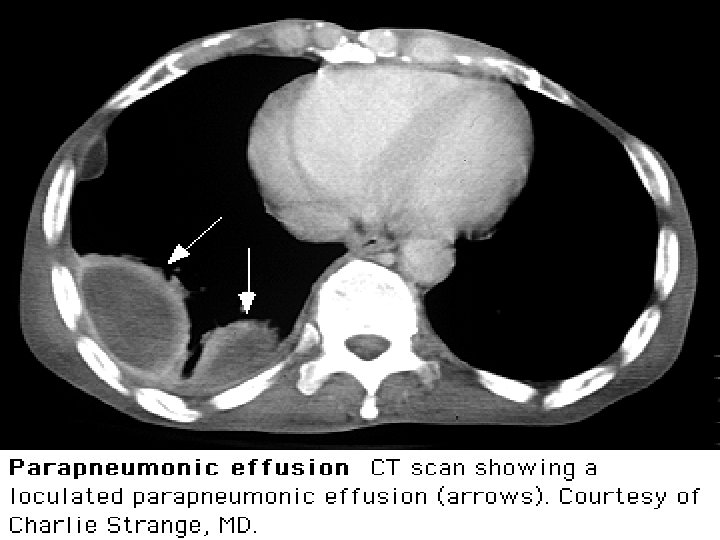
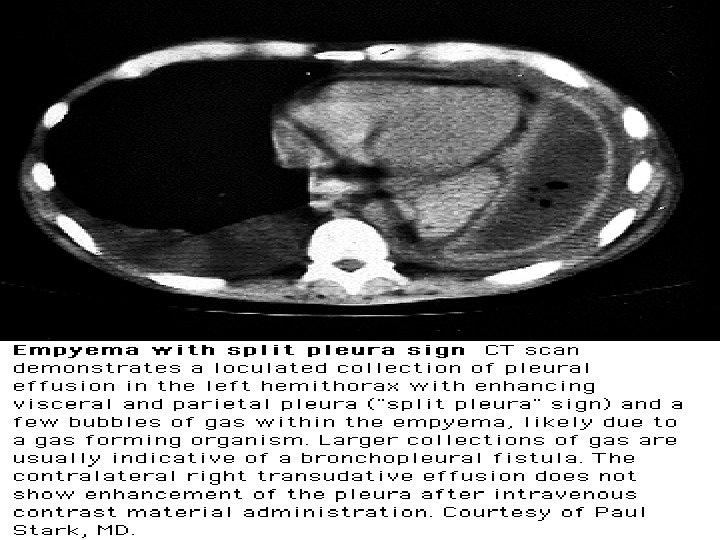
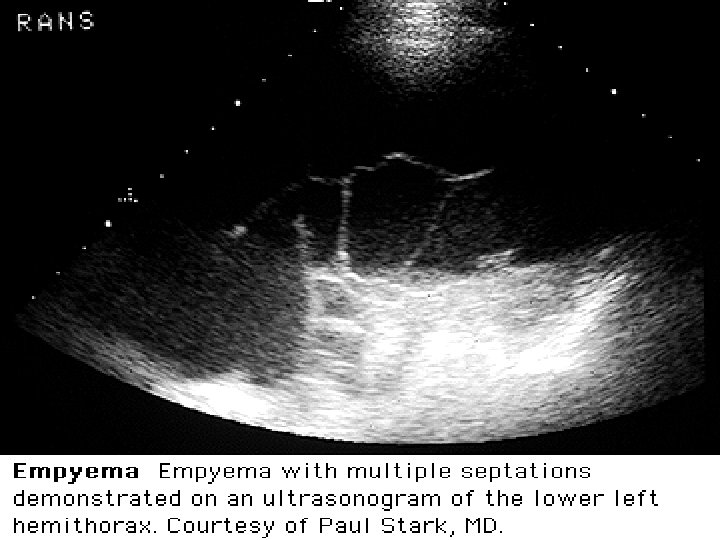
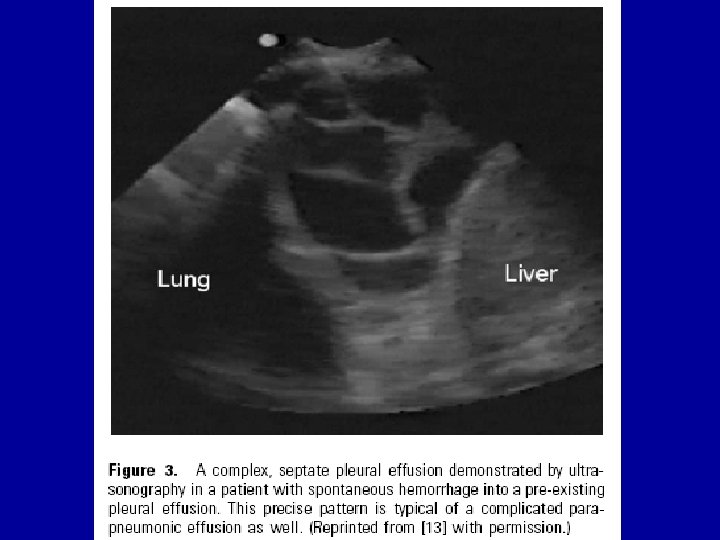
Derrame Paraneumónico Ecografía: • Necesaria en un % para guia TC y/o tubo x: – DP pequeños – DP multiloculados • Facilita # DP tabicados de masas sólidas • DPPN C: puede haber aumento de ecogenicidad y septos TC con CTE: • Toda vez que sospecho DPPN C o empiema TC con Cte IV (defino sup pleural y septos). • Empiemas – Imagen lenticular, con visceral engrosada y pleura parietal rodeando colección. – Otros signos: • ↑atenuación grasa extrapleural • linfadenopatía mediastínica > 1 cm • NHA ( fistula broncopleural) • Burbujas de aire dentro de colección (peor Rta terapeutica y necesidad de drenaje repetido o decortication)

Derrame Paraneumónico Analisis Liq Pleural • Critico para Dx e Indicacion de Tubo • Indicacion Drenaje – Pus (Empiema) • Drenaje inmediato. – *p. H < 7, 20. Indicador + S y + E para predecir Tubo – *Glu < 60 mg/dl – *LDH x 3 veces limite superior N suero * No tan bien validados clínicamente, por tanto no utilizarlos en forma rígida p. H • Metanalisis. Indicador más útil para decidir drenaje. ACCP <7, 20. • S < 100%, adquiere importancia Glu y LDH. Potenciales indicadores DPPN C no purulento: – PCR, MPX , elastasa de PMN, TNF alfa, IL-8, etc. No drenar p. H, glucosa, etc…. !!!!! Muchas entidades cursan con acidosis pleural y/o baja glucosa: Neo, TBC, AR, LES.

Derrame Paraneumónico Microbiología • Cultivos Liq Pleural: – DPPNNC: por definición negativo – DPPNC: > 40% Negativo. 17, 44. – 2° ATB previo, manipulación y recolección LP, inlamación severa sin infección. – Cultivo en Tubo de Hemocultivo mejora S. • Hemocultivo: – + sólo en 12% de infección pleural.

Categorización DPPN (ACCP): • Objetivo: • Identificar pacientes con mala evolución e indicación de tto invasivo: – – Hospitalización prolongada Toxicidad sistemica prolongada Riesgo de IR residual R de muerte

Derrame Paraneumónico Tratamiento Recursos terapéuticos: • ATB y Observación • TC evacuadora • Drenadaje por toracostomía • Fibrinoliticos en EP • Cirugía: – VTA – Toracotomía Deshacer adherencias • Decorticación en casos organizados

Derrame Paraneumónico Tratamiento. Estadío • DPPN NC: Categ 1 -2: ATB • DPPN C Categ 3: El drenaje precoz acelera recuperación y alta. Hasta nuevos EECC trato como empiema: Drenaje • Empiema Categ 4: Drenaje • Indicación drenaje: – Cualquier DPPN uno de: • • • *Pus *OD y/o Cultivo + *Tamaño ≥ 1 / 2 del hemitórax, *Loculaciones o Engrosamiento pleural en Rx. **p. H <7, 20 (o, alternativamente, glucosa <60 mg/dl y/o LDH x 3 limite maximo normal suero) – * Indciaccion clara y fuerte de Drenaje Inmediato – ** No aplicarse con rigidez

Derrame Paraneumónico Tratamiento Antibióticos • Empirico (función de guias de Neumonia) • Empiema y DPPN C debe tener cobertura antianaerobia. – Empiema adquirido en Comunidad Aminopenicilima + IBL Alergico: Carbapenem o Moxifloxacina – Empiema asociado a cuidados salud Piperacilina-tazobactam o Carbapenem + Linezolid • No utilizar AMG x escasa penetración en EP e inactivo en medio ácido • Tto dirgido tras aislamiento. • Duración óptima DPPN C y Empiema no clara. Por lo menos 3 semanas. Nutrición Empiema: • Estado catabolico intenso y prolongado. Albumina disminuida peor pronostico. • Critico soporte nutricional c/ NE o incluso Parenteral, desde dx. . Toracocentesis terapéutica • DPN moderado ≤ 1/4 del hemitórax es una opción con LP no purulento • Debido a que es dificultoso en estos casos colocacion tubo.

Derrame Paraneumónico Tratamiento Toracostomía • Indicaciones: “Mejor colocar tubo innecesariamente que dejar un DPPN con R de formación de empiema”. Particularmente ante: fiebre persistente, Edad avanzada o Comorbilidad. • Tubos de gran calibre > 20 F vs tubos mas pequeños (814 F) bajo tecnica de Seldinger (guiado por Eco o TC) con eficacia comparable, menor morbilidad. • Instilaciones y aspiraciones 2 -3 veces por día de 20 ml SF esteril • Control por imágenes de posición de tubo (Rx, eco, TC) • Drenaje no efectivo: TC para valorar posición o loculación (fibrinolíticos). • Retiro ante estabilidad clinico, TAC (cav cerrada), y un débito < 50 -100 ml/día.

Derrame Paraneumónico Tratamiento Fibrinolíticos Muy controvertido Indicaciones: • Hasta nueva evidencia: – Manejo inicial de DPPNC Loculado y Empiema – Prueba terapéutica antes de cirugía. – Alternativa a cirugía: • Paciente no candidato a cirugía • Falta de Disponibilidad de Toracoscopista experimentado Cirugía Detección y destrucción de adherencias Indicación: • Falta de mejoría clinica tras 7 días de ATB adecuado y drenaje, con o sin fibrinoliticos. 15% de DPPNC y empiema requerirán cirugía (MIST 1). Tipo de cirugías: – Cirugía toracoscópica asistida por video (CTAV) – Toracostomía abierta. Decorticación Remoción del peel para normalizar función pulmonar Tras 6 meses sin resolución espontanea
Derrame Paraneumónico
J. M. Porcel, R. W. Light. Parapneumonic pleural effusions and empyema in adults: current practice. Rev Clin Esp. 2009; 209(10): 485 -494 Jose M. Porcel. Pleural fluid tests to identify complicated parapneumonic effusions. Current Opinion in Pulmonary Medicine 2010, 16: 357– 361 Simon F. Lee. Thoracic empyema: current opinions in medical and surgical management. Current Opinion in Pulmonary Medicine 2010, 16: 194– 200

TBC Introducción • 2 da causa de TB extrapulmonar después de GANGLIONAR • Causa frecuente de DP en países con alta prevalencia de TBC • Duplicación casos desde la aparición del HIV Patogenia • Ruptura de foco caseoso subpleural. Proteína TB hacia EP. • Rta HS IV en EP. • Aumento de permeabilidad capilares pleural. • Obstrucción linfáticos de la pleura parietal por infiltrado linfocítica

TBC. Clínica • Presentación Aguda, < 1 S (35%) y < 1 Mes (71%). • S/S más frecuentes: • Tos (~ 70%), generalmente no productiva • Dolor torácico pleurítico (~ 70%) • Fiebre. 15% afebril. • Disnea si el derrame es grande. • Ocasionalemente febricula, tos no productiva, pérdida de peso y fátiga facil. • Suele ser unilaterales y Tamaño variable: • >2/3 del hemitórax 18%. • 1/3 y 2/3: 47%. • <1/3 del hemotórax: 34%. • 3° causa de DP masivo (12%). Tras DP maligno (55%) y Neumonia(22%) • Raro: Engrosamiento y/o nódulos pleurales. • Enfermedad parenquima: • 20% en Rx torax • Hasta el 80% por TAC Casi siempre ipsilateral y es siempre activa.

TBC. Líquido pleural • Exudado (100%). • Linfocitos – Mayoría > 50%. Muchos > 90%. S/S < de 2 Ss: chance PMN. • Eo > 10%. – Aleja DP TBC ( Nx y/o TC previa). • Proteína > 50 g/L. Sugerente!! • Glu puede ↓. En gral similar a glucemia. • LDH pleural> pl. • p. H > 7, 30. Puede ser bajo. Característica falta de celulas mesoteliales. Concepto: Cualquier DP con compromiso inflamatorio imp de pleura: escasas celulas mesoteliales EP. – Ausencia de Cél mesoteliales: no es Dx TB. – VIH + con DP TBC puede tener cél mesoteliales, s/t bajos CD 4 sangre (<100).

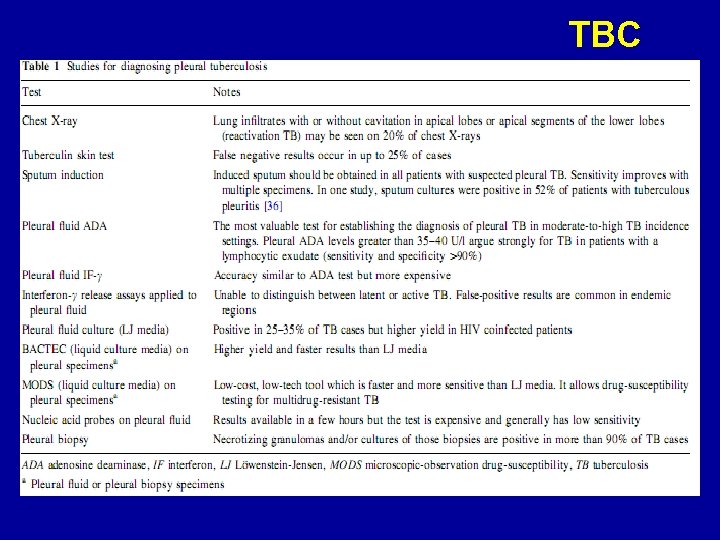
TBC HISTORIA NATURAL • Sin tto generalmente resuelve espontáneamente. • Su importancia: e/ 43 -65% desarrollarán TBC activa posteriormente. • Incidencia independiente de cultivos, tamaño DP, presencia o no de Enf parenquimatosa. DIAGNÓSTICO • Certeza: – Demostración de bacilos en el esputo, líquido pleural, biopsia pleural (ORO). • Aceptado: – Demostración de granulomas en la pleura. • Presunción: – [ADA]lp y/o [INFδ] altas EP

TBC Tinción y cultivo de micobacterias • Examen de esputo (espontaneo o inducido). • + hasta 52% • Poco utilizado en Dx de DP TB Baciloscopia LP • Casi siempre – en IC. Salvo Empiema tuberculoso. • VIH + : positividad 20%. Cultivo de BAAR en LP • Indicado en todo DP de causa no conocida • Tasa + <40%. • BACTEC: 24% VIH -, 75% de los VIH+ vs L-J 12% VIH- y 56% VIH+ • Tiempo +: 3, 5 Ss BACTEC vs 4, 7 Ss L-J PPD • C/vez menos usada x altos FR-. • E/ 40 -50% de PPD –. • Tiempo dependiente. 8 Ss de síntomas suele ser +, salvo IS, VIH y/o malnutrición.

TBC. ADA Accesible, simple y Bajo costo. Meta-análisis de 63 estudios, 2796 pacientes. S 92% y E 90% para dx de DP TB. ADA lp también alto en VIH + , aún con CD 4 muy bajos. Valor de corte: Más aceptado: 40 U / L. A > nivel, mayor posibilidad de DP TBC. FR+ DPPN y Empiema es la principal entidad que causa alta ADA. 1/3 de DPPN y 2/3 de empiemas ADA> 40 U / L. Diferencio facil por clínico y LP PMN. Otros: Menos comunes. Neo (5%, en particular linfomas), Infección ( brucelosis, la fiebre Q), EDTC (por ej AR). Alto VPN: Puedo excluir DP TB. DP de causa desconocida y ADA <43 U / L, tras 5 años ninguno TBC. DP Linfocíticos no TB tampoco suelen tener ADA >40:
![TBC Gamma interferón – [INF δ] también muy eficiente para # DP no tuberculosas TBC Gamma interferón – [INF δ] también muy eficiente para # DP no tuberculosas](http://slidetodoc.com/presentation_image_h/26963d3bf9f3e58f52318a526b9435fb/image-30.jpg)
TBC Gamma interferón – [INF δ] también muy eficiente para # DP no tuberculosas y TBC. – Menor costo, la S y E similar, hace que se prefiera [ADA] a [INF] Biopsia Pleural Biopsia pleural a ciegas con aguja: – Granulomas en pleura parietal sugiere DP TB. – No es necesario Necrosis caseosa ni BAAR+. – FR +: Micosis, Sarcoidosis, Tularemia y AR pleuritis granulomatosa, > 95% tiene TBC Si no hay granulomas: muestra para tinción y cultivo de BAAR. – Redito 91% (granuloma y/o BAAR y/o cultivo) BP mediante Toracoscopia. – Generalmente no es necesaria – Rendimiento Dx casi 100%.
TBC

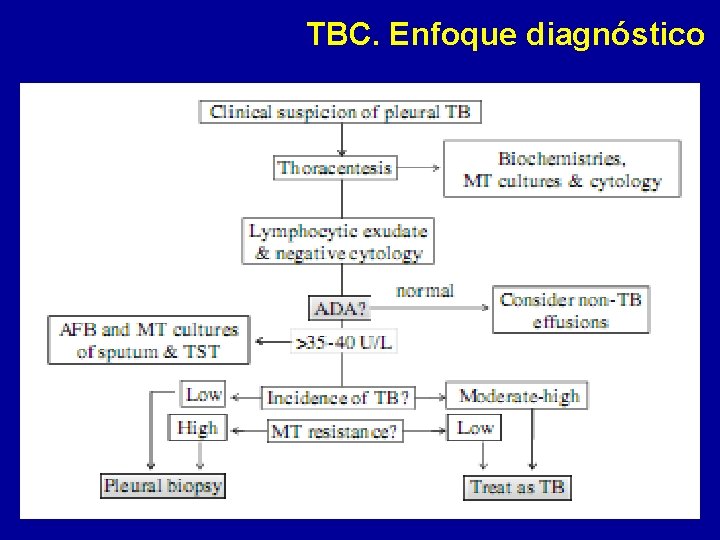
TBC. Enfoque diagnóstico Ante DP? : solicitar R cel, ADA, OD y cultivo BAAR. 1. ADA 70 U / L y Li/PMN > a 0, 75: Dx DP TB prácticamente establecido. 2. ADA e/ 40 y 70 U / L y Li/PMN > a 0, 75. DX DP TB presuntivo. • *Si clínica no es típica de pleuritis TB, considerar realización de biopsia pleural. 3. ADA < 40 U / L, Dx DP TB es poco probable. • *Si clínica es típica de pleuritis TB, y s/t si LP tiene alto % Li, evaluar realización de biopsia pleural a fin de descartar TBC Principal DV enfoque : • No realizar aislamiento del BAAR, por tanto no estudiar resistencia. – Debo pedir siempre OD y cultivo de BAAR ¡!!!! – Cultivo de lp + 35% – Cultivo de Pleura + 55%.
TBC. Enfoque diagnóstico

TBC. Tratamiento Objetivos • Prevenir el desarrollo posterior de Tuberculosis activa • Aliviar los S/S • Evitar el desarrollo de Fibrotórax. 1. Quimioterapia 2 meses: INH, R y PZN. Etambutol debe incluirse si: >4% resistencia 1° INH, tto previo con Anti. TBC, alta prevalencia de TB resistente. 4 meses: INH y R. TDO es recomendable. 2. Glucocorticoides • Papel controvertido. RS reciente Cochrane: no hay datos suficientes para apoyar uso. • Sólo S/S • Enfoque recomendado control s/s: Moderadamente sintomático realizar TC terapéutica. Persitencia s/s sistémicos importante (fiebre, malestar general, dolor de pecho pleurítico), 80 mg de prednisona cada 2 días hasta desaparición s/s agudos.

TBC. Tratamiento Jose M. Porcel. Tuberculous Pleural Effusion. Lung (2009) 187: 263– 270 RICHARD W. LIGHT Update on tuberculous pleural effusion. Respirology (2010) 15, 451– 458

Derrames neoplásicos • 65% de neo: pulmón, mama, y linfoma.

Derrames neoplásicos Síntoma: • Disnea el más común (en función de cantidad de líquido) Liquido Pleural: PH < 7. 3 + gluc < 60 se asocian a : • Exudado 100% • >probabilidad de citología + • Expectativa de vida < 30 días • % Hemorrágicos • Peor rta a la pleurodesis • MT no son útiles x escasa S • Citología – 1° citología + 50% DX: 40 -87% – 2° Aum rédito 10%-30%. – Menos útiles citologías adicionales. – % significativo de FR-: 40%. En función de: • N° muestras analizadas • Experiencia del citólogo • Tipo de tumor – Sospecha Linfoma: Citometría de flujo

DP Neoplásicos Ante falta de Dx con 2 Citologías (salvo sospecha mesotelioma): • Biopsia pleural con aguja: – Rédito 50%. • Biopsia x Toracoscopía (preferente): – Alta sensibilidad > 90% – Indicación controversial, 50% no son Neoplasias • Enfatizan indicación (al menos 2) – TAC sugestiva (masas pulmonares o pleurales, Ate o adenopatías) – S/S > 30 días – Líquido hemorrágico – Ausencia de fiebre.

Tratamiento • TC terapéutica a repetición: Casos con reacumulación lenta En todos los pacientes con disnea. Para valorar grado de recidiva del derrame. • Pleurodesis Casos de reacumulación rápida. Obliteración EP por inflamación y fibrosis Provee control a largo plazo en mayoría de los pacientes (90%).

DP. ICC Causa mas frecuente de Trasudado, y quizás de todo tipo de DP. Patrones: • Mas típico Bilateral (75%), con mayor jerarquía en lado derecho. • Unilateral, derecho hemitórax mas frecuentemente afectado (2/1). • No es infrecuente “tumor fantasma”. Acumulación de líquido en las cisuras dando imagen fusiforme, de límites netos. 75% resuelven dentro de 48 horas de tto DIU. Seudoexudado: • DIU • TC repetida, lisis GR, LDH aumntada GASLP NT-BNP: >1500 pg/ml

DP. Cirrosis • En marco de SAE, raro sin ascitis. • FP • Disminución de la presión oncótica • Comunicaciones peritoneo pleurales (Mec principal) • paso de líquido ascítico hacia EP • 70% en hemitórax derecho. Menos frecuentemente en izquierdo (15%). • Tto de SAE DP. Nefrótico Frecuente, hasta 21% de pacinetes con SN Secundario a hipoalbuminemia DP es bilateral, frecuentemente infrapulmonares y asociado a edema periférico. En presencia de exudado: TEP causa más probable!!!! Tto: • De la Nefropatía subyacente • TC terapéutica indicada si hay disnea grave.

DP. TEP • Considerado siempre ante DP de origen incierto, s/ todo si se acompaña de taquicardia, taquipnea y dolor pleurítico. • 30 -50% de los TEP. • Trasudado o exudado • Derrame hemorrágico: • 80% de los casos ante infarto pulmonar!!! • Sin infarto en el 35% • Tenerlo en cuenta tras exclusión de trauma, malignidad o Post injuria cardíaca • Generalmente: • Pequeño, < 15% hemitórax o simplemente borrarndo ángulo costofrénico. • Unilateral. Puede ser bilateral.
DP en VIH Otros DP • DPPN • TBC • Sarcoma de Kaposi • Linfomas NH B • PCP • Micosis profunda y aspergillus DP por Colagenopatías DP Asociado Drogas • Amiodarona. EIAD, Nods, raro DP. • Nitrofurantoína • MTX • DFH, CMZ • Metronidazol DP en Mixedema Infrecuente. A considerar ante DP ? . Trasudado o Exudado Gralmente coexiste con D pericárdico DX de Exclusión Tto Retiro F

Otros DP Quilotorax Lechoso Alto contenido en linfa: QM TCG >100 mg/dl Chol < 200 mg/dl Rotura del Conducto Tx por Tmo o Invasión neoplásica (adenopatías malignas, gralmente linfomas) Tubo en casos de quilotórax no traumático Nutrición parenteral para reducir la producción de linfa intestinal. Neoplasias tto oncológico. Persitencia pleurodesis Seudoquilotorax • AR y empiema TBC • Aspecto muy similar al quilotórax, pero: • Alto Chol > 200 mg/dl • Bajo TCG < 50 mg/dl • No hay QM • Tto enfermedad de base

Otros DP Hemotorax • Hto > 50%. • Traumática (+ frec). Espontáneo: Rotura de un aneurisma aórtico, raro TEP o coagulopatía • Tubo de drenaje para liberar la cavidad pleural de coágulos y prevenir el enclaustramiento por fibrina. • Drenaje insuficiente o persiste acumulacion sangre: toracotomía Urino. Torax • Rarisimo. 58 casos reportados. • Por uropatía obstructiva o bien traumática • Trasudado, con p. H < 7. 30 y Cr pleural/sérica > 1

Muchas gracias !!!
- Slides: 46