Dermatitis atpica Eva Escribano Ceruelo Saioa Jimnez Echevarria

Dermatitis atópica Eva Escribano Ceruelo Saioa Jiménez Echevarria Mar Duelo Marcos Diciembre 2010 ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 1

Dermatitis atópica: generalidades (1) § La dermatitis atópica (DA) es una enfermedad inflamatoria crónica de la piel caracterizada por: ü Prurito. ü Curso crónico con mejorías y exacerbaciones: brotes, a veces continuo. § Es la enfermedad inflamatoria crónica de la piel más frecuente en la infancia. § En España se estima afecta al 15% de la población pediátrica. ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 2

Dermatitis atópica: generalidades (2) § El 60% se diagnostican antes del año y el 85% debutan antes de los cinco años de vida. § La mayoría mejoran en la adolescencia, aunque otros continúan hasta la vida adulta. § El curso es imprevisible. § La prevalencia de DA en niños con familiares, con DA de primer y segundo grado, llega a ser del 39% y del 19%, respectivamente. § Impacto sobre la calidad de vida. ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 3

Eccema y atopia § Marcha atópica: desarrollo de asma (34%) y/o rinitis (56%) solo observada en ciertos pacientes*. § Actualmente se prefiere hablar de eccema atópico y no atópico. *Ricci G, Patrizi A, Baldi E, Menna G, Tabanelli M, Masi M. Long-term follow-up of atopic dermatitis: retrospective analysis of related risk factors and association with concomitant allergic diseases. J Am Acad Dermatol. 2006; 55(5): 765 -71. ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 4

Fisiopatología (1) Dos modelos patogénicos § Deterioro de la función barrera de la epidermis como consecuencia de anomalías estructurales y funcionales intrínsecas “de afuera adentro”. § Tradicional: trastorno inmunitario primario como respuesta inflamatoria a factores ambientales. Respuesta alérgica. ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 5

Fisiopatología (2) Alteración de la función barrera § Queratinocitos de la epidermis (corneocitos) permanecen intactos mediante proteínas estructurales como la filagrina. § Alteración inmunitaria innata y adquirida. § Liberación de mediadores proinflamatorios. § Diferentes defectos genéticos que codifican tanto proteínas estructurales del epitelio, como elementos del sistema inmunitario, “genes propios”. § Menor resistencia a infecciones cutáneas: piel con déficit de péptidos antimicrobianos: colonización por S. aureus y Malassezzia. ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 6
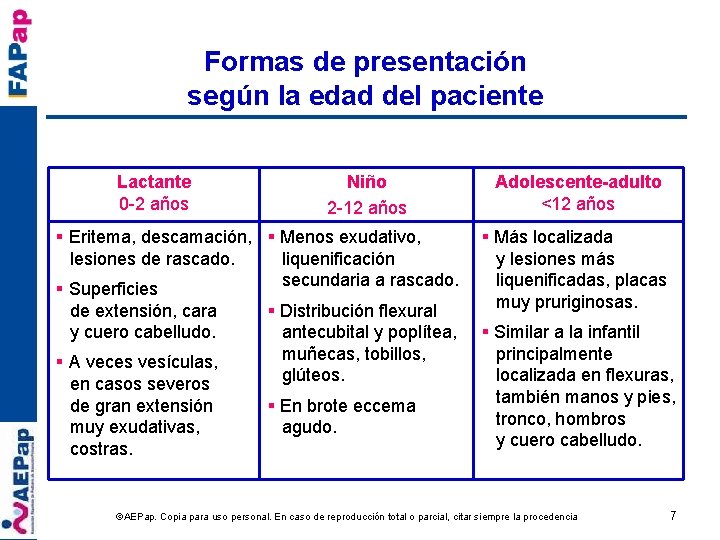
Formas de presentación según la edad del paciente Lactante 0 -2 años Niño 2 -12 años § Eritema, descamación, § Menos exudativo, lesiones de rascado. liquenificación secundaria a rascado. § Superficies de extensión, cara y cuero cabelludo. § A veces vesículas, en casos severos de gran extensión muy exudativas, costras. § Distribución flexural antecubital y poplítea, muñecas, tobillos, glúteos. § En brote eccema agudo. Adolescente-adulto <12 años § Más localizada y lesiones más liquenificadas, placas muy pruriginosas. § Similar a la infantil principalmente localizada en flexuras, también manos y pies, tronco, hombros y cuero cabelludo. ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 7
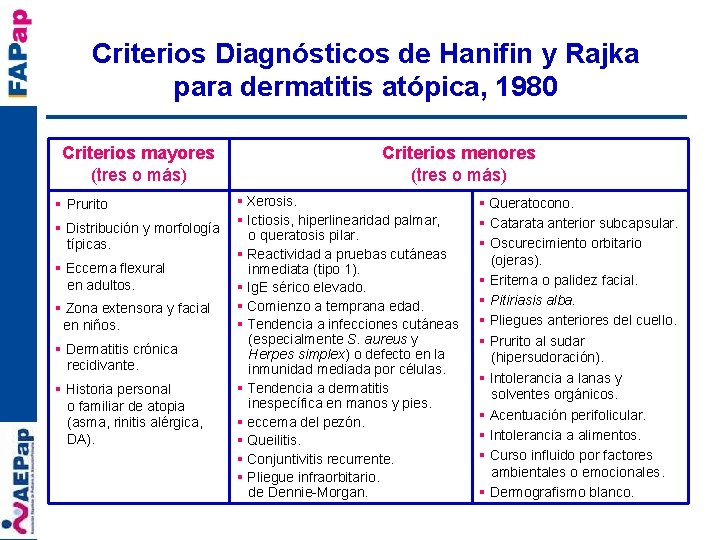
Criterios Diagnósticos de Hanifin y Rajka para dermatitis atópica, 1980 Criterios mayores (tres o más) § Prurito § Distribución y morfología típicas. § Eccema flexural en adultos. § Zona extensora y facial en niños. § Dermatitis crónica recidivante. § Historia personal o familiar de atopia (asma, rinitis alérgica, DA). Criterios menores (tres o más) § Xerosis. § Ictiosis, hiperlinearidad palmar, o queratosis pilar. § Reactividad a pruebas cutáneas inmediata (tipo 1). § Ig. E sérico elevado. § Comienzo a temprana edad. § Tendencia a infecciones cutáneas (especialmente S. aureus y Herpes simplex) o defecto en la inmunidad mediada por células. § Tendencia a dermatitis inespecífica en manos y pies. § eccema del pezón. § Queilitis. § Conjuntivitis recurrente. § Pliegue infraorbitario. de Dennie-Morgan. § Queratocono. § Catarata anterior subcapsular. § Oscurecimiento orbitario (ojeras). § Eritema o palidez facial. § Pitiriasis alba. § Pliegues anteriores del cuello. § Prurito al sudar (hipersudoración). § Intolerancia a lanas y solventes orgánicos. § Acentuación perifolicular. § Intolerancia a alimentos. § Curso influido por factores ambientales o emocionales. § Dermografismo blanco.

Criterios diagnósticos de Dermatitis Atópica. Williams HC, Burney PK, 1994 § Manifestación esencial: dermatitis pruriginosa (o relato de rascado por los padres). § Manifestaciones asociadas (al menos tres): ü Historia de afectación de pliegues cubitales, poplíteos, tobillos o cuello (y mejillas en niños menores de 10 años). ü Historia personal de asma y/o fiebre del heno, o historia familiar de atopia en familiares de primer grado en niños menores de 4 años. ü Historia de sequedad cutánea generalizada en el último año. ü Eccema flexural visible (o en mejillas, frente y región extensora de extremidades en niños menores de 4 años). ü Inicio antes de los 2 años (no válido si el niño es menor de 4 años). ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 9
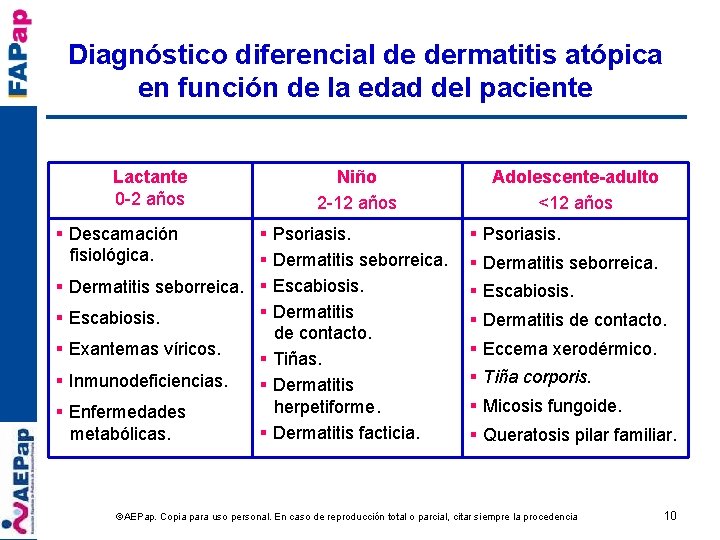
Diagnóstico diferencial de dermatitis atópica en función de la edad del paciente Lactante 0 -2 años § Descamación fisiológica. Niño 2 -12 años § Psoriasis. § Dermatitis seborreica. § Escabiosis. § Dermatitis § Escabiosis. de contacto. § Exantemas víricos. § Tiñas. § Inmunodeficiencias. § Dermatitis herpetiforme. § Enfermedades § Dermatitis facticia. metabólicas. Adolescente-adulto <12 años § Psoriasis. § Dermatitis seborreica. § Escabiosis. § Dermatitis de contacto. § Eccema xerodérmico. § Tiña corporis. § Micosis fungoide. § Queratosis pilar familiar. ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 10

Emolientes § Enseñar a aplicarlos. § Prescribir en grandes cantidades (250 -500 g/semana). § Ofrecer un producto único o una combinación de ellos (ofrecer alternativas si irritación o no es bien tolerado). § Contienen aceites, parafinas, vaselina, glicerina, lanolina, ceramidas, siliconas, urea y otros componentes. Gran variabilidad en tamaño y precio. § Deben estar disponibles para su uso en la guardería, el colegio o el instituto. § Usarse con más frecuencia y en mayor cantidad que otros tratamientos y de mantenimiento entre brotes. § Utilizarse en todo el cuerpo. En brote no en zonas de eccema. § Revisar al menos una vez al año. ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 11

Corticoides tópicos (CT) § Aplicar una vez al día (sin evidencia de mejor control si se aplica dos veces/día). § CT de la misma potencia: el de menor coste y mayor tamaño. § Excluir una infección bacteriana o viral secundaria: si con un CT de potencia baja o media no se controla en 7 -14 días. § En niños >12 meses: CT de alta potencia el menor tiempo posible y no más de 14 días. § Considerar tratamiento preventivo de dos días/semana si 2 -3 brotes/mes. Reevaluar la efectividad en 3 -6 meses. § Considerar CT diferente de la misma potencia, como alternativa a la intensificación del tratamiento y ante la sospecha taquifilaxia. § Revisar las prescripciones al menos una vez al año. ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 12
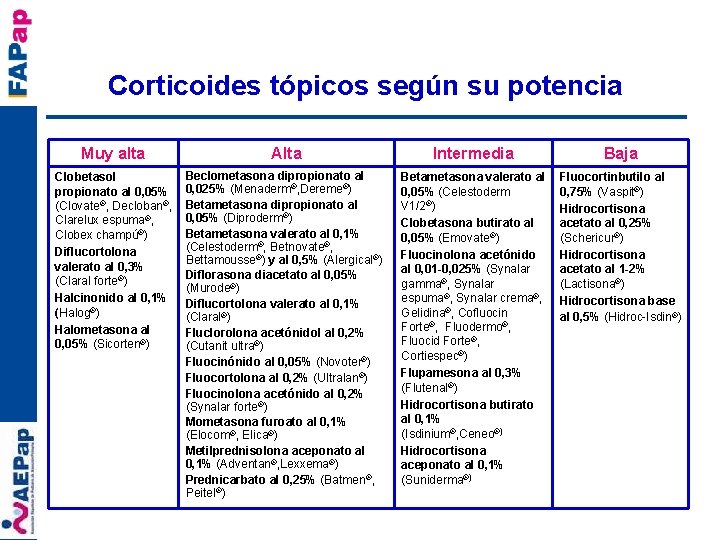
Corticoides tópicos según su potencia Muy alta Alta Intermedia Baja Clobetasol propionato al 0, 05% (Clovate®, Decloban®, Clarelux espuma®, Clobex champú®) Diflucortolona valerato al 0, 3% (Claral forte®) Halcinonido al 0, 1% (Halog®) Halometasona al 0, 05% (Sicorten®) Beclometasona dipropionato al 0, 025% (Menaderm®, Dereme®) Betametasona dipropionato al 0, 05% (Diproderm®) Betametasona valerato al 0, 1% (Celestoderm®, Betnovate®, Bettamousse®) y al 0, 5% (Alergical®) Diflorasona diacetato al 0, 05% (Murode®) Diflucortolona valerato al 0, 1% (Claral®) Fluclorolona acetónidol al 0, 2% (Cutanit ultra®) Fluocinónido al 0, 05% (Novoter®) Fluocortolona al 0, 2% (Ultralan®) Fluocinolona acetónido al 0, 2% (Synalar forte®) Mometasona furoato al 0, 1% (Elocom®, Elica®) Metilprednisolona aceponato al 0, 1% (Adventan®, Lexxema®) Prednicarbato al 0, 25% (Batmen®, Peitel®) Betametasona valerato al 0, 05% (Celestoderm V 1/2®) Clobetasona butirato al 0, 05% (Emovate®) Fluocinolona acetónido al 0, 01 -0, 025% (Synalar gamma®, Synalar espuma®, Synalar crema®, Gelidina®, Cofluocin Forte®, Fluodermo®, Fluocid Forte®, Cortiespec®) Flupamesona al 0, 3% (Flutenal®) Hidrocortisona butirato al 0, 1% (Isdinium®, Ceneo®) Hidrocortisona aceponato al 0, 1% (Suniderma®) Fluocortinbutilo al 0, 75% (Vaspit®) Hidrocortisona acetato al 0, 25% (Schericur®) Hidrocortisona acetato al 1 -2% (Lactisona®) Hidrocortisona base al 0, 5% (Hidroc-Isdin®)

Inhibidores de la calcineurina tópicos (1) § Tacrolimus (Protopic®): ü Indicado en eccema atópico moderado o grave desde los dos años o más. ü Existen dos fórmulas: Al 0, 03%, para mayores de dos años y adultos que no toleran dosis altas. Al 0, 1% para mayores de 16 años. § Pimecrolimus ( Elidel®, Rizan®): ü Indicado en eccema atópico leve-moderado en niños de 2 -16 años. ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 14

Inhibidores de la calcineurina tópicos (2) § Aplicar dos veces al día. § Sólo aplicar en áreas de eccema activo. § Tratamiento de segunda línea. § Indicados: ü Si no control con CT y/o riesgo de efectos adversos ü Eccema facial y palpebrales § Considerar tratamiento preventivo si brotes frecuentes o en formas graves, con tacrolimus 2 días/semana en niños >2 años, en zonas recurrencia del eccema, hasta un año. § Los efectos adversos más comunes son eritema, prurito y sensación de quemazón (transitoria). ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 15

Inhibidores de la calcineurina tópicos (3). Seguridad Recomendaciones de la FDA 2010 § Segunda línea de tratamiento en pacientes que no responden o son intolerantes a otros tratamientos. § Evitar en menores de dos años. § Usar cortos periodos y en la mínima cantidad necesaria para el control. § Evitar en inmunocomprometidos. § Evaluar beneficio/riesgo: especialmente si alto riesgo de atrofia cutánea por CT. Vacunas: interbrotes y en zonas libres ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 16

Antihistamínicos orales No están indicados de forma rutinaria § No sedantes en: ü Eccema atópico grave. ü Eccema atópico leve o moderado si prurito incoercible o urticaria. ü Si el tratamiento resulta eficaz, continuar mientras persistan los síntomas. Reevaluación cada 3 meses. § Sedantes en: ü Niños mayores de 6 meses con brote agudo y con afectación del sueño. ü Puede repetirse en brotes posteriores en caso de éxito. ü Pueden ser necesarias dosis más elevadas de lo habitual. ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 17

Sobreinfecciones § Staphilococus aureus: costras color miel, foliculitis y piodermitis. ü Formas localizadas: retapamulina, mupirocina o ácido fusídico tópico. ü Formas extensas: cefalosporinas o penicilinas resistentes a las penicilinasas. Cultivos previos. § Herpes simplex (eccema herpético o erupción variceliforme de Kaposi) o virus de la varicela: antivirales orales. § Frecuentemente, sobre todo si van a piscina, desarrollan molluscus contagioso. § Considerar la sobreinfección por Malassezia furfur en casos de exacerbaciones en la cabeza y el cuello. ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 18

Otros tratamientos § Si susceptibilidad a infecciones por S. aureus en el brote (solo con excoriaciones leves) baños con lejía al 0, 005% dos días a la semana. § Fototerapia: considerar en el eccema atópico grave. § El tratamiento con probióticos probablemente no tenga beneficios significativos. § La suplementación con ácidos grasos esenciales no ha demostrado ser eficaz. § Valorar intervención psicológica en niños con muy mal control del rascado. § En DA graves: ciclosporina oral, azatioprina, metotrexato, interferón y tratamientos biológicos. ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 19
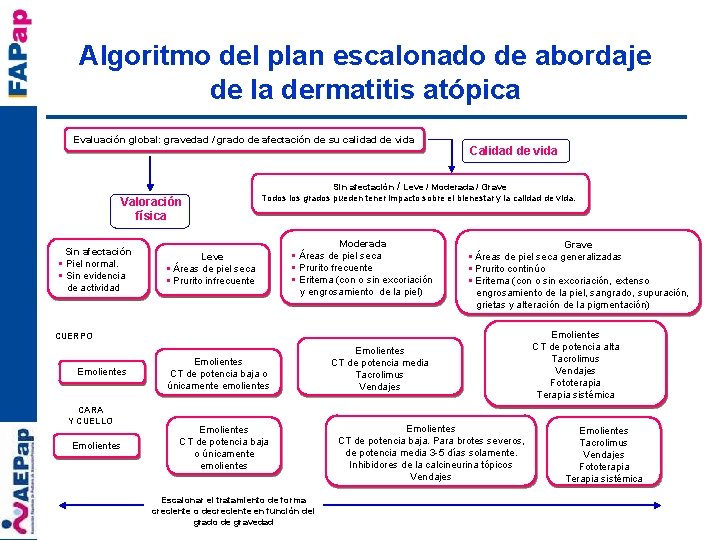
Algoritmo del plan escalonado de abordaje de la dermatitis atópica Evaluación global: gravedad / grado de afectación de su calidad de vida Valoración física Sin afectación § Piel normal. § Sin evidencia de actividad Calidad de vida Sin afectación / Leve / Moderada / Grave Todos los grados pueden tener impacto sobre el bienestar y la calidad de vida. Leve § Áreas de piel seca § Prurito infrecuente Moderada § Áreas de piel seca § Prurito frecuente § Eritema (con o sin excoriación y engrosamiento de la piel) Grave § Áreas de piel seca generalizadas § Prurito continúo § Eritema (con o sin excoriación, extenso engrosamiento de la piel, sangrado, supuración, grietas y alteración de la pigmentación) CUERPO Emolientes CARA Y CUELLO Emolientes CT de potencia baja o únicamente emolientes Escalonar el tratamiento de forma creciente o decreciente en función del grado de gravedad Emolientes CT de potencia media Tacrolimus Vendajes Emolientes CT de potencia baja. Para brotes severos, de potencia media 3 -5 días solamente. Inhibidores de la calcineurina tópicos Vendajes Emolientes CT de potencia alta Tacrolimus Vendajes Fototerapia Terapia sistémica Emolientes Tacrolimus Vendajes Fototerapia Terapia sistémica

Criterios de derivación § Confirmación diagnóstica. § Valoración de otros procesos dermatológicos asociados que requieran pruebas específicas (por ejemplo, posible dermatitis alérgica de contacto asociada). § Formas graves que afecten a una parte importante de la superficie corporal. § Formas rebeldes al tratamiento (pacientes que tras 1 mes de tratamiento adecuado no presentan mejoría). § Pacientes con infecciones cutáneas recurrentes. Bagazgoitia L, Gutiérrez M, García Blesa C, Hernández-Martín A, Torrelo A. Aspectos epidemiológicos, patogénicos, clínicos y diagnósticos de la dermatitis atópica. ¿Es posible la prevención? Rev Pediatr Aten Primaria. 2009; 11 Supl 15: s 31 -s 47. ©AEPap. Copia para uso personal. En caso de reproducción total o parcial, citar siempre la procedencia 21
- Slides: 21