Der Schmerz hat eine schrecklichere Macht ber die

"Der Schmerz hat eine schrecklichere Macht über die Menschheit als der Tod selbst" Albert Schweitzer Dozent: Petra Anwar Ärztin für Palliativmedizin 1

Schmerz ist eine unangenehme sensorische und gefühlsmäßige Erfahrung, die mit akuter oder potentieller Gewebsschädigung einhergeht oder in Form solcher Schädigungen beschrieben wird • Der Schmerz ist das, was die Person darüber sagt – • und existiert jedesmal, wenn sie es sagt • Schmerz ist immer subjektiv! Dozent: Petra Anwar Ärztin für Palliativmedizin 2
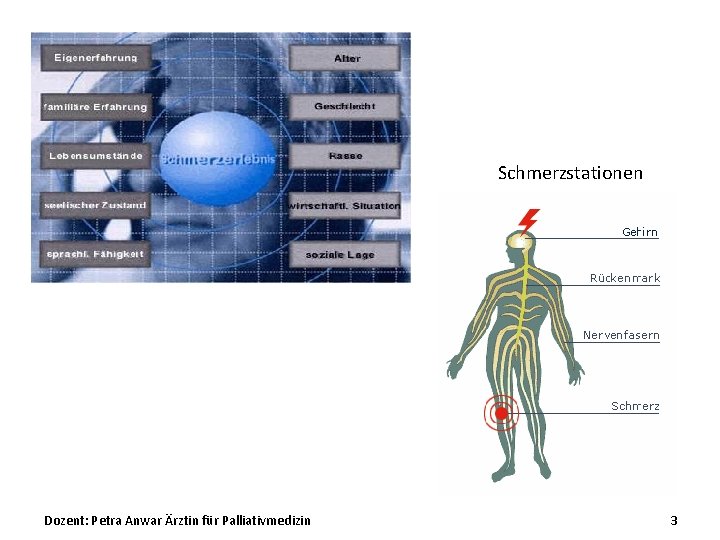
Schmerzstationen Dozent: Petra Anwar Ärztin für Palliativmedizin 3
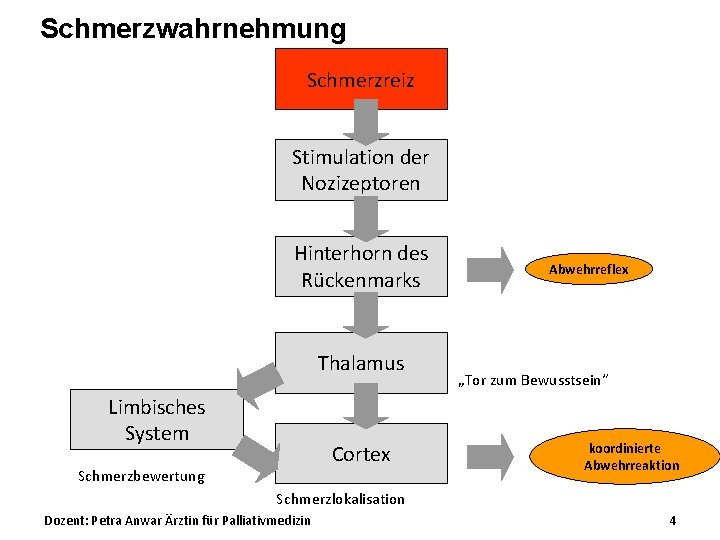
Schmerzwahrnehmung Schmerzreiz Stimulation der Nozizeptoren Hinterhorn des Rückenmarks Thalamus Limbisches System Cortex Schmerzbewertung Abwehrreflex „Tor zum Bewusstsein“ koordinierte Abwehrreaktion Schmerzlokalisation Dozent: Petra Anwar Ärztin für Palliativmedizin 4

Akuter Schmerz • • • durch direkte Gewebeschädigung in dem Moment Kurz andauernd Warnzeichen des Körpers Schutzreaktion Große Akzeptanz bei Mitmenschen Dozent: Petra Anwar Ärztin für Palliativmedizin 5

Chronischer Schmerz „Schmerzgedächtnis“ Die durch die wiederholten Schmerzreize ausgelöste Raktionsbereitschaft bleibt der Nervenzelle erhalten („Hab – Acht – Stellung“) Es kommt zu molekularen Veränderungen in der Nervenzelle (Neuroplastizitzät) Im Endstadium kann die Nervenzelle die Schmerzempfindung nicht mehr vergessen. Es gibt keine exakte zeitliche Abgrenzung zwischen den akuten Schmerzreizen und der Entwicklung der „Chronifizierung“ Die Schmerzchronifizierung benötigt einen initialen Input zur Entstehung, nicht aber zur Aufrechterhaltung Die dargestellten Entwicklungen lassen sich nur durch eine – vom Beginn der Schmerzen an – konsequent durchgeführte Schmerztherapie verhindern! Dozent: Petra Anwar Ärztin für Palliativmedizin 6

Chronischer Schmerz • ist eine eigenständige Erkrankung • ist abgekoppelt von der eigentlichen Ursache des Schmerzes • hat gleichzeitig körperliche, psychische und soziale Komponenten • wird fast immer von Depressionen begleitet • führt zur Arbeitsunfähigkeit, Isolation und zum sozialen Abstieg • führt zu einer erheblichen Beeinträchtigung in Erleben und Verhalten • kann nur gemeinsam mit Vertretern verschiedener Fachdisziplinen, auch unter Einbeziehung der Psychiatrie und der Psychologie, behandelt werden Dozent: Petra Anwar Ärztin für Palliativmedizin 7

Chronische Schmerzformen • • Tumorschmerzen Kopfschmerzen Osteoporose Neuralgien Dozent: Petra Anwar Ärztin für Palliativmedizin 8

Welche Schmerzarten gibt es ? • Nozizeptor-Schmerz (Schmerzempfänger -Schmerz) • Neuropathischer Schmerz (Nerveneigenschmerz) Dozent: Petra Anwar Ärztin für Palliativmedizin 9

Neuropathische Schmerzen Periphere Ursachen • Virusinfektion • Amputation • Metabolische Störungen • Kompression durch Tumor Dozent: Petra Anwar Ärztin für Palliativmedizin 10

Neuropathische Schmerzen Zentrale Ursachen • Trauma (Querschnitt) • Infektion (Borreliose) • Schlaganfall (Thalamus) Dozent: Petra Anwar Ärztin für Palliativmedizin 11

Nach Nervenschädigung. . . Ø Spontane Entladungen Ø Gesteigerte Erregbarkeit des geschädigten Nervenendes Ø Vermehrte Schmerzempfindlichkeit auch gegenüber normalen Reizen (z. B. Berührung) Ø Spontan einschießende Schmerzen möglich Dozent: Petra Anwar Ärztin für Palliativmedizin 12

Möglichkeiten der Schmerztherapie Kausale Therapie • Beseitigung der Schmerzursache Symptomatische Schmerztherapie • Medikamentöse Schmerztherapie • nicht medikamentöse Schmerztherapie - physikalische Therapie - Akkupunktur - TENS - Psychotherapie - Nervenblockaden - Regionalanästhesie etc. Dozent: Petra Anwar Ärztin für Palliativmedizin 13
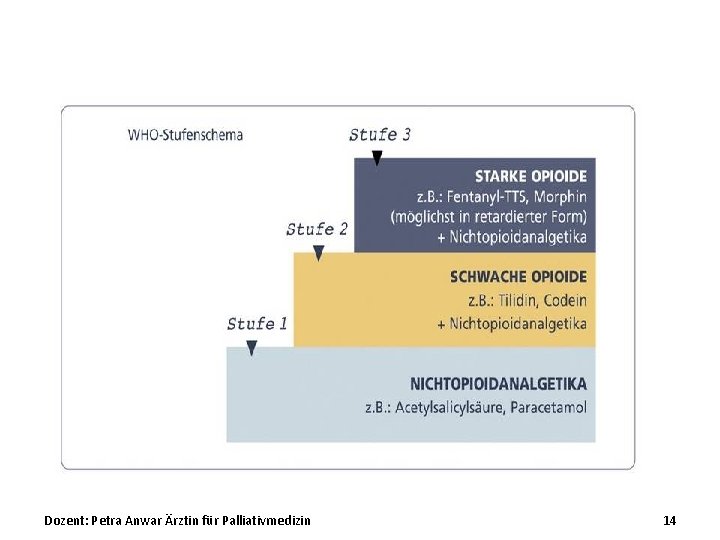
Dozent: Petra Anwar Ärztin für Palliativmedizin 14

WHO Stufe 1 - schwache Opioide Metamizol (Novaminsulfon) Ibuprofen Paracetamol Acetylsalicylsäure Diclofenac COX 2 Hemmer Dozent: Petra Anwar Ärztin für Palliativmedizin 15

Papaver somniferum (Schlafmohn) Dozent: Petra Anwar Ärztin für Palliativmedizin 16

Opioide • alle halbsynthetischen oder vollsynthetischen Substanzen mit Wirkung am Opiatrezeptor Beispiele • Oxycodon • Hydromorphon • Buprenorphin • Fentanyl • Methadon • Tramadol • Dihydrocodein • Tilidin Dozent: Petra Anwar Ärztin für Palliativmedizin 17

Therapie mit Opioiden Physiologische Schmerzhemmung • Bei Überschreitung einer gewissen Schmerzschwelle setzt der Organismus körpereigene schmerzhemmende Substanzen (Endorphine, Enkephaline etc. ) frei, die an spezifische Rezeptoren (Opioid-Rezeptoren) binden. Einsatz von Opioiden • Reicht nach Bindung an Opioid-Rezeptoren die Hemmung der Impulsweiterleitung im ZNS nicht aus, weil der Einstrom afferenter Schmerzimpulse zu groß ist, können nur von außen zugeführte Opiate/ Opioide zu einer ausreichenden Hemmung der Schmerzleitung und Unterdrückung der Schmerzwahrnehmung führen. Dozent: Petra Anwar Ärztin für Palliativmedizin 18

Therapie mit Opioiden Wirkort der Opioide • Opiate/ Opioide binden an die gleichen Rezeptoren wie körpereigene schmerzhemmende Substanzen und ahmen dort vor allem die Wirkungen der körpereigenen analgetischen Substanzen nach • Für die Bewältigung von Schmerzen sind sie somit die wirkungsvollsten Medikamente Dozent: Petra Anwar Ärztin für Palliativmedizin 19

WHO Stufe 2 - schwache Opioide Tramadol (Tramal) Tilidin / Valoron WHO Stufe 3 - starke Opioide Morphin Dozent: Petra Anwar Ärztin für Palliativmedizin 20

Darreichungsformen Morphin • Retard -Tabletten: 10 mg, 30 mg, 60 mg, 100 mg, 200 mg (dürfen nicht zerkleinert werden) mit einer Wirkdauer von 8 -12 h • Zäpfchen: 10 mg, 30 mg , Wirkdauer 4 -6 h • Tropfen • Ampullen: 10 mg, 20 mg, 100 mg, 200 mg • Tabletten: Sevredol 10 mg, 20 mg Dozent: Petra Anwar Ärztin für Palliativmedizin 21

Nachteile von Morphin • Morphin wird zu aktiven Metaboliten umgebaut • Kumuliert bei Niereninsuffizienz und ist dann nicht mehr steuerbar- große Gefahr der Überdosierung!!! Dozent: Petra Anwar Ärztin für Palliativmedizin 22

STARKE OPIOIDE Hydromorphin Palladon, Jurnista • Eigenschaften: halbsynthetisch hergestelltes Morphinderivat • reiner Agonist • kein ceiling-Effekt, also keine Höchstdosis • 7, 5 fache Potenz = 60 mg Morphin=8 mg Palladon • Retard - Kaps. stärken: 4 mg, 8 mg, 16 mg, 24 mg; • Akut Kapseln: 1, 3 mg / 2, 6 mg • Ampullen : 2 mg, 100 mg Dozent: Petra Anwar Ärztin für Palliativmedizin 23

Hydromorphon Besonderheiten: • Kapseln können geöffnet werden • leider beginnt die Kapselstärke erst bei 4 mg, zu hohe Anfangsdosis • kumuliert nicht bei Niereninsuffizienz • weniger Obstipation, Übelkeit + Erbrechen Dozent: Petra Anwar Ärztin für Palliativmedizin 24

Schmerzpflaster Durogesic -, Fentanyl -, Matrifen - Pflaster • Stärken: 25 ug, 50 ug, 75 ug, 100 ug • Matrix Pflaster sind teilbar! • langsame Anflutung mit maximaler Wirkung nach 24 h bei Erstgebrauch • Wirkdauer 72 h • bei instabilen Schmerzen ungeeignet • bei Überdosierung mit Atemdepression Einweisung auf Intensivstation Transtec - Pflaster • gleiche Regeln wie bei Fentanyl Pflaster • aber es gibt eine Höchstdois von ca. 140 ug Transtec • 70 ug Transtec ergibt 180 mg Morphin oral Dozent: Petra Anwar Ärztin für Palliativmedizin 25

Fentanyl • Bei Durchbruchschmerzen Morphin –Lösung oder Fentanyl - Lutscher (Actiq) • Umrechnung: 100 ug Fentanyl = 240 mg Morphin • Schnellere Resorption bei Fieber , Achtung Überdosierung! • Keine Heizkissen auf Pflasterlokalisation! • weniger Obstipation, Übelkeit • hohe Akzeptanz durch Patienten Dozent: Petra Anwar Ärztin für Palliativmedizin 26
Regeln für Therapie chronischer Schmerzen • Nach Stufenschema • Orale Gabe • Nach festem Zeitschema Dozent: Petra Anwar Ärztin für Palliativmedizin 27

Grundregeln der Schmerztherapie • Regelmäßige Einnahme nach fixem Zeitplan, niemals nur nach Bedarf • Dosierungsintervall durch Wirkungsdauer bestimmt • Kombination von Opioiden mit Nicht-Opioiden und Adjuvantien • Zusatzmedikation für Schmerzspitzen • Keine Kombination von schwachen und starken Opioiden • Prophylaxe von Nebenwirkungen • Aufklärung bezüglich Schmerztherapie • Applikationsform der ersten Wahl: oral, transdermal Dozent: Petra Anwar Ärztin für Palliativmedizin 28

Ziele der Schmerztherapie Ziel der Schmerztherapie ist die Schmerzfreiheit, falls dies nicht möglich ist, wenigstens die Schmerzlinderung. Dabei sind die einzelnen Schritte zunächst, vor allem möglichst nachts Schmerzfreiheit zu erlangen, damit der Betroffene nicht in seinem Schlaf gestört wird. Dann wird versucht, Schmerzlinderung in den Ruhephasen während des Tages zu erlangen und die dritte Stufe ist, den Betroffenen auch bei Bewegungen möglichst schmerzfrei zu bekommen. Dozent: Petra Anwar Ärztin für Palliativmedizin 29
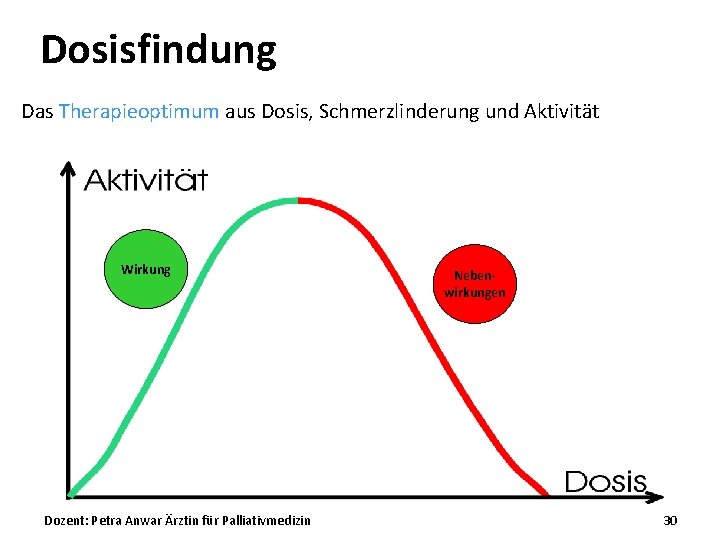
Dosisfindung Das Therapieoptimum aus Dosis, Schmerzlinderung und Aktivität Wirkung Dozent: Petra Anwar Ärztin für Palliativmedizin Nebenwirkungen 30

ZEICHEN DER OPIOIDÜBERDOSIERUNG • Sedierung - schwer weckbar, reagiert schlecht auf Ansprache • Enge Pupillen- Miosis- relatives Zeichen • Muskelzuckungen • Halluzinationen • Abfall der Atemfrequenz • Atempausen Dozent: Petra Anwar Ärztin für Palliativmedizin 31

Adjuvantien Ko-Analgetika, zur Verbesserung der Schmerztherapie - Antidepressiva - Korticosteroide - Spasmolytika - Neuroleptika - Biphosponate - Antikonvulsiva Ko-Therapeutika, zur Behandlung von Nebenwirkungen - Laxanzien - Antiemetika - Neuroleptika - Antihistaminika Dozent: Petra Anwar Ärztin für Palliativmedizin 32

Welche Rolle spielt Schmerz bei Tumorpatienten Dozent: Petra Anwar Ärztin für Palliativmedizin 33

Tumorbedingte Schmerzen • • • Infiltration des Skeletts Infiltration von Nervenstrukturen Kompression von Hohlorganen Kompression Nervenplexus, -wurzeln, Obstruktion von Hohlorganen, Gangsystemen Dehnung und Volumenzunahme von Weichteilen und Organen • Exulzeration Dozent: Petra Anwar Ärztin für Palliativmedizin 34

Neuropathischer Schmerz • Bedingt durch Infiltration von Nerven oder Nervengeflechten • Schmerzen werden als einschießend, brennend oder ziehend beschrieben • oft reichen Opioide als Analgetikum nicht aus • Patienten sind oft extrem belastet • schwierige Schmerzeinstellung, oft unbefriedigend Dozent: Petra Anwar Ärztin für Palliativmedizin 35

Abhängigkeit - Definitionen Therapeutische Abhängigkeit Notwendigkeit der Einnahme eines Medikamentes zur Beherrschung von Krankheitssymptomen (z. B. insulin-abhängiger Diabetes mellitus) Psychische Abhängigkeit (Sucht) Unabweisbares Verlangen nach periodischer oder dauernder Einnahme eines Medikamentes, um dessen psychotrope Wirkung zu erfahren. Denken und Verhalten sind auf Beschaffung, Einnahme und häufig auch Verheimlichung zentriert. Physische (körperliche) Abhängigkeit Natürliches Phänomen nach längerer Einnahme verschiedener Medikamente bzw. Wirkstoffe Tritt nur nach Ende einer Therapie auf Nach Absetzen der Substanz oder deutlicher Dosisreduktion treten Entzugserscheinungen auf Vermeidung von Entzugssymptomen, indem die Dosierung langsam verringert wird Dozent: Petra Anwar Ärztin für Palliativmedizin 36

Entzugserscheinungen Zu den klassischen Entzugserscheinungen nach Absetzen von Opioiden gehören: Müdigkeit Erhöhtes Angstgefühl Piloerektion (Gänsehaut) Schwitzen Lakrimation (Tränenfluss) Koryza (laufende Nase) Dozent: Petra Anwar Ärztin für Palliativmedizin 37

Entzugserscheinungen In schweren Fällen kann es unter anderem zu folgenden Nebenwirkungen kommen: Abdominalkrämpfe Diarrhöe Übelkeit Erbrechen Schlaflosigkeit Tachykardie Suchtentwicklung Dozent: Petra Anwar Ärztin für Palliativmedizin 38

Entzugserscheinungen Auftreten • Diese Anzeichen und Symptome sind 48 – 72 Stunden nach Absetzen der Behandlung am stärksten. Prophylaxe • Reduzierung der Dosis um 20 – 30% alle zwei bis drei Tage bis zur vollständigen Absetzung empfohlen Bei richtiger Anwendung (Dosistitration gegen den Schmerz, Einhaltung des Zeitschemas) führt eine Opioidtherapie nicht zu psychischer Abhängigkeit (evtl. „Pseudoabhängigkeit“ bei unzureichender Dosierung). Dozent: Petra Anwar Ärztin für Palliativmedizin 39

Toleranz - Definition Toleranz Anpassung bzw. Gewöhnung des Körpers an eine Substanz. Um gleichbleibende Effekte zu erzielen, muss die Dosis gesteigert werden. Toleranzentwicklung gegen einige der Nebenwirkungen (Übelkeit, Sedierung) in der Regel nicht gegen die analgetische Wirkung. Dosissteigerungen sind fast immer auf Verschlechterung der Grunderkrankung zurückzuführen. Dozent: Petra Anwar Ärztin für Palliativmedizin 40
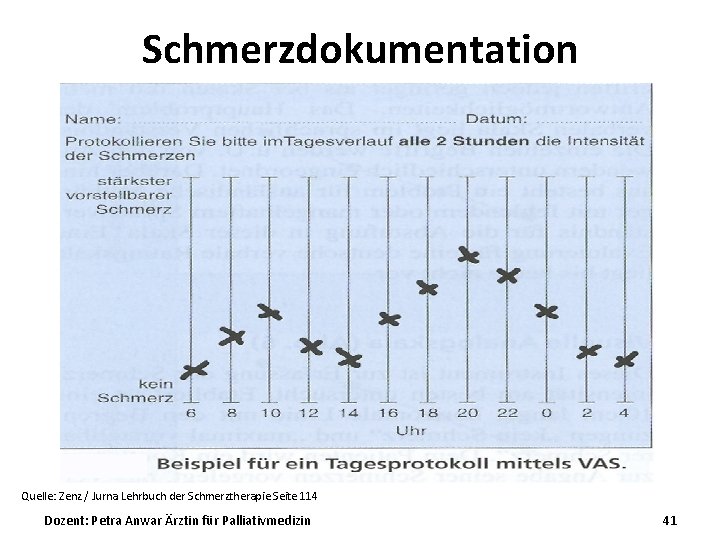
Schmerzdokumentation Quelle: Zenz / Jurna Lehrbuch der Schmerztherapie Seite 114 Dozent: Petra Anwar Ärztin für Palliativmedizin 41

Schmerzskalen Dozent: Petra Anwar Ärztin für Palliativmedizin 42
- Slides: 42