Demencia tipo Alzheimer Dr Pablo Richly Jefe de

Demencia tipo Alzheimer Dr. Pablo Richly Jefe de la Clínica de Memoria Departamento de Neuropsiquiatría -INECO prichly@ineco. org. ar ttorralva@ineco. org. ar | www. ineco. org. ar
Envejecimiento y cerebro
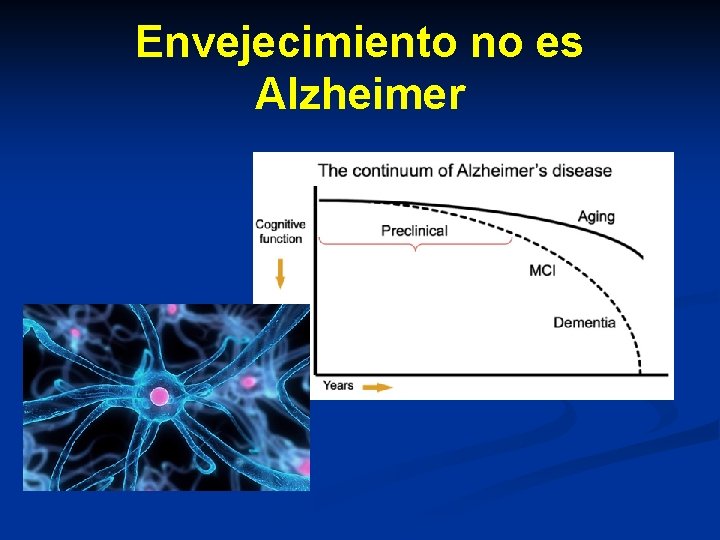
Envejecimiento no es Alzheimer

Deterioro Cognitivo Leve

Deterioro Cognitivo Leve

Alois Alzheimer (1907) En un congreso en Tübingen presentó una conferencia titulada “Sobre una enfermedad especifica de la corteza cerebral” acerca del caso de una mujer de 51 años con un cuadro de demencia asociando a los hallazgos patológicos. Oskar Fischer, Francesco Bonfiglio y Graetano Perusini también habian hecho referencias a estos cuadros. Emil Kraepelin, decidió incluir la descripción del cuadro en la octava edición de su libro Psychiatrie, publicado en 1910.

Epidemiología 50 -70% de las demencias Prevalencia mayores de 65 años: 5 -10% Prevalencia mayores de 85 años: 30 -50%

Argentina Expectativa de vida al nacer 1869 1895 1914 1947 1960 1970 1980 1991 2001 32, 9 40, 0 48, 5 61, 1 66, 4 65, 6 68, 9 71, 9 73, 8 Indec
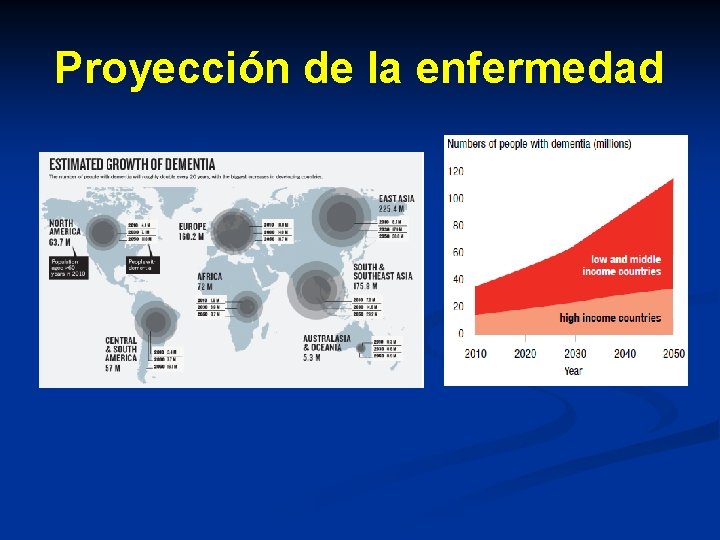
Proyección de la enfermedad
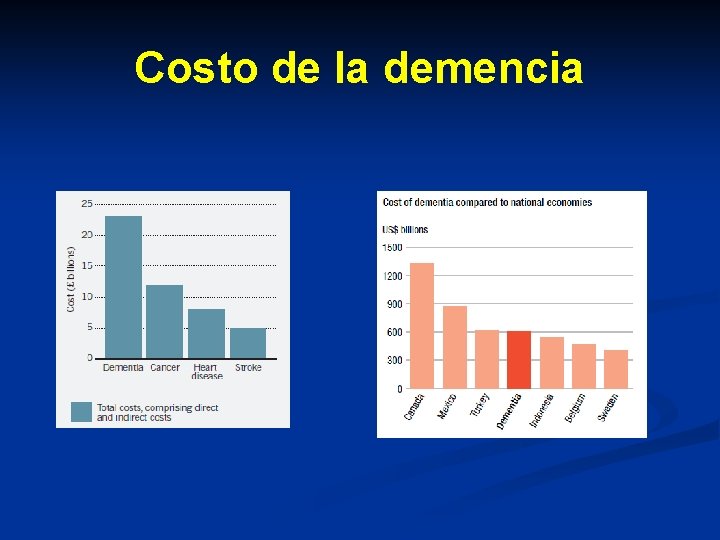
Costo de la demencia


Factores de Riesgo Edad n Antecedentes familiar n Sexo femenino n Antecedentes de depresion n Gen APOE e 4 n Traumatismo de Cráneo n Baja Educación n Factores de riesgo vascular n Sindrome de Down n
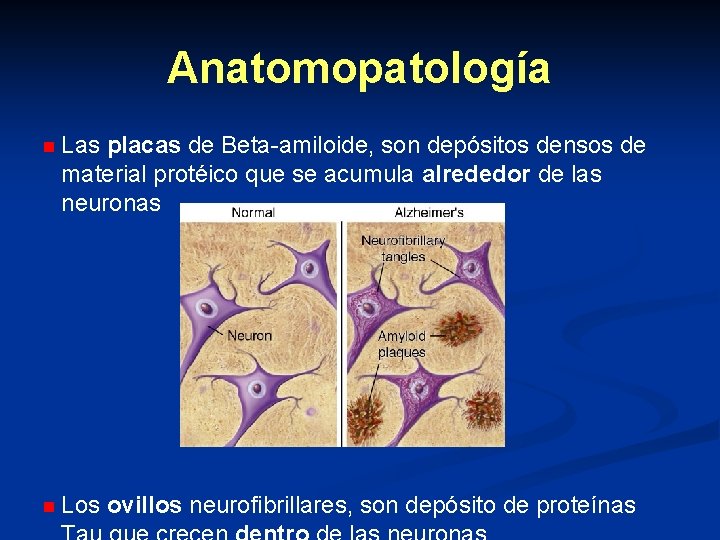
Anatomopatología n Las placas de Beta-amiloide, son depósitos densos de material protéico que se acumula alrededor de las neuronas n Los ovillos neurofibrillares, son depósito de proteínas
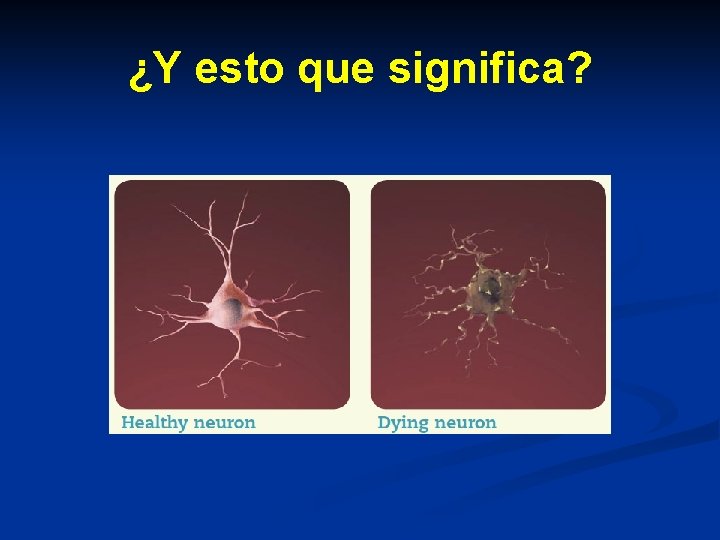
¿Y esto que significa?

Enfermedad cerebrovascular y Alzheimer The Nun Study Se analizaron los cerebros de 102 monjas entre 76 y 100 años. De estas, 61 reunían criterios patológicos de Enfermedad de Alzheimer. Aquellas que presentaban concomitantemente infartos cerebrales habían tenido un deterioro cognitivo más marcado y mayor prevalencia de demencia. Las participantes que presentaban patología tipo Alzheimer más infartos lacunares en ganglios de la base, tálamo o sustancia blanca profunda tenían la mayor prevalencia de demencia respecto a quienes no presentaban infartos (odds ratio [OR] para demencia 20. 7, [95%CI]=1. 5 -288. 0). JAMA 1997; 277(10): 813 -817

Demencia Mixta De los pacientes diagnosticados como Demencia tipo Alzheimer aproximadamente el 50% presentan cuadros mixtos asociados a lesiones vasculares. Se estudiaron 854 autopsias.
Genética n La presencia de una mutación gentica autosómica dominante de los genes PSEN 1, PSEN 2 o APP. Puede dar diagnóstico ante la presencia de síntomas. Pensar en comienzo muy temprano (menores de 50 años) y familiar

Diagnóstico NINCDS/ADRDA (1984)

Nuevos criterios diagnósticos

Criterio de Demencia n n n Presencia de trastornos cognitivos o conductuales que producen una disfunción laboral o de la vida cotidiana que representa un deterioro respecto a su nivel previo y no puede ser explicado por delirium o un cuadro psiquiátrico. Los trastornos deben incluir al menos de los siguientes dominios: • Dificultad para adquirir o recordar nueva información • Dificultad para razonar o realizar tareas complejas • Alteración de habilidades visuoespaciales • Alteración del lenguaje • Cambios en la personalidad o conducta Los trastornos deben ser detectados mediante una combinación de: • Interrogatorio del paciente y un informante • Evaluación cognitiva objetiva

Demencia tipo Alzheimer probable • • • Criterio de demencia Comienzo insidioso Evidencia de deterioro El cuadro clínico inicial y predominante pertenece a una de las siguientes categorías: o Amnésica: la mas frecuente o No amnésica: � Lenguaje � Visuoespacial � Disjecutiva Ausencia de patología cerebrovascular relevante, clínica de Demencia por cuerpos de Lewy, clínica de Demencia frontotemporal (variante frontal o temporal) o evidencia de otro trastorno que podría causar el trastorno cognitivo.

Demencia tipo Alzheimer probable con mayor grado de certeza ü Criterios de Demencia tipo Alzheimer probable mas ü Evidencia de deterioro cognitivo progresivo a través de evaluaciones consecutivas o ü Evidencia de mutación genética causal (APP, PSEN 1 y PSEN 2)

Demencia tipo Alzheimer probable con evidencia de proceso fisiopatológico �Biomarcadores de depósitos de proteína betaamiloide: niveles bajos de AB 42 en liquido cefalorraquídeo y Tomografía por emisión de positrones (PET) con marcador amiloide � Biomarcadores de daño neuronal: niveles elevados de proteína tau o tau fosforilada, hipometabolismo temporoparietal en fluordesoxiglucosa-PET, atrofia focal en corteza temporal medial/basal/lateral y corteza parietal en Resonancia Magnética Nuclear.
Demencia tipo Alzheimer definitiva �Con biopsia cerebral

Demencia tipo Alzheimer posible � Curso atípico: el inicio del trastorno ha sido abrupto o no hay suficiente información para determinar el deterioro progresivo o � Presentación mixta: hay concomitantemente patología cerebrovascular relevante, clínica de Demencia por cuerpos de Lewy o evidencia de otro trastorno que podría causar el trastorno cognitivo.

Clínica Lo importante es detectar los CAMBIOS cognitivos, conductuales y funcionales. La presentación es insidiosa y progresiva.

Clínica n Dificultad para adquirir nueva información: n conversaciones o preguntas reiterativas n perder pertenencias n olvidar eventos o citas n perderse en lugares conocidos.

Clínica n Dificultad para razonar o realizar tareas complejas, pobreza del juicio: n dificultad para entender situaciones riesgosas n dificultad para administrar el dinero n dificultad para tomar decisiones n incapacidad para planear actividades complejas o secuenciales.

Clínica n Alteración de habilidades visuoespaciales: n incapacidad para reconocer caras u objetos conocidos n dificultad para encontrar objetos ubicados a simple vista n dificultad para utilizar elementos simples o de orientar correctamente la ropa en el cuerpo.

Clínica n Alteraciones del lenguaje (hablado, leído o escrito): n dificultad para recordar palabras de uso frecuente n errores en el discurso hablado o escrito

Apatía La Apatía es uno de los síntomas más frecuentes , más subdiagnosticado y menos tratados en los pacientes con Demencia. Presente en hasta el 80% de los pacientes con Demencia tipo Alzheimer. Marin (1991) ha propuesto que la apatía sea considerada un síndrome psiquiátrico independiente caracterizado por un déficit en las conductas dirigidas a metas que se manifiestan simultáneamente en aspectos cognitivos y emocionales de estas. La apatía se caracteriza por la pérdida de iniciativa y motivación para participar en actividades, retracción social e indiferencia afectiva.

Depresión-ansiedad Debido a la dificultad para procesar la información de carácter emocional que perciben del ambiente los pacientes con demencia pueden dar respuestas inadecuadas y desproporcionadas. Dada esta capacidad alterada en la expresión de los afectos, la ansiedad es un fenómeno muy frecuente. También es altamente frecuente la presencia de síntomas depresivos. Suele predominar la pérdida de la capacidad de disfrutar o sentir placer, la irritabilidad, la agitación y ansiedad sin marcada evidencia de ideas de culpa o suicidas.

Agresividad - agitación n Se define como la actividad verbal, vocal o motora inapropiada no explicadas por necesidades evidentes al observador. Alteraciones conductuales interrelacionadas en vez de un concepto unificado (Cohen-Mansfield y Billig, 1986). Se manifiesta en tres variantes: física agresiva física no agresiva verbal agitada Se puede presentar en un 20% de los pacientes ambulatorios y hasta en un 40 -60% de los pacientes en general. La presencia de este síntoma es un importante predictor de sobrecarga del cuidador e institucionalización del paciente.

Insomnio Los trastornos del sueño son altamente prevalentes en los gerontes y afectan hasta un 35% de los pacientes con demencia. El insomnio se define como una queja de una alteración del sueño en la presencia de una adecuada oportunidad y circunstancia para dormir. Esta queja puede consistir en la dificultad para iniciar o mantener el sueño, despertar temprano o descanso no reparador o de mala calidad. Debe tener un efecto negativo en la funcionalidad diurna.

Alucinaciones y delirios La aparición de estos síntomas son marcadores de severidad del cuadro y se agravan con el avance de la enfermedad. Son frecuentes en la Demencia tipo Alzheimer. Las ideas delirantes suelen ser de perjuicio y poco sistematizadas . Las más frecuentes se relacionan con robos, sustitución de personas, persecución, presencia de intrusos en la casa, abandono por parte de la familia e hipocondríacas. La alucinaciones son predominantemente visuales y complejas como el ver personas conocidas o no conocidas muchas veces con un contexto de hostilidad. Es difícil distinguirlas a veces de falsos reconocimientos o confusiones. En forma menos frecuente pueden ser auditivas, cenestésicas

Estudios complementarios

Laboratorio de rutina 1. 2. 3. 4. 5. 6. 7. 8. 9. Hemograma Ionograma Glucemia Urea y Creatinina Eritrosedimentación Hepatograma y Perfil lipídico Vitamina B 12 y ác. Fólico TSH VDRL (y HIV) Objetivo: descartar otra causa reversible o de riesgo mediato
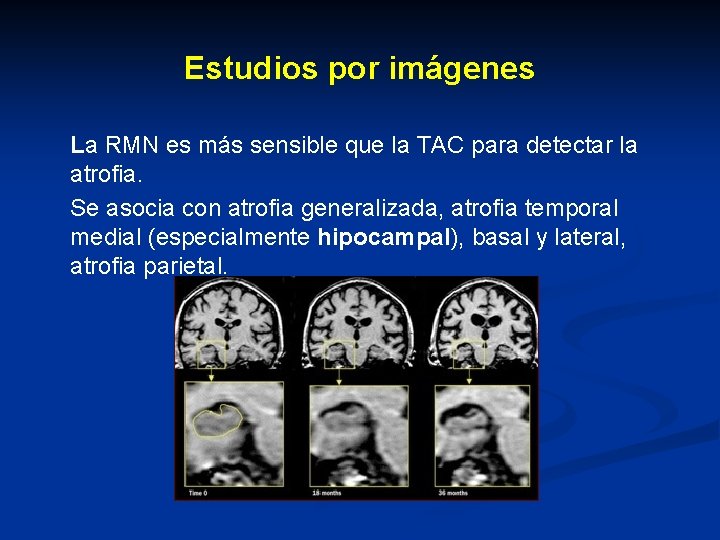
Estudios por imágenes La RMN es más sensible que la TAC para detectar la atrofia. Se asocia con atrofia generalizada, atrofia temporal medial (especialmente hipocampal), basal y lateral, atrofia parietal.

Test de screening cognitivo § Mini Mental State Examination (Folstein, 1975): Es sin duda el más utilizado y validado. Falla sin embargo en la detección de la demencia en sus estadio iniciales. § ORIENTACIÓN TEMPORAL Y ESPACIAL § REPETICIÓN Y RECUERDO DE 3 PALABRAS § CÁLCULO Y DELETREO INVERSO § DENOMINACIÓN DE 2 DIBUJOS § COMPRENSIÓN DE 2 ORDENES (de 1 y 3 comandos) 10/30 ORIENTACIÓN ATENCIÓN MEMORIA 8/30 3/30 LENGUAJE 8/30 TOTAL: 30 PUNTOS § REPETICIÓN DE UNA FRASE § ESCRITURA DE UNA ORACIÓN § COPIA DE PENTÁGONOS SUPERPUESTOS F. VISUOESPACIALES 1/30 ¿FUNCIONES EJECUTIVAS?

Test de Screening cognitivo Tiempo de Administración: Menos de un minuto § Memoria a largo Plazo § Procesamiento Auditivo § Planificación y Estrategia § Memoria Visual § Funciones Visuoespaciales § Programación motora § Conocimiento Numérico § Pensamiento Abstracto § Concentración § Tolerancia a la frustración §Control inhibitorio § Presencia de heminegligencia Espacial

Test de Screening cognitivo ADDENBROOKE`S COGNITIVE EXAMINATION REVISED (ACE-R) §Puntaje Total: 100 § Duración: 15 – 20 minutos § No varía demasiado con respecto al sexo y edad § No requiere de herramientas complejas para su evaluación § Incluye al MMSE §Incluye el test del reloj § Evalúa: § Orientación § Atención § Memoria § Fluencia Verbal § Lenguaje § F. Visuoespaciales ¿FUNCIONES EJECUTIVAS?

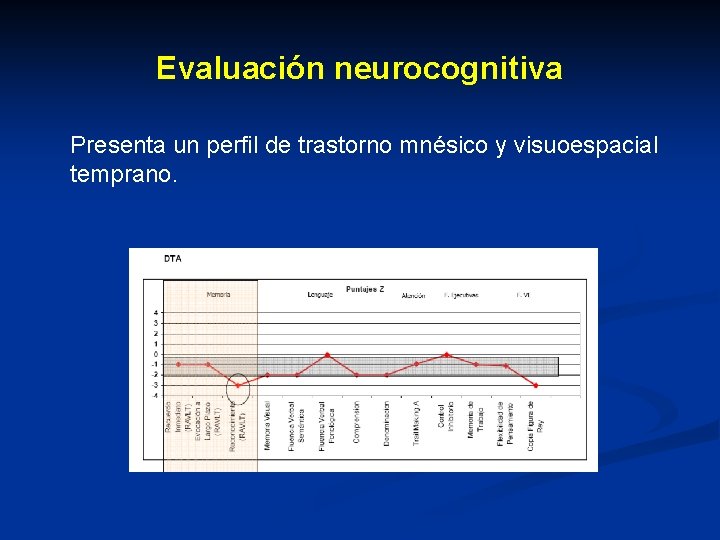
Evaluación neurocognitiva Presenta un perfil de trastorno mnésico y visuoespacial temprano.

Otros estudios complementarios n PET 18 -Flúor-Desoxi-Glucosa (18 FDG): captación reducida del trazador en región temporoparietal. n PET-Compuesto Pittsburgh B o Florbetapir F-18: detecta depósitos de Beta-Amiloide in vivo.

¿De que sirve retrasar la enfermedad? n Enfermedad de Alzheimer Fisiopatologica: AD-P 10 -20 años n Clinica: AD-C n Si se retrasara 5 años el inicio de los síntomas se reduciría a la mitad el número de pacientes proyectados para el 2050

Drogas aprobadas por la FDA n Donepecilo (1997) en estadios leve a moderado n Rivastigmina (2000) en estadios leve a moderado n Galantamina (2001) en estadios leve a moderado n Memantina (2004) en estadios moderado a severo

¿Qué tratamos? El tratamiento de la Enfermedad de Alzheimer ha estado principalmente orientado a corregir la disrupción de la neurotransmisión. Dos neurotransmisores, la acetilcolina y el glutamato, están relacionados con la función de memoria y aprendizaje y han sido objeto de intervención farmacológica. El tratamiento actual minimiza el impacto y evolución de los síntomas de la enfermedad pero no modifica su desarrollo.
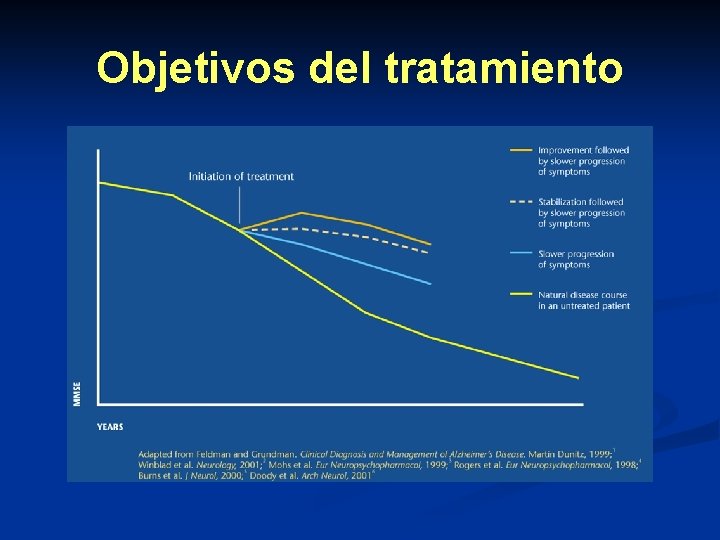
Objetivos del tratamiento
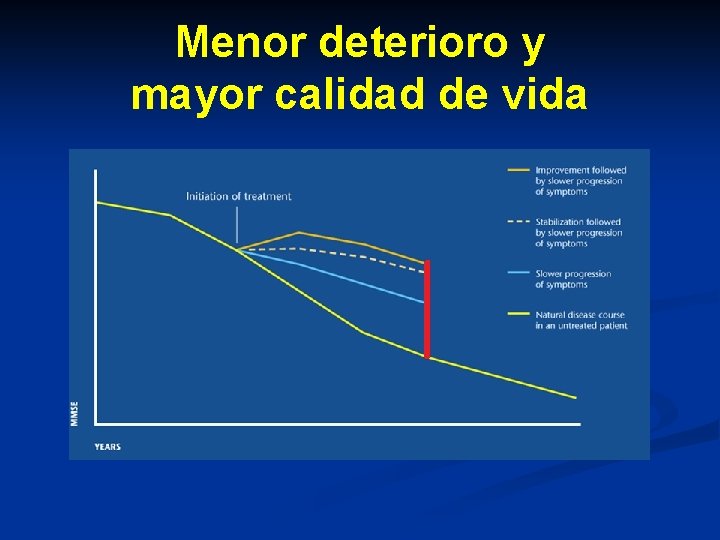
Menor deterioro y mayor calidad de vida
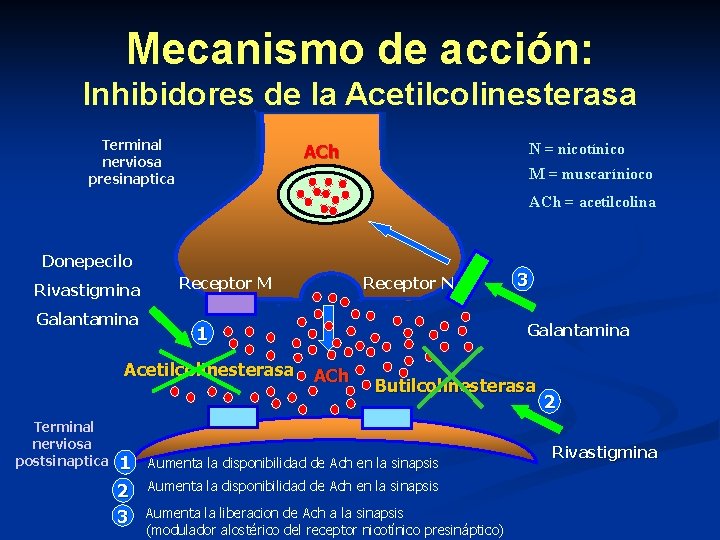
Mecanismo de acción: Inhibidores de la Acetilcolinesterasa Terminal nerviosa presinaptica N = nicotínico ACh M = muscarínioco ACh = acetilcolina Donepecilo Rivastigmina Galantamina Receptor M 3 Galantamina 1 Acetilcolinesterasa Terminal nerviosa postsinaptica Receptor N R ACh Butilcolinesterasa 1 Aumenta la disponibilidad de Ach en la sinapsis 2 3 Aumenta la disponibilidad de Ach en la sinapsis Aumenta la liberacion de Ach a la sinapsis (modulador alostérico del receptor nicotínico presináptico) 2 Rivastigmina

Costo-beneficio Beneficio n Leve a moderado sobre cognición n Dosis dependiente n Reproducible en los diferentes estudios n n NNT 7 (para estabilización o mejoría) NNH 12 (para que un paciente experimente un EA adicional)

Precauciones n Se recomienda precaución cuando se utilicen en pacientes con síndrome del nodo sinusal o trastornos de la conducción (bloqueo sinoauricular o bloqueo aurículoventricular) n Puede provocar un aumento en las secreciones gástricas ácidas. Debe tenerse precaución en el tratamiento de pacientes con úlceras gástrica o duodenal activas o en pacientes predispuestos a estas enfermedades.
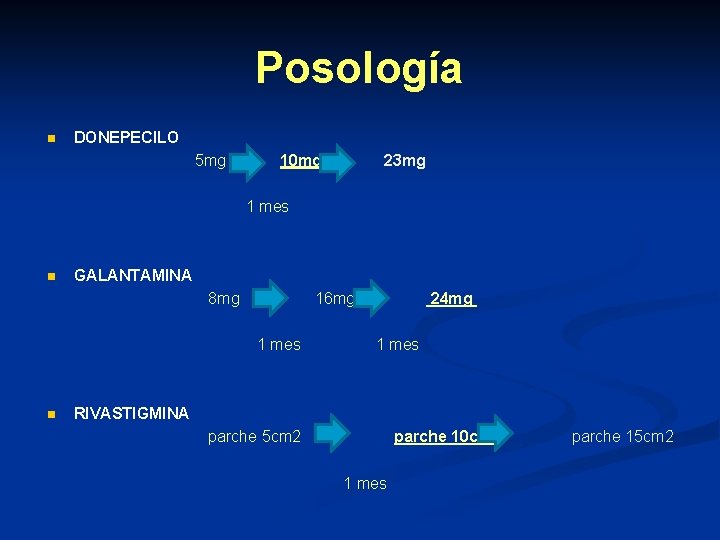
Posología DONEPECILO 5 mg 10 mg 1 mes n n 23 mg GALANTAMINA 8 mg 16 mg 24 mg 1 mes n RIVASTIGMINA parche 5 cm 2 parche 10 cm 2 1 mes parche 15 cm 2

Efectos adversos Más frecuentes n n n Náuseas Vómitos Diarrea n Calambres musculares Pérdida del apetito/peso Fatiga o cansancio excesivo n Enrojecimiento, descamación o picazón en la piel (parches) n n

Reacciones dermatológicas Humectantes Corticoides Antishistamínicos Discontinuar

Excitotoxicidad por glutamato Se produce liberación sostenida de glutamato en baja concentración y el Mg+ es liberado del receptor NMDA. El influjo continuo de Ca 2+ a través del receptor produce concentraciones muy elevadas

Mecanismo de acción: Memantina

Memantina Contraindicaciones n Pacientes con hipersensibilidad conocida a la droga o a alguno de los excipientes, embarazo o lactancia, cuadros confusionales. Puede utilizarse en insuficiencia renal y hepática leve a moderada. En insuficiencia renal severa debe ajustarse la dosis y en la insuficiencia hepática severa debe utilizarse con cuidado.
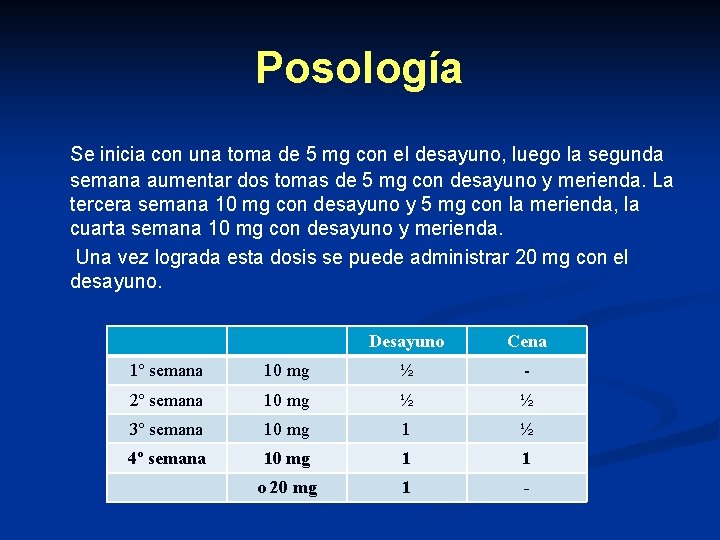
Posología Se inicia con una toma de 5 mg con el desayuno, luego la segunda semana aumentar dos tomas de 5 mg con desayuno y merienda. La tercera semana 10 mg con desayuno y 5 mg con la merienda, la cuarta semana 10 mg con desayuno y merienda. Una vez lograda esta dosis se puede administrar 20 mg con el desayuno. Desayuno Cena 1º semana 10 mg ½ - 2º semana 10 mg ½ ½ 3º semana 10 mg 1 ½ 4º semana 10 mg 1 1 o 20 mg 1 -

Efectos adversos Mareo/Vértigo n Confusión n Dolor de cabeza n Estreñimiento n Somnolencia n Hipertensión n


Combinación


Estimulación cognitiva

Actividad física

Control de factores de riesgo vascular
Nutrición

Actividad social/recreativa

Terapia ocupacional

Musicoterapia
Futuros tratamientos

Cuidadores n Consecuencias § § n Sobrecarga del cuidador Población de riesgo (parejas) ¿Qué debemos hacer? § § Educación Contensión
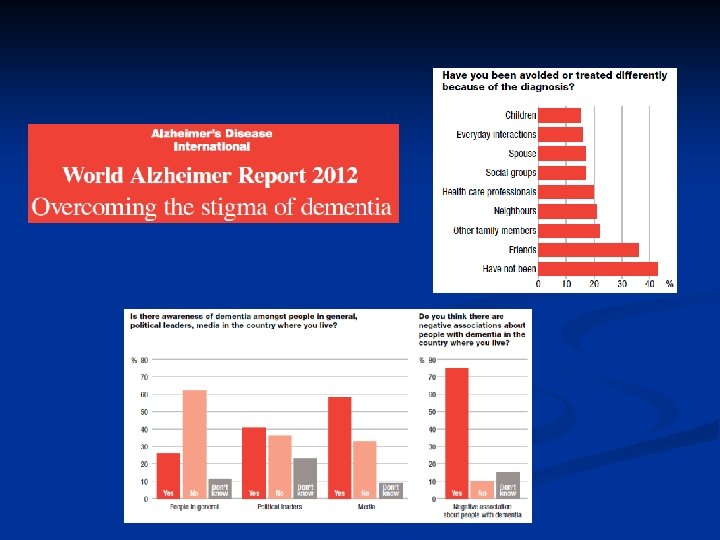
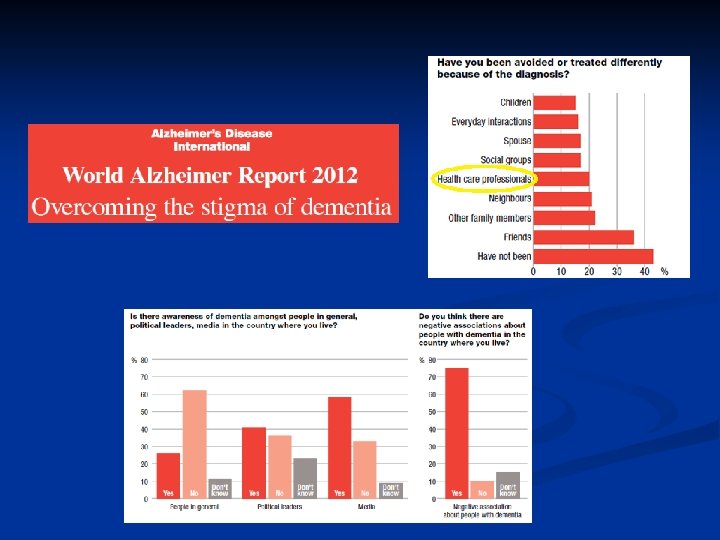

Muchas Gracias prichly@ineco. org. ar @Pablo. Richly
- Slides: 75