De laatste dagen Rinel M van Beest kaderhuisarts

De laatste dagen Rinel M. van Beest, kaderhuisarts en consultent Palliatieve Zorg.

Leerdoel Door verbreding van kennis rond het overlijden zal men patiënten en hun naasten beter kunnen ondersteunen. Waarbij de wens van de patiënt altijd centraal staat!

Programma *Inleiding. *Wat is een goede dood? *De laatste dagen.

Mindmappen *wat roept dit thema bij je op? *ervaren knelpunten? *eigen leerdoelen? Inventariseren casuïstiek.

Wat is een goede dood?

Wat is voor jou een goede dood? Visualiseren of tekenen.

Professionals: Adequate symptoombestrijding Geen onrust, maar vredig Familie is betrokken Thuis Volledige openheid en acceptatie van de dood

Patiënten: Sterven in je slaap Plotseling Rustig Met waardigheid Zonder pijn “Och dokter, ik hoop dat ik morgenochtend dood wakker wordt”

Professionals en patiënten leggen dus niet altijd dezelfde accenten als ze spreken over een goede dood!

• Weten dat het einde nabij is • Weten wat men kan verwachten • Controle hebben over wat er gebeurt en over symptomen m. n. pijn • Waardigheid en privacy zijn gewaarborgd • Keuze hebben in plaats van overlijden en wie aanwezig zijn • Toegang hebben tot spirituele en emotionele steun • Tijd hebben om afscheid te nemen En vooral: Mogen gaan wanneer de tijd daar is

Leerpunt Als je naast de patiënt durft te gaan staan, zonder je professionaliteit te verliezen en de patiënt zijn autonomie laat behouden, het je lukt je eigen emoties te onderkennen en die van de patiënt en zijn naasten, kan alles besproken kan worden.

I am not afraid of death, I just don't want to be there when it happens.

(H)Erkennen van de stervensfase

Valentine Godé-Darel (Ferdinand Hodler, 1912)



Tekenen van de laatste dagen: • • De patiënt wordt bedlegerig Drinkt alleen nog kleine beetjes Sluimert wat (soporeus) De ademhaling wordt oppervlakkig en stokt soms

Kenmerken van de naderende dood Snelle pols Insufficiënte circulatie Ledematen koud/warm Onvermogen om te drinken Afname urine productie Spitse neus “facies hippocratica”

Symptomen in laatste levensfase Laatste week Laatste 48 uur (Klinkenberg, 2004) • Vermoeidheid • Kortademigheid • Pijn • Verwardheid • Angst/onrust • Depressie • Misselijkheid/braken 11/5/2020 83% 50% 48% 36% 31% 28% 25% (Lichter and Hunt, 1990) • Urine-incontinentie • Kortademigheid • Pijn • Onrust • Reutelen • Transpireren • Misselijkheid/braken 53% 22% 52% 42% 50% 14% 21
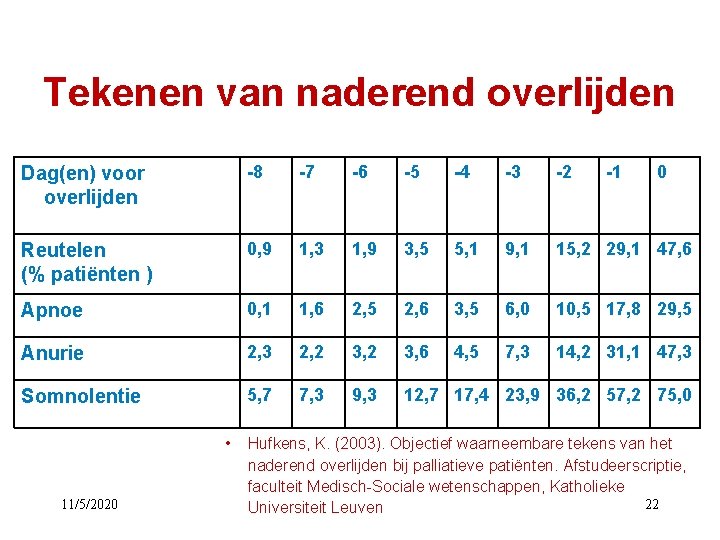
Tekenen van naderend overlijden Dag(en) voor overlijden -8 -7 -6 -5 -4 -3 -2 Reutelen (% patiënten ) 0, 9 1, 3 1, 9 3, 5 5, 1 9, 1 15, 2 29, 1 47, 6 Apnoe 0, 1 1, 6 2, 5 2, 6 3, 5 6, 0 10, 5 17, 8 29, 5 Anurie 2, 3 2, 2 3, 6 4, 5 7, 3 14, 2 31, 1 47, 3 Somnolentie 5, 7 7, 3 9, 3 12, 7 17, 4 23, 9 36, 2 57, 2 75, 0 11/5/2020 -1 0 • Hufkens, K. (2003). Objectief waarneembare tekens van het naderend overlijden bij palliatieve patiënten. Afstudeerscriptie, faculteit Medisch-Sociale wetenschappen, Katholieke 22 Universiteit Leuven

Vaak voorkomende verschijnselen in de stervensfase • Pijn • Benauwdheid/ reutelen/ onregelmatige ademhaling • Onrust/ verwardheid/ friemelen

Pijn • Bij helft van patiënten in stervensfase ontstaat pijn van recente oorzaak: decubitus, darmkrampen door morfine, dwarslaesie • Moeilijke/onmogelijke diagnostiek • Effect van bestaande medicatie minder door: - Niet meer kunnen slikken - Verminderde absorptie van geneesmiddelen • Kans op bijwerkingen bestaande medicatie toegenomen door veranderd metabolisme

Dyspnoe • Toegenomen ademfrequentie: oppervlakkig en snel, soms happen naar lucht • Grijs/grauwe kleur (ontbreekt bij anaemie) • Angst en onrust • Taai slijm • Acute dyspnoe bij longbloeding

Reutelen • Luidruchtige ademhaling door slijm in luchtwegen • Naasten associëren doordringende geluid met (adem)nood • Belangrijk teken van naderend overlijden Benadering: – Positioneren patiënt (wisselligging, zijligging) – Informeren en begeleiden naasten

Spierschokken • Kenmerk van terminale patiënt met multi-orgaanfalen – nier- en leverinsufficiëntie – hyponatriaemie • Bijwerking van: – opioïden -> verlaging dosis of opioïdrotatie – metoclopramide – neuroleptica • Treedt ook op bij hersentumoren (convulsies)

Droge mond • Goede mondverzorging! • Regelmatig bevochtigen van slijmvliezen • Xialine, Oral Balance • Vocht toediening is meestal niet meer rationeel of mogelijk • Uitleg aan familie

Angst Verkennen en bespreekbaar maken van angst is een essentieel onderdeel van de behandeling en de begeleiding in de stervensfase: Angst voor pijn of andere symptomen voor controleverlies voor het niet kunnen voltooien van levenstaken voor het sterven voor de dood om anderen tot last te zijn om gescheiden te worden van gezin, familie, vrienden

Terminale onrust • Mogelijke, soms te behandelen, oorzaken: – – – – Metabole stoornissen Infectie / sepsis Medicatie Urineretentie Defecatie aandrang Onthouding alcohol/nicotine Angst • Belangrijke reden voor palliatieve sedatie

Terminale onrust • Oorzaak wegnemen indien mogelijk • Adviezen over rustige omgeving • Medicamenteuze interventie: -Haloperidol (0, 5 -2 mg sc, tot max. 10 mg sc) -Diazepam (5 -10 mg) / Midazolam (5 mg sc) • Bij ontwenningsverschijnselen: nicotinepleister • Bij niet te behandelen, zeer onrustig delier: overweeg sedatie • Begeleiding van familie

Jouw “Worst case scenario” ?

Actief beleid. 1. Het moet helder zijn voor alle betrokkenen, maar bovenal voor de patiënt, dat het overlijden nabij is. 2. “Alle neuzen dezelfde kant op”: de patiënt moet geen tegenstrijdige boodschappen krijgen/ er moeten geen tegenstrijdige maatregelen genomen worden 3. Alles gericht op comfort.

Actief beleid door: 1. Heldere communicatie met patiënt en naasten 2. Ruimte voor emoties. 3. Ruimte voor zingevingvragen. 4. Adequate symptoombestrijding. 5. Alleen de “hoog nodige” zorg. 6. Creëren van rust.

E PS

- Slides: 36