Dal libro METODOLOGIA DELLA RICERCA INFERMIERISTICA E RISCHIO

Dal libro METODOLOGIA DELLA RICERCA INFERMIERISTICA E RISCHIO CLINICO Di Banfi-Magon-Maniaci-Vinci Piccin Editore

Categorie generali Errore di Commissione Errori dovuti all’esecuzione di atti medici od assistenziali non dovuti o praticati in modo scorretto Errore di Omissione Errori dovuti alla mancata esecuzione d’atti medici od assistenziali ritenuti, in base alle conoscenze e all’esperienza professionale, necessari per la cura del paziente

Categorie per tipo di errore Errore Umano (attivi o latenti) Slips Lapses Mistakes Violazioni Deviazioni da procedure standard o regole operative sicure, Errori Organizzativi Errori dovuti all’organizzazione del lavoro, alla pianificazione della gestione delle emergenze, alla disponibilità ed accessibilità d’apparecchiature sanitarie e/o di supporto

Categorie specifiche Errore nell’uso dei Farmaci Errori Errori di di di prescrizione preparazione trascrizione distribuzione somministrazione monitoraggio

Errore Chirurgico Corpi estranei nel focolaio chirurgico Intervento su parte o lato del corpo sbagliata Esecuzione chirurgica impropria Chirurgia non necessaria Gestione non corretta del paziente chirurgico Errore nell’uso di apparecchiature Malfunzionamento dovuto a problemi tecnici di fabbricazione (non causati dall’utilizzatore) Malfunzionamento dovuto all’utilizzatore (manutenzione, impostazione, altri errori d’uso) Uso in condizioni non appropriate Manutenzione inadeguata Pulizia non corretta Utilizzo oltre i limiti di durata previsti

Esami o Procedure Diagnostiche Non eseguite Programmate ma non eseguite Eseguite in modo inadeguato o scorretto Eseguite appropriatamente ma su pazienti sbagliati Non appropriate Errori nella Tempistica Ritardo nel trattamento farmacologico Ritardo nell’esecuzione dell’intervento chirurgico Ritardo nella diagnosi Altri ritardi organizzativi/gestionali/logistici

Metodi per l’analisi del rischio La prevenzione degli incidenti non può guardare solo all’abilità e all’addestramento degli operatori umani, ma deve coinvolgere anche l’intera progettazione del sistema. Fino ad oggi tutti gli sforzi per ridurre gli errori sono stati concentrati sugli errori attivi, ovvero gli errori materiali compiuti dal personale medico ed infermieristico, ma ultimamente si è posto in evidenza che anche gli errori latenti, di origine organizzativa, hanno un ruolo importante. La sicurezza del paziente deriva quindi dalla capacità di progettare e gestire organizzazioni in grado sia di ridurre la probabilità che si verifichino errori (prevenzione), sia di recuperare e contenere gli effetti degli errori che comunque si verificano (protezione).

La metodologia di Risk Management di cui si può disporre si avvale di due tipologie di analisi: una di tipo reattivo e l’altra di tipo proattivo. L’analisi reattiva prevede lo studio a posteriori degli incidenti ed è mirata ad individuare le cause che hanno permesso il loro verificarsi. L’analisi dell’incidente viene condotta a ritroso rispetto alla sequenza temporale che lo ha generato, per avere una ricostruzione che individui dagli errori attivi i fattori di rischio sul posto di lavoro e in conclusione le cause profonde, organizzative che lo hanno generato. L’analisi proattiva mira invece ad individuare ed eliminare le criticità del sistema prima che l’incidente si verifichi, ed è basata sull’analisi dei processi che costituiscono l’attività, individuandone i punti critici con l’obiettivo di progettare sistemi sicuri [Reason, 2002].

Analisi reattiva Gli approcci più utilizzati comprendono: 1. 2. 3. 4. 5. Incident reporting Utilizzo dei dati amministrativi ed informativi Indizi Review Root Causes Analysis

1. Incident reporting E’ la raccolta volontaria di schede anonime per la segnalazione di eventi avversi, errori o possibili errori. Le informazioni che si possono raccogliere riguardano: - il luogo di accadimento, - le persone coinvolte, - chi ha individuato l’evento, - le prestazioni fornite al momento dell’errore (urgenti, programmate), - la gravità dell’evento. Per quanto riguarda l’ultima voce, si suddividono gli eventi in: grave (causa morte o danni ed invalidità permanente all’interessato); medio (comporta una invalidità temporanea con cospicuo aumento dei giorni di degenza); lieve (provoca solo disturbi temporanei e limitati).

È importante segnalare non solo gli eventi avversi, incidenti avvenuti, ma anche e soprattutto i near misses, in quanto: sono numericamente più significativi degli eventi avversi, consentono di raccogliere più informazioni; non c’è coinvolgimento emotivo, si può imparare più efficacemente dal potenziale errore; è più facile tenere anonimi i dati delle segnalazioni, fatto che incoraggia il reporting; sono lezioni gratuite, a differenza degli incidenti che hanno un alto costo in termini umani ed economici; quanto maggiore è la proporzione di incidenti minori riportata, tanto meglio funzionerà il sistema di segnalazione; possono essere presi come “barometro” di rischi più seri; consentono di imparare prima che avvengano incidenti più gravi
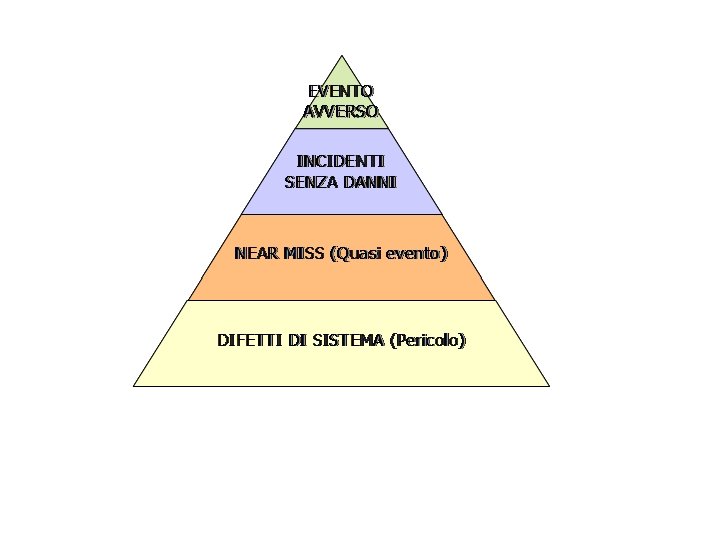

La proporzione di Heinrich ipotizza che per ogni denuncia vi sia il seguente rapporto di eventi avversi

A tal proposito sono state proposte una serie di raccomandazioni per un sistema di incident reporting efficace [Leape, 2002]: non punitivo (chi segnala è esente da ritorsioni o punizioni da parte di altri); confidenziale (l’identità del paziente, di chi segnala e dell’istituzione non vengono mai rivelate a terzi); indipendente (il programma non dipende da alcuna autorità con potere di punire chi segnala o l’organizzazione interessata); analisi da parte di esperti (le segnalazioni sono valutate da esperti allenati a riconoscere le cause sistemiche); tempestivo (le segnalazioni sono valutate tempestivamente e le raccomandazioni sono rapidamente diffuse a quelli che devono conoscerle); orientato al sistema (le raccomandazioni hanno come obiettivo cambiamenti nei sistemi, processi o prodotti, piuttosto che le prestazioni individuali); sensibili al rispondere (l’agenzia che riceve le segnalazioni è in grado di diffondere le raccomandazioni e le organizzazioni che vi partecipano sono d’accordo nell’applicarle quando ciò sia possibile).

L’incident reporting è la modalità di raccolta di segnalazioni in modo strutturato su eventi per: costruire una banca dati base d’analisi predisporre strategie individuare azioni correttive migliorare per prevenire la ricaduta

Utilizzo dei dati amministrativi ed informativi I vantaggi nell’utilizzo dei database amministrativi sono: l’immediata accessibilità il costo aggiuntivo trascurabile per recuperare le informazioni d’interesse l’esaustività del contenuto la facilità nell’identificare le popolazioni d’interesse

Negli USA l’Agency for Healthcare Research and Quality ha sviluppato un sistema di indicatori di qualità dell’assistenza e, tra questi, gli indicatori di complicanze del ricovero. È stato predisposto un software basato su algoritmi in grado di catturare i codici delle diagnosi principali e secondarie e delle procedure, presenti nella Scheda di Dimissione Ospedaliera, che individuano i casi ad elevata probabilità di aver sviluppato complicanze e/o eventi in qualche misura correlati a problemi di qualità di assistenza. Questi metodi sono proposti come strumenti di screening per evidenziare eventuali problemi da affrontare in modo specifico

Oltre ai dati delle SDO, le fonti informative finora utilizzate nei programmi aziendali di gestione del rischio clinico sono state molteplici. Alcune hanno carattere d’obbligatorietà, ad esempio: prestazioni ambulatoriali di pronto soccorso sistema informativo per l’area psichiatrica farmaci forniti dall’ospedale endoprotesi attività gestionali delle ASL e delle Aziende Ospedaliere rilevazione ISTAT

Dalle banche dati presenti nelle Aziende sanitarie, alcuni flussi possono essere utilizzati come base informativa utile al monitoraggio della qualità dell’assistenza sanitaria; alcuni di questi flussi sono infatti normati e pertanto vengono puntualmente registrati: Mortalità intraospedaliera. Mortalità perinatale. Eventi materno-infantili. Complicanze intraospedaliere. Eventi intraoperatori. Prestazioni rianimatorie in condizioni di emergenza. Segnalazione guasti alle apparecchiature elettromedicali. Reclami. Responsabilità civile. Rilevazione dei casi di malattie infettive.

Gli indizi Alcuni indizi (triggers) nelle cartelle e documentazione cliniche mettono in evidenza dove eventualmente si è verificato un errore. La ricerca d’indizi prevede l’analisi della documentazione e la segnalazione di tutti i casi dove si presentano alcune condizioni definite a priori: uso d’antidoti alterazioni bioumorali dosaggi ematici di farmaci segnalazioni cliniche esami di laboratorio

Le Review Gli studi sugli errori in medicina utilizzano tutti la metodologia della revisione della documentazione sanitaria. Nell’ambito delle review, un approccio molto seguito per individuare gli errori in medicina è quello della revisione della documentazione clinica a due stadi da parte di esperti. Le fasi di questo approccio sono: individuazione del campione statistico più idoneo a rappresentare la popolazione di riferimento; scelta random delle cartelle cliniche basate sui criteri e sulle numerosità definita dal campione statistico; prima revisione delle cartelle da parte di due infermieri che procedono ad una prima lettura utilizzando diciotto indicatori che sono rilevati e successiva segnalazione della presenza di un evento avverso; le cartelle che sono state individuate dai due infermieri, con almeno uno degli indicatori, vengono revisionate da due medici che devono valutare la presenza di un evento avverso e giudicare la sua eventuale prevedibilità.

Root Causes Analysis (RCA) Le RCA sono analisi che, a partire dagli errori riscontrati in un sistema, ne ricercano le cause attraverso un metodo induttivo che procede in profondità mediante domande che esplorano il “perché” di ogni azione e di ogni sua possibile deviazione. L’obiettivo è quello di individuare i fattori che hanno contribuito o causato il determinarsi dell’incidente o del near miss, cercando di risalire fino alle cause più lontane: le cause-radice. Le cause individuate vengono organizzate in categorie, ad es. mediante diagrammi causa-effetto che mostrano le interazioni esistenti.

Le RCA si focalizzano prima sul sistema e sui processi e successivamente sulla performance personale. È importante sottolineare come ad ogni errore umano siano sempre associate delle cause che nascono da problemi del posto di lavoro e/o carenze nell’organizzazione del sistema. L’analisi delle cause deve determinare i fattori umani direttamente associati all’incidente, all’evento sentinella o eventi avversi. Per le RCA è essenziale che l’intervento sia focalizzato sulla causa piuttosto che sul problema, in quanto agire sul problema e non sulla causa è probabilmente inefficace

Le tecniche possibili con cui condurre una RCA sono: a. b. c. diagramma a spina di pesce; i 5 perché; la mappa dei processi.

Diagramma a spina di pesce A seguito della individuazione di un evento, vengono dettagliate in sequenza le cause primarie, che hanno determinato l’occorrenza dell’evento stesso, dalle secondarie e terziarie, che vi concorrono, fino alla scomposizione analitica del processo. Questo tipo di analisi si presta alla valutazione di eventi in cui è possibile definire la sequenza sia in ordine temporale che organizzativo

I 5 perché E’ una tecnica usata per favorire un approfondimento di pensiero che vada oltre la prima causa ovvia e aiuti a definire il problema e la situazione da sottoporre ad analisi. La sequenza dei 5 perché favorisce le risposte da parte del gruppo. La serie dei perché termina quando il gruppo che analizza il caso si ritiene soddisfatto

La mappa dei processi L’analisi per mappa è molto strutturata ed è utile in casi complessi in cui interagiscono molte variabili ed organizzazioni di tipo trasversale. L’analisi delle cause profonde è un processo per identificare i fattori di base o causali che si nascondono dietro il verificarsi di un evento avverso grave.

Le tre fasi della mappa dei processi sono: Che cosa è successo? (descrizione dei dettagli dell’evento). Perché è successo? Quali sono i fattori più direttamente collegati all’evento? (diagramma di flusso del processo; fattori umani rilevanti nella determinazione dell’esito; fattori legati alla strumentazione; fattori ambientali ed esterni). Perché è successo? Quali sistemi e processi sono alla base dei fattori più direttamente collegati all’evento? (risorse umane, personale sanitario; gestione dell’informazione; gestione delle condizioni ambientali; dirigenza, leadership, cultura condivisa; promozione della comunicazione; comunicazione chiara delle priorità; fattori non controllabili da cui proteggersi).

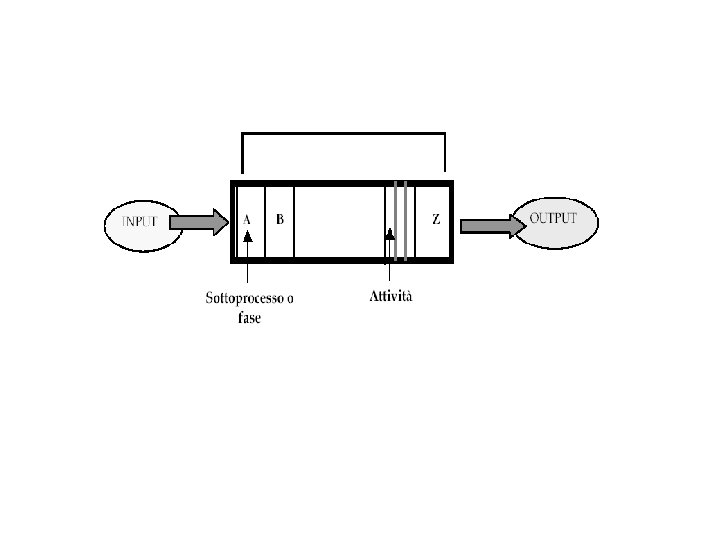
Analisi proattiva Alla base di questo strumento risiede l’idea che sia possibile prevenire gli errori. Le metodologie di analisi di tipo proattivo, sia di tipo qualitativo che quantitativo, vanno ad analizzare il processo nelle sue fasi, al fine di individuare le criticità di sistema ed i possibili ambiti di errore umano, per porvi un tempestivo rimedio. Il processo viene scomposto in macroattività a loro volta analizzate in base a tutti i singoli compiti che devono essere portati a termine affinché l’attività sia conclusa con successo. Per ogni singolo compito si cerca di individuare gli errori che si possono verificare durante l’esecuzione, le cosiddette modalità di errore, che vengono valutate quantitativamente al fine di identificare il rischio associato ad ognuna.

Fase 1: Analisi dei processi e delle attività. Descrizione sistematica dello svolgimento delle principali attività dei processi di cura. Fase 2: Identificazione delle situazioni pericolose e dei modi di errore possibili. Analisi delle singole attività. Identificazione delle situazioni pericolose fonte di possibili errori. Identificazione dei modi di errore associati a ciascuna situazione pericolosa

Fase 3: Stima della probabilità di occorrenza dell’errore e della gravità del danno. La stima può essere quantitativa, ricorrendo a metodi statistici di letteratura, o qualitativa, attraverso le valutazioni del personale di reparto. I dati possono essere raccolti con l’ausilio di una tabella di sintesi in cui si riporta il codice e la descrizione dell’attività, , il codice e la descrizione dei possibili modi di errore, il livello di probabilità, severità del danno, rilevabilità dell’errore e del rischio corrispondente. Fase 4: Valutazione del grado di accettabilità del rischio. Collocazione delle stime all’interno di una matrice di rischio per determinare il grado di priorità di intervento sui singoli modi di errore, ma anche su specifiche situazioni pericolose.

Le varie fasi dell’analisi di processo vengono condotte con diversi strumenti, adattati da diverse realtà al di fuori dell’ambiente sanitario. In particolare riveste una importanza primaria in questo campo la metodologia FMEA/FMECA. Questa tecnica, utilizzata da oltre 30 anni in settori industriali quali l’automobilistico, l’aviazione, il nucleare, ecc. e stata recentemente proposta dalla Joint Commission (Standard LD 5. 2 – Manuale per l’accreditamento 2001) alle organizzazioni sanitarie quale strumento per la prevenzione dei rischi.

La FMEA (Failure Mode and Effect Analysis) è un’analisi di tipo qualitativo intesa a definire quello che potrebbe succedere (il modo di guasto/errore) se si verificasse un difetto, una omissione, un errore; la FMECA (Failure Mode and Critical Effect Analysis) aggiunge un percorso di tipo quantitativo orientato all’assunzione di decisioni operative coerenti.

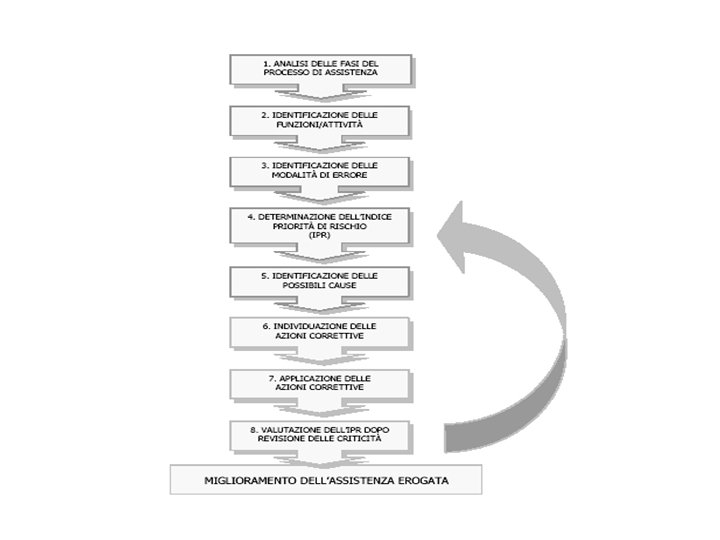
In sintesi le fasi metodologiche della FMEA sono: identificazione dell’oggetto di analisi (prodotto/servizio, processo, ovvero parti o componenti degli stessi) attraverso ricorso a gruppi multidisciplinari identificazione/descrizione delle attività a esso connesse identificazione delle modalità di guasto/errore; analisi e determinazione dell’indice di priorità del rischio identificazione delle azioni (preventive/migliorative/correttive) e delle misure per i risultati attesi.

La FMEA-FMECA è quindi una tecnica previsionale, non di problem solving; può tuttavia essere applicata anche a posteriori su un prodotto e su un processo di lavoro, soprattutto se non lo si è fatto preventivamente, per evidenziarne punti critici e classificarli per priorità prima di intervenire con gli strumenti del miglioramento continuo. Può inoltre essere ripetuta per sottolineare cambiamenti nelle valutazioni per effetto delle modifiche delle conoscenze teoriche o dell’esperienza del prodotto/servizio.

L’obiettivo è abbassare il rischio di difetti/errori in un bene o in un servizio per effetto di operazioni o attività mal eseguite o non eseguite nel corso del processo di produzione/erogazione. L’analisi prende in considerazione preventivamente tutti i possibili errori di esecuzione del processo e permette così di inserire prove e controlli, sviluppare procedure, predisporre contromisure quali istruzioni per l’uso o gestione dei reclami. I supporti a tale analisi sono la specificità dei professionisti chiamati a realizzarla, la letteratura tecnica sull’argomento, le risultanze di esperienza su prototipi o sperimentazioni.

Per prima cosa viene descritto in modo qualitativo il corretto svolgimento delle attività necessarie a realizzare il servizio o il corretto funzionamento del bene. In riferimento a ciò vengono elencati: tutti i possibili modi di errore/guasto, i loro effetti, le cause potenziali. L’analisi qualitativa (FMEA propriamente detta) termina a questo punto e da qui in poi si possono cominciare a valutare le criticità

In campo sanitario sono possibili i seguenti “modi di guasto”: le azioni cliniche errate, ritardate od omesse, i difetti di funzionamento delle attrezzature, le inidoneità degli ambienti … È evidente che quanto più è competente - o in grado di procurarsi informazioni – chi è chiamato a sviluppare l’analisi, tanto più saranno i possibili modi di guasto che verranno individuati. Il secondo elemento da considerare, cioè gli effetti del guasto, vengono descritti sulla base dell’esperienza e delle conoscenze disponibili in letteratura. Tali effetti possono essere minimi o arrivare fino a eventi catastrofici, come la morte o gravi danni funzionali. In questa fase dell’analisi vengono contemplati tutti gli effetti, anche se di minima gravità.

Il terzo elemento da considerare è la possibile causa del modo di errore/guasto. Anche in questo caso è fondamentale la competenza degli esperti e l’accesso alle informazioni: si tratta infatti di un’operazione che viene realizzata facendo ricorso a forti componenti soggettive.

I tre elementi analizzati vengono ora presi in considerazione associandovi un giudizio di valore su criteri predefiniti, costruito su una scala che va da 1 a 10, che permetterà di calcolare un indice di priorità del rischio (IPR) o risk priority number. Vengono considerate: la probabilità che si verifichi la causa del modo di errore/guasto (e quindi del guasto); la gravità degli effetti dell’errore/guasto; la rilevabilità dell’errore/guasto.

Mentre nel caso della gravità degli effetti e della probabilità di accadimento dell’errore, la scala viene utilizzata in modo direttamente proporzionale da 1 a 10, nel caso della rilevabilità essa viene utilizzata in modo inverso, attribuendo valori tanto più alti quanto più è difficile l’individuazione (e quindi la possibilità di controllo) dell’errore/guasto.

Una volta assegnato a ciascun elemento il proprio punteggio, l’Indice di Priorità (IPR) si calcola come il prodotto dei tre parametri considerati. Esso può assumere il valore massimo di 1. 000 (10 x 10: prodotto dei punteggi massimi delle scale) e il valore minimo di 1 (1 x 1 x 1: prodotto dei punteggi minimi delle scale).

Gli IPR ottenuti vengono ordinati in modo decrescente: la soglia di IPR fino alla quale si interviene dipende da considerazioni da effettuare in loco; si possono scegliere, ad esempio, il riferimento a un valore >100, che corrisponde a una valutazione di rischio medio (altissimo >200, basso <50). Si dovrebbe intervenire tuttavia sugli IPR più alti, indipendentemente dal loro valore assoluto. Una volta individuati i punti critici, si agisce su di essi con gli strumenti del problem solving, raccogliendo dati e informazioni specifici e progettando gli interventi preventivi più opportuni.

Esempio di scala per la valutazione delle probabilità del verificarsi della causa Probabilità dell’errore/guasto Punteggio remota; 0 1 bassa; fra 1‰ e 5‰ moderata; fra 5‰ e 1% alta; fra 1% e 5% 2 -3 molto alta; fra 5% e 50% 9 -10 4 -5 -6 7 -8
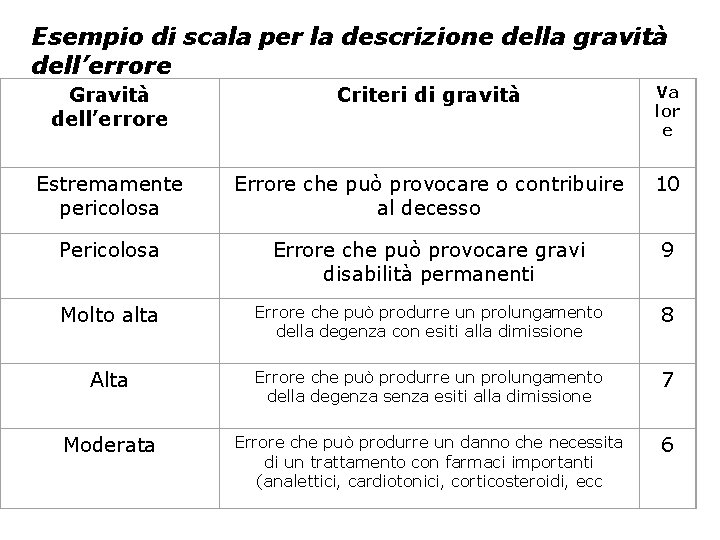
Esempio di scala per la descrizione della gravità dell’errore Gravità dell’errore Criteri di gravità Va lor e Estremamente pericolosa Errore che può provocare o contribuire al decesso 10 Pericolosa Errore che può provocare gravi disabilità permanenti 9 Molto alta Errore che può produrre un prolungamento della degenza con esiti alla dimissione 8 Alta Errore che può produrre un prolungamento della degenza senza esiti alla dimissione 7 Moderata Errore che può produrre un danno che necessita di un trattamento con farmaci importanti (analettici, cardiotonici, corticosteroidi, ecc 6
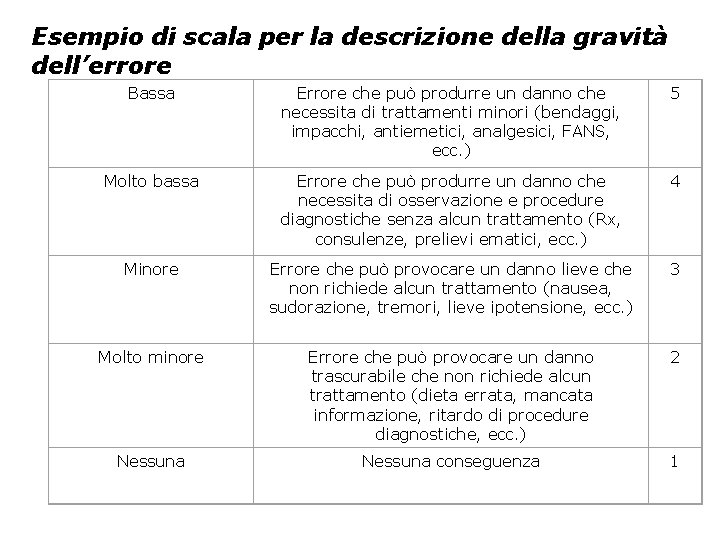
Esempio di scala per la descrizione della gravità dell’errore Bassa Errore che può produrre un danno che necessita di trattamenti minori (bendaggi, impacchi, antiemetici, analgesici, FANS, ecc. ) 5 Molto bassa Errore che può produrre un danno che necessita di osservazione e procedure diagnostiche senza alcun trattamento (Rx, consulenze, prelievi ematici, ecc. ) 4 Minore Errore che può provocare un danno lieve che non richiede alcun trattamento (nausea, sudorazione, tremori, lieve ipotensione, ecc. ) 3 Molto minore Errore che può provocare un danno trascurabile che non richiede alcun trattamento (dieta errata, mancata informazione, ritardo di procedure diagnostiche, ecc. ) 2 Nessuna conseguenza 1
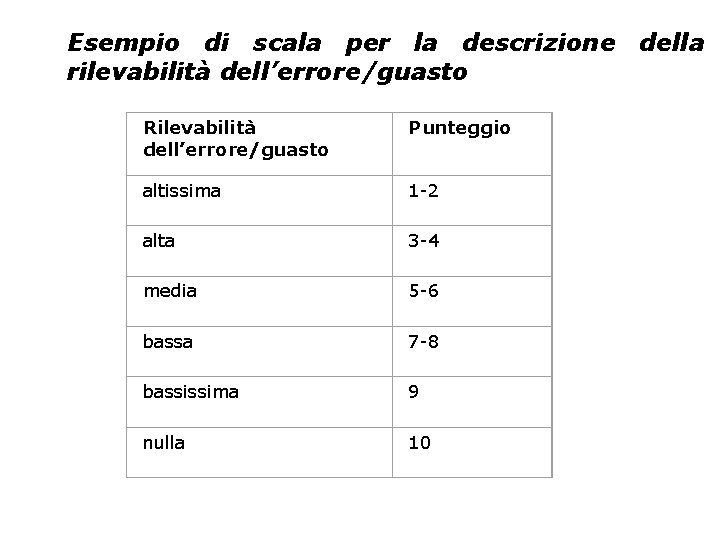
Esempio di scala per la descrizione della rilevabilità dell’errore/guasto Rilevabilità dell’errore/guasto Punteggio altissima 1 -2 alta 3 -4 media 5 -6 bassa 7 -8 bassissima 9 nulla 10

Per valutare gli eventi avversi occorre tener conto della seguente classificazione: INESATTEZZA / INADEGUATEZZA Di lato/sede Di paziente Di procedura diagnostica Di procedura chirurgica/terapeutica Di farmaco (tipo, dosaggio, via di somministrazione) Di prestazione assistenziale OMISSIONE Di procedura diagnostica Di procedura chirurgica/terapeutica Di somministrazione di farmaco Di prestazione assistenziale RITARDO Di procedura diagnostica Di procedura chirurgica/terapeutica Di somministrazione di farmaco Di prestazione assistenziale

Per valutare gli eventi avversi occorre tener conto della seguente classificazione: ALTRI TIPI DI EVENTI Allontanamento volontario Caduta Eteroaggressività (comportamenti aggressivi del paziente) Infezione ospedaliera Lesione da decubito Malfunzionamento di dispositivi/apparecchiature Reazione avversa da farmaci (in presenza di documentata allergia/intolleranza al farmaco) Reazione avversa da farmaci (non documentata allergia/intolleranza al farmaco) Altri eventi specifici per le UO
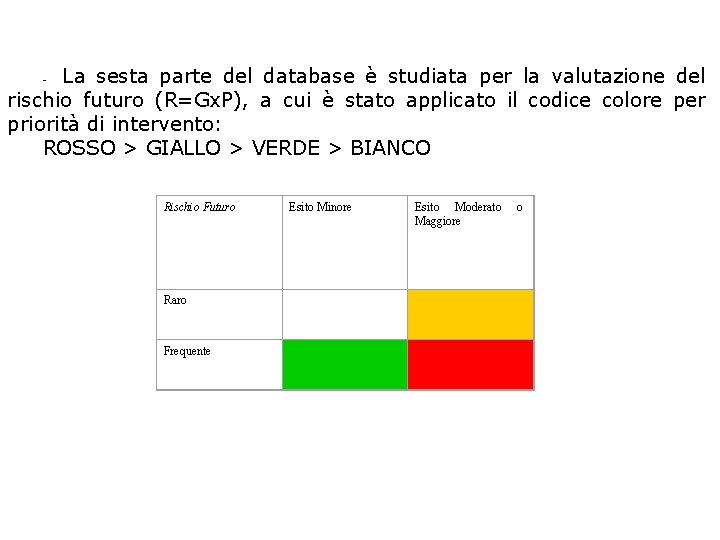
La sesta parte del database è studiata per la valutazione del rischio futuro (R=Gx. P), a cui è stato applicato il codice colore per priorità di intervento: ROSSO > GIALLO > VERDE > BIANCO - Rischio Futuro Raro Frequente Esito Minore Esito Moderato Maggiore o
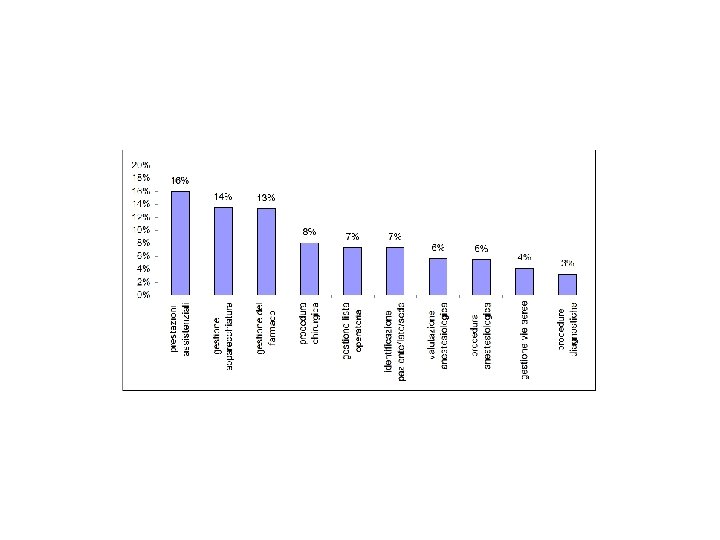
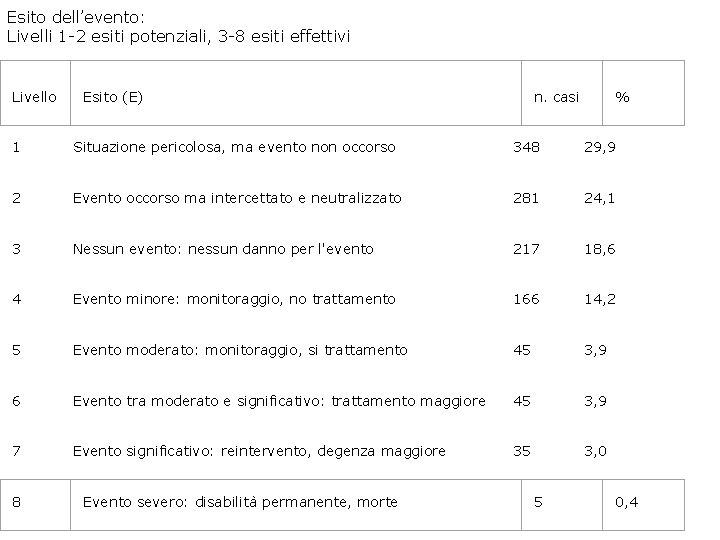
Esito dell’evento: Livelli 1 -2 esiti potenziali, 3 -8 esiti effettivi Livello Esito (E) n. casi % 1 Situazione pericolosa, ma evento non occorso 348 29, 9 2 Evento occorso ma intercettato e neutralizzato 281 24, 1 3 Nessun evento: nessun danno per l'evento 217 18, 6 4 Evento minore: monitoraggio, no trattamento 166 14, 2 5 Evento moderato: monitoraggio, si trattamento 45 3, 9 6 Evento tra moderato e significativo: trattamento maggiore 45 3, 9 7 Evento significativo: reintervento, degenza maggiore 35 3, 0 8 Evento severo: disabilità permanente, morte 5 0, 4
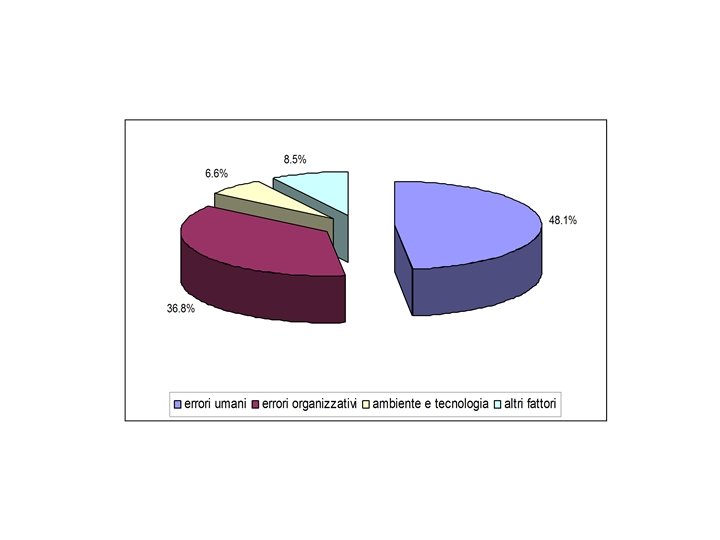

1) Applicazione della FMECA sulla contenzione in caso di promozione dell’adesione al trattamento farmacologico in persone con alterati stato di coscienza e non supportate dai caregivers. 1° Fase: pre-contenzione: identificazione dei soggetti che necessitano di contenzione per l’adesione al trattamento ATTIVITÀ MODO DI ERRORE 1. 1. 1 Raccolta dati dei soggetti all'ingresso in Istituto Non identificazione particolari problematiche 1. 1. 2 Valutazione dello stato di coscienza della persona da sottoporre a terapia / trattamento riabilitativo Valutazione con osservazione e colloquio del grado di collaborazione del paziente Valutazione dell'intera equipe sulla reale necessità all'utilizzo del mezzo di contenzione Alterata/assenza verifica delle condizioni di coscienza del soggetto 1. 1. 3 1. 1. 4 di Sottostima delle capacità di collaborazione del paziente Errore ed utilizzo di mezzo inappropriato al paziente
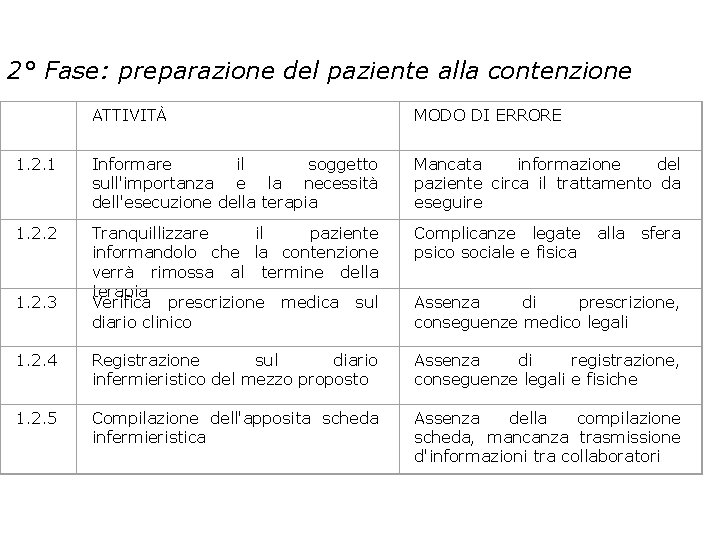
2° Fase: preparazione del paziente alla contenzione ATTIVITÀ MODO DI ERRORE 1. 2. 1 Informare il soggetto sull'importanza e la necessità dell'esecuzione della terapia Mancata informazione del paziente circa il trattamento da eseguire 1. 2. 2 Tranquillizzare il paziente informandolo che la contenzione verrà rimossa al termine della terapia Verifica prescrizione medica sul diario clinico Complicanze legate psico sociale e fisica 1. 2. 4 Registrazione sul diario infermieristico del mezzo proposto Assenza di registrazione, conseguenze legali e fisiche 1. 2. 5 Compilazione dell'apposita scheda infermieristica Assenza della compilazione scheda, mancanza trasmissione d'informazioni tra collaboratori 1. 2. 3 alla sfera Assenza di prescrizione, conseguenze medico legali
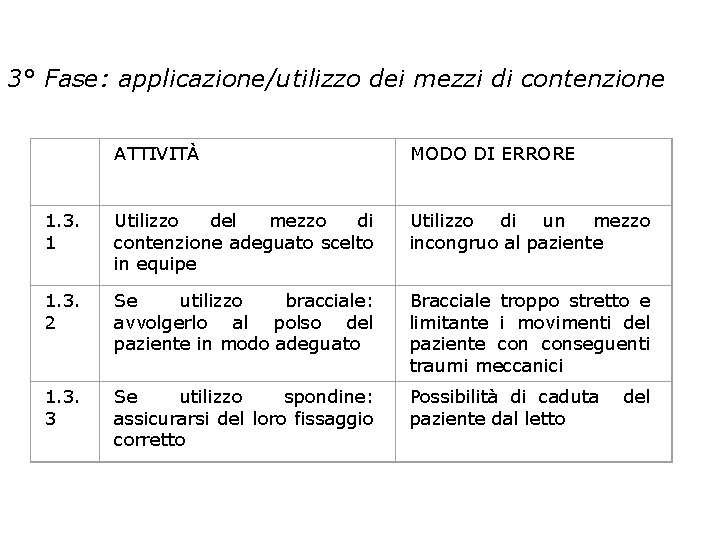
3° Fase: applicazione/utilizzo dei mezzi di contenzione ATTIVITÀ MODO DI ERRORE 1. 3. 1 Utilizzo del mezzo di contenzione adeguato scelto in equipe Utilizzo di un mezzo incongruo al paziente 1. 3. 2 Se utilizzo bracciale: avvolgerlo al polso del paziente in modo adeguato Bracciale troppo stretto e limitante i movimenti del paziente conseguenti traumi meccanici 1. 3. 3 Se utilizzo spondine: assicurarsi del loro fissaggio corretto Possibilità di caduta paziente dal letto del
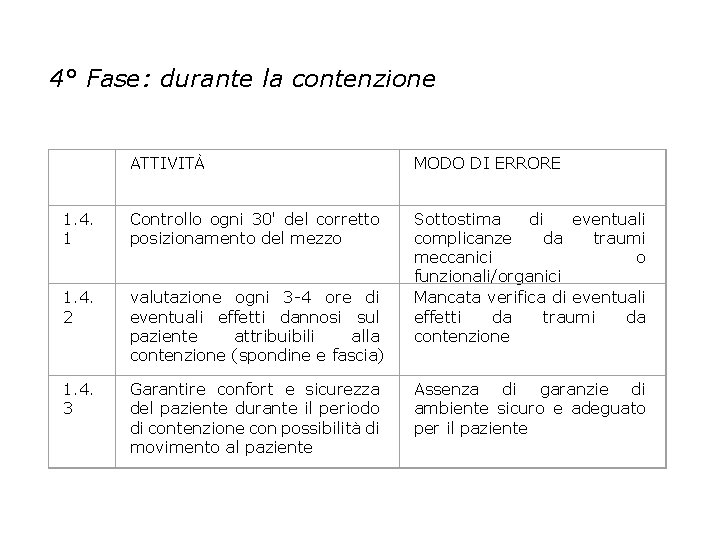
4° Fase: durante la contenzione ATTIVITÀ MODO DI ERRORE 1. 4. 1 Controllo ogni 30' del corretto posizionamento del mezzo 1. 4. 2 valutazione ogni 3 -4 ore di eventuali effetti dannosi sul paziente attribuibili alla contenzione (spondine e fascia) Sottostima di eventuali complicanze da traumi meccanici o funzionali/organici Mancata verifica di eventuali effetti da traumi da contenzione 1. 4. 3 Garantire confort e sicurezza del paziente durante il periodo di contenzione con possibilità di movimento al paziente Assenza di garanzie di ambiente sicuro e adeguato per il paziente

5° Fase: termine della contenzione 1. 5. 1 ATTIVITÀ MODO DI ERRORE Rimozione della contenzione al termine delle 12 ore Prolungamento del termine con complicanze legate alla contenzione (aumento complicanze da traumi)
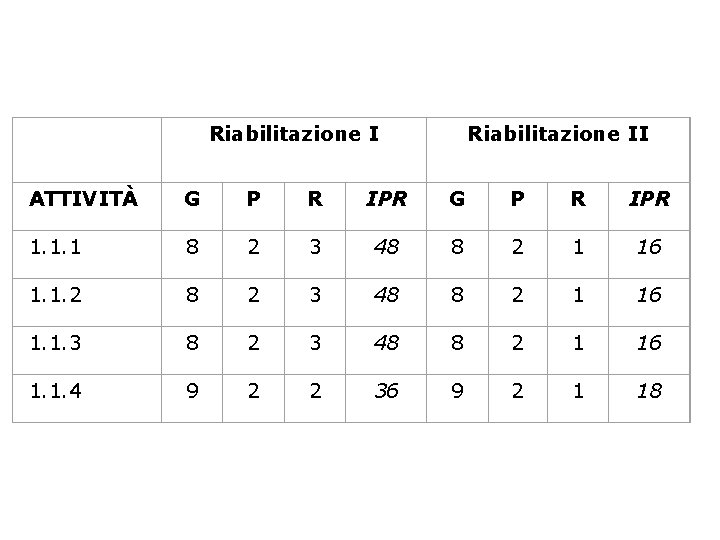
Riabilitazione II ATTIVITÀ G P R IPR 1. 1. 1 8 2 3 48 8 2 1 16 1. 1. 2 8 2 3 48 8 2 1 16 1. 1. 3 8 2 3 48 8 2 1 16 1. 1. 4 9 2 2 36 9 2 1 18
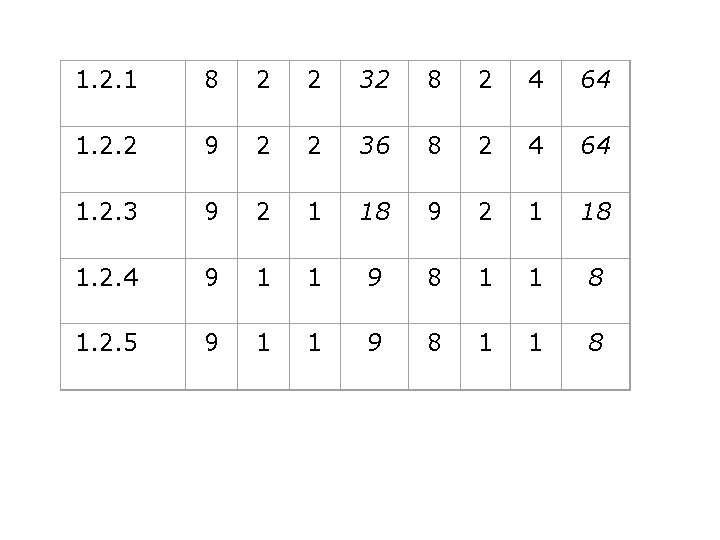
1. 2. 1 8 2 2 32 8 2 4 64 1. 2. 2 9 2 2 36 8 2 4 64 1. 2. 3 9 2 1 18 1. 2. 4 9 1 1 9 8 1 1 8 1. 2. 5 9 1 1 9 8 1 1 8

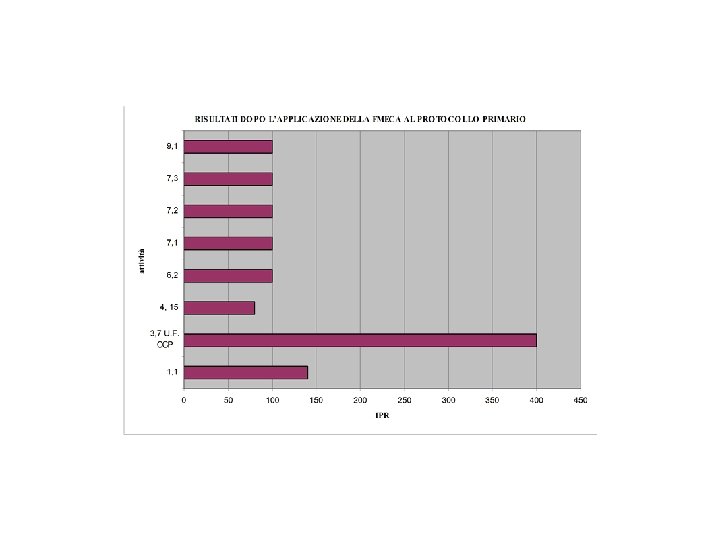
Indicatori di verifica E’ importante evidenziare un crollo dei valori degli I. P. R. relativamente ad alcune sottoattività tra la prima e la seconda applicazione della metodologia FMEA/FMECA. Da questi dati oggi disponibili, si possono trarre solo considerazioni di tipo predittivo in quanto, la netta diminuzione riscontrata degli indici di priorità di rischio, ci fa prevedere una riduzione del rischio futuro di caduta associato a tali attività. Particolarmente significativo è il drastico abbattimento degli IPR relativi ad attività correlate alla osservazione e al monitoraggio della persona sottoposta a contenzione; nella seconda applicazione della FMEA/FMECA si rileva come IPR elevato (42), unicamente il dato relativo all’attività 3. a. 4 inerente la registrazione delle ossevazioni del fisioterapista in cartella infermieristica.

Per la valutazione dell’efficacia del protocollo, sono stati introdotti i seguenti indicatori di verifica che saranno valutati nei prossimi mesi: Riduzione degli episodi di cadute accidentali mediante monitoraggio per un periodo di 6 mesi nei reparti a rischio Assenza di lesioni da trauma al paziente in corso di contenzione mediante monitorizzazione registrata su apposita scheda per un periodo di sei mesi Garanzia della monitorizzazione del paziente e del corretto posizionamento del mezzo contenitivo ad intervalli regolari (ogni ora) registrata sul modello Schema monitorizzazione mobilizzazione. Tutti gli operatori sono a conoscenza sulle modalità operative descritte nella procedura inerente la contenzione del paziente ricoverato e sul corretto utilizzo dei mezzi in uso (attraverso somministrazione di questionario)
- Slides: 67