Dac suntei ntrebai pentru care dintre toate tiinele

“Dacă sunteţi întrebaţi, pentru care dintre toate ştiinţele este nevoie de mai multă înţelepciune, să răspundeţi ” Pitagora

Prezentator - Profesor universitar, dr. Valentin Friptu

Hemoragia obstetricală, ca orice proces hemoragic se datorează deschiderii circuitului vascular închis, cu extravazarea sanguină şi trebuie subliniat faptul că debitul arterelor uterine creşte pe parcursul evoluţiei sarcinii, ajungând la finele sarcinii la 600 ml/min, deci este nevoie de puţin timp în cazul unei hemoragii obstetricale pentru a pierde o mare cantitate de sânge. Pierderea fiziologică de sânge în timpul unei naşteri vaginale este de 500 ml, iar la operaţia cezariană ≈ 1000, 0 ml. !!! Pierderea unui volum mai mare este apreciat ca hemoragie obstetricală.
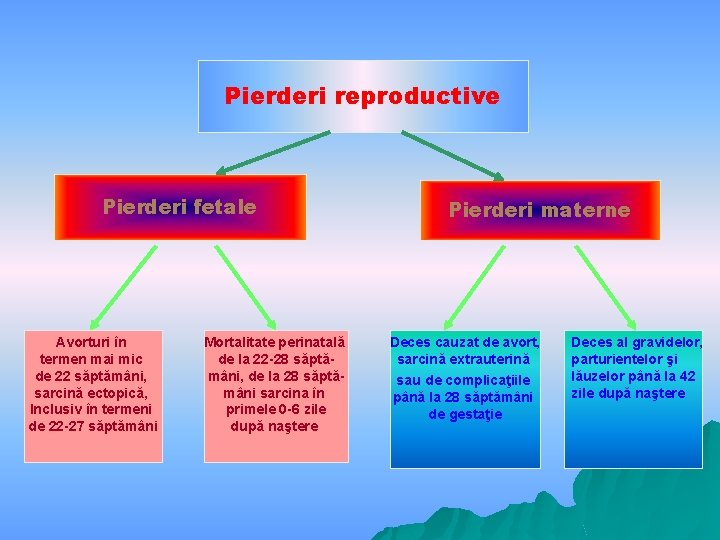
Pierderi reproductive Pierderi fetale Avorturi în termen mai mic de 22 săptămâni, sarcină ectopică, Inclusiv în termeni de 22 -27 săptămâni Mortalitate perinatală de la 22 -28 săptămâni, de la 28 săptămâni sarcina în primele 0 -6 zile după naştere Pierderi materne Deces cauzat de avort, sarcină extrauterină sau de complicaţiile până la 28 săptămâni de gestaţie Deces al gravidelor, parturientelor şi lăuzelor până la 42 zile după naştere
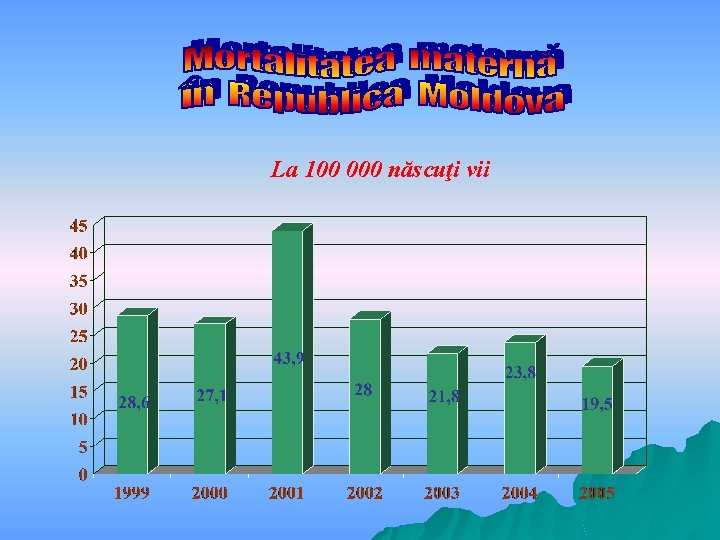
La 100 000 născuţi vii
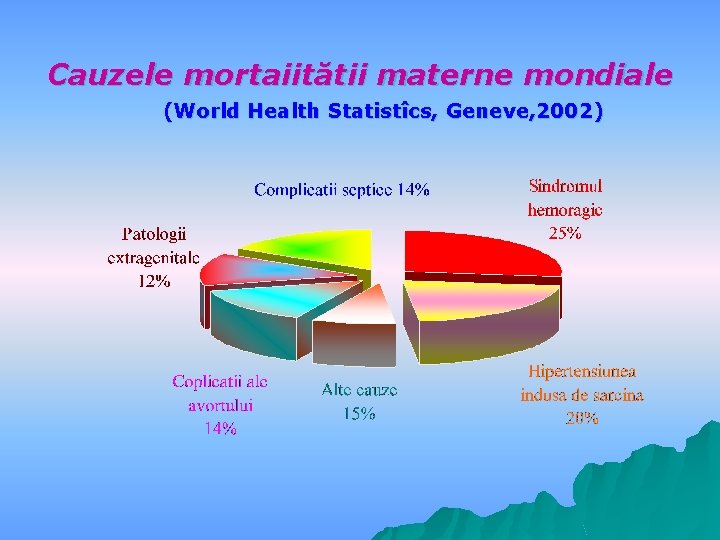
Cauzele mortaiitătii materne mondiale (World Health Statistîcs, Geneve, 2002)

Structura cauzală a mortalităţii materne 1990 -2004
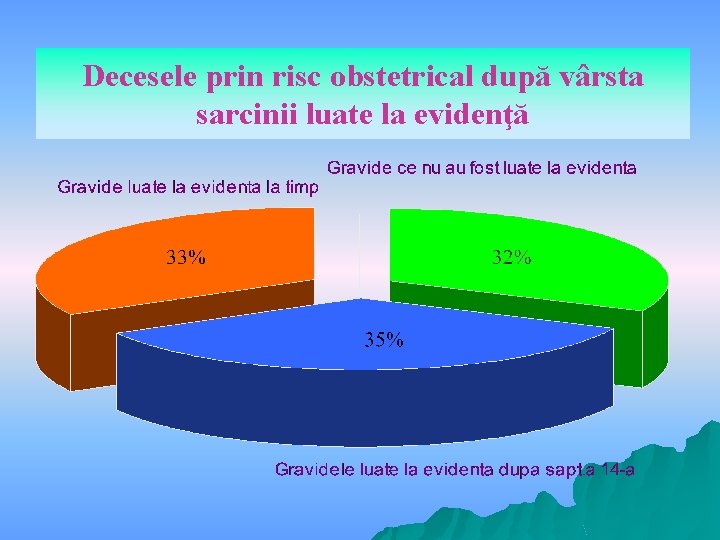
Decesele prin risc obstetrical după vârsta sarcinii luate la evidenţă
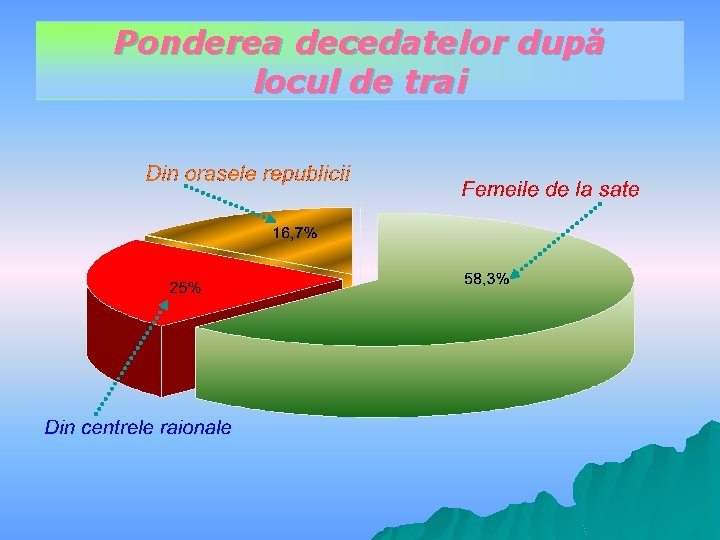
Ponderea decedatelor după locul de trai
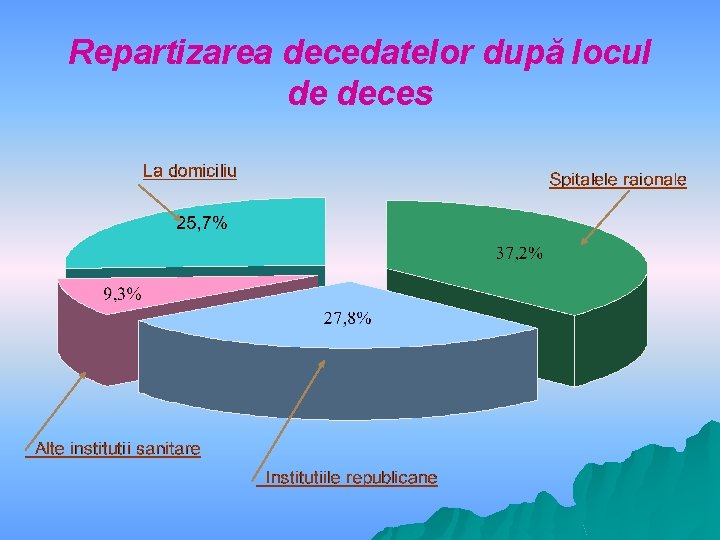
Repartizarea decedatelor după locul de deces


deseori sursa hemoragiei este cunoscută, dar nu întotdeauna putem prognoza finalul acestei patologii; deseori hemoragia este combinată cu sindrom algic pronunţat, care, chiar în hemoragii neînsemnate provoacă consumul rapid al mecanismelor de compensare şi protecţie; în hemoragie, de regulă suferă şi fătul, astfel apărând necesitatea naşterii de urgenţă; hemoragia în naştere deseori apare pe fondalul evoluţiei agravate a actului naşterii, extenuării parturientei, când rezistenţa la hemoragie este considerabil diminuată;

modificarea volumului sanguin total (VST), deseori hipoproteinemia, anemia, dereglarea echilibrului electrolitic, spasmul vascular generalizat stabil şi alţi factori condiţionează sensibilitatea înaltă a acestui contingent de paciente chiar faţă de o hemoragie neesenţială; Hemoragia este exacerbată de supraadăugarea coagulopatiei, prin unele cauze specifice obstetricale, care se însoţeşte de anomalii ale factorilor de coagulare, prin eliberarea de tromboplastină tisulară, din ţesuturile strivite, ştiindu-se că uterul este deosebit de bogat în tromboplastină tisulară.

femeile cu anamneză avortivă, cu afecţiuni inflamatorii ale organelor genitale; femeile cu cicatrice pe uter în rezultatul: operaţiei cezariene, avorturilor, miomectomiei conservative; afecţiunile extragenitale (anemii, hepatite etc. ); patologiile eriditare sau dobândite ale sistemului de hemostază: a) Variate hemofilii care se manifestă prin lipsa unui sau mai multor factori ai coagulării, sau prin apariţia anticorpilor către ei. b) Purpura trombocitopenică (maladia Werlhoff) idiopatică.

supraextensia uterului în sarcinile multiple, de duplex, făt macrosom, hidroamnios; distocia mecanică sau dinamică; travaliul prelungit; perfuzii ocitocice prelungite; hemoragii la naşterile anterioare; gestozele tardive; anestezie –analgezie; operaţii obstetricale: cezariană, versiunea fătului; retenţia prelungită a fătului mort în uter.

Hemoragiile în I jumătate a sarcinii Avortul Sarcină extrauterină Boala trofoblastică gestaţională (mola veziculară şi corioepiteliomul) Hemoragiile jumătăţii a II-a a sarcinii Placenta praevia Apoplexia uteroplacentară Ruptura uterină Embolia amniotică Moartea intrauterină a fătului Hemoragii în perioada postpartum Dereglarea procesului de placentaţie Retenţia de cotiledoane placentare Dereglări de coagulare
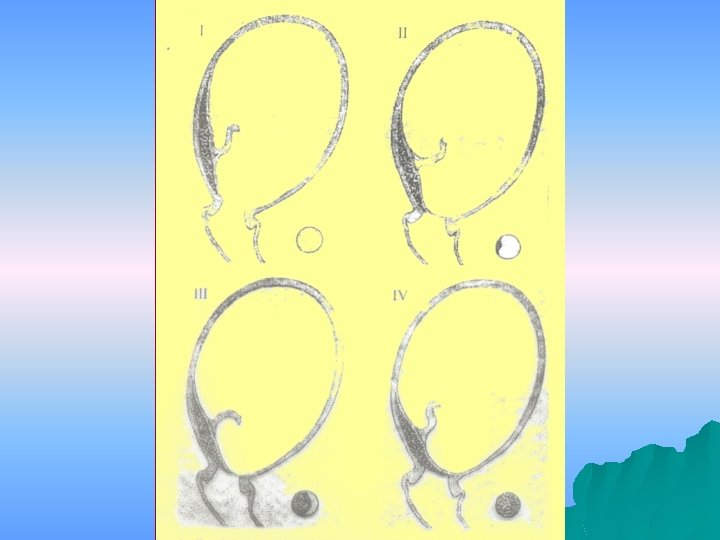

Mecanismul sângerării este diferit în funcţie de momentul când apare. Astfel în timpul sarcinii, hemoragia se produce datorită decolării placentei, care apare datorită distensiei rapide a segmentului inferior, pe care placenta care este inextensibilă nu o poate urma. În placenta praevia centrală şi parţial centrală, dilataţia orificiului uterin descoperă porţiuni ale placentei, deschizând lacurile sangvine placentare, cu apariţia hemoragiei.

În apariţia şi menţinerea hemoragiei contribuie şi un mecanism hemodinamic caracteristic placentei praevia şi anume diferenţa de presiune sangvină între camera interviloasă şi zona de placentă înserată în regiunea cervixului, unde presiunea sangvină este foarte scăzută. În fine în postpartum se adaugă, hemoragiile de delivrenţă din cauza inserţiei la nivelul segmentului inferior, sărac în fibre musculare, care nu se retractă suficient şi nu asigură ligaturile vii eficiente. În cazul placentei praevia pe uter indemn, riscul aderenţei anormale este de aproximativ 5%, acesta creşte la 24% la gravidele cu placenta praevia şi o operaţie cezariană în antecedente şi la 67% la gravidele cu placentă praevia şi patru operaţii cezariene în antecedente.
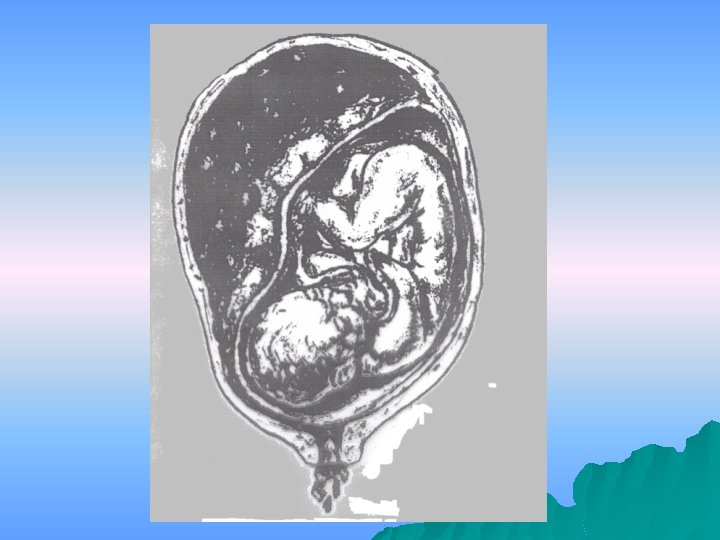

Mecanismul decolării iniţiale este reprezentat de o zonă de sângerare inter utero-placentară, cu formarea unui hematom retroplacentar, care decolează o arie placentară tot mai mare pe măsura creşterii sale şi aceste noi arii placentare decolate sunt sursă de sângerare cu formare de hematom.

Traumatismul obstetrical. Gravitatea hemoragiei este în funcţie de întinderea, profunzimea şi zona în care s-a produs ruptura şi timpul scurs până la refacerea ei chirurgicală. Subliniem o situaţie deosebită, reprezentată de hematoamele vaginale apărute, fără ruptura mucoasei supraiacente. Mecanismul prin care apar este decolarea mucoasei vaginale de ţesuturile subiacente, prin antrenarea ei în mişcările de rotaţie ale prezentaţiei. Traumatismul chirurgical – intervenţiile în timpul sarcinii pot determina hemoragii importante, uneori ameninţătoare de viaţă.

Banala epiziotomie, incorect suturată, în special cu neglijarea suturii vaselor de la unghiul superior al plăgii, care se pot retracta deasupra nivelului plăgii mucoasei, poate determina grave hemoatoame, disecante, atât către fosa ischiorectală, cât şi cu dezvoltare retroperitoneală, care pot induce atât şocul hipovolemic, cât şi tulburările grave de coagulare de consum şi pot pune probleme deosebite de terapie chirurgicală.

Operaţia cezariană, este o intervenţie care în cele mai bune condiţii se asociază cu o pierdere medie de sânge de aproximativ 1000 ml. Aceste complicaţii hemoragice, nu au o semnificaţie clinică majoră, în condiţiile unei asistenţe obstetricale de calitate şi pot fi prevenite de obicei prin indicaţia corectă, respectarea condiţiilor şi evitarea utilizării forţei excesive.

Defectele de coagulare în sarcină însoţesc sindromul de făt mort reţinut, sepsisul, embolia amniotică, hipertensiunea indusă de sarcină, şi pot complica orice hemoragie importantă. Sindromul de făt mort reţinut în uter se consideră că sindromul de coagulare intravasculară diseminată apare datorită eliberării de tromboplastină tisulară, provenită din ţesuturile fetale şi placentă în circulaţia maternă. Tromboplastina tisulară activează mecanismul de coagulare extrinsec, care induce coagularea intravasculară diseminată, urmată de fibrinoliză.

Evaluarea clinică a hemoragiei materne Pierdere sanguină < 15 <750 ml 15 – 30 750– 1500 ml 30 -40 1500 -2000 ml >40 >2000 ml Frecvenţa cardiacă Tensiune arterială <100/min 100 -120/min 120 -140/min >140/min Normală Scăzută Frecvenţa respiratorie 14 -20/min 20 -30/min 30 -40/min >40/min Debit urinar >30 ml/min 20 -30 ml/min 5 -15 ml/min Anurie Status mental Uşor anxios Anxios Confuz Letargic Comatos Tegumente Normale Transpirate Reci Cardiotocografie fetală Normală Anormală

Volumul hemoragiei poate fi determinat după indicii hematocritului (metoda Moore) VH = VSC (Htn – Htf) Htn VSC – volumul sângelui circulant (70 ml la 1 kg Htf - hematocritul în normă (aprox = 42) Htn – hematocritul “de facto” corp)
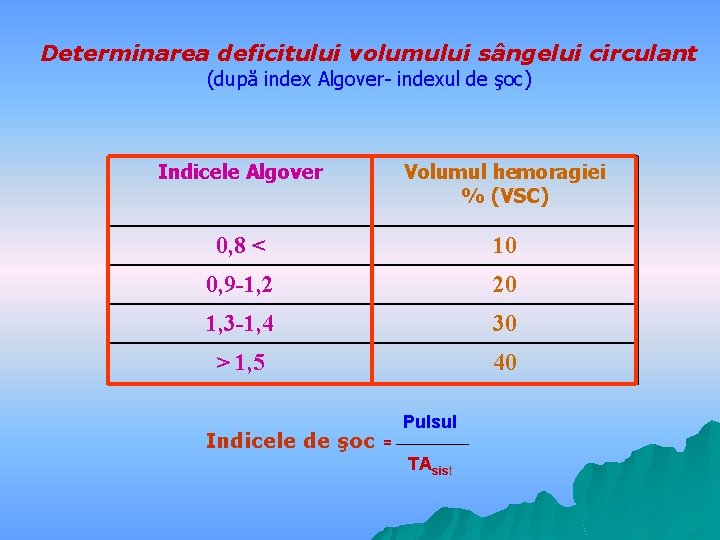
Determinarea deficitului volumului sângelui circulant (după index Algover- indexul de şoc) Indicele Algover Volumul hemoragiei % (VSC) 0, 8 < 10 0, 9 -1, 2 20 1, 3 -1, 4 30 > 1, 5 40 Indicele de şoc = Pulsul TAsist

Proba capacităţii de încărcare (după M. Weil) Volumul infuziei Na. Cl 0, 9% timp de 10 min PVC cm coloana de apă 200 ml <8 100 ml 8 -10 50 ml >10 Evaluarea după PVC >5 -2 Se efectuiază terapia infuzională când are loc o creştere a PVC nu mai mult de 2 cm col H 2 O(2 -5 cm cu precauţie). În cazul când PVC creşte mai mult de 5 cm terapia infuzională este contraindicată. Se efectuiază mai întâi terapia inotropă cardiacă şi apoi infuzională.

Tratamentul hemoragiei masive obstetricale presupune: u u u restabilirea volumului sanguin şi a capacităţii de transport de oxigen (utilizând cristaloide, coloide, sânge); obţinerea hemostazei prin metode farmacologice (oxitocin, ergpmetrină, prostaglandine) sau chirurgicale (embolizare arterială, ligatura de artere iliace/ovariene/uterine, histerectomie, etc. ); corectarea coagulopatiei: - plasma proaspătă congelată 10 -12 ml/kg corp când TP, a. PTT sunt crescuţi >1, 5 x normalul - masa trombocitară 1 u/10 kg corp când Tr <50 000/il - crioprecipitat 1, 5 u/kg corp când fibrinogen < 100 mg/dl. Terapia transfuzională fracţionată (plasmă, factorii de coagulare, trombocite, eritrocite spălate) are următoarele avantaje: Profilaxia stărilor hipervolemice cu insuficienţa cardiovasculară; Permite o corecţie selecţionată deficitului fracţiilor proteice şi factorilor de coagulare; Micşorează sensibilitatea organismului către celulele antigene a organismului; Profilaxia reacţiilor posttransfuzionale şi a insuficienţei renale; Efectul clinic este obţinut rapid şi maximal.

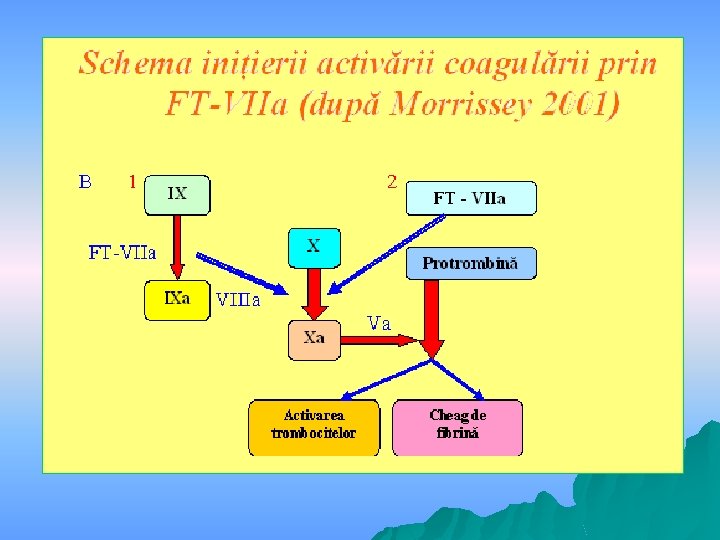
Există situaţii în care, în ciuda hemostazei chirurgicale corecte şi a tratamentului agresiv al coagulopatiei, sângerarea persistă şi poate lua dimensiuni care pot ameninţa viaţa pacientei. În aceste cazuri utilizarea Novo. Seven (factor VII activat recombinat, r. F VIIa) s-a dovedit a fi eficientă, oprind hemoragia.

Factorii de evitabilitate A Mediul social defavorabil u Sarcina ascunsă şi nedorită u Solicitare tardivă a asistenţei medicale sau nesolicitare u Refuz la internare sau investigaţie u Prezentare tardivă în stare gravă u Domiciliu instabil cu migraţie permanentă u Pruncucidere u

Factorii de evitabilitate B – Substituenţi sanguini insuficient – Medicamente insuficiente – Internare în unitate necompetentă – Transport deficitar – Temporizarea transferării la eşalon superior – Măsuri minime de prim ajutor – Echipă incompetentă

Factorii de evitabilitate C u Examen de conduită superficială la internare u Neimplicarea administraţiei în decizii u Dirijare incorectă a travaliului u Perfuzie ocitocică neargumentată şi nesupravegheată u Tratament abuziv (polipragmazie) u Decizie tardivă de histerectomie u Nedepistarea rupturii uterine u Histerectomie incompletă u Nesupraveghere postnatală şi postoperatorie
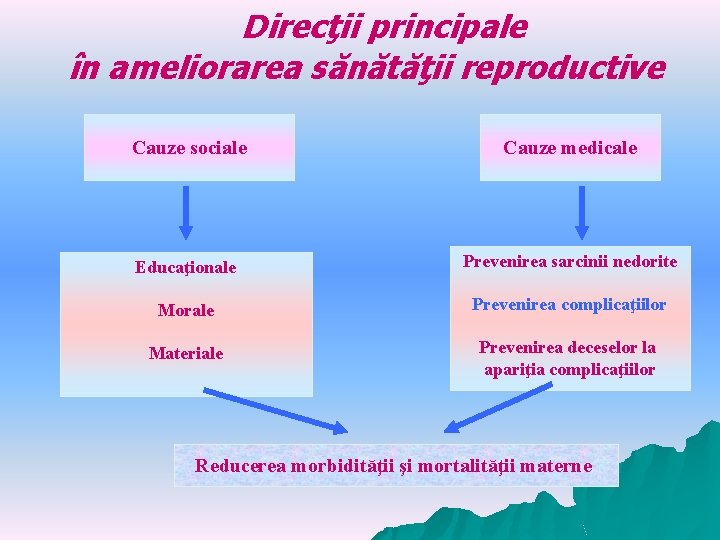
Direcţii principale în ameliorarea sănătăţii reproductive Cauze sociale Cauze medicale Educaţionale Prevenirea sarcinii nedorite Morale Prevenirea complicaţiilor Materiale Prevenirea deceselor la apariţia complicaţiilor Reducerea morbidităţii şi mortalităţii materne

1. Perfecţionarea serviciilor organizatorice; 2. Perfecţionarea tratamentelor şi practicelor curente conform standardelor naţionale; 3. Perfecţionarea serviciilor de referire 4. Unificarea asistenţei medicale conform standardelor medicale; 5. Implimentarea analizei mortalităţii materne prin auditul confidenţial prin stabilirea tuturor factorilor de deces matern (autopsie verbală, auditul clinic, monitorizarea morbidităţii şi stărilor critice); 6. Includerea în strategia de prevenire a mortalităţii materne a profesioniştilor de toate disciplinele, liderilor din alte sisteme, experţi în sănătate şi educaţie, administraţia locală, grupuri de sprigin locale şi regionale, prese, reprezentativele instituţiilor religioase sau culturale care ar putea influenţa tradiţiile.

- Slides: 38