Cukrzyca a cia Dr n med Dariusz ebieowicz

Cukrzyca a ciąża Dr n. med. . Dariusz Żebiełowicz

Cukrzycą określa się zespół przewlekłych zaburzeń metabolicznych objawiających się hiperglikemią spowodowaną względnym lub bezwzględnym niedoborem insuliny, który prowadzi do zaburzeń w metabolizmie węglowodanów , białek , tłuszczów oraz w gospodarce wodno-elektrolitowej. Konsekwencją tych zaburzeń są przewlekłe powikłania cukrzycy pod postacią choroby naczyniowej , zmian w układzie nerwowym i specyficznych zmian narządowych.

Cukrzyca jest najczęściej spotykaną chorobą metaboliczną , która ma wpływ na zdrowie i życie kobiet planujących posiadanie potomstwa. Choruje na nią około 0. 3% kobiet w wieku rozrodczym

Matabolizm węglowodanów w czasie ciąży Utrzymanie stałego stężenia glukozy we krwi ma w przebiegu ciąży ogromne znaczenie: • Jest jednym z warunków zachowania prawidłowej homeostazy w ustroju ciężarnej • Warunkuje stały dopływ węglowodanów do płodu

Matabolizm węglowodanów w czasie ciąży • U zdrowych ciężarnych glikemia na czczo jest niższa i wynosi przeciętnie 6080 mg%(3, 3 – 4, 3 mmol/l) • Po posiłku glikemia jest wyższa u kobiet w ciąży niż u ich nieciężarnych równieśniczek 1. Zwiększona sekrecji insuliny 2. Transfer glukozy do płodu – wykorzystanie do syntezy białek i tłuszczów

Głównym efektem działania insuliny jest obniżenie stężenia glukozy • 1. 2. 3. 4. Antagonistycznie do insuliny działają Katecholaminy Glukagon Hormon wzrostu Sterydy nadnerczowe

Kliniczne efekty niedoboru insuliny • • • Hiperglikemia Glikozuria Ketonemia Wychudzenie Odowdnienie

Ciąża jest czynnikiem diabetogennym • Laktogen łożyskowy HPL • Hormony sterydowe łożyska: estrogeny i progesteron • Prolaktyna • Insulinazy łożyskowe

Wpływ ciąży na przebieg cukrzycy. I trymestr • Poprawa tolerancji węglowodanów i zmniejszenie zapotrzebowania na insulinęaccelerated starvation (zwiększone pobieranie przez płód glukozy i aminokwasów). U cięarnych obserwuje się obniżenie poziomu glukozy we krwi na czczo , któremu towarzyszy obniżenie stężenia aminokwasów, szzególnie alaniny oraz wzrost WKT i ciał ketonowych.

Wpływ ciąży na przebieg cukrzycy. II i IIItrymestr • Pogorszenie przemiany węglowodanów i stopniowy wzrost zapotrzebowania na insulinę w granicach 50 -70%

Wpływ ciąży na przebieg cukrzycyostatnie tygodnie przed porodem • Zapotrzebowanie na insulinę może się zmniejszać , prawdopodobnie wskutek zwiększonego wydzielania insuliny przez płód
Wpływ ciąży na przebieg cukrzycybezpośrednio po porodzie • Spadek zapotrzebowania na insulinę o około 30 -50%

Wpływ cukrzycy na przebieg ciąży • Ilość transportowanej glukozy od matki do płodu jest bezpośrednio uzależniona od jej stężenia w surowicy krwi ciężarnej • Transfer glukozy przez łożysko odbywa się na zasadzie dyfuzji ułatwionej –różnica stężeń między matką a płodem wynosi około 2030 mg%(1, 11 -1, 67 mmol/l) • Jedynymi mechanizmami regulującymi transport glukozy do płodu jest przepływ krwi przez łożysko i stężenie glukozy w surowicy krwi matki

Wpływ cukrzycy na przebieg ciąży • Poronienia : u około 10% kobiet chorych na cukrzycę • Nadciśnienie i stan przedrzucawkowy: 2 -3 x częściej • Jawne lub bezobjawowe infekcje dróg moczowych: 2 x częściej • Poród przedwczesny: 2 -3 x częściej • Wielowodzie • Umieralność kobiet chorych na cukrzycę w związku z ciążą: ok. 1%(kwasica metaboliczna, stan przedrzucawkowy , powikłania porodowe)

Wpływ cukrzycy na rozwój płodu • Wzrost odsetka zgonów okołoporodowych • Występowanie dużych wad rozwojowych-6 -10% noworodków matek c cukrzycą PGDM • Zaburzenia wzrastania wewnątrzmacicznego płodu • Wzrost odsetka wcześniactwa • Wzrost odsetka zgonów wewnątrzmaciczych • Zwiększona zachorowalność noworodków

Wady wrodzone • Wady wrodzone płodu to przyczyna 3050% zgonów okołoporodowych dzieci matek z PGDM. Znaczenie w rozwoju wad wrodzonych mają: 1. 2. Zaburzenia metaboliczne u matki „Podatność genetyczna” (układ HLA DR 3 i DR 4) • Czynniki teratogenne mają najistotniejsze znaczenie przed ukończeniem 7 tygodnia ciąży.

Wady wrodzone – etiologia • • • Hiperglikemia Nadmiar związków ketonowych Zaburzenia równowagi sorbitol-myoinozytol Zahamowanie procesu glikolizy Niedobór kwasu arachidonowego Wzrost ilości wolnych rodników tlenowych Inhibitory somatomedyny? Hipoglikemia-wpływ teratogenny? Hipoglikemia przdłużająca się z niedotlenienie płodu uszkodzenie tkanek zgon

Profilaktyka wad wrodzonych u ciężarnych z PGDM • Prawidłowe wyrównanie metabolizmu węglowodanów w okresie zapłodnienia (poziom hemoglobiny glukozylowanej <5, 6%) • Odpowiednie leczenie młodych kobiet chorych na cukrzycę (uniknięcie zmian naczyniowych) • Stosowanie kwasu foliowego

Makrosomia płodu • Hiperglikemia ciężarnej (średnia dobowa >110 -130 mg%) • Hipergikemia u matki/hiperglikemie u płodu/hiperinsulinemia • Hipertrofia adipocytów • Nieobecność zmian naczyniowych

Makrosomia płodu • • Niedotlenienie wewnątrzmaciczne Dystocja barkowa-zgon śródporodowy Uszkodzenie okooporodowe Otyłość/nietolerancja glukozy u dziecka

• • Niedotlenienie wewnątrzmaciczne płodu to efekt upośledzenia przepływu macicznołożyskowego: Zmiany naczyniowe w zaawansowanych postaciach cukrzycy Kwasica metaboliczna: hipowolemia i odwodnienie-zmniejszenie przestrzeni międzykosmkowej Preeklampsja-uogólniony skurcz naczyń Hiperinsulinemia u płodu-zwiększone zapotrzebowanie płodu na tlen

RDS –zespół zaburzeń oddychania • • 1. 2. 3. 4. 5 -6 x częściej u dzieci matek z cukrzycą przed zakończeniem 38 tygodnia ciąży Przyczyny: Przedwczesne zakończenie ciąży Cięcie cesarskie Niedotlenienie wewnątrzmacicne (hipoksemia, kwasica) upośledzenie syntezy surfaktantu płucnego Hiperinsulinemia upośledzenie syntezy surfaktantu płucnego

Niewyjaśnione zgony płodów u ciężarnych z PGDM mają miejsce najczęściej po 36 tygodniu ciąży stąd konieczność hospitalizacji ciężarnych od 35 -36 tygodnia ciąży.

Czynniki ryzyka zgonu wewnątrzmacicznego • • • Obecnośc powikłań naczyniowych Zła kontrola metaboliczna cukrzycy Stan przedrzucawkowy Makrosomia płodu Wielowodzie

Zasady postępowania położniczego u ciężarnych chorych na cukrzycę Podstawowym celem nowoczesnej opieki nad ciężarną chorującą na cukrzycę jest maksymalne zmniejszenie ryzyka wystąpienia powikłań u matek i noworodków

Zasady postępowania położniczego u ciężarnych chorych na cukrzycę Planowanie ciąży • W okresie prekoncepcyjnym w kobiet z cukrzycą należy: • Udzielić wszelkich informacji dotyczących ciąży i jej związku z cukrzycą • Wdrożyć odpowiednią insulinoterapię i ocenić wyrównanie glikemii • Ocenić obecność powikłań naczyniowych

Zasady postępowania położniczego u ciężarnych chorych na cukrzycę Przygotowanie do ciąży powinno trwać około 6 miesięcy

Kobietom chorym na cukrzycę należy uświadomić konieczność zaplanowania nie więcej niż dwóch ciąż , w stosunkowo młodym wieku

Przeciwwskazania do ciąży u pacjentek z cukrzycą wg deklaracji St, Vincent • Pacjentki młodociane i w wieku starszym • Pacjentki z nieleczoną retinopatią proliferacyjną • Pacjentki z chorobą niedokrwienną serca • Pacjentki w okresie niewyrównania cukrzycy (Hb. A 1 c>8%) • Pacjentki z kwasicą

Zasady postępowania położniczego u ciężarnych chorych na cukrzycę I trymestr ciąży • Ścisła kontrola wyrównania metabolicznego cukrzycy poprzez ocenę: 1. Hb. A 1 C 2. Glikemii 3. Obecności acetonu w moczu • Wizyty co tydzień do 10 tygodnia ciąży • USG-ocena zaawansowania ciąży

Zasady postępowania położniczego u ciężarnych chorych na cukrzycę II trymestr ciąży • • Wizyty kontrolne co 2 tygodnie Insulinoterapia Monitorowanie glikemii Ocena wzrostu masy ciała i modyfikacja diety Badanie okulistyczne Ocena funkcji nerek i Hb. A 1 C – 1 x w miesiącu USG płodu - wady

Kryteria idealnego wyrównania glikemii • Na czczo 60 -90 mg% (3, 3 -5, 0 mmol/l) • 1 godzina po posiłku 70 -140 mg%(3, 9 -7, 8 mmol) • 2 godziny po posiłku 60 -120 mg%(3, 366, 7 mmol/l) • Średnia dobowa wartość glikemii –poniżej 100 mg%(5, 5 mmol/l) • Hb. A 1 c < 6, 5% (<5, 6% w okresie okołokoncepcyjnym) • Fruktozamina 220 -285 umol/l

III trymestr ciąży • Od 32 tygodnia ciąży wizyty kontrolne co 1 tydzień • USG-ocena wzrastania płodu i AFI • Monitorowanie stanu płodu: profil biofizyczny i NST KTG -od 34 tygodnia co 2 tygodnie -od 36 tygodnia 2 x w tygodniu • insulinoterapia

Jeśli wystąpią powikłania ciąży i/lub cukrzycy należy rozważyć ukończenie ciąży

Kwasica metaboliczna

W ciąży istnieje podwyższone ryzyko wystąpienia kwasicy metabolicznej z powodu: • • Przyspieszonego głodowania Wzrostu stężenia antagonistów insuliny Odowdnienia (wymioty) stersu

Bezpośrednie przyczyny wystąpienia kwasicy metabolicznej • • Infekcje Nieprzyjęcie insuliny Leki: glikokortykosteroidy , B-mimetyki Palenie tytoniu
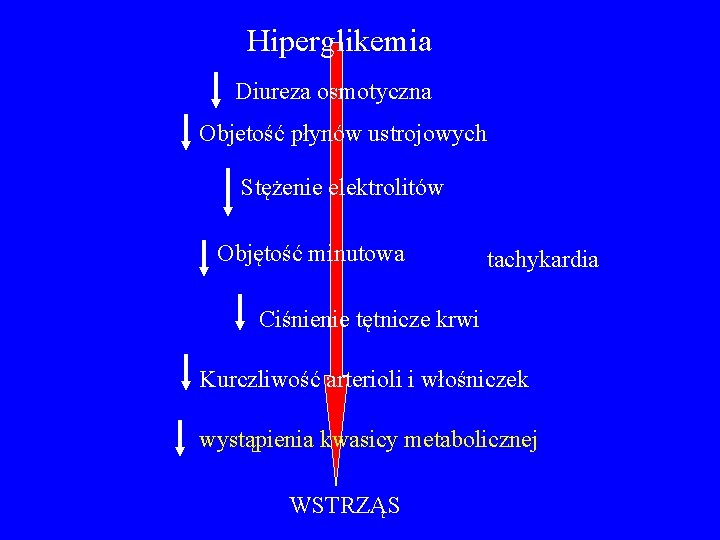
Hiperglikemia Diureza osmotyczna Objetość płynów ustrojowych Stężenie elektrolitów Objętość minutowa tachykardia Ciśnienie tętnicze krwi Kurczliwość arterioli i włośniczek wystąpienia kwasicy metabolicznej WSTRZĄS

ROZPOZNANIE KWASICY METABOLICZNEJ • Objawy kliniczne: złe samopoczucie, bóle głowy, nudności, wymioty, nadmierne pragnienie poliuria, osłabienie , duszność, oddech kwasiczy, zaburzenia czucia, zaburzenia świadomości, niewydolność krążenia , zgon • Wykładniki laboratoryjne: -p. H < 7, 3 -Niedobór zasad <15 mmol/l -Aceton w moczu (++++) -Stężenie glukozy we krwi >300 mg/dl (u ciężarnej ketoza może się rozwinąć przy glikemii <200 mg/dl)

Postępowanie • Ocena stanu płodu (FHR, zapis KTG) • Intensywny nadzór i leczenie ciężarnej • Okreśłenie stanu metabolicznego pacjentki (oznaczanie co 1 -2 h stężenia glukozy, związków ketonowych, elektrolitów i gazometrii) • Podawanie insuliny , po dawce wstępnej 0, 2 -0, 4 j. /kg. m. c. i. v w pompie z szybkością 2 -10 j na godzinę Brak spadku o 25% w ciągu 2 h –zwiększyć dawkę insuliny Glikemia <250 mg/dl – dawkę zmniejszyć o połowę Glikemia < 150 mg/dl – insulina 1 -2 j/godzinę

Postępowanie • Podawanie płynów: 0. 9% Na. Cl. W ciągu 12 godzin 4 -6 litrów wg schematu : 1 l w ciągu pierwszej godziny , 5001000 ml w ciągu 2 -4 godzin , a następnie po podaniu 80% • Całkowitej ilośći płynów 250 ml/h • Podawanie glukozy w proporcji 1: 1 z 0. 9%Na. Cl , jeśłi stężenie glukozy osiągnie 250 mg% • Podawanie potasu jeśli jego poziom jest obniżony lub mieści się w granicach normy w dawce do 40 m. Eq/l podawanych płynów • Dwuwęglany tylko jeśli p. H < 7, 1 – 1 ampułka Na. HCO 3 + 1 litr 0, 45% Na. Cl • Pobranie płynów do badań bakteriologicznych : mocz, krew, wymaz z szyjki macicy

Powikłanie śpiączki cukrzycowej - obrzęk mózgu Można zapobiec obrzękowi mózgu poprzez powolne obniżanie poziomu stężenia glukozy we krwi ( > 5 godzin)

Kwasica u matki= kwasica u płodu • Przyczyny: • Spadek przepływu maciczno-łożyskowego • Zaburzenia transportu tlenu przez erytrocyty • Osłabienie kurczliwości mięśnia sercowego płodu

Zgon wewnątrzmaciczny płodu – 50% przypadków śpiączki cukrzycowej • Jest on efektem masywnej diurezy osmotycznej: • Znaczny spadek objętości śródnaczyniowej • Znaczny spadek rzutu serca • Znaczny spadek przepływu macicznołożyskowego

Poród Wyrównana cukrzyca i dobrostan płodu pozwalają na prowadzenie ciąży do samoistnego wystąpienia czynności porodowej, jednak nie zaleca się przedłużania czasu trwania ciąży ponad 40 tygodni

Wcześniejsze ukończenie ciąży u pacjentek z cukrzycą należy rozważyć w sytuacji: • Brak ruchów płodu lub ewidentne osłabienie ruchów dziecka poniżej 10/12 godzin • Objawy zagrożenia płodu w KTG • Nieprawidłowy wynik testu Manningai/lub przepływów naczyniowych w krążenieu lózyskowym i płodowym • Gwałtowne i znamienne zmniejszenie zapotrzebowania na insulinę • Wzrost ciśnienia tętniczego krwi • Acetonuria bez hiperglikemii utrzymująca się ponad 24 godziny, mimo intesywnego leczenia i dożylnego wlewu glukozy

Warunki bezpieczeństwa porodu drogami natury u ciężarnych z cukrzycą • Miednica ma prawidłową budowę i PWP oceniona w badaniu USG nie przekracz 4500 g • W przebiegu ciąży nie pojawiły się istotne powikłania • Stan szyjki macicy jest korzystny do wzniecenia i/lub przebiegu porodu • Możliwy jest stały nadzór KTG nad płodem oraz biochemiczna kontrola glikemii u rodzącej co 1 -2 godziny • Obecny jest doświadczony zespół położniczoneonatologiczny

W czasie porodu ważne jest utrzymanie normoglikemii – 70 -90 mg%

Proponowany schemat insulinoterapii w czasie porodu • Wieczorna dawka insuliny przed zaplanowanym rozwiązaniem na dzień następny pozostaje bez zmian • W dniu rozwiązania-oznaczenie porannego stężenia glikemii oraz podłączenie wlewu 5%glukozy + insulina krótkodziałająca (poranna dawka insuliny pozostaje bez zmian i może być podana s. c lub lepiej w pompie infuzyjnej w dawkach 0, 25 -2 j. /h • Oznaczenie stężenia glukozy co 1 h i podawanie należnej dawki insuliny jeśli glikemia przekracza 120(140)mg% • Przy wartościach glikemii zaleca się podanie • <70 mg% wlew i. v. 5% glukozy • 70 -120 mg% wlew i. v. 0, 9 Na. Cl • >120(140)mg% - s. c. 2 j. insuliny krótkodziałającej na każde 20 mg% powyżej tej wartości

Połog • • • 1. 2. 3. 4. 5. Spadek zapotrzebowania na insulinę o ok. . 50% Akceptowana średnia dobowa wartość glikemii – 130 mg% Wizyta kontrolna 6 tygodni po porodzie i ocena: Funkcji nerek Stężenia lipidów Hb. A 1 c Stężenia TSH –istotne ryzyko poporodowego zapalenia gruczołu tarczowego Badanie okulistyczne

Cukrzyca ciążowa

Cukrzyca ciążowa GDM według WHO jest zaburzeniem tolerancji węglowodanowej po raz pierwszy pojawiającym się lub rozpoznanym w przebiegu ciąży i najczęściej ustępującym po jej zakończeniu. GDM dotyczy od 1 do 10 % wszystkich ciąż.

- Slides: 53