CUIDADOS EN LA AGONIA SEDACION PALIATIVA Dr Vicente

























- Slides: 28

CUIDADOS EN LA AGONIA. SEDACION PALIATIVA Dr. Vicente Valentín Maganto Oncólogo Médico Coordinador del ESH

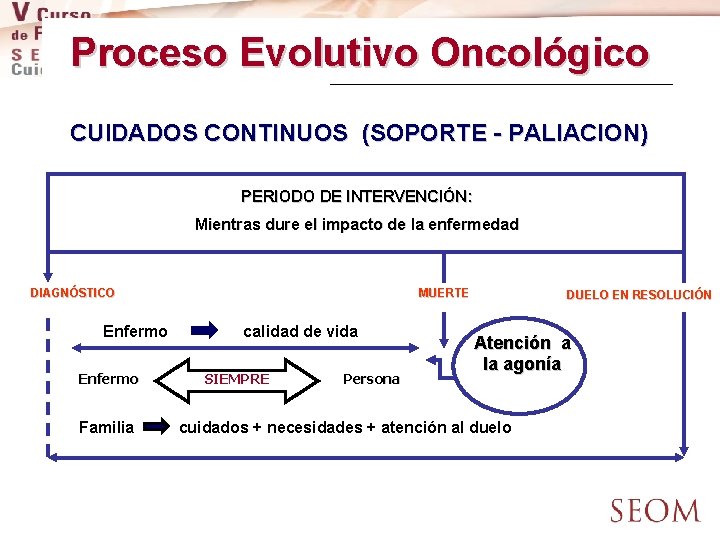
Proceso Evolutivo Oncológico CUIDADOS CONTINUOS (SOPORTE - PALIACION) PERIODO DE INTERVENCIÓN: Mientras dure el impacto de la enfermedad DIAGNÓSTICO Enfermo Familia MUERTE calidad de vida SIEMPRE Persona DUELO EN RESOLUCIÓN Atención a la agonía cuidados + necesidades + atención al duelo

SIGNOS DE LA FASE DE AGONIA Para plantear los objetivos adecuados en los últimos días es esencial “diagnosticar la agonía” Frecuencia de síntomas en los tres últimos días

SIGNOS DE LOS ULTIMOS DIAS • Aparición de nuevos síntomas o empeoramiento de los previos • Pérdida del tono muscular. • Alteración del nivel de conciencia. (Somnolencia >15 h) • Cambios en los signos vitales. • • • Cambios en la circulación sanguínea. (Livideces) Afectación sensorial. Aparición de estertores. Anuria (<300 ml/24 horas) Pausas de apnea (>15 seg/min) Cambio en la percepción del dolor que puede aumentar o disminuir.

CUIDADOS DE LA AGONIA. NORMAS GENERALES • Conseguir el máximo confort posible. • Dar prioridad al control de síntomas. • Revisar fármacos suspendiendo aquellos que no sirvan para mantener el confort (antidiabéticos, antibióticos, antidepresivos. . . ). • Cambiar vía de administración de fármacos (s. c. ). • Indicar pautas fijas de tratamiento y las opciones terapéuticas para las posibles situaciones agudas. • Evitar procedimientos diagnósticos e intervenciones innecesarias. • Mantener comunicación “integral” con el paciente. • Asegurar adecuada información con la familia de lo que sucede. • Comunicación y coherencia del equipo asistencial. • Plantear apoyo espiritual o religioso según confesión. MAXI M O CONF ORT. .

Fase Final. Agonía. • OBJETIVO CONFORT – Cuidados de la boca. (cacao y gasas mojadas) – Cuidados de la piel. (hidratación, no cambios) – Alimentación - Nutrición. (solo si lo pide) – Eliminación. (no enemas, vigilar globo vesical) – Ambiente tranquilo. (acompañado)

SEDACIÓN Aspectos prácticos. Recomendaciones.

INTRODUCCIÓN La muerte del paciente • Momento más importante del proceso asistencial. • La buena muerte “Muerte digna”: • • Sin dolor Sin disnea Sin sed Sin angustia • Sin soledad – – – Sensación de trabajo bien realizado Tranquilidad familiar Mejor afrontamiento del duelo

INTRODUCCIÓN La muerte del paciente • La muerte traumática: – – – Sensación de trabajo mal realizado Intranquilidad familiar El recuerdo del sufrimiento aumenta el riesgo de duelo patológico

ASPECTOS CLÍNICOS Definición SEDAR = sosegar, calmar, apaciguar. Se plantea tras el fracaso clínico de las medidas farmacológicas y no farmacológicas habituales, con la administración de fármacos de forma consciente, a las dosis y en combinaciones adecuadas, con el objetivo de disminuir la conciencia del paciente ante determinados síntomas o situaciones intolerables y cuando la muerte está próxima. (INTENCIONALIDAD)

ASPECTOS CLÍNICOS Tipos de sedación • Superficial. – Por efectos secundarios de fármacos o por dosis bajas de fármacos sedantes. • Profunda. – Coma farmacológico. • Reversible. – En procesos agudos o situaciones especiales. • Irreversible. . – – – Se mantiene hasta el fallecimiento del paciente. También llamada sedación terminal. Puede ser superficial o profunda.

ASPECTOS CLÍNICOS ESCALA RAMSAY

ASPECTOS CLÍNICOS Sedación cuando? . . • El tto pautado no consigue control. • Efectos secundarios agudos excesivos. • Tiempo para control inadecuado. NO HAY CAMBIO EN LA ACTITUD, SI EN LOS MEDIOS Causa del síntoma? Tratamiento modifica evolución de Enf. ? SINTOMA REFRACTARIO Validez de Tto. Sistémico? Validez de Tto. Local o invasivo?

ASPECTOS CLÍNICOS Indicaciones. Según los distintos autores. . . Dolor Disnea Delirio// agitación Hemorragia Nauseas // vómitos Malestar general / astenia Angustia / distrés psicológico 22% 38% 39% 9% 9% 6% 6% 20% 21%

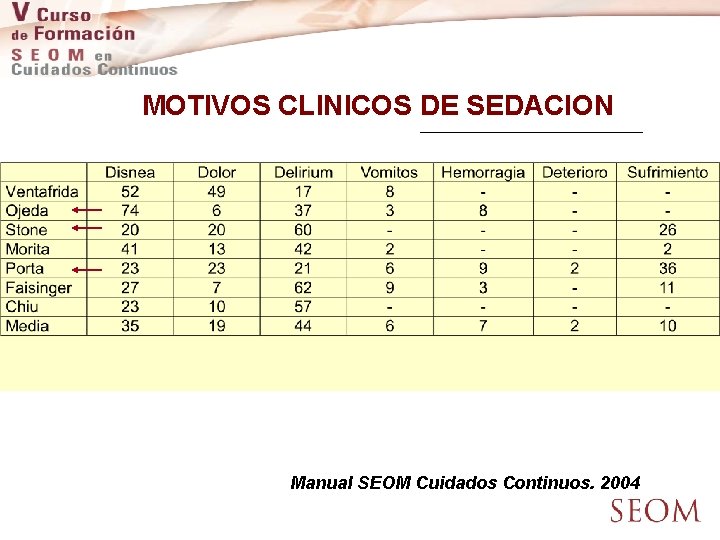
MOTIVOS CLINICOS DE SEDACION Manual SEOM Cuidados Continuos. 2004

ASPECTOS CLÍNICOS Prevalencia. Según los distintos autores. . . DEL TOTAL SEDACIONES INGRESADOS (70 - 80%) - DOMICILIO (20 -10%) Ventafrida (120 pacientes) Fainsinguer (270 pacientes) Morita (450 pacientes) Stone (115 pacientes) SUPERVIVENCIA MEDIA GLOBAL ES DE 52% 16% 48% 26% 6% - 58% 48 HORAS Con trabajos que oscilan entre los 1, 3 días (0 -5 d) y los 2, 5 (4 h - 12 d) MISMA SUPERVIVENCIA ENTRE PACIENTES SEDADOS Y NO SEDADOS

ASPECTOS CLINICOS Nuestra experiencia. . EN INFUSIÓN CONTÍNUA: (24 horas) Midazolam: Haloperidol: Escopolamina: Levomepromazina: 15 - 20 mg 5 - 10 mg 0, 5 - 3 mg 50 - 100 mg (Dosis de inicio) Tener en cuenta: • Sedación profunda: – Requiere dosis más altas • Medicación previa – Requiere dosis más altas. • Mantener morfina. • Mantener / ajustar Escopolamina para prevenir estertores.

ASPECTOS CLINICOS MEDICACIÓN MÁS UTILIZADA EN LA SEDACIÓN Según los distintos autores. . . • MORFINA iv o sc según dosis previas • MIDAZOLAN 5 - 60 mg / 24 horas sc • HALOPERIDOL 2, 5 - 5 mg vo, 5 - 25 mg / 24 horas sc • ESCOPOLAMINA 0, 5 - 1 mg / 4 - 6 horas sc • FENOBARBITAL 200 mg bolo iv - sc luego 25 mg / hora • PROPOFOL 10 mg / hora iv si fuera preciso 20 - 50 mg • CLORPROMAZINA 12, 5 - 25 mg / 6 horas Se considera una mala praxis sedar con morfina u otro opioide.

ACTITUD ÉTICA “La sedación es necesaria en el 25% de los enfermos P. O. A. ” Sedación Objetivo Eutanasia Aliviar el sufrimiento Sedación: pretende aliviar el sufrimiento sin acabar con la vida del enfermo. Eutanasia: pretende aliviar el sufrimiento terminando con la vida del enfermo.

ACTITUD ÉTICA ¿Quién toma la decisión? . . . el médico? . . . el equipo terapéutico? . . . la familia? . . . el enfermo?

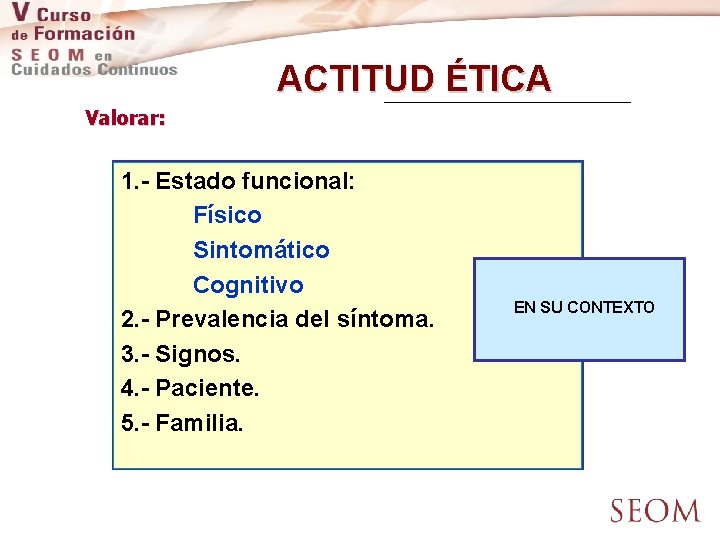
ACTITUD ÉTICA Valorar: 1. - Estado funcional: Físico Sintomático Cognitivo 2. - Prevalencia del síntoma. 3. - Signos. 4. - Paciente. 5. - Familia. EN SU CONTEXTO

ACTITUD ÉTICA Orientaciones: • Anticipar síntomas, miedos y situaciones que puedan descontrolarse y prevenirlas. • Valorar quién es el que sufre: – El paciente? – La familia? – El equipo terapéutico? ¡Cuidado con los roles de identificación personal!

ACTITUD ÉTICA Orientaciones: • Intentar recoger la opinión del enfermo de forma anticipada. • Que la familia participe en la decisión. ¡Cuidado con las culpabilidades!

ACTITUD ÉTICA Recoger en la historia clínica: • Motivos. • Quién participó en la toma de decisión. • Tipo de sedación. • Fármacos empleados, dosis y vía de administración. • Tiempo de sedación. • Actitud de la familia. • Actitud de los profesionales.

ACTITUD ÉTICA Tener en cuenta: • La sedación es un proceso activo que hay que vigilar de forma continua. – Se necesita controlar la situación clínica del paciente. – Se deben seguir con los cuidados físicos y emocionales del enfermo y de la familia. – Cuando se prolonga la situación, la familia necesita más apoyo.

Reflexiones de la fase terminal • Pensar que la gente no sufre en el proceso de morir es una ilusión. • El sufrimiento en el final de la vida se ha olvidado en las últimas décadas. • Aliviar el sufrimiento es más importante que prolongar la vida a toda costa. • La atención médica debe ser más personal, íntima e individualizada.

No olvidar: • Lo indicado en el enfermo agudo puede estar contraindicado en el moribundo. • Las medidas de soporte vital ayudan poco en el confort. • Algunos pacientes sufren más por el tratamiento que por la enfermedad. • Ni legal, ni moral, ni éticamente tenemos la obligación de “mantener la vida a toda costa” cuando la situación del enfermo es irreversible.

Los cuerpos no sufren son las personas Ramon Bayes