CUATRO DCADAS DE EXPERIENCIA EN EL MANEJO DE

















- Slides: 32

CUATRO DÉCADAS DE EXPERIENCIA EN EL MANEJO DE SARCOIDOSIS Joan Mañá Consultor en Enfermedades Autoinmunes Sistémicas Clínica Sagrada Familia, Clínica Corachan, Barcelona

Medicine (Baltimore) 2017; 96(29): e 7595 Dr Francesc Badrinas (1928 -1992) Fundador del grupo de Sarcoidosis Servicio de Medicina Interna Hospital Universitari de Bellvitge

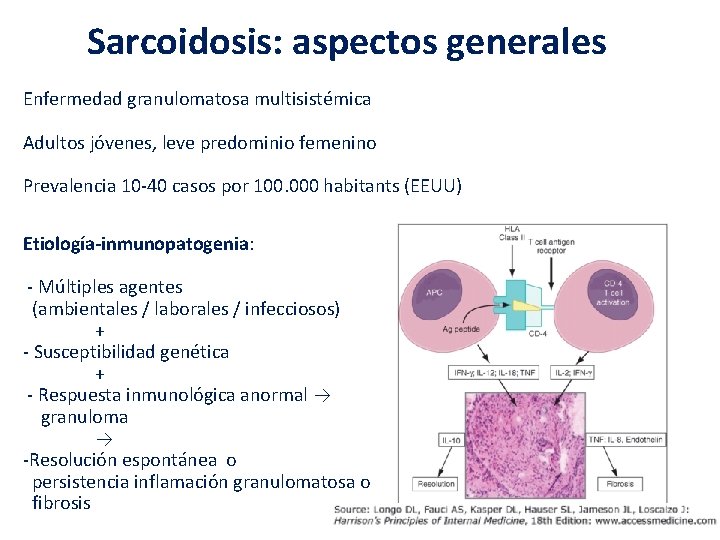
Sarcoidosis: aspectos generales Enfermedad granulomatosa multisistémica Adultos jóvenes, leve predominio femenino Prevalencia 10 -40 casos por 100. 000 habitants (EEUU) Etiología-inmunopatogenia: - Múltiples agentes (ambientales / laborales / infecciosos) + - Susceptibilidad genética + - Respuesta inmunológica anormal → granuloma → -Resolución espontánea o persistencia inflamación granulomatosa o fibrosis

Diagnóstico 1) Cuadro clínico - radiológico (tórax) compatible 2) Demostración histológica de granulomas sarcoideos no caseificantes en uno o más tejidos, con tinciones, cultivos y PCR negativos para micobacterias y hongos, o un test de Kveim-Siltzbach + 3) Exclusión de otras enfermedades granulomatosas (varía según el órgano afecto) o de reacciones sarcoideas asociadas a cáncer Diagnóstico sin confirmación histológica: Síndrome de Löfgren Hunninghake et al, Sarcoidosis Vasc Diffuse Lung Dis 1999

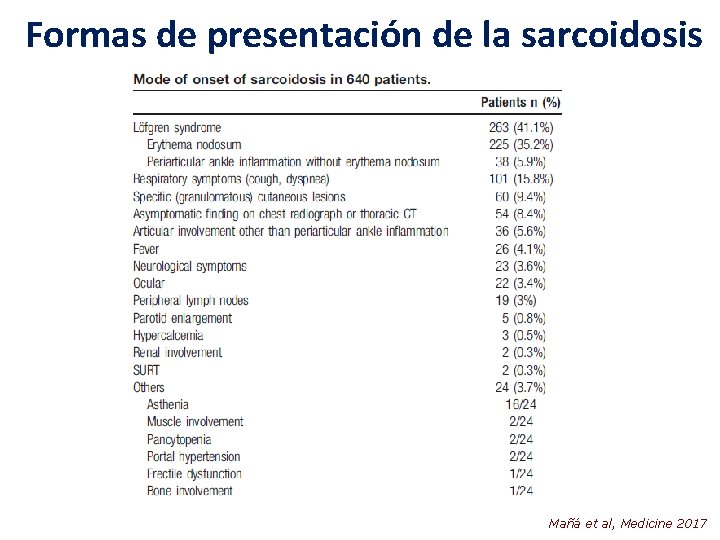
Formas de presentación de la sarcoidosis Mañá et al, Medicine 2017

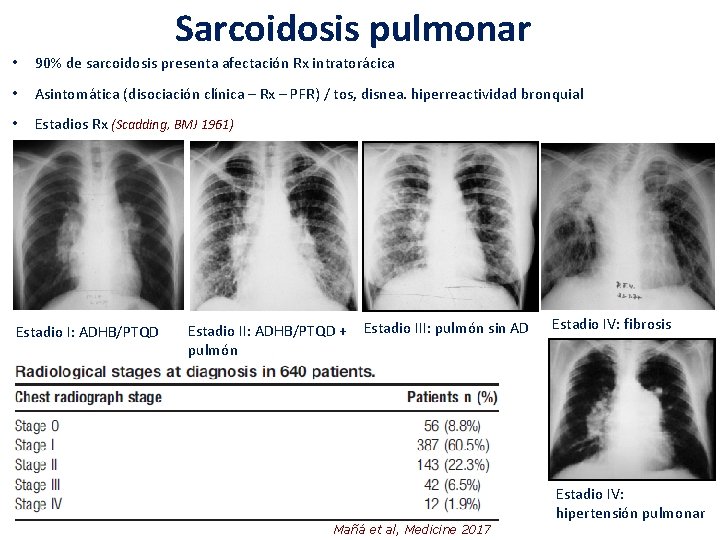
Sarcoidosis pulmonar • 90% de sarcoidosis presenta afectación Rx intratorácica • Asintomática (disociación clínica – Rx – PFR) / tos, disnea. hiperreactividad bronquial • Estadios Rx (Scadding, BMJ 1961) Estadio I: ADHB/PTQD Estadio II: ADHB/PTQD + pulmón Estadio III: pulmón sin AD Estadio IV: fibrosis Estadio IV: hipertensión pulmonar Mañá et al, Medicine 2017

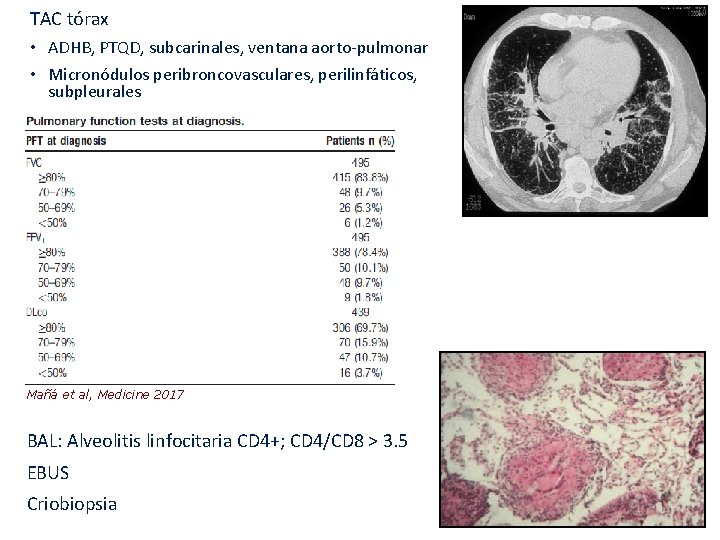
TAC tórax • ADHB, PTQD, subcarinales, ventana aorto-pulmonar • Micronódulos peribroncovasculares, perilinfáticos, subpleurales Mañá et al, Medicine 2017 BAL: Alveolitis linfocitaria CD 4+; CD 4/CD 8 > 3. 5 EBUS Criobiopsia

Sarcoidosis extrapulmonar • Problemática diagnóstica, especialmente en estadio 0 (10%) • Formas clínicas menos reconocidas que en la sarcoidosis intratorácica • No todo granuloma sarcoideo es sarcoidosis, pero cualquier granuloma sarcoideo puede ser sarcoidosis • Diagnóstico diferencial: • Otras enf. granulomatosas (DD según órgano afecto) • Reacciones sarcoideas asociadas a cáncer

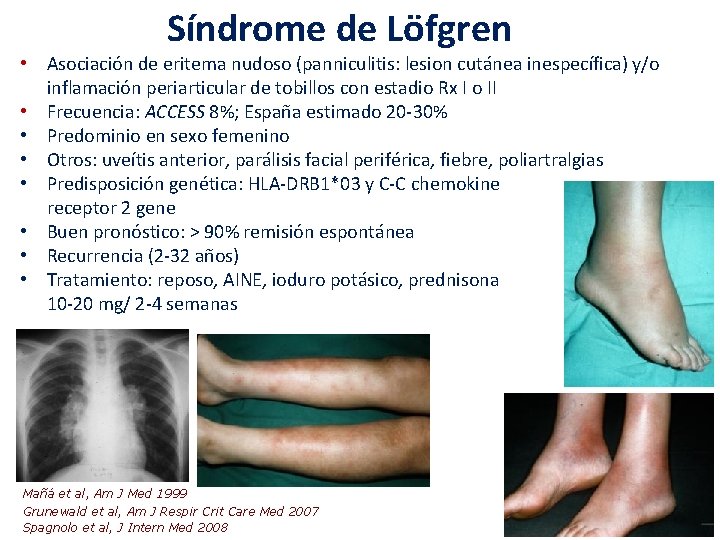
Síndrome de Löfgren • Asociación de eritema nudoso (panniculitis: lesion cutánea inespecífica) y/o inflamación periarticular de tobillos con estadio Rx I o II • Frecuencia: ACCESS 8%; España estimado 20 -30% • Predominio en sexo femenino • Otros: uveítis anterior, parálisis facial periférica, fiebre, poliartralgias • Predisposición genética: HLA-DRB 1*03 y C-C chemokine receptor 2 gene • Buen pronóstico: > 90% remisión espontánea • Recurrencia (2 -32 años) • Tratamiento: reposo, AINE, ioduro potásico, prednisona 10 -20 mg/ 2 -4 semanas Mañá et al, Am J Med 1999 Grunewald et al, Am J Respir Crit Care Med 2007 Spagnolo et al, J Intern Med 2008

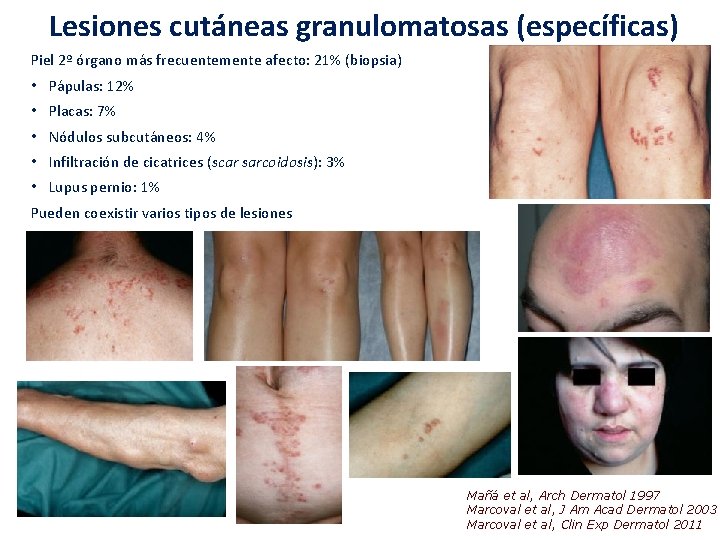
Lesiones cutáneas granulomatosas (específicas) Piel 2º órgano más frecuentemente afecto: 21% (biopsia) • Pápulas: 12% • Placas: 7% • Nódulos subcutáneos: 4% • Infiltración de cicatrices (scar sarcoidosis): 3% • Lupus pernio: 1% Pueden coexistir varios tipos de lesiones Mañá et al, Arch Dermatol 1997 Marcoval et al, J Am Acad Dermatol 2003 Marcoval et al, Clin Exp Dermatol 2011

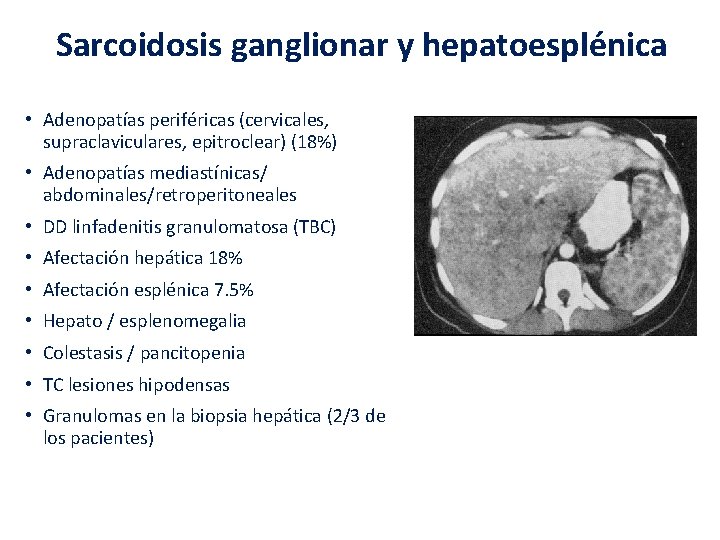
Sarcoidosis ganglionar y hepatoesplénica • Adenopatías periféricas (cervicales, supraclaviculares, epitroclear) (18%) • Adenopatías mediastínicas/ abdominales/retroperitoneales • DD linfadenitis granulomatosa (TBC) • Afectación hepática 18% • Afectación esplénica 7. 5% • Hepato / esplenomegalia • Colestasis / pancitopenia • TC lesiones hipodensas • Granulomas en la biopsia hepática (2/3 de los pacientes)

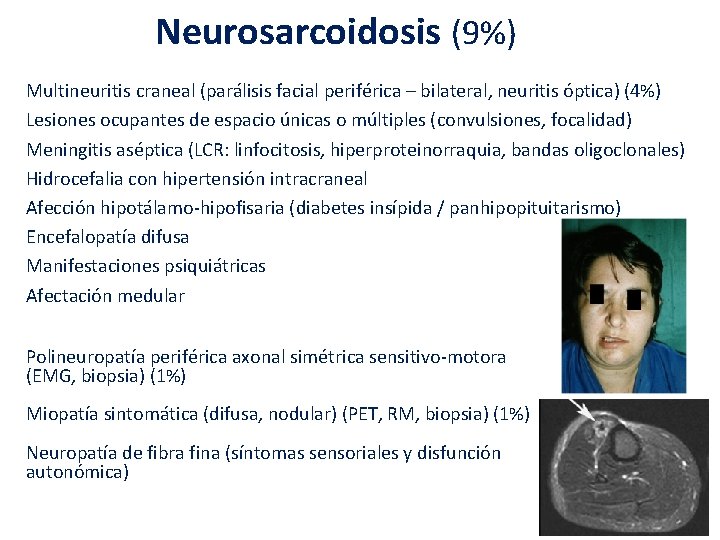
Neurosarcoidosis (9%) Multineuritis craneal (parálisis facial periférica – bilateral, neuritis óptica) (4%) Lesiones ocupantes de espacio únicas o múltiples (convulsiones, focalidad) Meningitis aséptica (LCR: linfocitosis, hiperproteinorraquia, bandas oligoclonales) Hidrocefalia con hipertensión intracraneal Afección hipotálamo-hipofisaria (diabetes insípida / panhipopituitarismo) Encefalopatía difusa Manifestaciones psiquiátricas Afectación medular Polineuropatía periférica axonal simétrica sensitivo-motora (EMG, biopsia) (1%) Miopatía sintomática (difusa, nodular) (PET, RM, biopsia) (1%) Neuropatía de fibra fina (síntomas sensoriales y disfunción autonómica)

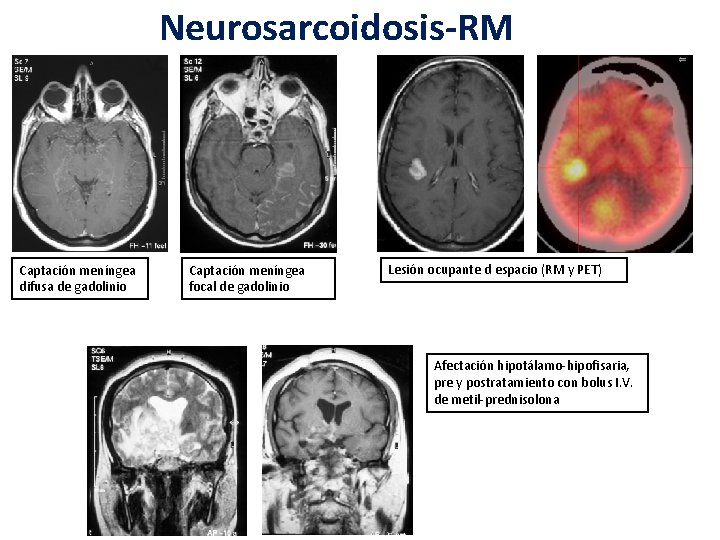
Neurosarcoidosis-RM Captación meníngea difusa de gadolinio Captación meníngea focal de gadolinio Lesión ocupante d espacio (RM y PET) Afectación hipotálamo-hipofisaria, pre y postratamiento con bolus I. V. de metil-prednisolona

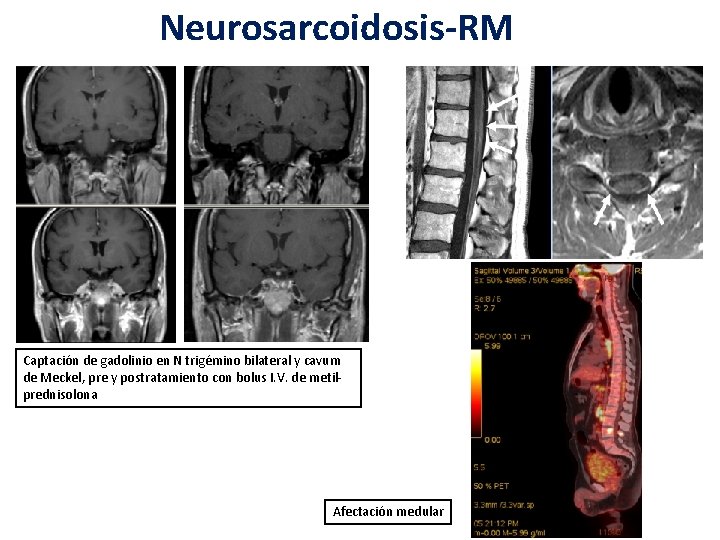
Neurosarcoidosis-RM Captación de gadolinio en N trigémino bilateral y cavum de Meckel, pre y postratamiento con bolus I. V. de metilprednisolona Afectación medular

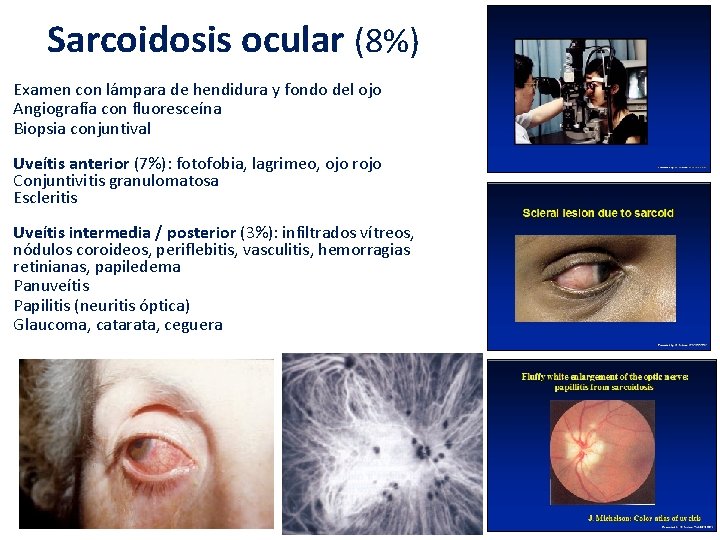
Sarcoidosis ocular (8%) Examen con lámpara de hendidura y fondo del ojo Angiografía con fluoresceína Biopsia conjuntival Uveítis anterior (7%): fotofobia, lagrimeo, ojo rojo Conjuntivitis granulomatosa Escleritis Uveítis intermedia / posterior (3%): infiltrados vítreos, nódulos coroideos, periflebitis, vasculitis, hemorragias retinianas, papiledema Panuveítis Papilitis (neuritis óptica) Glaucoma, catarata, ceguera

Glándulas salivales y lagrimales (4%) Hipertrofia y obstrucción de los conductos lagrimales Hipertrofia parotídea uni o bilateral Síndrome seco Galio: patrón panda Biopsia glándulas lagrimales, salivales Fiebre uveoparotídea o síndrome de Heerfordt (fiebre, parotiditis, uveítis anterior, parálisis facial periférica)

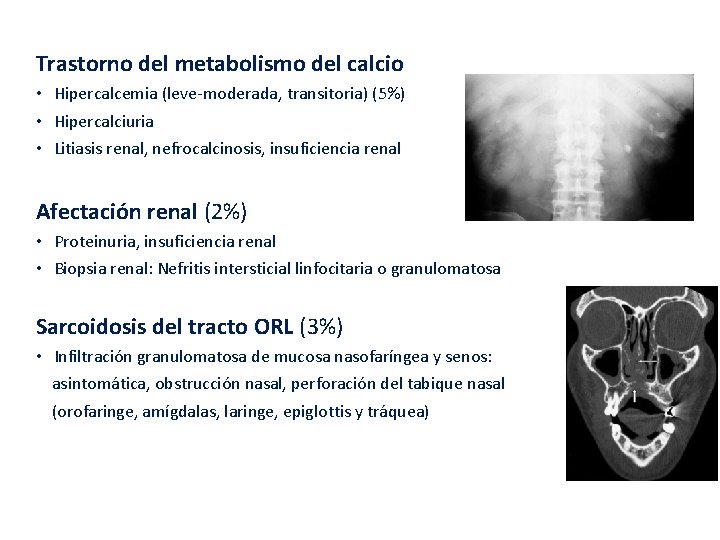
Trastorno del metabolismo del calcio • Hipercalcemia (leve-moderada, transitoria) (5%) • Hipercalciuria • Litiasis renal, nefrocalcinosis, insuficiencia renal Afectación renal (2%) • Proteinuria, insuficiencia renal • Biopsia renal: Nefritis intersticial linfocitaria o granulomatosa Sarcoidosis del tracto ORL (3%) • Infiltración granulomatosa de mucosa nasofaríngea y senos: asintomática, obstrucción nasal, perforación del tabique nasal (orofaringe, amígdalas, laringe, epiglottis y tráquea)

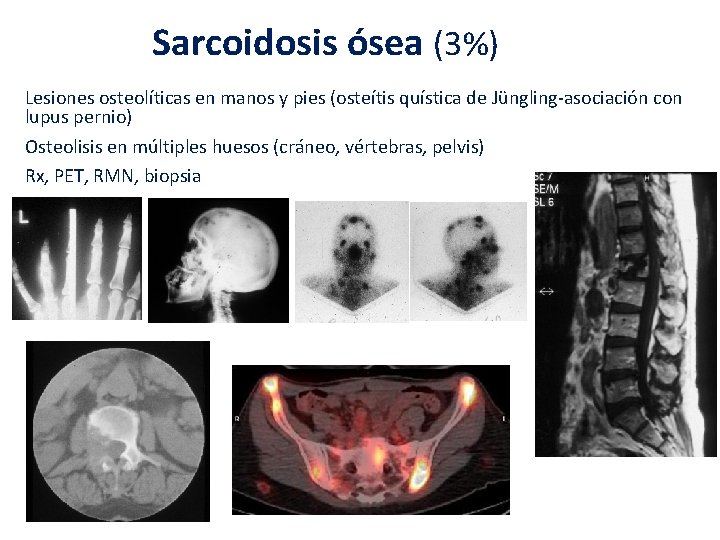
Sarcoidosis ósea (3%) Lesiones osteolíticas en manos y pies (osteítis quística de Jüngling-asociación con lupus pernio) Osteolisis en múltiples huesos (cráneo, vértebras, pelvis) Rx, PET, RMN, biopsia

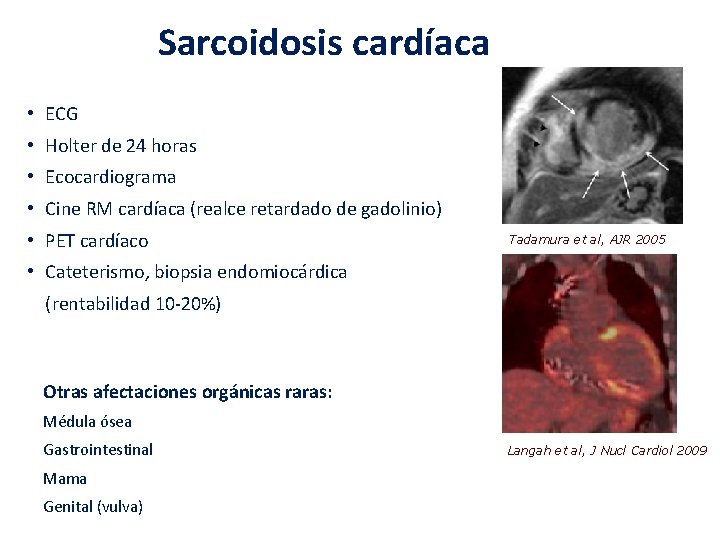
Sarcoidosis cardíaca (1%) • • • Asintomática - frecuencia? - Alta incidencia en Japón USA: estudio ACCESS 2, 3%; necropsias 25% Bloqueo aurículo-ventricular completo, bloqueo de rama Arritmias supraventriculares o ventriculares Muerte súbita Miocardiopatía restrictiva o dilatada, insuficiencia cardíaca • • Trastornos de repolarización Valvulopatía secundaria a disfunción del músculo papilar Derrame pericárdico (Cor pulmonale secundario a fibrosis pulmonar)

Sarcoidosis cardíaca • ECG • Holter de 24 horas • Ecocardiograma • Cine RM cardíaca (realce retardado de gadolinio) • PET cardíaco Tadamura et al, AJR 2005 • Cateterismo, biopsia endomiocárdica (rentabilidad 10 -20%) Otras afectaciones orgánicas raras: Médula ósea Gastrointestinal Mama Genital (vulva) Langah et al, J Nucl Cardiol 2009

Manifestaciones no orgánicas – no granulomatosas Parasarcoidosis / Sarcoidosis penumbra Síntomas presentes con enfermedad activa y en ocasiones inactiva - Astenia (fatiga, cansancio) severa (10%) (excluir insuficiencia respiratoria, SAOS, hipotiroidismo) - Pérdida de memoria, dificultades de concentración - Depresión, ansiedad, insomnio - Dolores articulares y musculares crónicos (simulando fibromialgia) - Neuropatía de fibra fina (síntomas sensoriales y disfunción autonómica) Alteración de la calidad de vida Tavee et al, Curr Opin Pulm Med 2019 van Helmondt et al, Curr Opin Pulm Med 2019

Neuropatía de fibra fina Diagnóstico: • • • Cuestionario de neuropatía de fibra fina EMG convencional normal Respuesta sudomotora simpática cutánea Potenciales evocados láser Termotest: test de sensación de temperatura frío-calor Biopsia de piel para medir la densidad de las fibras nerviosas intraepidérmicas Tratamiento: Inmunoglobulinas intravenosas

Protocolo de estudio Historia clínica (incluyendo historia ocupacional y ambiental) Examen físico (incluyendo examen OFT, piel rodillas y cicatrices) Rx tórax Analítica general en sangre y orina (calciuria) ECA sérica (elevada 60%): no valor diagnóstico Prueba de la tuberculina / Quantiferon ECG PFR: espirometría, volúmenes pulmonares, difusión CO Biopsia(s) (cultivo/PCR de micobacterias y hongos)

Procedimientos complementarios • • • Angiografía retiniana con fluoresceína TCAR tórax (si Rx tórax normal/dudosa) / TC abdominal / TC ORL Test de la marcha de 6’ (si ↓moderada-severo Dlco: sugestivo de HTAP) EBUS + PAAF adenopatía mediastínica (o mediastinoscopia) Broncoscopia con LBA (subpoblaciones linfocitarias) y BTB Examen del LCR RMN craneal / medular / ósea / muscular Ecocardiograma, Holter de 24 h, Cine RM, PET cardiacos PET/TC Diagnóstico • 1 biopsia con granulomas si cuadro Rx pulmonar sugestivo • Si Rx tórax atípica o sarcoidosis extrapulmonar exclusiva: 2 o > biopsias con granulomas • DD otras enf granulomatosas, reacción sarcoidea asociada a cáncer, granulomatosis monovisceral (? )

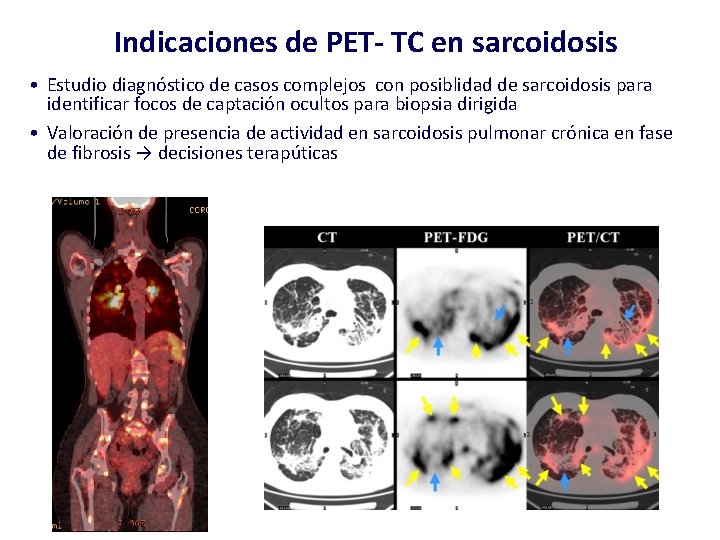
Indicaciones de PET- TC en sarcoidosis • Estudio diagnóstico de casos complejos con posiblidad de sarcoidosis para identificar focos de captación ocultos para biopsia dirigida • Valoración de presencia de actividad en sarcoidosis pulmonar crónica en fase de fibrosis → decisiones terapúticas

Diagnóstico histológico Mañá et al, Medicine 2017

Indicaciones tratamiento. Sarcoidosis pulmonar Prednisona 0, 5 mg/kg/día (30 mg), pauta decreciente a 5 -10 mg en 6 meses, mantenimiento 1 año Si de mantenimiento se requieren dosis más altas de pred 10 mg/d, asociar MTX Indicaciones: • Afectación pulmonar (estadios II, IV) sintomática y/o deterioro función pulmonar (FVC < 70%) • Persistencia > 12 meses de las alteraciones radiológicas, sin síntomas, PFR normales: tratamiento?

Indicaciones tratamiento. Sarcoidosis extrapulmonar Prednisona 1 mg/kg/día (60 mg), pauta decreciente, 2 años Si de mantenimiento se requieren dosis más altas de pred 10 mg/d, asociar otros inmunosupresores • Uveítis posterior (uveítis anterior: corticoides tópicos) (MTX, adalimumab) • Neurosarcoidosis (en casos graves: bolus metilpred IV) (MTX, infliximab) • Afectación hepática severa (síndromes colestáticos, hipertensión portal) • Hiperesplenismo severo (esplenectomía en casos graves) • Formas cutáneas crónicas deformantes (HCQ, infliximab)

Indicaciones tratamiento. Sarcoidosis extrapulmonar • Afectación cardiaca (en casos graves: bolus metilpred IV) (MTX, infliximab) (marcapasos, desfibrilador automático, ablación de arritmias) • Nefritis intersticial • Hipercalcemia persistente (pred 0, 5 mg/kg/día) (HCQ) • Afectación ósea grave (MTX) • Afectación grave ORL (MTX) Trasplante • Pulmón / Hígado / Corazón / Riñón

Evolución y tratamiento Seguimiento: 587/640 (92%) pacientes; media 112. 4± 98. 3 meses (rango, 6. 4 -475 meses) Pacientes tratados: 266 (45%) ü Corticoides 255 (43%) ü Metotrexato 25 (4%) ü Antimaláricos 23 (4%) ü Azatioprina 22 (4%) ü Micofenolato mofetil 8, ciclosporina 3, minociclina 2, ciclofosfamida 2, pentoxifilina 1 ü Infliximab 4, rituximab 2, adalimumab 1 Mañá et al, Medicine 2017

Pronóstico Clasificación: v Sarcoidosis aguda: remisión en < 5 años v Sarcoidosis crónica: actividad > 5 años (daño orgánico: leve / moderado a severo) Remisión espontánea sin tratamiento: 43% Remisión con tratamiento: 10% Sarcoidosis crónica: 28% (80% tratados) - leve: 20% (smoldering sarcoidosis) (73% tratados) - moderada/severa: 8. 5% (100% tratados) Mañá et al, Medicine 2017

Conclusiones Ø Enfermedad multisistémica con afectación pulmonar predominante Ø Estudiar la sarcoidosis con un protocol de estudio básico (otras pruebas complementarias según los órganos afectos) Ø Excluir otras enfermedades granulomatosas (All that glitters is not sarcoidosis, WJ Williams, Sarcoidosis 1986) Ø Resolución espontánea sin tratamiento Ø Grado de actividad leve persistente (tratamiento? ) Ø Sarcoidosis crónica con daño orgánico moderado-severo resistente al tratamiento Ø Evitar una segunda enfermedad por los efectos secundarios de los tratamientos Ø Aspectos clínicos poco conocidos: “parasarcoidosis” Ø Necesidad de nuevos tratamientos: nuevos agentes biológicos