Crasis Sangunea Coagulograma Consiste en un serie de





























- Slides: 35

Crasis Sanguínea Coagulograma

§ Consiste en un serie de pruebas laboratoriales que evalúan el estado de la hemostasia

§ Hemostasia Primaria § Hemostasia Secundaria o Coagulación

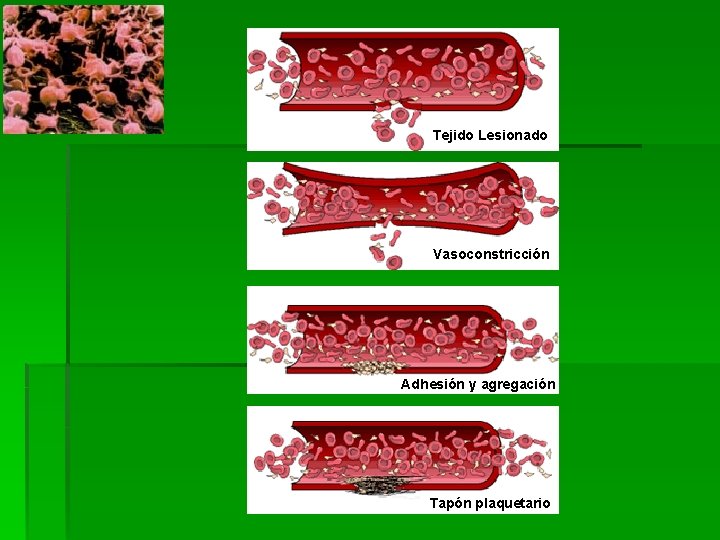
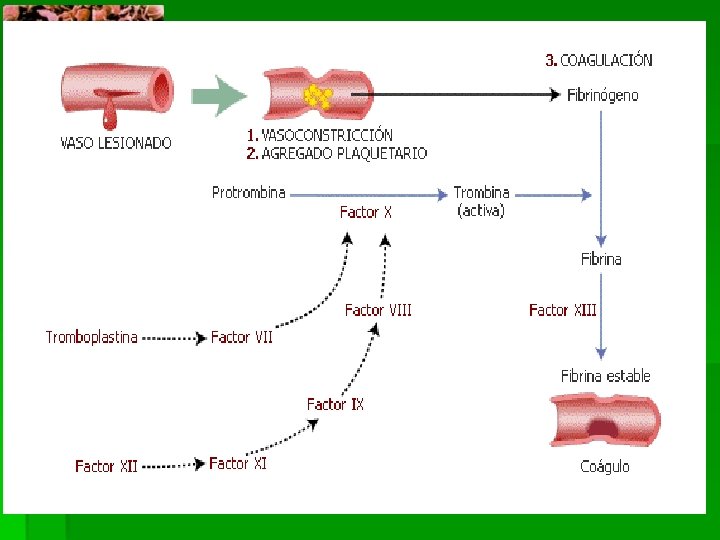
Hemostasia Primaria § Se activa por lesiones pequeñas en los vasos sanguíneos. (pinchazos con agujas o descamación de células) § El vaso sanguíneo se contrae para sellar la herida y las plaquetas llenan el espacio abierto para formar un tapón plaquetario.

Tejido Lesionado Vasoconstricción Adhesión y agregación Tapón plaquetario

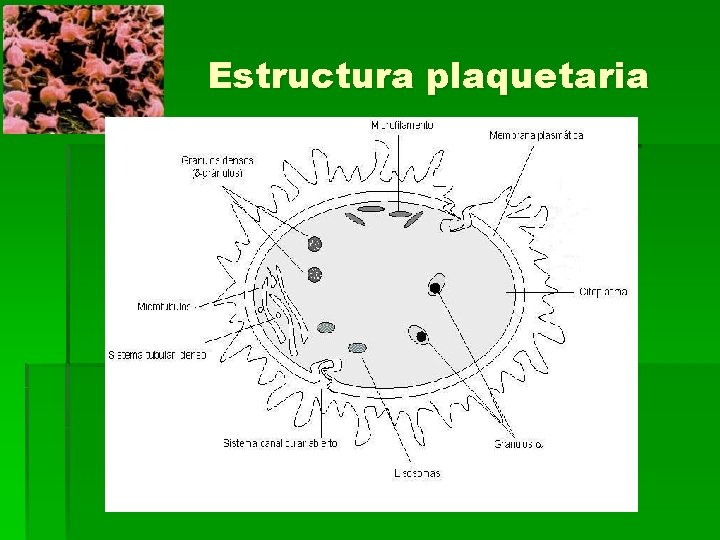
Estructura plaquetaria

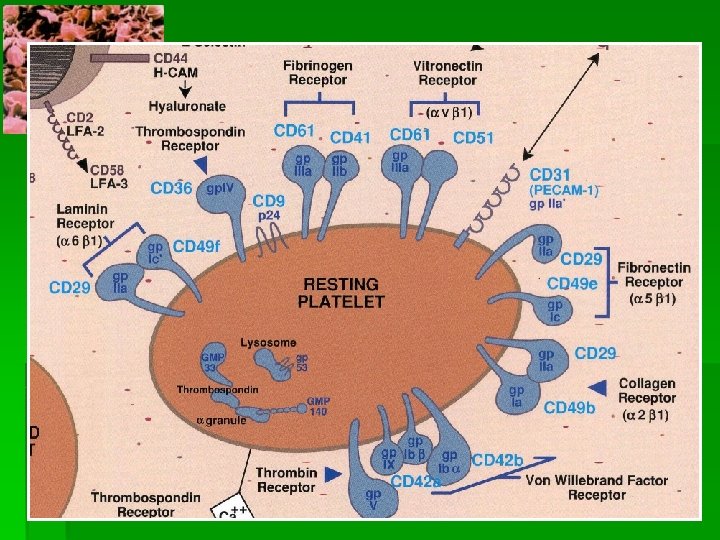
§ Glucoproteínas: receptores de membrana § Microtúbulos: mantienen la forma discoide de la plaqueta § Sistema contractil: microfilamentos y protreínas contràctiles como actina, miosina, troponina y tropomiosina. § Sistema canalicular abierto: función secretora, son invaginaciones de la membrana, los gránulos se fusionan y expulsan su contenido. § Sistema tubular denso: máxima reserva de Ca ++. § Granulaciones citoplasmáticas: § gránulos densos: elevada concentración de aminas(serotonina), ADP, ATP, Ca++ § Alfa: contienen proteínas específicas y otras no específicas como Fv. W y Fno. § Lisosomas: enzimas hidrolíticas, hidrolasas ácidas.



Hemostasia Secundaria § Se activa por los mecanismos de la hemostasia primaria pero es necesaria para controlar el sangrado de las heridas grandes. § Mediante la formación de un trombo de fibrina.

Fases de la Hemostasia § Tapón plaquetario (hemostasia primaria) § Coagulación § Fibrinólisis

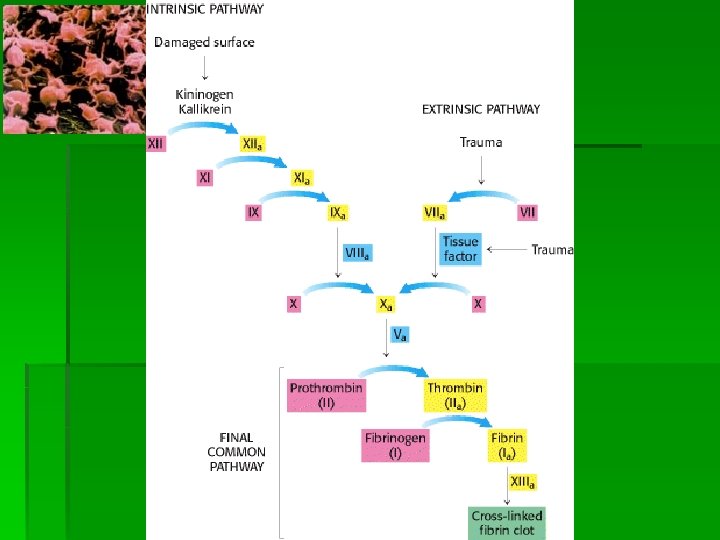
Factores de Coagulación § § § Factor I (fibrinógeno) Factor II (protrombina) Factor III (tromboplastina, factor tisular) Factor IV (calcio) Factor V (factor lábil) Factor VII (factor estable) Factor VIII (factor antihemofílico A) Factor IX ( factor Christmas, factor antihemofílico B) Factor X (factor Stuart ) Factor XI (factor antihemofílico C) Factor XII (factor Hageman) Factor XIII (factor estabilizante de la fibrina) II, VII, IX y X son dependientes de vitamina K.



Fibrinólisis § La fibrinólisis es la disolución del coágulo sanguíneo debido a la acción de la PLASMINA, un enzima proteolítico del plasma. § La plasmina se encuentra circulando en forma de precursor inactivo: PLASMINÓGENO § La fibrinólisis es activada al mismo tiempo que la coagulación. Ambas ocurren en un equilibrio fisiológico.

Inhibidores § · Antitrombinas: la más importante, inactiva a la trombina y a los factores IXa, XIa y XIIa. La heparina acelera la actividad de la antitrombina. Éste es el principio de su acción anticoagulante. § · Proteína C: es una proteína vitamina K dependiente. Se activa por trombina (observese que en este caso la trombina tiene un efecto anticoagulante) y requiere de trombomodulina que es un cofactor de origen endotelial. Tiene actividad proteasa que inactiva a los factores VIIIa y Va. § · Proteína S: también es una proteína vitamina K dependiente que aumenta la actividad de la proteína C. § · alfa 2 macroglobulina: se une a los factores activados y compite por la unión a sustratos. § · alfa 1 antitripsina: inactiva a la trombina

Pruebas a Realizar § § § § Tiempo de sangría Hemostasia Primaria Prueba del Lazo Retracción del Coágulo Recuento de plaquetas Tiempo de Coagulación Tiempo de Protrombina Tiempo de Tromboplastina Parcial Activada Fibrinógeno

Tiempo de Sangría § Es el tiempo que transcurre desde la sección de un grupo de capilares hasta la formación del trombo plaquetario. § Estudia la pared vascular. Estudia la adhesión de las plaquetas al endotelio vascular y su capacidad para formar el trombo plaquetario.

§ Prueba: consiste en efectuar una pequeña herida y medir el tiempo que tarda en dejar de sangrar. § Método de Duke § Se realiza una incisión en el lóbulo de la oreja y se dispara el cronómetro y cada 30 seg se coloca un papel de filtro en el lugar de incisión hasta que pare de sangrar. R. f. : menor a 5 min.

§ § Se somete el brazo a una P= 40 mm. Hg, se hace 2 cortes y se dispara el cronómetro, cada 30 seg se coloca un papel de filtro hasta que pare de sangrar. R. f. : menor a 10 min. § § § Método de Ivy Método Ivy “Modificado” Se liga el brazo, se limpia la zona, se introduce la jeringa, en el momento q sale la sangre se dispara el cronómetro, se retira la jeringa, se apoya un algodón seco y cada 30 seg se observan las gotitas de sangre en el algodón hasta que pare de sangrar. R. F. : 2 – 5 min. El alargamiento del Tiempo de sangría se debe a la falta de formación del tampón plaquetario, casi siempre secundaria a un trombopenia o trombopatia.

Tiempo de Coagulación § Es el tiempo que tarda en generarse el coágulo en una muestra de sangre, no anticoagulada, que se pone en contacto con una superficie extraña(vidrio). § El tiempo de coagulación será el transcurso desde el depósito de sangre en el tubo hasta la aparición del coágulo en el interior del mismo. § Es necesario observar el tubo cada 30 seg. Rango de referencia. : 5 – 10 min.

§ El alargamiento puede ser signo de transtorno a nivel de la Vía Intrínseca o de la vía común de la coagulación.

Retracción del Coagulo § Consiste en evaluar la capacidad de retracción del coágulo formado, de una manera espontánea teniendo en cuenta que depende de la capacidad y calidad de las plaquetas para producir y liberar trombostenina. § Se valora a las 2 hs de incubar el tubo con sangre de la prueba del Tiempo de coagulación a 37ºC, comienza a contraerse a los 30 min y termina a los 60 o 90 min de incubación. § La retracción es nula o está disminuída en casos de

Prueba del lazo § Estudia la resistencia de la pared vascular. Se somete el brazo del paciente a una presión de 40 mm. Hg por 5 minutos. § Esto origina un incremento de la presión intracapilar y anoxia, que son responsables de la posible producción de extravasaciones sanguíneas visibles en forma de petequias. Interpretación § Aparición de 5 o más petequias-- + § La no aparición de petequias -- -

Tiempo de Protrombina § Es el tiempo necesario para la coagulación de un plasma recalcificado en presencia de un exceso de tromboplastina tisular. Explora la función de la vía extrínseca de la coagulación, así como de protrombina y el fibrinógeno. § Procedimiento § Se incuban 200 ul la tromboplastina + calcio a 37º unos minutos en un tubo de hemólisis. § Al mismo tiempo que agregamos 100 u. L de la muestra disparamos el cronometro. § Agitar unos 9 seg. Luego observar hasta la formación del coágulo blanco. R. f. : 12 – 14 seg. § Este resultado en seg. se pasa a una tabla que trae el kit de reactivo y se informa en su equivalencia en porcentaje. R. f. : 70 – 100%

R - INR § RELACION= TP Paciente TP Testigo § Si R=2 es 2 veces más lenta la coagulación del paciente que la del testigo. § INR= Relación Internacional normalizada INR= R ISI § ISI= Indice de Sensibilidad internacional(provee el fabricante) debe ser menor a 2. INR y R sirven al médico para: § El tratamiento con anticoagulante § Monitoreo de anticoagulantes circulantes En cirugías cardíacas, instalación de marcapasos; el organismo interpreta como fragmentos celulares, por lo que activa la Vía extrínseca por lo tanto se administra anticoagulantes que antagonizan la Vitamina K.

Tiempo de Tromboplastina Parcial Activada(TTPA) § Es el tiempo necesario para la coagulación de un plasma pobre en plaquetas recalcificado en presencia de cefalina. § Explora la Vía Intrínseca Plasma pobre en plaquetas + Fosfolipido tisular + Caolín(sup. De contacto + Ca. Cl 2 ) Incubar a 37ºC § Se dispara el cronómetro al adicionar el Ca. Cl 2 y se mide el Tiempo en que tarda en formarse el coagulo blanco.

Recuento de Plaquetas § Método Directo § Método Indirecto(Fonio Indirecto)

Método Directo El recuento se realiza en cámara de Neubauer en un área de 1 mm 2 Procedimiento § Se utiliza como diluyente oxalato de amonio. Se realiza una dilución 1: 100 de la sangre total anticoagulada con EDTA. § Colocar en un tubo de hemólisis 1, 98 ml del diluyente § luego agregar 20 u. L de sangre entera previamente bien mezclada la muestra. § dejar en reposo 15 minutos, para que hemolicen las células § Preparar una cámara húmeda § Cargar la cámara de neubauer y dejar 15 minutos en la cámara húmeda. § Luego llevar al microscopio y contar en el cuadrante central todas las plaquetas que se observen, con el objetivo de 40 X Las plaquetas son muy adherentes a los objetos extraños y entre sí, lo que hace muy difícil contarlas. También son pequeñas y pueden confundirse con facilidad con detritos.

Método Indirecto § Se cuentan en 10 campos en el Frotis utilizado para realizar la formula leucocitaria, la cantidad de plaquetas encontradas. El total de plaquetas se multiplica por 2000 y ese resultado es el numero aproximado de plaquetas /mm 3

Dosaje de Fibrinogeno § Puede hacerse por varios métodos : 1. Precipitación 2. Aglutinación con partículas de látex 3. Coagulación

Por Precipitación Fibrinocrito ( por precipitación) § Se carga el plasma en un capilar, se incuban a 60º por 5 min. O a 56º por 10 min. Luego se centrifuga 5 minutos como un microhematócrito. § El precipitado se lee en el abaco en donde cada divisoria corresponde a 100 mg/dl. § Rango de Ref. : 200 – 400 mg/dl

Pruebas de evaluación de fibrinólisis § Tiempo de lisis del coágulo de euglobulinas. El plasma es mezclado con una solución ácida para precipitar una fracción de este llamada euglobulínica, rica en fibrinógeno, plasminógeno y activadores del plasminógeno, y pobre en inhibidores o antiplasminas. § Este precipitado es redisuelto en una solución tampón y luego coagulado por recalcificación. El tiempo de lisis de este coágulo es inversamente proporcional a la actividad fibrinolítica plasmática. § Un tiempo acortado indica la presencia de plasmina, de activadores del plasminógeno o ambos.

§ Productos de degradación del fibrinógeno y la fibrina (PDF). La acción de la plasmina sobre el fibrinógeno y la fibrina provoca una serie de fragmentos que circulan en el plasma del paciente y aglutinan partículas de látex recubiertas con anticuerpos antifibrina. § Es un marcador importante de fibrinólisis aumentada, § Es de utilidad para el diagnóstico de una coagulación intravascular diseminada (CID) y también para diagnosticar procesos trombóticos agudos (tromboembolismo pulmonar (TEP) y trombosis venosa profunda (TVP).

§ Dímeros D. Cuando la fibrina estabilizada por el factor XIII es atacada por la plasmina, libera fragmentos diferentes a los liberados por el fibrinógeno y los monómeros de fibrina. § Se mide, de forma semicuantitativa o cuantitativa, mediante diferentes inmunoensayos (ELISA, nefelometría y látex) que utilizan anticuerpos monoclonales dirigidos contra el dímero D con elevada especificidad. § La presencia de D-D es indicativa, en primer lugar, de trombosis (generación de trombina incrementada) y, en segundo lugar, de fibrinólisis incrementada. § Es una prueba muy útil para el diagnóstico de TEP, TVP y CID. Permite definir en un proceso de hiperfibrinólisis, su origen primario o secundario a la trombosis.