COVID19 BEHANDLUNGSRICHTLINIEN INTENSIVMEDIZIN Version 2 1 01 04

COVID-19 (+) – BEHANDLUNGSRICHTLINIEN INTENSIVMEDIZIN Version 2. 1 – 01. 04. 2020
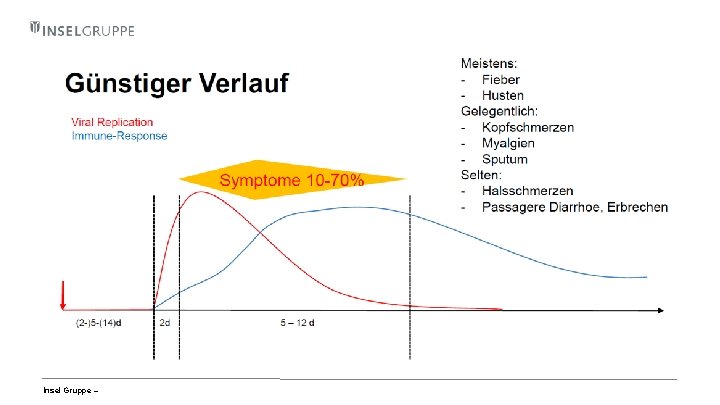
Insel Gruppe –
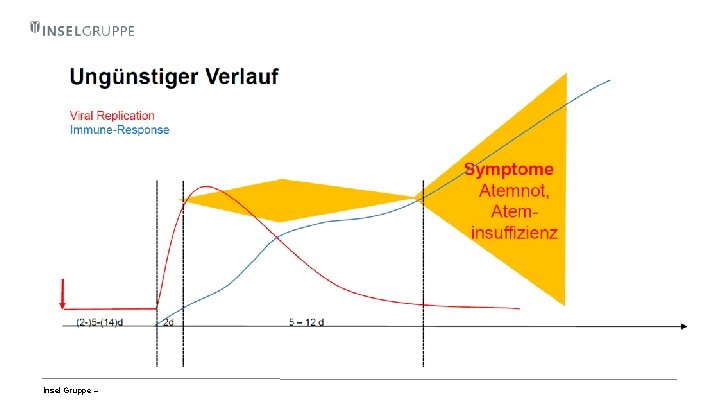
Insel Gruppe –

Vd. a. COVID-19 (+) PATIENTEN – TRIAGE von ambulant vs. stationär auf Notfall ambulant stationär Guter AZ, normale AF Kriterien für ambulante Therapie nicht erfüllt Sp. O 2 > 90% ohne O 2 -Therapie Kein / minimes Infiltrat im Rx (z. B. Sauerstoffbedürftigkeit, bilaterale Infiltrate) cave: Verschlechterung oft d 7 -10 nach Symptombeginn Insel Gruppe – Titel Präsentation 19. 12. 2021 4
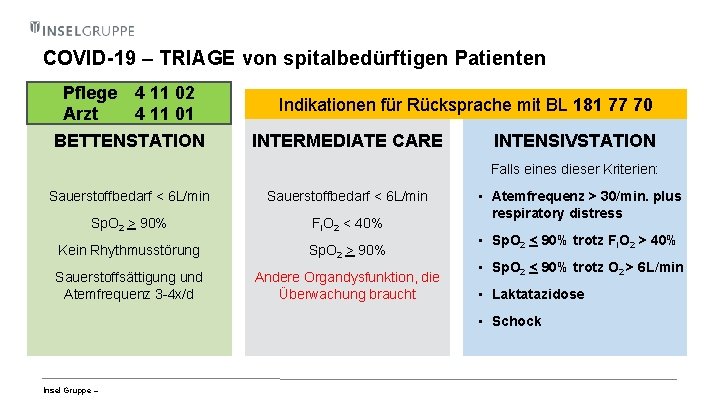
COVID-19 – TRIAGE von spitalbedürftigen Patienten Pflege 4 11 02 Arzt 4 11 01 BETTENSTATION Indikationen für Rücksprache mit BL 181 77 70 INTERMEDIATE CARE INTENSIVSTATION Falls eines dieser Kriterien: Sauerstoffbedarf < 6 L/min Sp. O 2 > 90% FIO 2 < 40% Kein Rhythmusstörung Sp. O 2 > 90% Sauerstoffsättigung und Atemfrequenz 3 -4 x/d Andere Organdysfunktion, die Überwachung braucht • Atemfrequenz > 30/min. plus respiratory distress • Sp. O 2 < 90% trotz FIO 2 > 40% • Sp. O 2 < 90% trotz O 2 > 6 L/min • Laktatazidose • Schock Insel Gruppe –
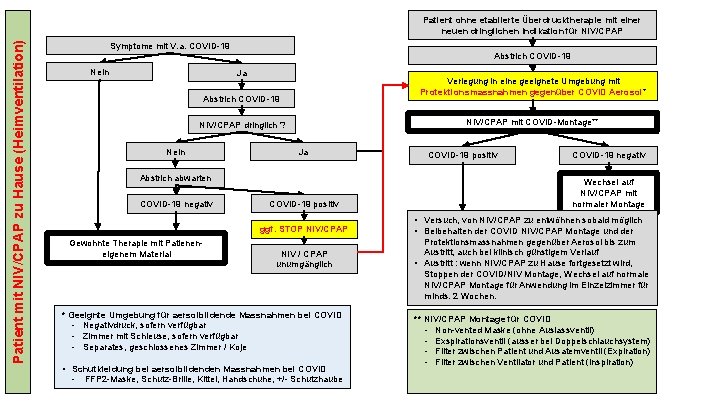
Patient mit NIV/CPAP zu Hause (Heimventilation) Patient ohne etablierte Überdrucktherapie mit einer neuen dringlichen Indikation für NIV/CPAP Symptome mit V. a. COVID-19 Abstrich COVID-19 Nein Ja Verlegung in eine geeignete Umgebung mit Protektionsmassnahmen gegenüber COVID Aerosol* Abstrich COVID-19 NIV/CPAP mit COVID-Montage** NIV/CPAP dringlich ? Nein Ja Abstrich abwarten COVID-19 negativ COVID-19 positiv ggf. STOP NIV/CPAP Gewohnte Therapie mit Patieneneigenem Material NIV / CPAP unumgänglich * Geeignte Umgebung für aersolbildende Massnahmen bei COVID - Negativdruck, sofern verfügbar - Zimmer mit Schleuse, sofern verfügbar - Separates, geschlossenes Zimmer / Koje • Schutkleidung bei aersolbildenden Massnahmen bei COVID - FFP 2 -Maske, Schutz-Brille, Kittel, Handschuhe, +/- Schutzhaube Insel Gruppe – COVID-19 positiv COVID-19 negativ Wechsel auf NIV/CPAP mit normaler Montage • Versuch, von NIV/CPAP zu entwöhnen sobald möglich • Beibehalten der COVID NIV/CPAP Montage und der Protektionsmassnahmen gegenüber Aerosol bis zum Austritt, auch bei klinisch günstigem Verlauf • Austritt : wenn NIV/CPAP zu Hause fortgesetzt wird, Stoppen der COVID/NIV Montage, Wechsel auf normale NIV/CPAP Montage für Anwendung im Einzelzimmer für minds. 2 Wochen. ** NIV/CPAP Montage für COVID - Non-vented Maske (ohne Auslassventil) - Exspirationsventil (ausser bei Doppelschlauchsystem) - Filter zwischen Patient und Ausatemventil (Expiration) - Filter zwischen Ventilator und Patient (Inspiration)

PHASE A – INTENSIVMEDIZIN – AUSCHLUSS KRITERIEN • Patientenwillen (Patientenverfügung etc. ) • Unbeobachteter/wiederkehrender Kreislaufstillstand ohne ROSC • Onkologische Erkrankung mit einer Lebenserwartung von < 12 Mo • Neurodegenerative Erkrankung im Endstadium • Schwere und irreversible zentral-neurologische Beeinträchtigung • Chronische Krankheit: - Herzinsuffizienz Stadium NYHA IV - COPD GOLD 4 - Leberzirrhose nach Child-Pugh > 8 - Schwere Demenz - Refraktäre Kreislaufinsuffizienz Insel Gruppe – - Geschätzte Überlebensdauer < 12 Mo https: //www. samw. ch/de/Ethik/Themen-A-bis-Z/Intensivmedizin. html 19. 12. 2021 7

COVID-19 (+) PATIENTEN – INITIALES ASSESSMENT • Anamnese: Symptombeginn, Dynamik in letzten 24 h • Weitere Diagnostik • Leuk-Diff, CRP, Kreatinin • D-Dimer wird auf Notfalll empfohlen, beachte: D-Dimer als möglicher prognostischer Faktor [1], positive D-Dimere ≠ automatisch CT!) - ROTEM • Troponin, CK, Leberwerte wird auf Notfall empfohlen, da Assoziation von COVID mit Myokardschaden und erhöhten Leberwerten (von unklarer Signifikanz) beschrieben [2], [3]) • Legionellen- und Pneumokokken-AG im Urin – Mi. Bi • Abstriche RSV/FLU/COVID (falls noch nicht gemacht) • Rx Thorax; evtl. CT, dieses kann sehr spezifische Veränderungen zeigen und kann bei Verdacht auf falsch negativen SARS-Co. V 2 PCR Befund hilfreich sein • EKG • Procalcitonin zur Indikationsstellung für Antibiotika (cut-off 0. 25 ug/l, siehe Folie 11) Insel Gruppe – [1] Zhou F, et al. Lancet 2020; [2] Zheng, Nature Reviews Cardiology 2020; [3] Guan W, et al. NEJM 2020
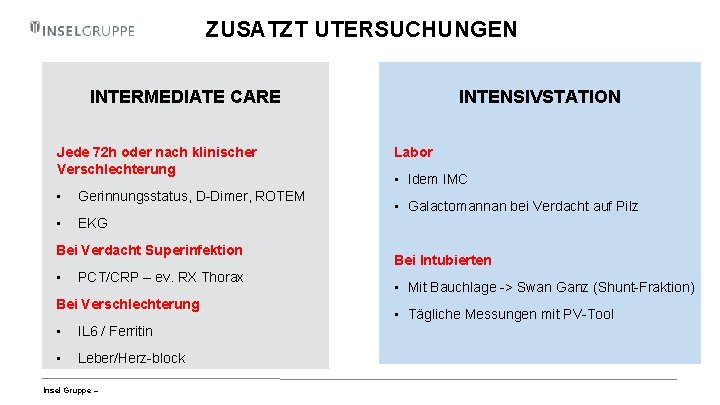
ZUSATZT UTERSUCHUNGEN INTERMEDIATE CARE Jede 72 h oder nach klinischer Verschlechterung • Gerinnungsstatus, D-Dimer, ROTEM • EKG Bei Verdacht Superinfektion • PCT/CRP – ev. RX Thorax Bei Verschlechterung • IL 6 / Ferritin • Leber/Herz-block Insel Gruppe – INTENSIVSTATION Labor • Idem IMC • Galactomannan bei Verdacht auf Pilz Bei Intubierten • Mit Bauchlage -> Swan Ganz (Shunt-Fraktion) • Tägliche Messungen mit PV-Tool

GRUNDBEHANDLUNG • Heparin steuern nach anti-Xa für ein Ziel zwischen 0. 25 -0. 35 • Sedation Stop 1 x / Tag • PV Tool täglich in Bauch- und Rückenlage • Shuntfraktion in Bauch- und Rückenlage [Fi. O 2 1. 0, (1 -Sa. O 2)/(1 -Sv. O 2)] Insel Gruppe – 19. 12. 2021 10

COVID-19 – ANTIBIOTISCHE STRATEGIE ANTIBIOTIKA • Keine systematische Antibiotherapie, Deeskalation sobald möglich • Empirische Therapie NUR bei Verdacht auf bakterielle Superinfektion mit erhöhtem PCT (cut-off 0. 25 ug/l) / Konsolidierung im Rx anstatt patchy infiltrate / Sepsiszeichen • Vor Beginn immer BK • Ceftriaxon (1 x/T) [Co-Amoxi 3 x/T]; bei Peni/Cephalosporin-Allergie: Moxifloxacin Re-Evaluation je nach Mi. Bi Resultaten nach 48 Std. • Bei Verdacht auf zusätzliche atypische Pneumonie falls Ceftriaxon oder Co. Amoxi: zusätzlich Doxycyclin anstatt Clarithromycin (QT-Verlängerung); alternativ 2. Wahl: Moxifloxacin Monotherapie (cave: auch QT-Verlängerung) Insel Gruppe – Titel Präsentation 19. 12. 2021 11

COVID-19 – ANTIVIRALE STRATEGIE https: //ssi. guidelines. ch/guideline/3352 • The evidence for the administration of antiviral treatments is low, if not very low, and the risk/benefit ratio must be carefully assessed for each patient. • The widespread use of any antiviral treatment cannot be recommended, particularly amongst patients without risk factors and with a mild illness (e. g. young patients with no comorbidities presenting with upper respiratory tract infection symptoms). • No Antiviral treatment outside RCT in ICU patients Insel Gruppe – Titel Präsentation 19. 12. 2021 12

COVID-19 – ANTIVIRALE STRATEGIE https: //ssi. guidelines. ch/guideline/3352 Treatments not recommended by WHO • Ribavirin (clinical deterioration and adverse effects such as hemolytic anemia). • Steroids at the beginning. The timing of the administration of steroids for the prevention of ARDS following an episode of viral pneumonia remains to be determined (Villars, Lancet 2020). • Mycophenolate mofetil (Chan, JID 2015). Insel Gruppe – Titel Präsentation 19. 12. 2021 13

COVID-19 – ANTIVIRALE STRATEGIE • Vgl. auch https: //ssi. guidelines. ch/guideline/3352 der Schweiz. Gesellschaft für Infektiologie • Gemäss WHO soll möglichst eine Therapie in von der Ethikkommission zugelassenen randomisierten Studien erfolgen [1] • Es gibt bis dato keine evidenzbasierte spezifische antivirale Therapie. Mehrere Medikamente (Hydroxychloroquin, Remdesivir) werden in RCTs evaluiert. Lopinavir/Ritonavir (Kaletra) konnte in einem RCT mit wenig Power keine signifikante Wirksamkeit zeigen. • Einige Experten empfehlen basierend auf in-vitro und nicht-klinischen Studien eine off-label Therapie mit Plaquenil (Hydroxychloroquin) 200 mg: D 1 2 -0 -2, dann D 2 u. D 3 200 mg 1 -0 -1 po (“very low evidence”) Insel Gruppe – [1] WHO. Clinical management of severe acute respiratory infection (SARI) when COVID-19 disease is suspected. 13 March 2020 19. 12. 2021 14

COVID-19 – Immunmodulation • COVID-19 hat häufig einen biphasischen Verlauf ü 1. Phase mit ausgeprägter Virusreplikation, welche rund 7 Tage nach Symptombeginn deutlich abnimmt ü 2. Phase (ca. 12 Tage nach Symptombegin) mit überschiessender Immunreaktion (Zytokinsturm), welche zu einem ARDS und MOV führen kann und evtl. durch immunmodulierende Therapie positiv beeinflusst werden kann. • Es gibt keine evidenzbasierte medikamentöse Therapie dieser Phase • Die Wirkung einer IL-6 Hemmung durch Tocilizumab (Actemra) wird in RCTs untersucht • Plaquenil kann auch immunmodulierend wirken • Immunmodulatiotorische Therapien auf der IB nur im Rahmen von RCT! Insel Gruppe – 19. 12. 2021 15

BEATMUNGSSTRATEGIE - INITIAL PROTEKTIVE BEATMUNG MINDENSTENS 72 STD • CMV - VT 6 ml/kg KG - Pplat < 30 cm. H 2 O & ΔP < 14 cm. H 2 O • Bauchlage 16 -18 Std wenn P/F Ratio <150 und Fi. O 2>60% mindenstens 3 x mal • Relaxation (Esmeron) nach TOF für 48 h, danach je nach Klinik. Aufwachversuch täglich in RL • Permissive Hyperkapnie : nur korrigieren wenn p. H < 7. 20 / Pa. CO 2 > 60 mm. Hg => VT auf 7 -8 ml/kg PBW solange Pplat < 30 cm. H 2 O & ΔP < 14 cm. H 2 O • Rekrutierungsmanöver : gemäss Standard • Negativbilanzierung, ggf. auch unter Einsatz Noradrenalin und/oder Prisma Insel Gruppe – Titel Präsentation 19. 12. 2021 16

BEATMUNGSSTRATEGIE - WEANING VERBESSERUNG BEATMUNG PARAMETER NACH 72 STD P/F Ratio > 200 / T < 38°C CAVE – Weil NIV und High Flow aus Spitalhygienegründe limitiert sind, nicht zu rasche Extubation • PEEP • DU PEEP < 10 cm. H 2 O und Pa. O 2/FIO 2 > 200 während > 6 Std wenn VT > 8 ml/KG oder AF > 30/min. => Zurück zur protektiven Beatmung mit VAC • WEANING VERSUCH: wenn PEEP ≤ 8 cm. H 2 O und FIO 2 ≤ 50% und AF < 30/min DU 5 cm. H 2 O und PEEP 5 cm. H 2 O während 30 min. Schrittweise von 1 (-2) cm. H 2 O zurück solange Pa. O 2/FIO 2 > 200. Insel Gruppe – Titel Präsentation 19. 12. 2021 17

BEATMUNGSSTRATEGIE – EXTUBATION Reduktion der Aerosolbildung Vorbereitung • Gleiches Hygieneprocedere und Ausrüstung wie Intubation • ca. 30 min vor Extubation endotracheal absaugen (geschlossenes Absaugsystem) • Minimale Anzahl Mitarbeiter im Raum mit Hilfe in Rufweite • Hustenreiz minimieren (Lidocain oder Remifentanil) ü Remifentanil auf leichte Sedierung vorher eintitrieren (nicht extra aufziehen) ü Lidocain 0. 5 mg/kg als Kurzinfusion ca. 15 Minuten vor Extubation • Enoral Absaugen • Fi. O 2 für 2. ‐ 5 Minuten auf 1. 0 • Oberkörper hochlagern • Sauerstoffbrille nasal, 3‐ 5 lpm Insel Gruppe – Titel Präsentation 19. 12. 2021 18

BEATMUNGSSTRATEGIE – EXTUBATION Reduktion der Aerosolbildung Vorgehen • Respi in Standby und unmittelbar Tubus diskonnektieren • Bei Extubation nicht blähen oder PEEP (kein «Sektkorken» ) • Erwäge: Post Extubation Wechsel auf Beatmungsmaske / assistierte Beatmung bis Patient stabil (HME‐Filter am Beutel) • ggf. Remi Stop • Patient trägt post Extubation eine chirurgische Maske • NIV/CPAP/High Flow zu vermeiden, sonst nur mit Aerosol Isolation Massnahmen • Feuchtinhalation, inklusiv Atrovent – Ventolin, zu vermeiden Insel Gruppe – Titel Präsentation 19. 12. 2021 19

POST-EXTUBATION Insel Gruppe – Titel Präsentation 19. 12. 2021 20

MASKENSCHUTZ NACH RISIKO STRATIFIZIERUNG CHIRURGISCHE MASKE AEROSOLGENERIERENDE MASSNAHMEN FFP 2 • Chrättli • TEE • Endoskopie • Spirometrie/Spiroergometrie • Reanimation • Intubation/Extubation • Tracheotomie • Bronchoskopie • NIV – High Flow • Absaugen am offenen System • Induziertes Sputum Insel Gruppe – Titel Präsentation 19. 12. 2021 21
- Slides: 21