COURS SEMIOLOGIE PATHOLOGIE ANEVRISMALE PATHOLOGIE VEINEUSE CHRONIQUE Service


























- Slides: 37

COURS SEMIOLOGIE • PATHOLOGIE ANEVRISMALE • PATHOLOGIE VEINEUSE CHRONIQUE Service de Chirurgie Vasculaire CHU Robert Debre, Reims • Prof. Claude CLEMENT, Dr. Bianca DONA (CCA)

ANEVRYSMES DE L’AORTE ABDOMINALE

PLAN • • • Définition Epidémiologie Etiopathogénie Diagnostic Complications Principes thérapeutiques

DEFINITIONS § Traditionnelle (Broca 1845) § « Tumeur circonscrite, pleine de sang liquide ou concentré, communiquant directement avec la lumière d’une artère et entoure par une membrane en forme de sac » § Moderne § Perte acquise du parallélisme des parois d’une artère § Dilatation localisée permanente de > 50% diamètre normal Faux anévrysme = poche anévrysmale sans parois propre

EPIDEMIOLOGIE § § § § AAA sous rénal dans 95% des cas Prédominance masculine Surtout après 65 ans FDR: HTA, tabac Terrain poly vasculaire associé BPCO: facteur prédictif de rupture Incidence annuelle de rupture § 4% si <5 cm § 20% si >7 cm

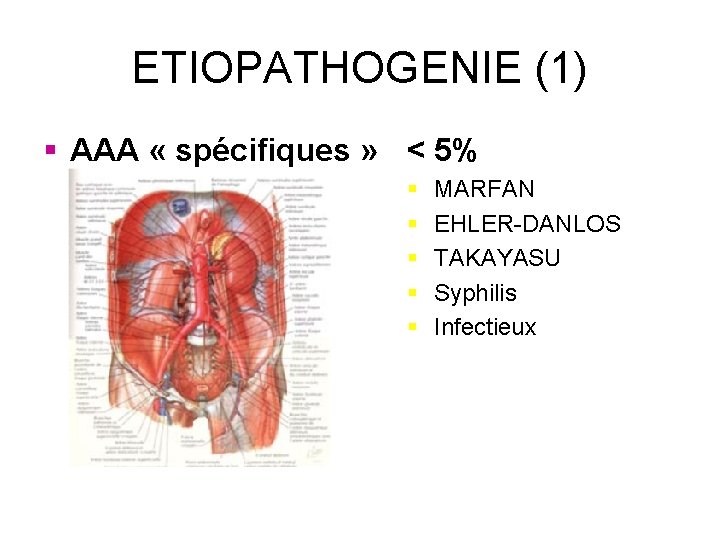
ETIOPATHOGENIE (1) § AAA « spécifiques » < 5% § § § MARFAN EHLER-DANLOS TAKAYASU Syphilis Infectieux

ETIOPATHOGENIE (2) AAA « non-spécifiques » 95% § ORIGINE ATHEROMATEUSE souvent évoquée, actuellement abandonnée § HYPOTHESE GENETIQUE § Formes familiales d’AAA § Anomalies génétiques (chrom. 2, 15, 16, X) § Marqueurs génétiques (gr. 0, Rh-, MN et Kell+, Haptoglobine 2 -1) Hérédité multi-factorielle

ETIOPATHOGENIE (3) § HYPOTHESE PROTEOLYTIQUE § Diminution de l’élastine dans l’AAA dilatation § Diminution du collagène dans l’AAA rupture § Activités enzymatiques élevées: élastase et cillagenase § HYPOTHESE HEMODYNAMIQUE Aorte terminale: § <30 unités lamellaires fragilité § Plus petite élévation TA § Pas de vasa vasorum mal vascularisée § Peu d’élastine rigidité § Bifurcation réflexion de l’onde de pression § DEFICIENCE EN CUIVRE, SURCHARGE EN CALCIUM Etiopathologie multi-factorielle indépendante de la maladie athéromateuse

DIAGNOSTIC DES AAA NONCOMPLIQUES (1) CLINIQUE § Découverte fortuite +++ (examen ou imagerie) § Signes d’emprunt: artériopathie, pesanteur, ballonnement abdominal § Palpation § Masse ABDOMINALE BATTANTE ET EXPANSIVE, sous-ombilicale, médiane ou para. G, indolore § Signe de De. Bakey +++ § Toucher rectal (anévrisme hypogastrique) § Auscultation: souffle systolique (inconstant)

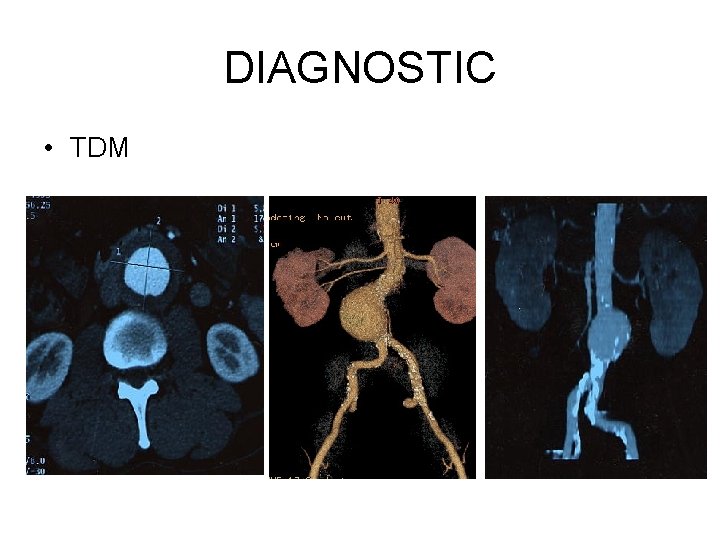
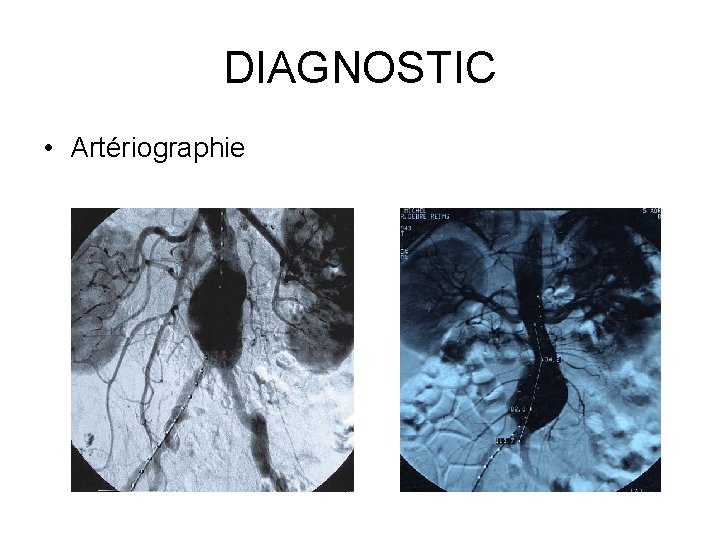
DIAGNOSTIC Imagerie § ASP face et profil (calcifications) § Échographie +++ § TDM +++ § IRM (peu utilisée) § Artériographie (bilan pré-opératoire)

DIAGNOSTIC • TDM

DIAGNOSTIC • Artériographie

DIAGNOSTIC DIFFERENTIEL § Tumeurs battantes = transmises § Retro-péritoine: pancréas, . . § Mésentère § Anévrysmes volumineux des branches viscérales de l’aorte § TC, AMS, Artères Rénales § Dissections aortiques § Anévrysmes de causes spécifiques = sacciformes: traumatiques, infectieux, congénitaux, dysplasiques (Marfan, Ehler-Danlos)

COMPLICATIONS (1) Compressions § Os = érosions vertébrales § Uretère = dilatation d’amont § VCI = varices, thrombose veineuse § Nerfs = branches du plexus lombaire § Tube digestif = exception!

COMPLICATIONS (2) § Thromboses § Chroniques = syndrome de Leriche § Aiguës = ischémie de deux membres inférieures § Embolies § Fibrino-cruoriques = ischémie aiguë § Cristaux de cholestérol = blue toe syndrome

COMPLICATIONS (3) § Douleurs (brutale distension pariétale) § Douleurs +++ = pseudo-CN ou cruralgie § Anévrysmes inflammatoires § Anévrysmes fissures § Rupture § Rétropéritonéale 80% § Intrapéritonéale 15% § Tube digestif, VCI 5%

PRINCIPES THERAPEUTIQUES (1) § Indications chirurgicales très larges car évolution naturelle vers la rupture § Bilan d’opérabilite (AAA non-compliques) § Cardiaques § Respiratoire § Rénal § Vasculaire cérébral § Parfois traitement préalable: coronaire, carotide § Parfois chirurgie combinée (mb. Inférieures, rénale)

PRINCIPES THERAPEUTIQUES (2) § Moyens chirurgicaux conventionnels § Mis a plat greffe prothétique § Exclusion pontage (rarement) § Résection-pontage (infection)

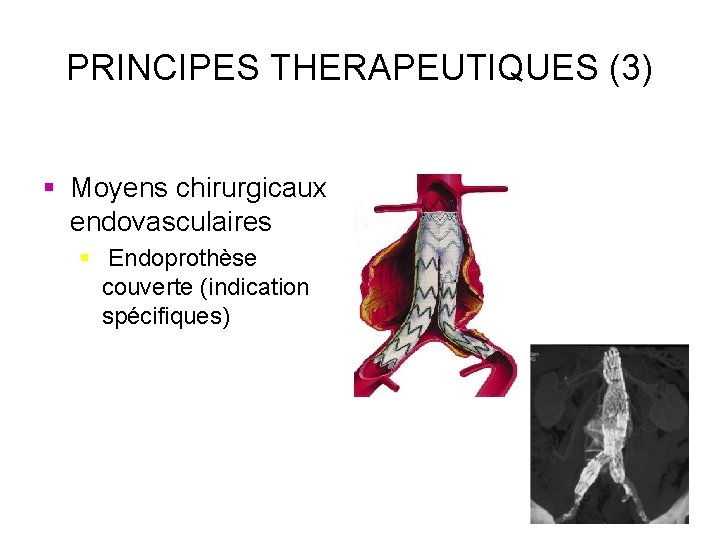
PRINCIPES THERAPEUTIQUES (3) § Moyens chirurgicaux endovasculaires § Endoprothèse couverte (indication spécifiques)

PRINCIPES THERAPEUTIQUES (4) § Indications § AAA non-compliques si φ>5 cm ou ↑ de plus de 5 mm en 6 mois § AAA rompus URGENCE +++ § Si anévrysme infecté résection pontage § Si co-morbidités majeures tt endovasculaire § Resultats: § Mortalite: § 2 a 5% à froid (chirurgie élective) § 25 a 50% en urgence

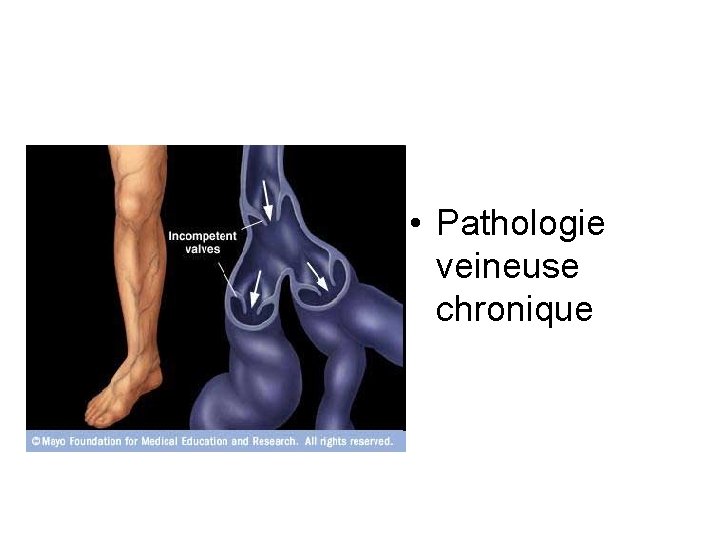
• Pathologie veineuse chronique

Plan • • Introduction Classifications Anatomie pathologique Physiopathologie veineuse des membres inférieurs • Données cliniques • Investigations • Traitement

Introduction Affections veineuse chroniques • ensemble des anomalies cliniques (symptômes ou signes) résultant d’une pathologie des veines des membres inférieurs et évoluant sur un mode chronique American Venous Forum, 2004

Introduction: Définitions • Insuffisance veineuse superficielle (IVS) – Lésions pariétales, reflux et dilatation de veines superficielles, symptomatique ou non • Insuffisance veineuse profonde (IVP) – Lésions valvulaires et/ou pariétales, (intraluminales) du système veineux profond étant a l’origine d’un reflux et/ou une obstruction • L’insuffisance des perforantes

Classification CEAP: Clinique • C 0 : pas de signe visible ou palpable de maladie veineuse • C 1 : télangiectasies ou veines réticulaires (diamètre < 3 mm) • C 2 : veines variqueuses ( >3 mm). • C 3 : oedème • C 4 : altérations cutanées ou du tissu cellulaire souscutané liées à une maladie veineuse chronique C 4 a : pigmentation et/ou eczéma veineux C 4 b : hypodermite scléreuse et/ou atrophie blanche • C 5 : ulcère cicatrisé • C 6 : ulcère non cicatrisé

Classification CEAP • Classification étiologique (E) EC : congénitale. EP : primitive. ES : secondaire (post-thrombotique). En : pas d'étiologie veineuse identifiée. • Classification anatomique (A) AS : système veineux superficiel. AD : système veineux profond (deep, profond) AP : veines perforantes. • Classification physiopathologique (P) PR : reflux. PO : obstruction. PR, O : reflux et obstruction. PN : pas de physiopathologie veineuse identifiée.

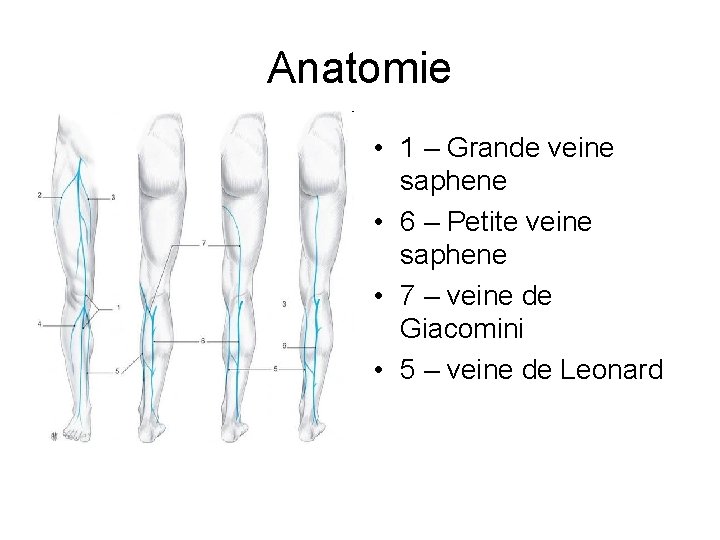
Anatomie • 1 – Grande veine saphene • 6 – Petite veine saphene • 7 – veine de Giacomini • 5 – veine de Leonard

Anatomopathologie • Lésions valvulaire – épaississement de la valvule (insertion pariétale, partie distale), perforations et déchirures – augmentation du nombre des myocytes, altérations du collagène – dissociation des couches élastiques. • Lésions pariétales – augmentation du ratio collagène/élastine, disposition anarchique – modification du rapport myocytes contractiles/myocytes métaboliques • Récidives variqueuse après chirurgie – Néo angiogenèse veineuse

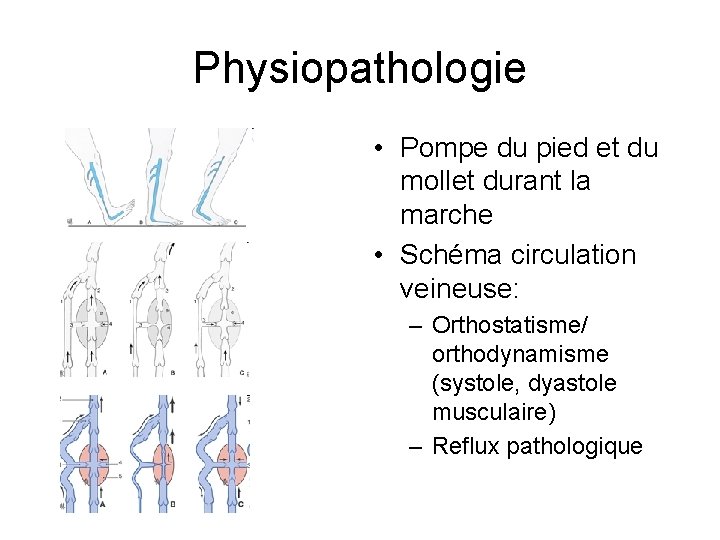
Physiopathologie • Pompe du pied et du mollet durant la marche • Schéma circulation veineuse: – Orthostatisme/ orthodynamisme (systole, dyastole musculaire) – Reflux pathologique

Investigations paracliniques Échographie – Doppler • Exploration morphologique et hémodynamique – Incontinence valvulaire ostiale, tronculaire – Incontinence de veines perforantes – État du réseau profond, séquelles de thrombose – Compression veineuse • Repérage spécifique – Cartographie pré-thérapeutique – Avec marquage cutané

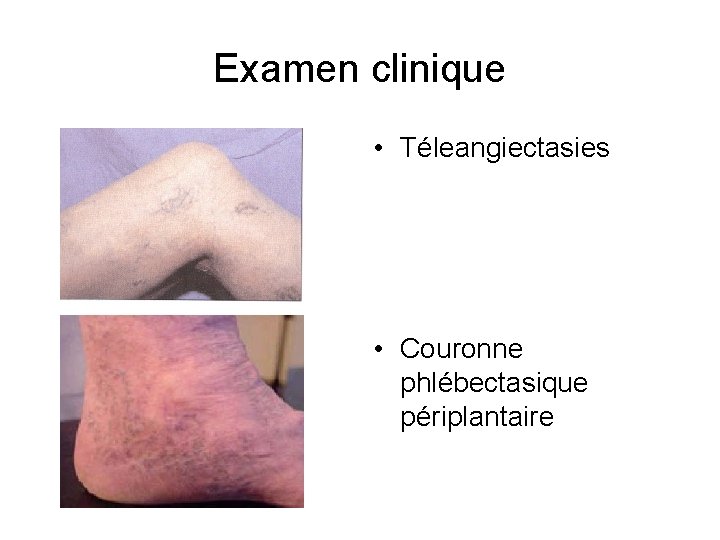
Examen clinique • Téleangiectasies • Couronne phlébectasique périplantaire

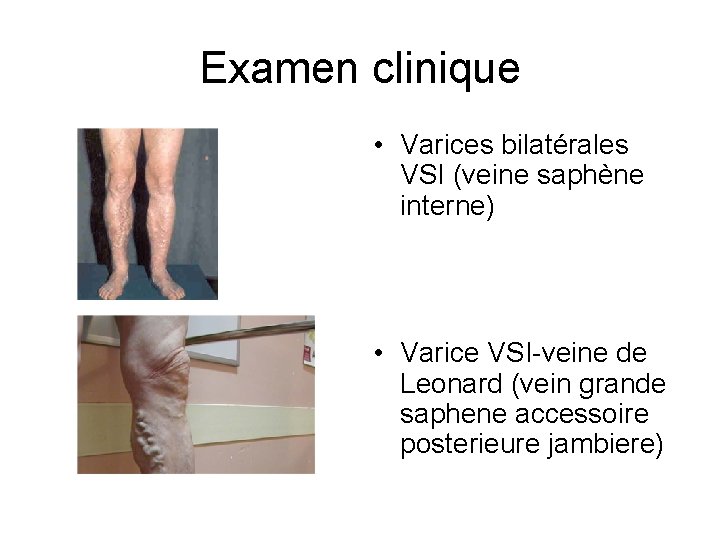
Examen clinique • Varices bilatérales VSI (veine saphène interne) • Varice VSI-veine de Leonard (vein grande saphene accessoire posterieure jambiere)

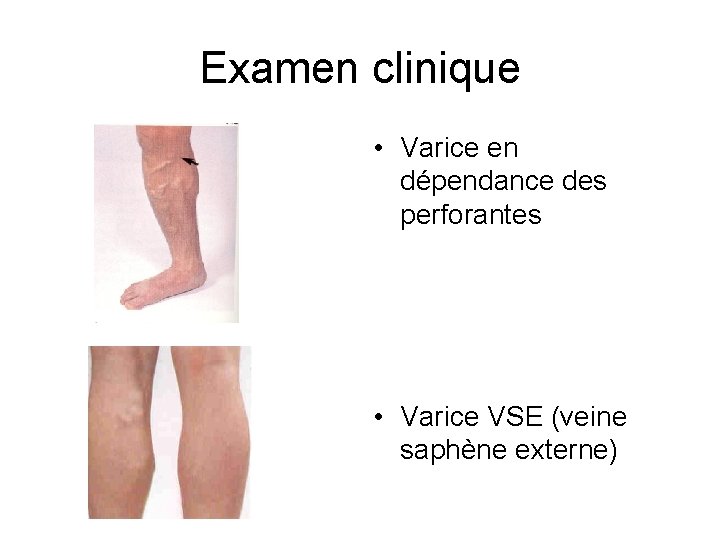
Examen clinique • Varice en dépendance des perforantes • Varice VSE (veine saphène externe)

Examen clinique • Dermite ocre • Atrophie blanche

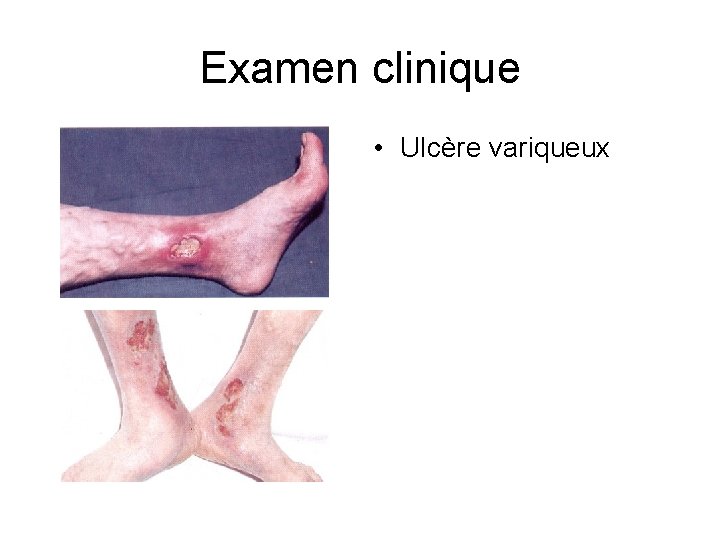
Examen clinique • Ulcère variqueux

Traitement : mesures générales • Améliorer le retour veineux : - Contention élastique des membres inférieurs - Marche régulière - Surélévation des membres inférieurs, exercices respiratoires, … • Hygiène de vie : - Éviter le surpoids, la chaleur… • Prévention du syndrome post-thrombotique - Anticoagulants, contention

Traitement chirurgical • Indications – Nécessité médicale – Demande esthétique … • Méthodes - Éveinage - Stripping ± crossectomie - Phlébectomies segmentaires - Oblitération • Saphènes : – Méthodes thermiques endovasculaires (laser, radio fréquence…) – Sclérose à la mousse sous écho doppler • Collatérales : – Scléroses …