CORSO DI FORMAZIONE RADIOPROTEZIONE DEL PAZIENTE AREA RADIOLOGIA





















































































![Rischio % di morte per m. Sv [UNSCEAR Report 1993] Rischio % di morte per m. Sv [UNSCEAR Report 1993]](https://slidetodoc.com/presentation_image/501c35e5fcfc46f125f339265a468496/image-106.jpg)




































- Slides: 161

CORSO DI FORMAZIONE RADIOPROTEZIONE DEL PAZIENTE AREA RADIOLOGIA D. Lgs. 187/2000 – D. R. 11263/2015 Docenti: dott. ssa Anna Botta 1

Programma Modulo 1. Elementi fondamentali di radioprotezione I principi di giustificazione, ottimizzazione e appropriatezza e i danni prodotti dalle radiazionizzanti Modulo 2. Responsabilità e competenze nella radioprotezione del paziente Il sistema di responsabilità che coinvolge i soggetti che utilizzano radiazionizzanti a scopi medici Modulo 3. Consenso informato Le norme e le caratteristiche del consenso informato all’atto medico radiologico Modulo 4. Radioprotezione del paziente nelle procedure interventistiche Gli effetti delle alte dosi sui tessuti, le grandezze dosimetriche specifiche, la gestione della dose al paziente e le regole da seguire per attenersi alla procedura. Modulo 5. Radioprotezione della TC multistrato Gli alti valori di dose e di rischio associati alla tomografia assiale computerizzata multistrato, con particolare riferimento alla collimazione e alla modulazione del fascio di raggi X. Modulo 6. Analisi specifica sui rischi derivanti da casi di radioprotezione nei pazienti pediatrici e nelle donne gravide: principi di ottimizzazione e giustificazione Modulo 7. La dose efficace e gli indicatori dosimetrici La valutazione della dose di radiazioni al paziente e i rischi che ne conseguono. Analisi delle grandezze dosimetriche e degli indicatori dosimetrici in ambito radiologico. 2

Programma Modulo 1. Elementi fondamentali di radioprotezione I principi di giustificazione, ottimizzazione e appropriatezza e i danni prodotti dalle radiazionizzanti Modulo 2. Responsabilità e competenze nella radioprotezione del paziente Il sistema di responsabilità che coinvolge i soggetti che utilizzano radiazionizzanti a scopi medici Modulo 3. Consenso informato Le norme e le caratteristiche del consenso informato all’atto medico radiologico Modulo 4. Radioprotezione del paziente nelle procedure interventistiche Gli effetti delle alte dosi sui tessuti, le grandezze dosimetriche specifiche, la gestione della dose al paziente e le regole da seguire per attenersi alla procedura. Modulo 5. Radioprotezione della TC multistrato Gli alti valori di dose e di rischio associati alla tomografia assiale computerizzata multistrato, con particolare riferimento alla collimazione e alla modulazione del fascio di raggi X. Modulo 6. Analisi specifica sui rischi derivanti da casi di radioprotezione nei pazienti pediatrici e nelle donne gravide: principi di ottimizzazione e giustificazione Modulo 7. La dose efficace e gli indicatori dosimetrici La valutazione della dose di radiazioni al paziente e i rischi che ne conseguono. Analisi delle grandezze dosimetriche e degli indicatori dosimetrici in ambito radiologico. 3

RADIOPROTEZIONE protezione sanitaria dai rischi derivanti dalle radiazionizzanti MATERIA INTERDISCIPLINARE che tiene conto degli aspetti • fisici • tecnici • ambientali • biologici in relazione allo studio delle RADIAZIONIZZANTI e degli EFFETTI sull’UOMO

LA NORMATIVA (1) Nel 1995 sono state recepite in Italia le direttive europee EURATOM 80/836, 84/467, 84/466, 89/618, 90/641 e 92/3 che disciplinano, a livello comunitario, le attività in materia di radiazionizzanti D. Lgs. 230/95 Tale decreto, che ha abrogato il DPR 185/64, è oggi il riferimento legislativo fondamentale per la la tutela dal rischio connesso con l’utilizzo delle sorgenti di radiazionizzanti per lavoratori popolazione

LA NORMATIVA (2) Nel 2001 sono state poi recepite in Italia due successive direttive europee: EURATOM 96/29 EURATOM 97/43 D. Lgs. 241/00 D. Lgs. 187/00 che hanno modificato ed integrato il D. Lgs. 230/95, specificando le norme di radioprotezione: per la popolazione e i lavoratori (D. Lgs. 241/00) per le esposizioni mediche (tutela pazienti) (D. Lgs. 187/00)

IL D. Lgs 187/2000 Campo di applicazione: a. Pazienti nell’ambito della rispettiva diagnosi o trattamento medico b. Esposizione di persone nell’ambito della sorveglianza medica professionale c. Esposizione di persone nell’ambito di programmi di screening sanitario d. Persone sane o pazienti in programmi di ricerca medica e. Volontari che, al di fuori della loro occupazione, assistono persone sottoposte ad esposizioni mediche f. Esposizione di persone nell’ambito di procedure medico-legali

Modulo 1. Elementi fondamentali di radioprotezione I principi di giustificazione, ottimizzazione e appropriatezza e i danni prodotti dalle radiazionizzanti Principio di giustificazione Ogni attività umana con radiazionizzanti deve trovare adeguata motivazione in un netto e positivo bilancio tra rischi e benefici associati ad essa. Principio di ottimizzazione Tutte le esposizioni devono essere mantenute tanto basse quanto ragionevolmente ottenibile in riferimento a considerazioni economiche e sociali (principio ALARA: «as low as reasonably achievable» ). Principio del limite della dose individuale La dose ai singoli individui non deve superare i limiti raccomandati per le varie circostanze 8

Principio del limite della dose individuale La dose ai singoli individui non deve superare i limiti raccomandati per le varie circostanze Nei casi di esposizione di tipo medico non si applicano limiti di dose come per i lavoratori e la popolazione 9

Modulo 1. Elementi fondamentali di radioprotezione I principi di giustificazione, ottimizzazione e appropriatezza e i danni prodotti dalle radiazionizzanti L'art. 61 del D. L. gs 230/95 e s. m. i. fa obbligo ai datori di lavoro, ai dirigenti e ai preposti di rendere edotti i lavoratori, nell'ambito di un programma di formazione finalizzato alla radioprotezione, in relazione alle mansioni cui essi sono addetti, dei rischi specifici cui sono esposti, delle norme di protezione sanitaria, delle conseguenze derivanti dalla mancata osservanza delle prescrizioni mediche, delle modalità di esecuzione del lavoro e delle norme interne di radioprotezione. 10

11

12

13

14

giustificazione �Prescrivente �Medico specialista… appropriatezza! 15

16

ottimizzazione �Programma di garanzia di qualità Figure responsabili del programma di garanzia di qualità Medico responsabile dell’impianto Esperto in Fisica Medica �LDR 17

18

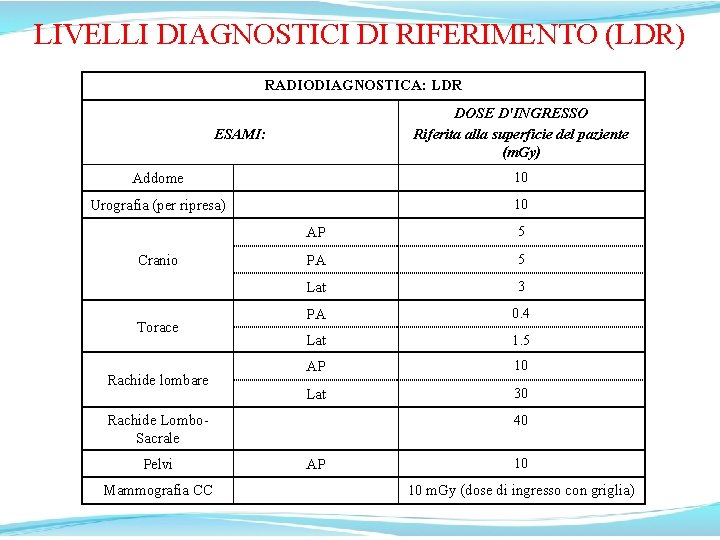
LIVELLI DIAGNOSTICI DI RIFERIMENTO (LDR) RADIODIAGNOSTICA: LDR DOSE D'INGRESSO Riferita alla superficie del paziente (m. Gy) ESAMI: Addome 10 Urografia (per ripresa) 10 Cranio Torace Rachide lombare AP 5 PA 5 Lat 3 PA 0. 4 Lat 1. 5 AP 10 Lat 30 40 Rachide Lombo. Sacrale Pelvi Mammografia CC AP 10 10 m. Gy (dose di ingresso con griglia)

LIVELLI DIAGNOSTICI DI RIFERIMENTO (LDR) RADIODIAGNOSTICA: LDR RADIOLOGIA PEDIATRICA DOSE D'INGRESSO Riferita alla superficie del paziente (µGy) ESAMI: Addome Torace Cranio Pelvi 1000 (5 anni) ** PA / AP 100 (5 anni) Lat 200 (5 anni) AP 80 (neonati) PA / AP 1500(5 anni) Lat 1000(5 anni) AP 200 (neonati) AP 900 (5 anni)

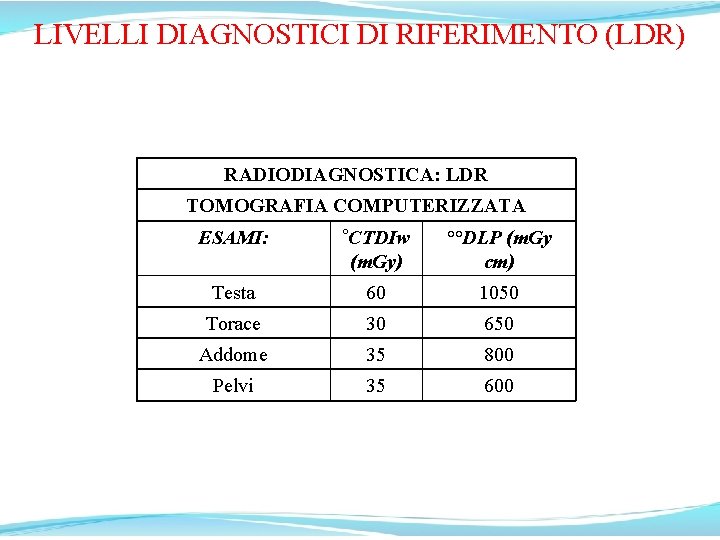
LIVELLI DIAGNOSTICI DI RIFERIMENTO (LDR) RADIODIAGNOSTICA: LDR TOMOGRAFIA COMPUTERIZZATA ESAMI: °CTDIw (m. Gy) °°DLP (m. Gy cm) Testa 60 1050 Torace 30 650 Addome 35 800 Pelvi 35 600

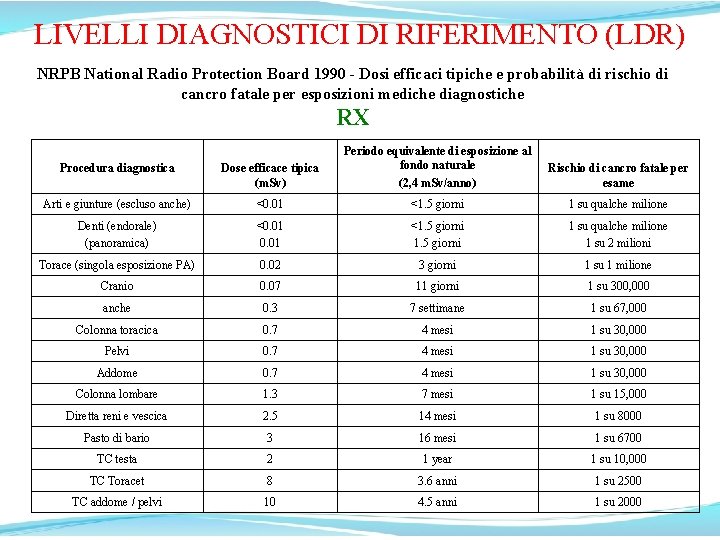
LIVELLI DIAGNOSTICI DI RIFERIMENTO (LDR) NRPB National Radio Protection Board 1990 - Dosi efficaci tipiche e probabilità di rischio di cancro fatale per esposizioni mediche diagnostiche RX Procedura diagnostica Dose efficace tipica (m. Sv) Periodo equivalente di esposizione al fondo naturale (2, 4 m. Sv/anno) Arti e giunture (escluso anche) <0. 01 <1. 5 giorni 1 su qualche milione Denti (endorale) (panoramica) <0. 01 <1. 5 giorni 1 su qualche milione 1 su 2 milioni Torace (singola esposizione PA) 0. 02 3 giorni 1 su 1 milione Cranio 0. 07 11 giorni 1 su 300, 000 anche 0. 3 7 settimane 1 su 67, 000 Colonna toracica 0. 7 4 mesi 1 su 30, 000 Pelvi 0. 7 4 mesi 1 su 30, 000 Addome 0. 7 4 mesi 1 su 30, 000 Colonna lombare 1. 3 7 mesi 1 su 15, 000 Diretta reni e vescica 2. 5 14 mesi 1 su 8000 Pasto di bario 3 16 mesi 1 su 6700 TC testa 2 1 year 1 su 10, 000 TC Toracet 8 3. 6 anni 1 su 2500 TC addome / pelvi 10 4. 5 anni 1 su 2000 Rischio di cancro fatale per esame

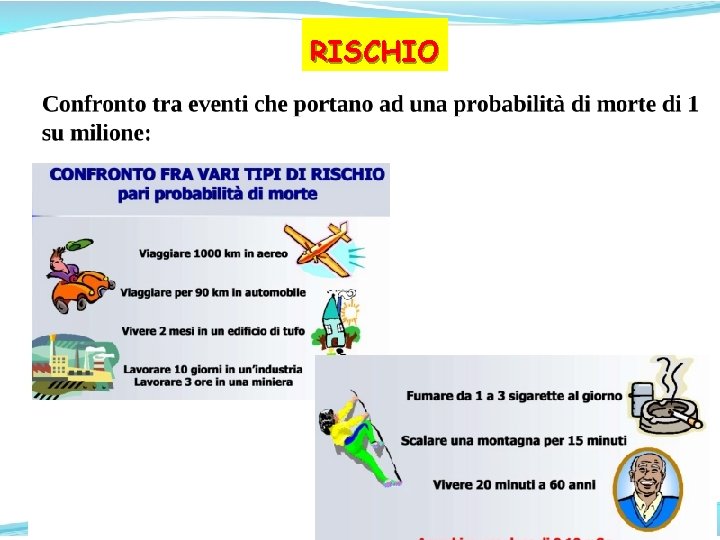
Confronto fra i rischi “quotidiani” ed i rischi indotti da RX diagnostici • 100 volte di meno di essere alcolista subire circa 200 radiografie al torace all’anno • 63 volte di meno di essere fumatore • 25 volte di meno di fare lavori pesanti • 8 volte di meno di guidare l’automobile • 5 volte di meno di bere alcolici ogni tanto accorcia la vita subire 1 mammografia • 3 volte di meno di respirare aria inquinata • percorrere in macchina 100 km in autostrada • fumare 3 sigarette in tutta la vita. corrisponde al rischio di:

VIGILANZA IN ITALIA La vigilanza per la tutela dal rischio da radiazionizzanti spetta, nell’ambito della sanità: all’APAT (protezione degli operatori ed della popolazione) alle AA. SS. LL. (protezione del paziente) Gli organi del servizio sanitario nazionale – e quindi le ASL competenti per territorio – svolgono attività di vigilanza esclusiva e sistematica per la protezione del paziente (art. 13 D. Lgs. 187/00)

VIGILANZA IN ITALIA La vigilanza in merito all’applicazione del Lgs. 187/2000 spetta agli organi del SSN competenti per territorio Alle ASL quindi spetta l’attività ispettiva (Art. 13) Dal riscontro della violazione degli obblighi previsti nel capitolato degli articoli del decreto l’organo vigilante ha facoltà di applicare sanzioni secondo un apparato sanzionatorio opportunamente predisposto (Art. 14) che prevede oltre ad ammende di carattere pecuniario anche la reclusione.

Le radiazionizzanti e i danni prodotti dalle radiazionizzanti 26

Modulo 1. Elementi fondamentali di radioprotezione I principi di giustificazione, ottimizzazione e appropriatezza e i danni prodotti dalle radiazionizzanti Con il termine radiazioni si intende un insieme di fenomeni caratterizzati dal trasporto di energia nello spazio sotto forma di onde elettromagnetiche (prive di massa) o di particelle corpuscolari (dotate di massa). Quando queste radiazioni sono portatrici di sufficiente energia sono in grado di ionizzare la materia che attraversano e vengono definite Radiazioni Ionizzanti. Il processo di ionizzazione consiste nell’ espellere un elettrone dall’atomo producendo uno ione positivo (appunto l’atomo privo di elettrone) e uno ione negativo (l’elettrone strappato dall’atomo). 27

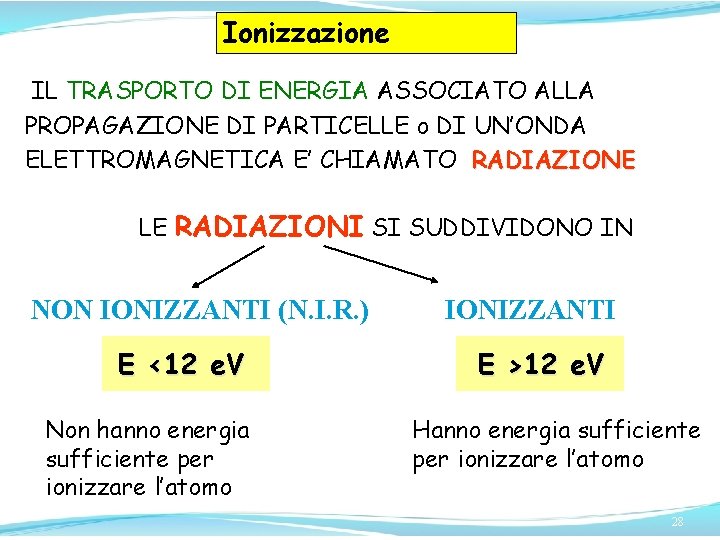
Ionizzazione IL TRASPORTO DI ENERGIA ASSOCIATO ALLA PROPAGAZIONE DI PARTICELLE o DI UN’ONDA ELETTROMAGNETICA E’ CHIAMATO RADIAZIONE LE RADIAZIONI SI SUDDIVIDONO IN NON IONIZZANTI (N. I. R. ) E <12 e. V Non hanno energia sufficiente per ionizzare l’atomo IONIZZANTI E >12 e. V Hanno energia sufficiente per ionizzare l’atomo 28

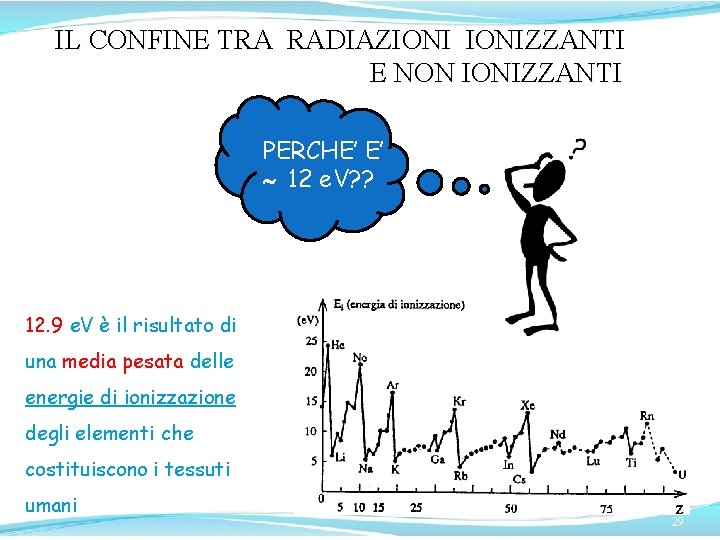
IL CONFINE TRA RADIAZIONIZZANTI E NON IONIZZANTI PERCHE’ E’ 12 e. V? ? 12. 9 e. V è il risultato di una media pesata delle energie di ionizzazione degli elementi che costituiscono i tessuti umani 29

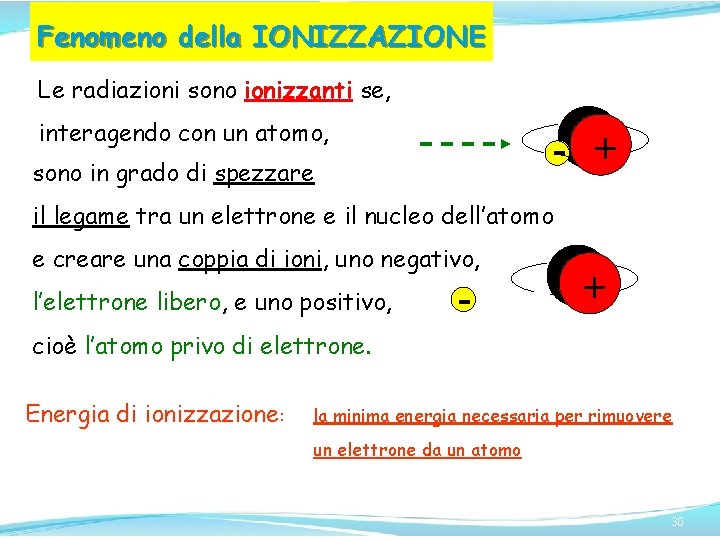
Fenomeno della IONIZZAZIONE Le radiazioni sono ionizzanti se, - ++ interagendo con un atomo, sono in grado di spezzare il legame tra un elettrone e il nucleo dell’atomo e creare una coppia di ioni, uno negativo, l’elettrone libero, e uno positivo, - ++ cioè l’atomo privo di elettrone. Energia di ionizzazione: la minima energia necessaria per rimuovere un elettrone da un atomo 30

Radiazionizzanti radiazionizzanti : E > 12 e. V radiazioni elettromagnetiche (m = 0) fotoni X e fotoni g radiazioni corpuscolari (m > 0) alfa (nucleo 4 He) beta (elettroni e–, positroni e+) protoni neutroni ioni (nuclei) E = h f 2 1 m v E = 2 31

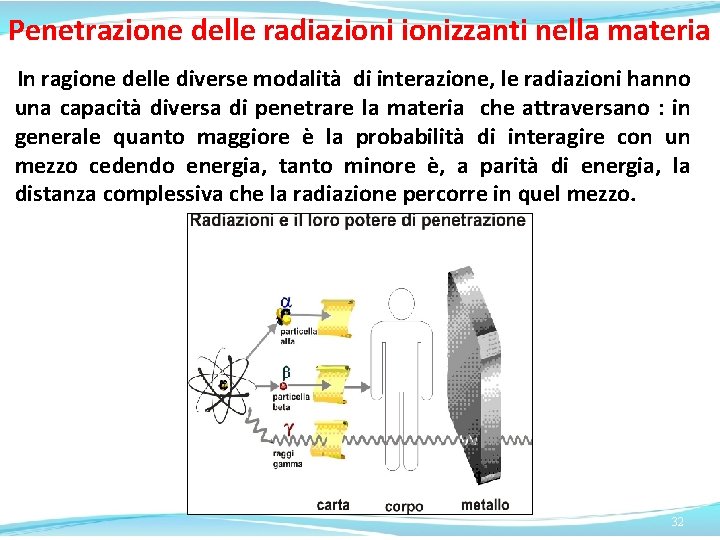
Penetrazione delle radiazionizzanti nella materia In ragione delle diverse modalità di interazione, le radiazioni hanno una capacità diversa di penetrare la materia che attraversano : in generale quanto maggiore è la probabilità di interagire con un mezzo cedendo energia, tanto minore è, a parità di energia, la distanza complessiva che la radiazione percorre in quel mezzo. 32

Radioattività naturale �La radioattività naturale è dovuta alla presenza nell'ambiente di radionuclidi che non derivano dalle attività umane. Questi radionuclidi si trovano in tracce nel suolo, nelle acque, nell'aria ma anche negli stessi organismi viventi. �La radioattività naturale è dovuta ai radionuclidi prodotti dalle famiglie radioattive dell'Uranio-235, dell'Uranio-238 e del Torio-232 (presenti sulla Terra fin dalla sua formazione), altri radionuclidi sono continuamente prodotti nell’atmosfera dalla radiazione cosmica che investe la Terra. 33

Il fondo naturale �Il fondo naturale è il riferimento per qualunque attività umana utilizzante Radiazioni Ionizzanti. �Fino a 100 anni fa le popolazioni erano esposte solo al fondo naturale. �Il livello medio del fondo naturale è di 2, 4 m. Sv con variazioni anche di alcune decine di m. Sv in alcune regioni della terra. �Nelle popolazioni esposte anche ai valori più elevati di fondo naturale non si evidenziano effetti sanitari. 34

Cosa succede ad un organismo biologico quando viene colpito da una radiazione? GLI EFFETTI BIOLOGICI DELLE RADIAZIONI Il Danno Biologico si distingue in 1. Danno FISICO 2. Danno CHIMICO Gli elettroni secondari sono i RESPONSABILI del DANNO BIOLOGICO 35

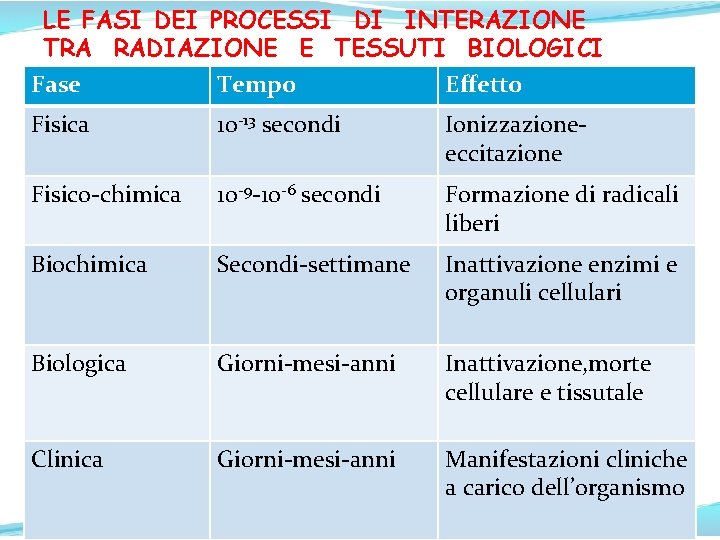
LE FASI DEI PROCESSI DI INTERAZIONE TRA RADIAZIONE E TESSUTI BIOLOGICI Fase Tempo Effetto Fisica 10 -13 secondi Ionizzazioneeccitazione Fisico-chimica 10 -9 -10 -6 secondi Formazione di radicali liberi Biochimica Secondi-settimane Inattivazione enzimi e organuli cellulari Biologica Giorni-mesi-anni Inattivazione, morte cellulare e tissutale Clinica Giorni-mesi-anni Manifestazioni cliniche a carico dell’organismo 36

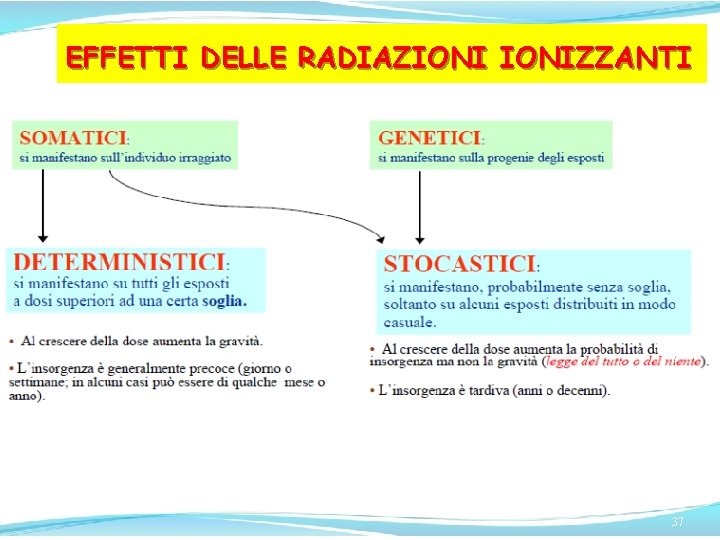
EFFETTI DELLE RADIAZIONIZZANTI 37

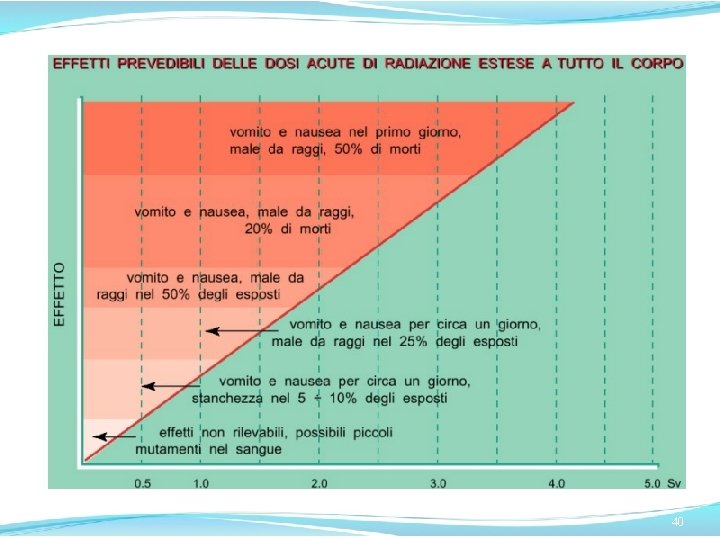
EFFETTI DETERMINISTICI 38

EFFETTI DETERMINISTICI 39

40

41

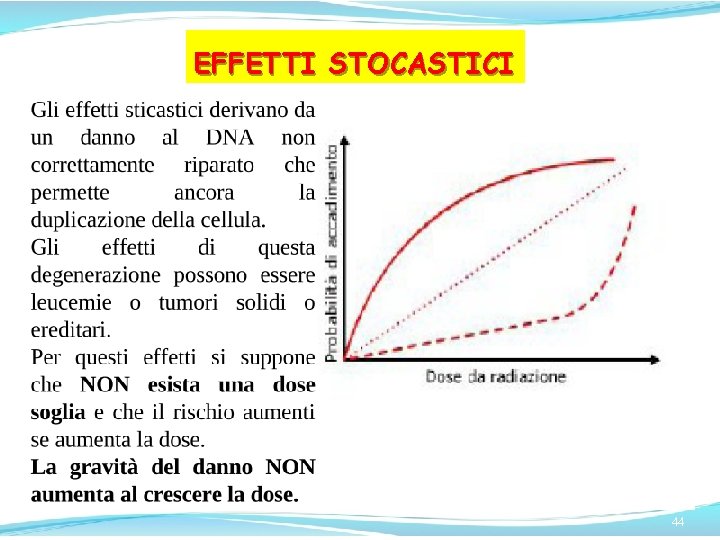
EFFETTI STOCASTICI 42

EFFETTI STOCASTICI 43

EFFETTI STOCASTICI 44

EFFETTI STOCASTICI 45

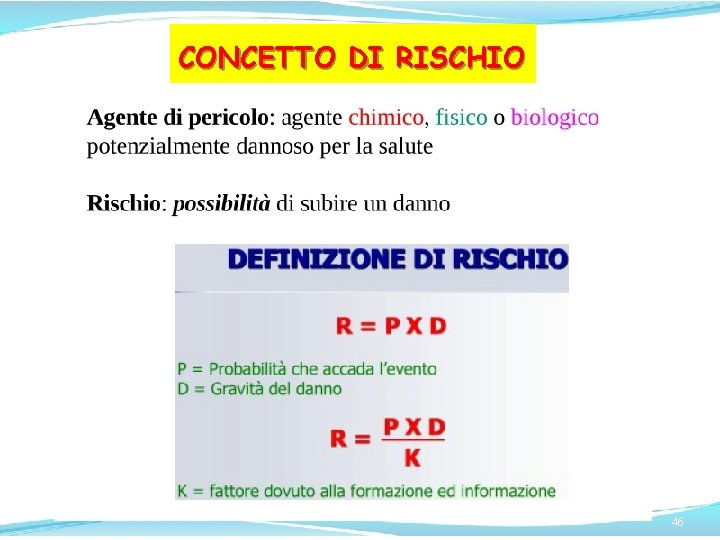
CONCETTO DI RISCHIO 46

RISCHIO 47

Quesito 1: I principi per la radioprotezione dei pazienti sono: q. I principi per la radioprotezione dei pazienti sono il principio di giustificazione, di ottimizzazione e i limiti. q. I principi di radioprotezione del paziente sono gli stessi di quelli per i lavoratori e la popolazione. q. I principi per la radioprotezione dei pazienti sono il principio di giustificazione, di ottimizzazione 48

Quesito 2: I compiti del medico specialista dell’indagine diagnostica ha i seguenti compiti: q. Valutare l’appropriatezza dell’indagine q. Valutare la dose al paziente q. Valutare la durata dell’esame diagnostico 49

Quesito 3: Il principio di ottimizzazione ha la seguente motivazione: q Tutte le esposizioni devono essere tanto basse quanto ragionevolmente ottenibile. q. Tutte le esposizioni devono dare una dose trascurabile. q. Tutte le esposizioni possono dare una dose non trascurabile purché giustificata. 50

Programma Modulo 1. Elementi fondamentali di radioprotezione I principi di giustificazione, ottimizzazione e appropriatezza e i danni prodotti dalle radiazionizzanti Modulo 2. Responsabilità e competenze nella radioprotezione del paziente Il sistema di responsabilità che coinvolge i soggetti che utilizzano radiazionizzanti a scopi medici Modulo 3. Consenso informato Le norme e le caratteristiche del consenso informato all’atto medico radiologico Modulo 4. Radioprotezione del paziente nelle procedure interventistiche Gli effetti delle alte dosi sui tessuti, le grandezze dosimetriche specifiche, la gestione della dose al paziente e le regole da seguire per attenersi alla procedura. Modulo 5. Radioprotezione della TC multistrato Gli alti valori di dose e di rischio associati alla tomografia assiale computerizzata multistrato, con particolare riferimento alla collimazione e alla modulazione del fascio di raggi X. Modulo 6. Analisi specifica sui rischi derivanti da casi di radioprotezione nei pazienti pediatrici e nelle donne gravide: principi di ottimizzazione e giustificazione Modulo 7. La dose efficace e gli indicatori dosimetrici La valutazione della dose di radiazioni al paziente e i rischi che ne conseguono. Analisi delle grandezze dosimetriche e degli indicatori dosimetrici in ambito radiologico. 51

Ruolo e responsabilità �Esercente �Responsabile per l’impianto radiologico �Specialista di altra area medica �Esperto in fisica medica �TSRM �Esperto Qualificato 52

53

54

55

56

57

58

59

60

Esperto in Fisica Medica �E’ colui che fornisce allo specialista il necessario supporto per le misure e le valutazioni necessarie all’ottimizzazione delle pratiche radiologiche �Insieme al responsabile dell’impianto radiologico redigono le misure da intraprendere per la garanzia della qualità definendo i protocolli di esecuzione del controllo di qualità �Effettua in via esclusiva le prove di accettazione e funzionamento (prove di stato) �Verifica su scala biennale il rispetto del LDR �Valuta le dosi per ogni esposizione medica a scopi radiologici (bambini, radioterapie, progr. di screening, etc. ) 61

Esperto in Fisica Medica �L’Esperto in Fisica Medica (E. F. M. ) è un laureato in fisica in possesso di diploma di specializzazione in Fisica Sanitaria. �L’esercizio delle attività dell’E. F. M. è consentito inoltre, prima dell’uscita del D. Lgs. 187/2000, aventi laurea in fisica, chimica o ingegneria, privi di specializzazione, abbiano svolto in strutture del SSN o in strutture accreditate, 5 anni di servizio nella disciplina di fisica sanitaria o discipline equipollenti ai sensi del decreto 30. 1. 1998. 62

Il Tecnico di radiologia medica �E’ colui che assiste il paziente e gli eventuali volontari �Dota di presidi radioprotezionistici le persone di supporto �Sorveglia e verifica le attrezzature radiologiche �Se incaricato, può svolgere i controlli di qualità 63

L’Esperto Qualificato �L’Esperto Qualificato che, alla data della pubblicazione del D. Lgs 187/2000 è in possesso di una delle abilitazioni di cui all’Art. 78 del D. Lgs. 230/95, e iscritto al relativo elenco, può continuare ad esercitare l’attività di controllo di qualità delle apparecchiature radiologiche ed è coinvolto nei programmi di formazione continua 64

Quesito 4: Quali compiti condivide il Responsabile dell’impianto radiologico con l’Esperto in Fisica Medica? q. Predisporre un programma di garanzia di qualità q. Effettuare le verifiche di radioprotezione q. Fare la prima verifica delle apparecchiature radiologiche 65

Quesito 5: Il TSRM può svolgere i controlli di qualità? q il TSRM può fare i controlli di qualità se incaricato q. Non può farli mai q. Soltanto se in collaborazione con l’esperto qualificato 66

Quesito 6: Cosa fa lo specialista di altra area? q. Aiuta lo specialista di area radiologica a scegliere il protocollo di indagine q. Richiede l’indagine diagnostica per effettuare una diagnosi clinica q. Valuta l’appropriatezza dell’indagine radiologica 67

Programma Modulo 1. Elementi fondamentali di radioprotezione I principi di giustificazione, ottimizzazione e appropriatezza e i danni prodotti dalle radiazionizzanti Modulo 2. Responsabilità e competenze nella radioprotezione del paziente Il sistema di responsabilità che coinvolge i soggetti che utilizzano radiazionizzanti a scopi medici Modulo 3. Consenso informato Le norme e le caratteristiche del consenso informato all’atto medico radiologico Modulo 4. Radioprotezione del paziente nelle procedure interventistiche Gli effetti delle alte dosi sui tessuti, le grandezze dosimetriche specifiche, la gestione della dose al paziente e le regole da seguire per attenersi alla procedura. Modulo 5. Radioprotezione della TC multistrato Gli alti valori di dose e di rischio associati alla tomografia assiale computerizzata multistrato, con particolare riferimento alla collimazione e alla modulazione del fascio di raggi X. Modulo 6. Analisi specifica sui rischi derivanti da casi di radioprotezione nei pazienti pediatrici e nelle donne gravide: principi di ottimizzazione e giustificazione Modulo 7. La dose efficace e gli indicatori dosimetrici La valutazione della dose di radiazioni al paziente e i rischi che ne conseguono. Analisi delle grandezze dosimetriche e degli indicatori dosimetrici in ambito radiologico. 68

CONSENSO INFORMATO Le definizioni di comunicazione si possono dividere in due grandi campi: Comunicazione come trasmissione, relazione, passaggio di condivisione, informazioni comprensione.

CONSENSO INFORMATO STRUTTURA DELLA COMUNICAZIONE Comprendere la preoccupazione, costruire empatia Presentare i messaggi chiave (affermazioni, fatti conclusivi) Discutere le azioni future

CONSENSO INFORMATO Al momento della seduta Diagnostica Colloquio prediagnostico: 1. raccolta dell’anamnesi 2. proposta della diagnostica 3. Informazioni sulla diagnostica 4. acquisizione del consenso/dissenso informato

CONSENSO INFORMATO Il colloquio pre-diagnostico Le informazioni del colloquio prediagnostico devono essere: 1. 2. 3. chiare facilmente comprensibili scientificamente corrette Questi elementi devono essere “certificabili”attraverso un percorso informativo standard documentato

CONSENSO INFORMATO Finalità dell’anamnesi pre-diagnostica Chiarire le eventuali controindicazioni Far emergere dubbi o richieste di chiarimenti Rassicurare Costruire un rapporto di fiducia Consentire la espressione di un consenso veramente informato

CONSENSO INFORMATO Convenzione Europea di Bioetica (Legge 145/2001) Capitolo II Consenso articolo 5 - Regola generale Nessun intervento in campo sanitario può essere effettuato se non dopo che la persona a cui esso è diretto vi abbia dato il consenso libero e informato. Questa persona riceve preventivamente un’informazione adeguata sia allo scopo e alla natura dell’intervento, che alle sue conseguenze e ai suoi rischi. La persona a cui è diretto l’intervento può in ogni momento ritirare liberamente il proprio consenso.

CONSENSO INFORMATO L’origine 1957 STATI UNITI – per la prima volta in un caso giudiziario fu sancito il passaggio DA il solo “CONSENSO” del paziente (era già un obbligo all’epoca) A l’ ”INFORMED CONSENT” (consenso informato): ESPLICITO E PREVENTIVO DOVERE DI INFORMARE

CONSENSO INFORMATO La necessità di un radicale cambiamento culturale e di identità professionale dal MODELLO PATERNALISTICO della MEDICINA (in “SCIENZA e COSCIENZA” del medico) alla COSCIENZA – PARTECIPAZIONE – VOLONTA’ del cittadino/paziente UN RINNOVAMENTO PIENO DI DIFFICOLTA’

CONSENSO INFORMATO LA FIRMA SU UN PEZZO DI CARTA NON E’ CONSENSO INFORMATO NON TUTELA SU DI UN PIANO MEDICO LEGALE - NON HA NESSUN VALORE ETICO OSTACOLA L’ADESIONE E LA SCELTA CONSAPEVOLE

CONSENSO INFORMATO Caratteristiche ed Elementi Il C. I. COME “PROCESSO” - “PERCORSO” NELLA RELAZIONE MEDICO – PAZIENTE si fonda su tre elementi: • COMUNICAZIONE • INFORMAZIONE • consenso come “SCELTA AUTONOMA”

CONSENSO INFORMATO Caratteristiche ed Elementi • COMUNICAZIONE / INFORMAZIONE (che devono coniugarsi tra di loro) con cui il medico garantisce il suo dovere professionale di tutela della salute • consenso non come “PERMESSO” ma come “SCELTA AUTONOMA” in cui è protagonista la persona; adesione consapevole, formata e di fiducia responsabile alla proposta del medico

CONSENSO INFORMATO Presupposti per realizzare il C. I. : Informazione nella comunicazione • informazione scritta (opuscoli, schede ecc. ) sulle vaccinazioni obbligatorie e raccomandate; deve essere: sintetica, chiara, di facile lettura • complementare all’informazione verbale: deve permettere l’instaurarsi della relazione tra servizio e cittadino

CONSENSO INFORMATO Raccolta e documentazione del rifiuto E’ opportuno e raccomandabile che il dissenso sia registrato in un apposito modulo di “rifiuto informato” nel quale siano chiaramente e compiutamente evidenziati i rischi/inconvenienti diretti e indiretti ad esso connessi, nonché la conseguente necessità di darne segnalazione alle autorità competenti.

Quesito 7: il consenso informato è q un atto medico q. Un atto tecnico q. Un atto amministrativo 82

Quesito 8: Il consenso informato serve q ad informare il paziente sui possibili rischi derivanti dall’indagine radiologica q. A informare il paziente sui parametri tecnici impostati alla consolle dell’apparecchiatura diagnostica q. A far conoscere il nome del Tecnico esecutore dell’esame 83

Quesito 9: il consenso informato q viene raccolto in forma scritta e conservato q. Entrambe vere q. Viene raccolto e consegnata copia al paziente insieme alla cartella clinica 84

Programma Modulo 1. Elementi fondamentali di radioprotezione I principi di giustificazione, ottimizzazione e appropriatezza e i danni prodotti dalle radiazionizzanti Modulo 2. Responsabilità e competenze nella radioprotezione del paziente Il sistema di responsabilità che coinvolge i soggetti che utilizzano radiazionizzanti a scopi medici Modulo 3. Consenso informato Le norme e le caratteristiche del consenso informato all’atto medico radiologico Modulo 4. Radioprotezione del paziente nelle procedure interventistiche Gli effetti delle alte dosi sui tessuti, le grandezze dosimetriche specifiche, la gestione della dose al paziente e le regole da seguire per attenersi alla procedura. Modulo 5. Radioprotezione della TC multistrato Gli alti valori di dose e di rischio associati alla tomografia assiale computerizzata multistrato, con particolare riferimento alla collimazione e alla modulazione del fascio di raggi X. Modulo 6. Analisi specifica sui rischi derivanti da casi di radioprotezione nei pazienti pediatrici e nelle donne gravide: principi di ottimizzazione e giustificazione Modulo 7. La dose efficace e gli indicatori dosimetrici La valutazione della dose di radiazioni al paziente e i rischi che ne conseguono. Analisi delle grandezze dosimetriche e degli indicatori dosimetrici in ambito radiologico. 85

RADIOPROTEZIONE DEL PAZIENTE NELLE PROCEDURE INTERVENTISTICHE - Monitoraggio delle dosi: conoscenza dei parametri tecnici di esposizione e misura/calcolo dei valori di dose puntuale e cumulativa. - Gli standard tecnologici (IEC 60601 -2 -43: 2010) e la normativa nazionale (D. Lgs. 187/00) richiedono che le apparecchiature forniscano in tempo reale le informazioni tecniche e dosimetriche sulla procedure. 86

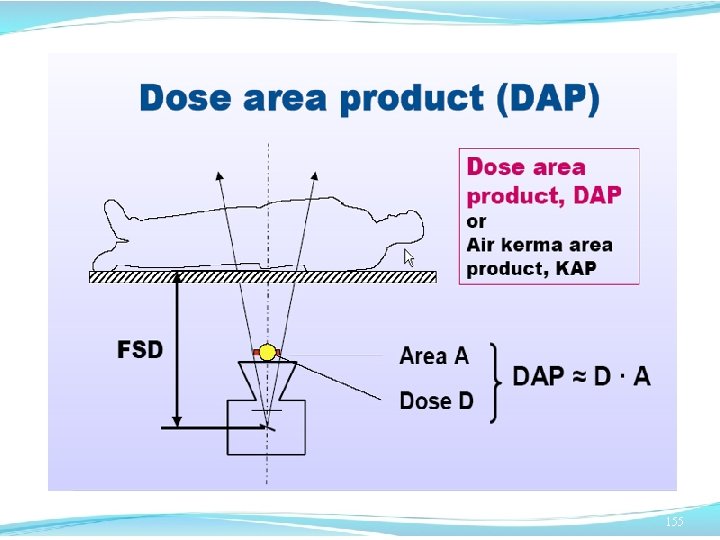
RADIOPROTEZIONE DEL PAZIENTE NELLE PROCEDURE INTERVENTISTICHE Grandezze per il monitoraggio dell’ esposizione del paziente • Tempo di fluoroscopia, TF • Kerma in aria incidente cumulativo al punto di riferimento interventistico CK (posto sull’asse del fascio a 15 cm dall’isocentro dell’arco a C verso il tubo radiogeno). Si misura in m. Gy. • Prodotto di kerma in aria-area, DAP (Gycm²) • Massima dose cutanea, PSD (Gy); dipende dalla dose istantanea , dalla durata dell’esposizione , dalla dimensione ed orientazione del fascio. 87

RADIOPROTEZIONE DEL PAZIENTE NELLE PROCEDURE INTERVENTISTICHE Grandezze per il monitoraggio dell’ esposizione del paziente • Il kerma in aria cumulativo rappresenta un’indicazione della possibile massima dose cutanea. • Il DAP è corredato agli effetti stocastici della radiazione. • Una mappa della PSD può essere fornita da i più moderni sistemi angiografici. Il fisico medico può effettuare una stima della PSD a partire da informazioni sulla geometria se sulle dosi delle singole esposizioni. 88

Quesito 10: Qual è la differenza di penetrazione in aria delle particelle alfa, beta e gamma? q. Nessuna. qpiù bassa per le alfa e più alto per i fotoni. qpiù bassa per i beta e più alto per le alfa. qpiù bassa per i fotoni e più alto per i beta. 89

Quesito 11: Gli standard tecnologici (IEC 60601 -2 -43: 2010) e la normativa nazionale (D. Lgs. 187/00) q. Gli standard tecnologici (IEC 60601 -2 -43: 2010) e la normativa nazionale (D. Lgs. 187/00) richiedono che le apparecchiature forniscano in tempo reale le informazioni tecniche e dosimetriche sulla procedure. q. Gli standard tecnologici (IEC 60601 -2 -43: 2010) e la normativa nazionale (D. Lgs. 187/00) richiedono di riportare il nome dell’operatore. q. Gli standard tecnologici (IEC 60601 -2 -43: 2010) e la normativa nazionale (D. Lgs. 187/00) richiedono di riportare il nome del primario. 90

Quesito 12: Il kerma in aria cumulativo: qrappresenta un’indicazione della possibile massima dose cutanea. qrappresenta un’indicazione della possibile massima dose in aria. qrappresenta un’indicazione della possibile dose. 91

Programma Modulo 1. Elementi fondamentali di radioprotezione I principi di giustificazione, ottimizzazione e appropriatezza e i danni prodotti dalle radiazionizzanti Modulo 2. Responsabilità e competenze nella radioprotezione del paziente Il sistema di responsabilità che coinvolge i soggetti che utilizzano radiazionizzanti a scopi medici Modulo 3. Consenso informato Le norme e le caratteristiche del consenso informato all’atto medico radiologico Modulo 4. Radioprotezione del paziente nelle procedure interventistiche Gli effetti delle alte dosi sui tessuti, le grandezze dosimetriche specifiche, la gestione della dose al paziente e le regole da seguire per attenersi alla procedura. Modulo 5. Radioprotezione della TC multistrato Gli alti valori di dose e di rischio associati alla tomografia assiale computerizzata multistrato, con particolare riferimento alla collimazione e alla modulazione del fascio di raggi X. Modulo 6. Analisi specifica sui rischi derivanti da casi di radioprotezione nei pazienti pediatrici e nelle donne gravide: principi di ottimizzazione e giustificazione Modulo 7. La dose efficace e gli indicatori dosimetrici La valutazione della dose di radiazioni al paziente e i rischi che ne conseguono. Analisi delle grandezze dosimetriche e degli indicatori dosimetrici in ambito radiologico. 92

Analisi della situazione �La TC è in continua evoluzione ed offre sempre migliori qualità dell’immagine. �La frequenza degli esami TC aumenta rapidamente ed in alcuni paesi raggiunge attualmente il 10 -15 % di tutti gli esami radiologici. �Le dosi ai pazienti negli esami TC non diminuiscono, contrariamente a quanto avvenuto per gli esami radiografici per I quali si è avuta negli ultimi 10 anni una riduzione delle dosi dell’ordine del 30%. 93

Perchè aumenta la dose nella TC ? �Perchè si persegue la migliore qualità dell’immagine che, in TC, richiede maggiore esposizione. �Perchè in molti esami vi è la tendenza ad aumentare il volume esaminato. �Perchè i parametri di scansione sono spesso non correttamente adattati alle esigenze dell’esame. 94

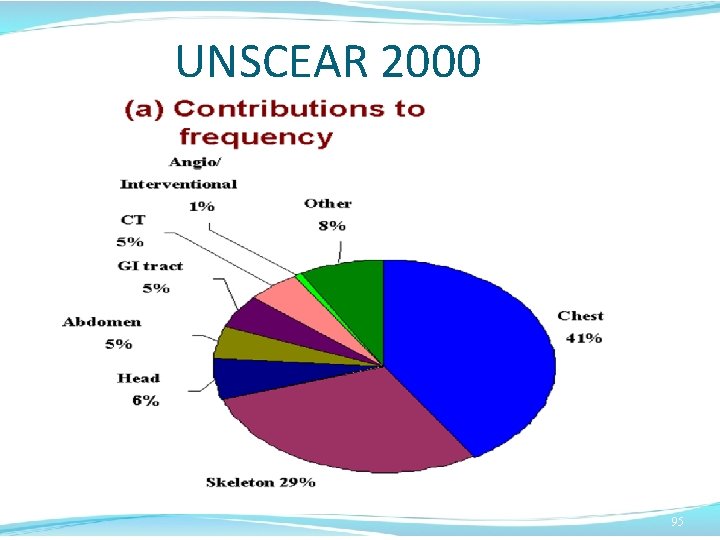
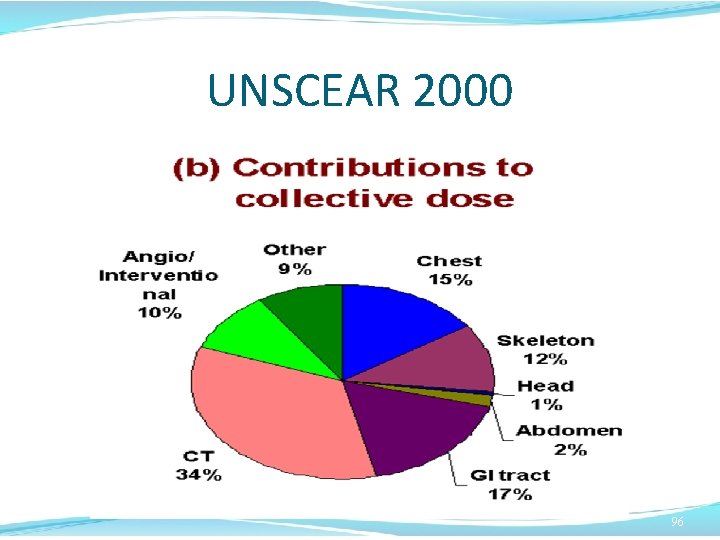
UNSCEAR 2000 95

UNSCEAR 2000 96

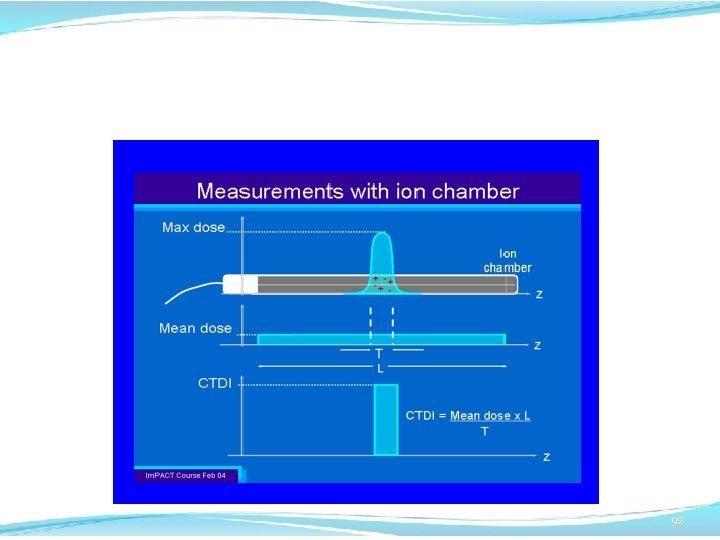
La grandezza dosimetrica di base nella CT è costituita dal Computer Tomography Dose Index, introdotto già nel 1981 da Scope et al. [Med. Physics 8, 1981], +∞ CTDI = 1/T * ∫ D(z) dz [m. Gy] -∞ con D(z) = profilo di dose lungo l’asse di rotazione z T = spessore nominale dello strato 97

98

Grandezze dosimetriche nella CT (3) Il valore CTDI medio relativo al fantoccio ed al valore m. As utilizzati è dato da CTDIw = (1/3*CTDIc + 2/3*CTDIp) [m. Gy] dove CTDIc è il valore misurato al centro e CTDIp è la media dei valori misurati alla periferia.

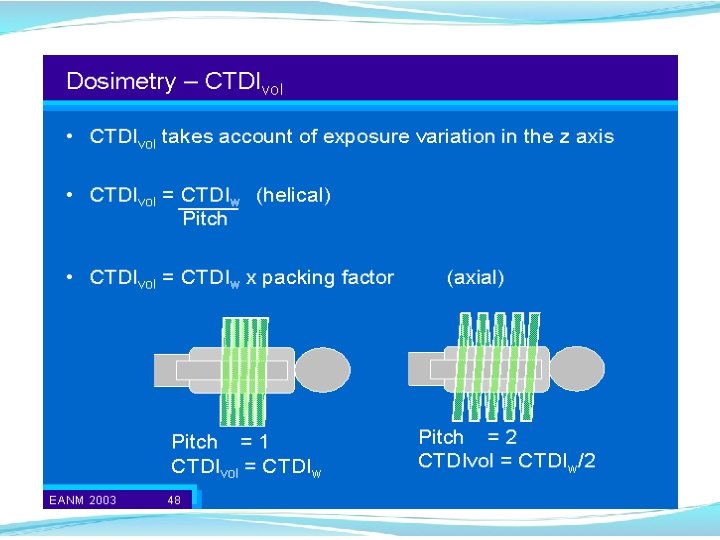
Grandezze dosimetriche nella CT (4) Per la CT elicoidale è stata introdotta la grandezza CTDIvol. = CTDIw / pitch che tiene conto delle variazioni di dose lungo l’asse z e risulta, ovviamente, CTDIvol. = CTDIw nel caso di pitch = 1. Le grandezze CTDIw e CTDIvol. esprimono la dose media nel volume irradiato ed i relativi valori sono indipendenti dalla lunghezza della regione irradiata.


Grandezze dosimetriche nella CT (5) Per tenere conto della lunghezza L (cm) della regione irradiata viene utilizzata la grandezza DLP (dose * lunghezza) DLP = CTDIw * L = CTDIvol. * L [m. Gy * cm] rispettivamente per la CT convenzionale e per quella elicoidale.

Grandezze dosimetriche nella CT (6) Cosa diversa è la grandezza dose efficace E, deputata alla quantizzazione della probabilità di produzione del danno stocastico da radiazionizzanti, definita come E = ∑T WT * HT [m. Sv] con HT dose media ricevuta dall’organo o tessuto T WT fattore di peso che esprime la ‘suscettibilità relativa’ dell’organo o tessuto T alla produ zione del danno stocastico.

Grandezze dosimetriche nella CT (7) La valutazione della dose efficace in ciascun esame CT è non facile, richiedendo la valutazione della dose ricevuta da ciascun tipo di organo e tessuto irradiato, e può essere effettuata mediante: v misure con dosimetri TLD in fantoccio antropo morfo, come p. e. effettuato per l’esame torace HR con SSCT elicoidale [F. Malgieri et al. : Radiologia Medica 92, 1996]; v l’utilizzo di specifici programmi di calcolo; v l’utilizzo di fattori di conversione della DLP relativi a ciascun tipo di esame CT riportati in Reports.

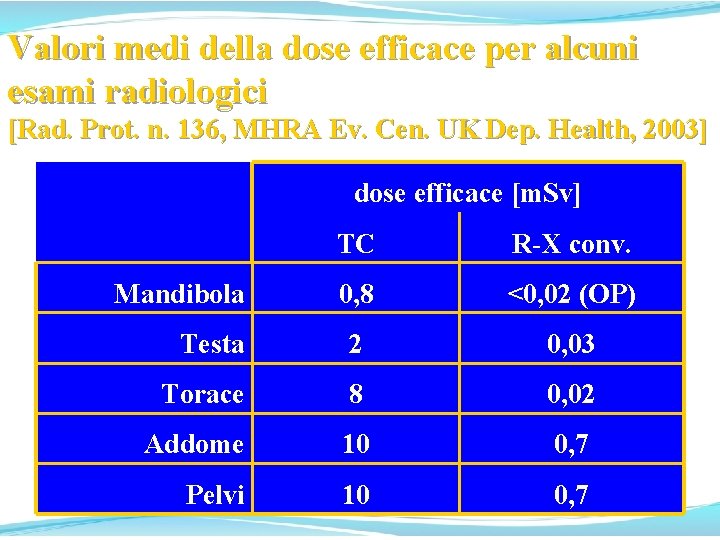
Valori medi della dose efficace per alcuni esami radiologici [Rad. Prot. n. 136, MHRA Ev. Cen. UK Dep. Health, 2003] dose efficace [m. Sv] TC R-X conv. 0, 8 <0, 02 (OP) Testa 2 0, 03 Torace 8 0, 02 Addome 10 0, 7 Pelvi 10 0, 7 Mandibola
![Rischio di morte per m Sv UNSCEAR Report 1993 Rischio % di morte per m. Sv [UNSCEAR Report 1993]](https://slidetodoc.com/presentation_image/501c35e5fcfc46f125f339265a468496/image-106.jpg)
Rischio % di morte per m. Sv [UNSCEAR Report 1993]

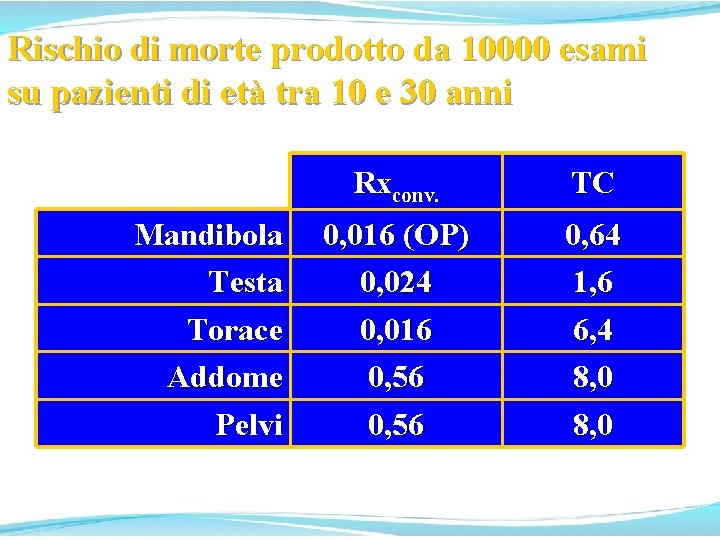
Rischio di morte prodotto da 10000 esami su pazienti di età tra 10 e 30 anni Mandibola Testa Torace Addome Pelvi Rxconv. TC 0, 016 (OP) 0, 024 0, 016 0, 56 0, 64 1, 6 6, 4 8, 0

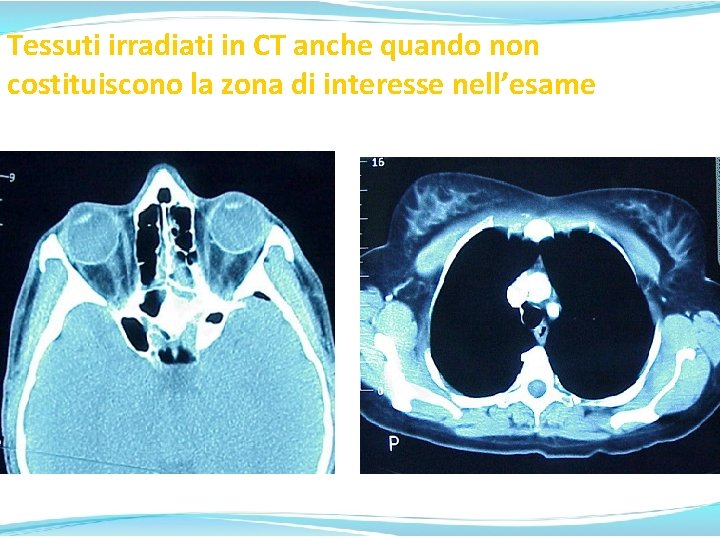
Tessuti irradiati in CT anche quando non costituiscono la zona di interesse nell’esame Lens of the eye Breast tissue

La CT a spirale somministra più o meno dose al paziente ? �Dipende dalla scelta dei valori dei parametri. �Anche se è possibile eseguire una CT a spirale con dose inferiore rispetto a quella statica, in pratica il paziente riceve dose maggiore a causa dei fattori di fatto utilizzati (volume di scansione, m. As, pitch, ampiezza dello strato).

La CT multi-slice somministra più o meno dose al paziente ? La dose al paziente nella CT multi-slice può essere maggionr di circa il 0 -30% rispetto alla CT a spirale a strato singolo.

MSCT (Multi-Strato CT)

Efficienza geometrica L’effetto della radiazione ‘non utile’ (non vista dai rivelatori) è descritto dalla grandezza efficienza geometrica: “rapporto % tra l’integrale del profilo di dose nella regione comprendente i rivelatori utilizzati e l’inte grale del profilo di dose totale lungo l’asse z” [IEC 60601 -2 -44 Ed. 2, 2003]. Nella MSCT l’efficienza geometrica varia da circa il 50% per piccoli spessori di strato a circa il 90% per gli spessori maggiori [C. J. Koller et al. : B. J. Radiol. 76, 2003].

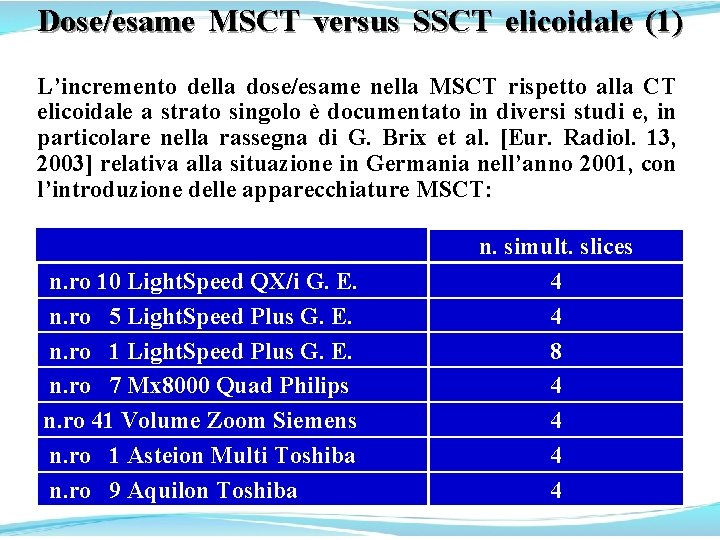
Dose/esame MSCT versus SSCT elicoidale (1) L’incremento della dose/esame nella MSCT rispetto alla CT elicoidale a strato singolo è documentato in diversi studi e, in particolare nella rassegna di G. Brix et al. [Eur. Radiol. 13, 2003] relativa alla situazione in Germania nell’anno 2001, con l’introduzione delle apparecchiature MSCT: n. ro 10 Light. Speed QX/i G. E. n. ro 5 Light. Speed Plus G. E. n. ro 1 Light. Speed Plus G. E. n. ro 7 Mx 8000 Quad Philips n. ro 41 Volume Zoom Siemens n. ro 1 Asteion Multi Toshiba n. ro 9 Aquilon Toshiba n. simult. slices 4 4 8 4 4

Dose/esame MSCT versus SSCT elicoidale (1 a) [G. Brix et al. : Eur. Radiol. 13, 2003]

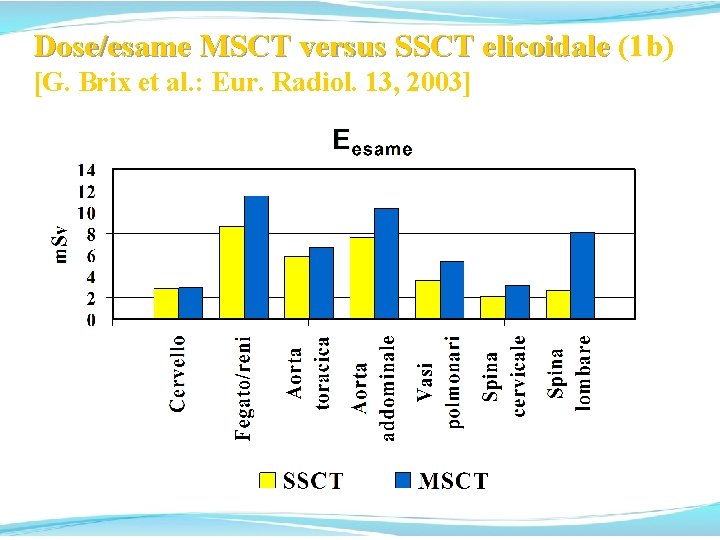
Dose/esame MSCT versus SSCT elicoidale (1 b) Dose/esame MSCT versus SSCT elicoidale [G. Brix et al. : Eur. Radiol. 13, 2003]

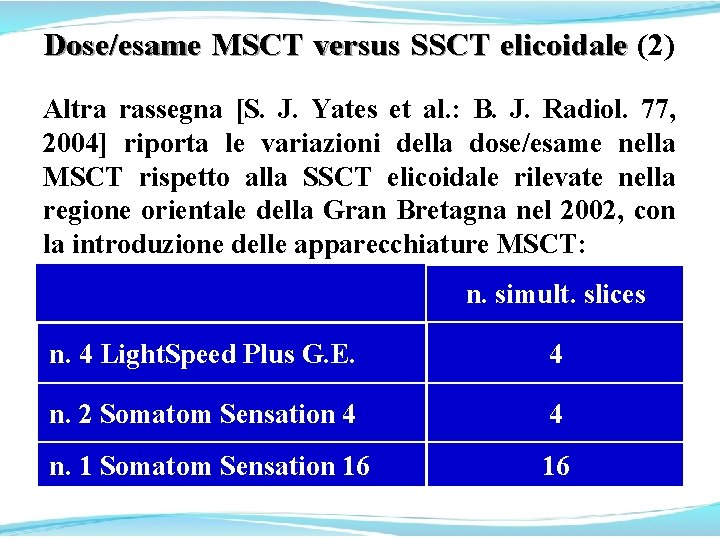
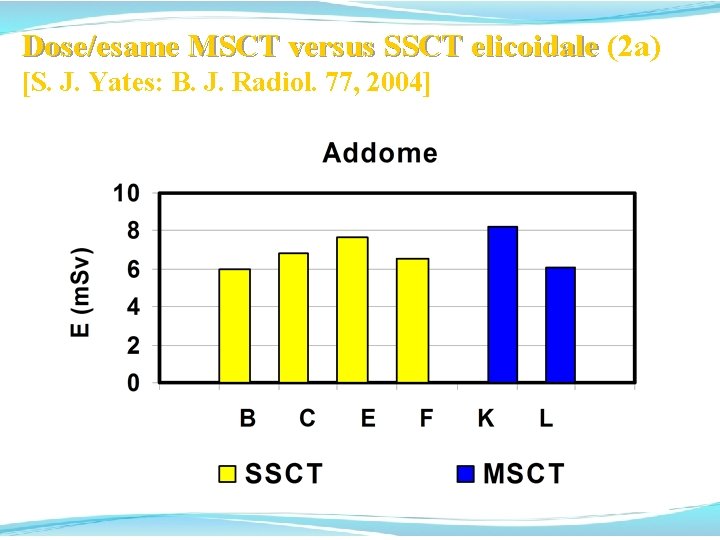
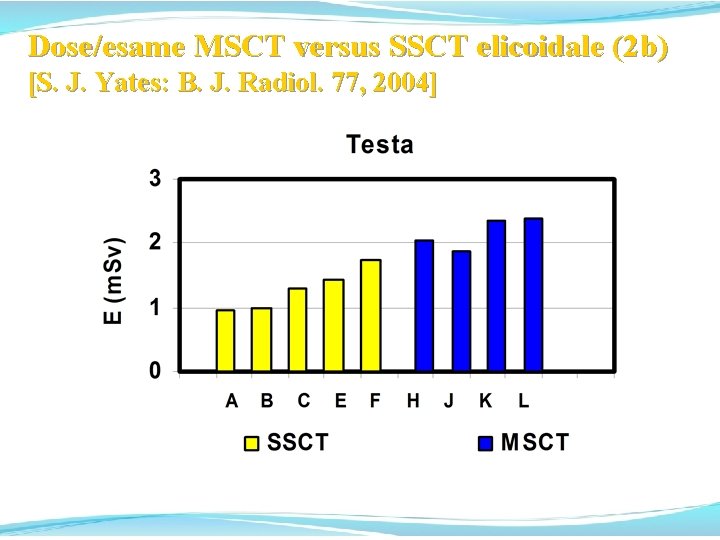
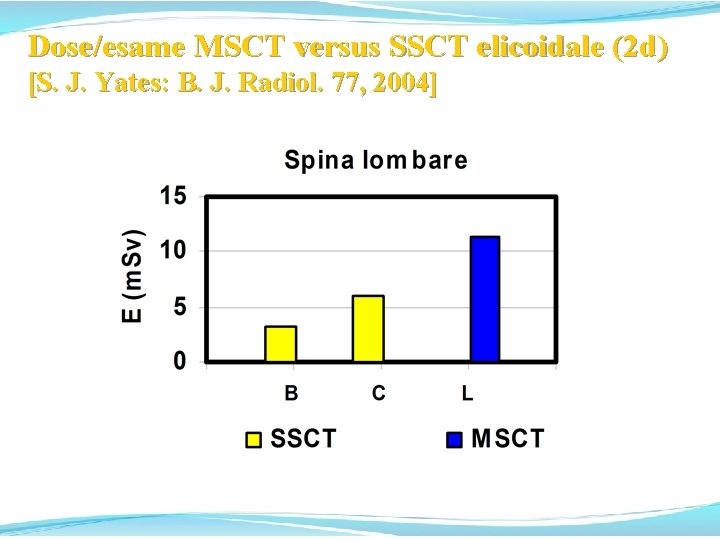
Dose/esame MSCT versus SSCT elicoidale (2) elicoidale Altra rassegna [S. J. Yates et al. : B. J. Radiol. 77, 2004] riporta le variazioni della dose/esame nella MSCT rispetto alla SSCT elicoidale rilevate nella regione orientale della Gran Bretagna nel 2002, con la introduzione delle apparecchiature MSCT: n. simult. slices n. 4 Light. Speed Plus G. E. 4 n. 2 Somatom Sensation 4 4 n. 1 Somatom Sensation 16 16

Dose/esame MSCT versus SSCT elicoidale (2 a) Dose/esame MSCT versus SSCT elicoidale [S. J. Yates: B. J. Radiol. 77, 2004]

Dose/esame MSCT versus SSCT elicoidale (2 b) [S. J. Yates: B. J. Radiol. 77, 2004]

Dose/esame MSCT versus SSCT elicoidale (2 d) [S. J. Yates: B. J. Radiol. 77, 2004]

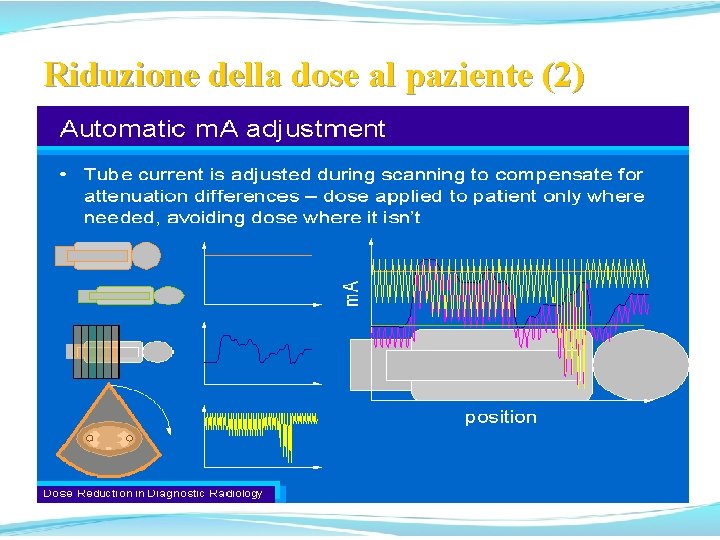
Riduzione della dose al paziente (1) Implementazione di complessi sistemi ‘tracking’ che, mediante il movimento del tubo R-X o del fuoco o del collimatore, ‘pilotato’ dalle informazioni fornite dai rivelatori periferici adiacenti a quelli utilizzati per la formazione delle immagini, realizzano la riduzione della penombra e migliorano l’efficienza geometrica. [T. L. Toth et al. : Med. Phyisics. 27, 2000]

Riduzione della dose al paziente (2)

Riduzione della dose al paziente (3)

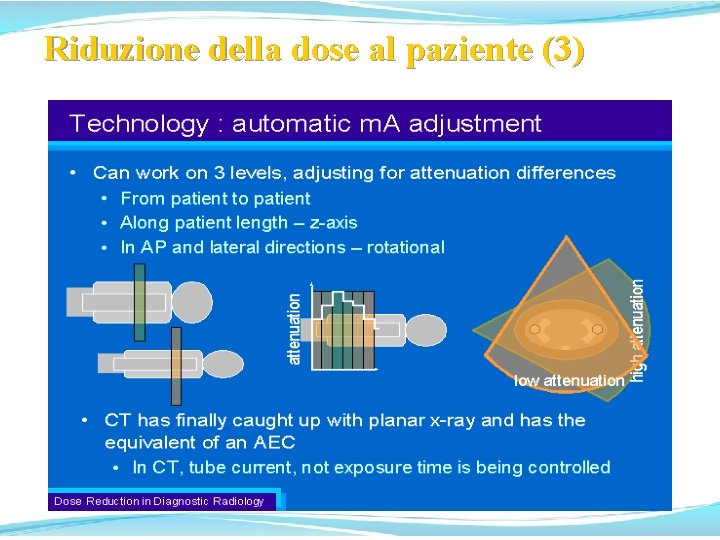
Riduzione della dose al paziente (4) Le innovazioni tecnologiche contribuiscono alla riduzione della dose al paziente hanno come contestuale obiettivo il miglioramento o, almeno, il mantenimento della qualità intrinseca delle immagini. Numerosi studi, J. E. Wildberger et al. [Invest. Radiol. 36, 2001] per gli esami toracici, E. Coppenrath et al. [Forts. Roentgenstr. 27, 2003] e D. Sahani et al. [J. of Comp. Ass. Tom. 173, 2001] per gli esami addominali, hanno rilevato come riducendo e modulando i parametri di scansione sulle caratteristiche di ciascun paziente si realizza una accettabile qualità diagnostica delle immagini con rilevante riduzione delle dosi.

Riduzione della dose al paziente (5) È, pertanto, irrinunciabile l’impegno degli operatori che dovrebbero ogni volta ricercare non la migliore qualità intrinseca delle immagini, ma la adeguatezza della qualità allo specifico quesito clinico, tenendo presente che: Øda una parte, sono ingiustificate le dosi non stretta mente necessarie al quesito clinico; Ødall’altra, un esame inadeguato alla refertazione realizzerebbe una dose totalmente ingiustificata.

Qualità dell’immagine (1) spessore di strato e m. As _______ Il rumore è proporzionale a 1 / √ spess. strato , ed a 1 / √ m. As. Il contrasto è proporzionale a 1 / spess. strato. Segue che diminuendo lo spessore di strato aumenta il contrasto ma aumenta anche, meno velocemente, il rumore e, per pari livello di rumore, devono essere aumentati i m. As.

Qualità dell’immagine (2) k. V (rispetto al valore ‘standard’ 120 k. V) 80 - 100 k. V danno migliore contrasto, ma anche dose maggiore a parità di rumore; avendosi minore penetrazione dei RX, sono indicati nella radiologia pediatrica. 135 - 140 k. V danno peggiore contrasto, con dose poco minore a parità di rumore; avendosi maggiore penetrazione dei RX, sono indicati nei pazienti obesi.

Qualità dell’immagine (3) pitch Nei MSCT un aumento del pitch accorcia la durata dell’esame, ma aumenta anche gli artefatti elicoidali ed il rumore e vengono consigliati dai costruttori, per mantenere inalterato il rumore, valori consistentemente aumentati dei m. A e, in alcuni casi, l’aumento dei m. A avviene del tutto automaticamente. D. Sahani et al. [J. Comp. Ass. Tom. 27, 2003] hanno rilevato che, per gli esami addominali con il MSCT Light Speed QX/I G. E. , aumentando il pitch da 0, 75 a 1, 5 con aumento dei m. A limitato a circa il 26% in luogo del circa 66% consigliato dal costruttore, si ottiene una accettabile qualità con riduzione della dose del 30 -40%.

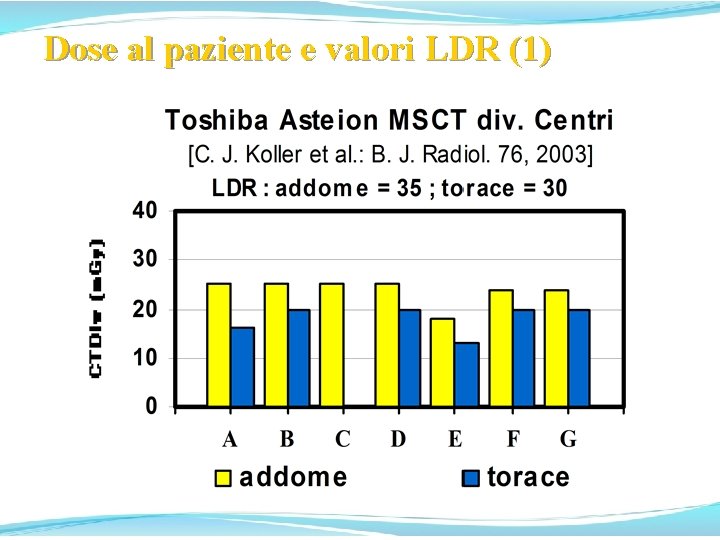
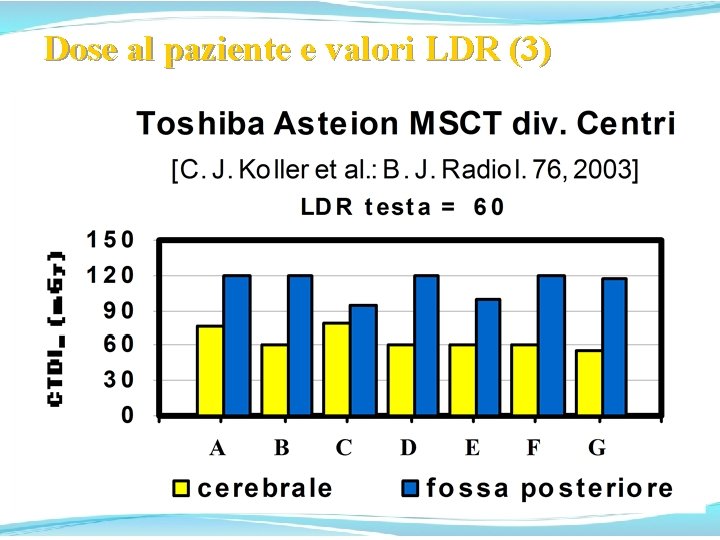
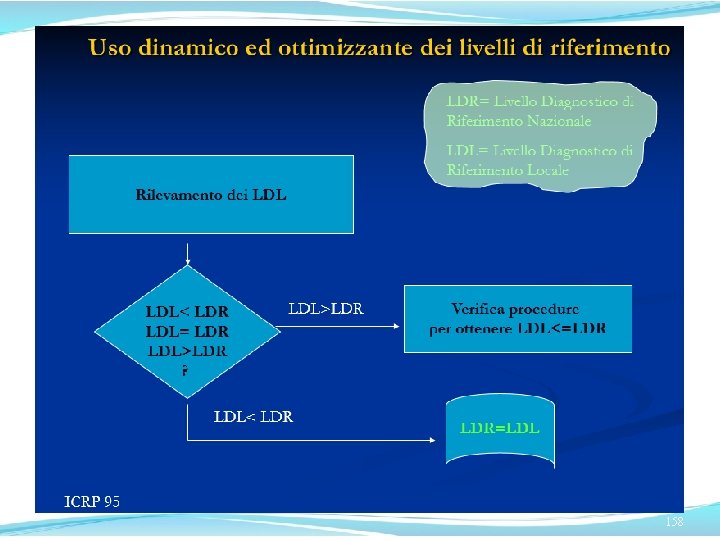
Dose al paziente e valori LDR (1)

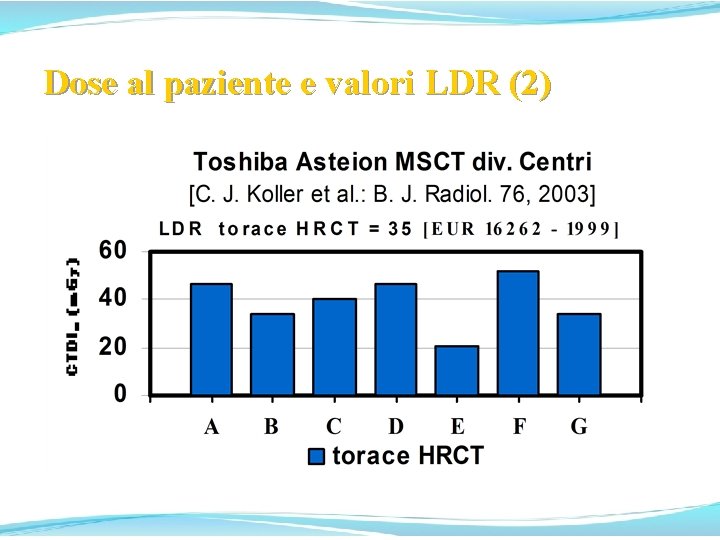
Dose al paziente e valori LDR (2)

Dose al paziente e valori LDR (3)

Dose al paziente e valori LDR (4) Risulta che nel Centro E, ove sono implementate procedure di ottimizzazione con la stretta collaborazione dei Fisici e T. S. R. M. , le dosi sono sistematicamente inferiori che negli altri Centri con la medesima MSCT. Scaturisce pure che per taluni esami MSCT non è di fatto possibile rientrare nei valori LDR prescritti e, se non si vuole rinunciare ai vantaggi della MSCT, devono essere definiti specifici valori delle LDR per alcuni esami MSCT, come proposto da A. Workman et al. [IPEM/ NRPB/RCR/Co. R/BIR diagn. ref. levels working party. IPEM Newsletter 67 2000] ed auspicato da altri Autori [S. J. Yates et al. : B. J. Radiol. 77, 2004].

Conclusioni La CT, in particolare la MSCT, offre irrinunciabili vantaggi in molte situazioni cliniche. Le più elevate dosi ai pazienti, unitamente alla sempre crescente diffusione degli esami TC, rendono necessari ulteriori sforzi da parte dei costruttori e, soprattutto, da parte degli utilizzatori finalizzati al contenimento della dose. Deve, in particolare, essere tenuto sempre presente che sono ingiustificate procedure che realizzano incrementi della dose non necessari ai fini diagnostici, ma unica mente indirizzati al conseguimento della migliore qualità iconografica delle immagini.

Quesito 13: La dose in TC aumenta q. Perchè si persegue la migliore qualità dell’immagine che, in TC, richiede maggiore esposizione. q. Perchè in molti esami vi è la tendenza ad aumentare il volume esaminato. q. Entrambe vere 133

Quesito 14: La dose in TC aumenta q. Perchè i parametri di scansione sono spesso non correttamente adattati alle esigenze dell’esame. q. Perché il tecnico esecutore si distrae. q. Perché le apparecchiature sono collocate in locali senza le idonee schermature. 134

Quesito 15: parametri per la qualità dell’immagine TC in pediatria q 80 - 100 k. V avendosi minore penetrazione dei RX, sono indicati nella radiologia pediatrica q 135 - 140 k. V q 140 - 160 k. V 135

Programma Modulo 1. Elementi fondamentali di radioprotezione I principi di giustificazione, ottimizzazione e appropriatezza e i danni prodotti dalle radiazionizzanti Modulo 2. Responsabilità e competenze nella radioprotezione del paziente Il sistema di responsabilità che coinvolge i soggetti che utilizzano radiazionizzanti a scopi medici Modulo 3. Consenso informato Le norme e le caratteristiche del consenso informato all’atto medico radiologico Modulo 4. Radioprotezione del paziente nelle procedure interventistiche Gli effetti delle alte dosi sui tessuti, le grandezze dosimetriche specifiche, la gestione della dose al paziente e le regole da seguire per attenersi alla procedura. Modulo 5. Radioprotezione della TC multistrato Gli alti valori di dose e di rischio associati alla tomografia assiale computerizzata multistrato, con particolare riferimento alla collimazione e alla modulazione del fascio di raggi X. Modulo 6. Analisi specifica sui rischi derivanti da casi di radioprotezione nei pazienti pediatrici e nelle donne gravide: principi di ottimizzazione e giustificazione Modulo 7. La dose efficace e gli indicatori dosimetrici La valutazione della dose di radiazioni al paziente e i rischi che ne conseguono. Analisi delle grandezze dosimetriche e degli indicatori dosimetrici in ambito radiologico. 136

Donna in stato interessante e feto 3 -187 radioprotezione del paziente pediatrico e della donna in gravidanza. pdf 137

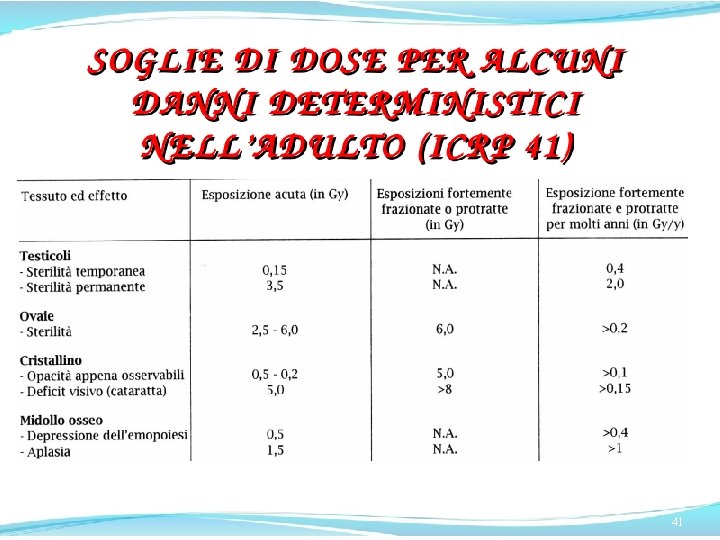
Per dosi al feto superiori a 500 m. Gy il danno può essere significativo, di tipo e importanza dipendenti dalla dose e dallo stadio della gravidanza Per dosi al feto tra 100 e 500 m. Gy, l’opportunità di aborto terapeutico deve essere valutata in base alle circostanze individuali “Dosi all’embrione/feto minori di 100 m. Gy non dovrebbero essere considerate una ragione per terminare anticipatamente una gravidanza” (ICRP 103) 138

Programma Modulo 1. Elementi fondamentali di radioprotezione I principi di giustificazione, ottimizzazione e appropriatezza e i danni prodotti dalle radiazionizzanti Modulo 2. Responsabilità e competenze nella radioprotezione del paziente Il sistema di responsabilità che coinvolge i soggetti che utilizzano radiazionizzanti a scopi medici Modulo 3. Consenso informato Le norme e le caratteristiche del consenso informato all’atto medico radiologico Modulo 4. Radioprotezione del paziente nelle procedure interventistiche Gli effetti delle alte dosi sui tessuti, le grandezze dosimetriche specifiche, la gestione della dose al paziente e le regole da seguire per attenersi alla procedura. Modulo 5. Radioprotezione della TC multistrato Gli alti valori di dose e di rischio associati alla tomografia assiale computerizzata multistrato, con particolare riferimento alla collimazione e alla modulazione del fascio di raggi X. Modulo 6. Analisi specifica sui rischi derivanti da casi di radioprotezione nei pazienti pediatrici e nelle donne gravide: principi di ottimizzazione e giustificazione Modulo 7. La dose efficace e gli indicatori dosimetrici La valutazione della dose di radiazioni al paziente e i rischi che ne conseguono. Analisi delle grandezze dosimetriche e degli indicatori dosimetrici in ambito radiologico. 139

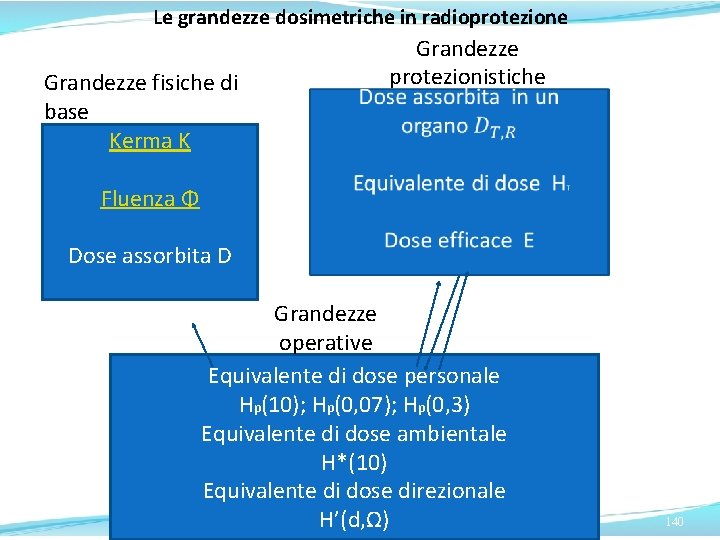
Le grandezze dosimetriche in radioprotezione Grandezze fisiche di base Kerma K Grandezze protezionistiche Fluenza Φ Dose assorbita D Grandezze operative Equivalente di dose personale Hp(10); Hp(0, 07); Hp(0, 3) Equivalente di dose ambientale H*(10) Equivalente di dose direzionale H’(d, Ω) 140

Le grandezze dosimetriche in radioprotezione Le grandezze dosimetriche e radioprotezionistiche servono ad esprimere il legame tra effetti biologici e sanitari, da una parte, e tipologia ed ‘intensità’ delle radiazionizzanti dall’altra. La grandezza dosimetrica fondamentale, usata per ogni tipo di radiazione, è la Dose Assorbita 141

Le grandezze dosimetriche in radioprotezione Per tener conto delle differenze di efficacia biologica di radiazioni di diversa qualità è stata introdotta la grandezza Dose Equivalente La Dose Equivalente (H) è data dal prodotto della Dose Assorbita (D) per un fattore detto Fattore di peso (o di ponderazione) della radiazione (w. R): H = D· w. R Il Fattore di peso della radiazione rappresenta l’incremento dell’efficacia di una radiazione rispetto a raggi X o gamma. Esso dipende dal tipo e dall’energia della radiazione. E’ basato sui valori dell’efficacia biologica relativa (RBE) misurati per gli effetti stocastici e su considerazioni e modelli radiobiologici. La Dose Equivalente si misura in Sievert(Sv). 142

Le grandezze dosimetriche in radioprotezione La grandezza Dose Equivalente va sempre riferita all’organo o tessuto irraggiato. Essa risulta insufficiente per rappresentare il rischio complessivo da effetti stocastici a causa del fatto che i vari organi o tessuti del corpo sono diversamente radiosensibili rispetto agli effetti stocastici delle radiazioni. Per confrontare esposizioni diverse in termini distribuzione di dose assorbita dai vari organi/tessuti, si introduce la grandezza Dose Efficace 143

Le grandezze dosimetriche in radioprotezione La Dose Efficace si ottiene dalla somma ponderata delle Dosi Equivalenti (HT) assorbite mediamente dai vari organi e/o tessuti (T) per dei Fattori di peso (w. T) dei relativi organi/tessuti che tengono conto della loro diversa radiosensibilità : E = ∑T w. T· HT con H = w. R· D Nel caso di esposizione degli organi/tessuti a radiazioni di diverso fattore di qualità: E = ∑T w. T· ∑R w. R ·DT, R Anche la Dose Efficace, come la Dose Equivalente, si misura in Sievert (Sv). 144

Σ w. T = 1 (100%) Organi o tessuti Fattori di ponderazione w. T midollo osseo (rosso), colon, polmone, stomaco 0. 12 seno, tessuti rimanenti 0. 08 gonadi 0. 08 vescica, esofago, fegato, tiroide 0. 04 Superficie dell’osso, cervello, ghiandole salivari, pelle 0. 01 145

146

Le grandezze in radioprotezione Le grandezze protezionistiche sono state introdotte al fine di correlare il ‘rischio’ derivante da un’esposizione a una singola quantità (dose), che tenga conto della differente sensibilità dei vari organi e tessuti e della differente qualità della radiazione. Le grandezze operative sono state definite dall’ICRU per la misura delle esposizioni da irradiazione esterna (monitoraggio ambientale e individuale) allo scopo di fornire una stima della dose ricevuta dalla persona esposta. Il loro utilizzo si rende necessario in quanto le grandezze protezionistiche non sono misurabili (in genere). Le grandezze protezionistiche ed operative sono entrambe correlabili alle grandezze fisiche di base, tipiche della metrologia e dosimetria di radiazioni, come kerma in aria Ka, fluenza Φ e dose assorbita D. 147

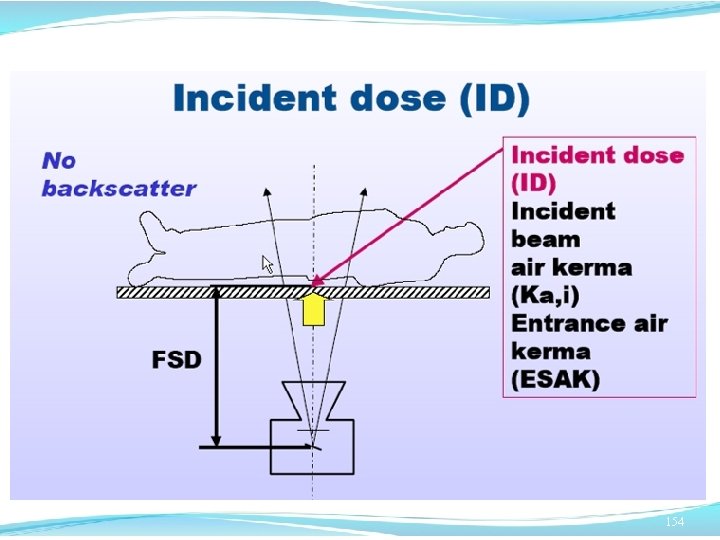
I Dosimetri La dose efficace e la dose equivalente non sono grandezze direttamente misurabili. Ai fini della loro valutazione sono impiegate grandezze operative (Hp(10); Hp(0. 07); Hp(0. 3); H*(10)) , direttamente misurabili con appositi strumenti di misura dai valori delle quali si può risalire alla dose equivalente o efficace. Non esiste un dosimetro universale, adatto a tutte le modalità di esposizione e a tutti i tipi di radiazione. In base alla tipologia di impiego i dosimetri possono essere ambientali o individuali (o personali). 148

I dosimetri ambientali Ai fini della sorveglianza fisica talvolta si presenta la necessità di verificare i livelli di esposizione all’interno delle zone in cui si svolgono le attività con radiazionizzanti. In tali circostanze si utilizzano monitor ambientali, in genere basati su rivelatori a gas (come camere a ionizzazione, contatori proporzionali, contatori Geiger). 149

Dosimetri personali Per dare attuazione alla sorveglianza fisica ricorre la necessità di fornire dosimetri personali ai lavoratori esposti . Il dosimetro personale utilizzato per la stima della dose efficace viene indossato dal lavoratore all’altezza del torace per un determinato periodo di tempo. Al fine di una valutazione più accurata delle dosi in particolari condizioni di lavoro può essere necessario l'impiego di diversi dosimetri , ad esempio dosimetri per le estremità e per il cristallino che misurano l’equivalente di dose alla pelle ed al cristallino. 150

Dosimetri personali L’utilizzo di questi dispositivi permette all’Esperto Qualificato di: • effettuare le prescritte valutazioni della dose efficace e dell’ equivalente di dose assorbite dai lavoratori; • accertare il rispetto dei limiti di dose ; • realizzare un processo di ottimizzazione sulle attività svolte per migliorare le modalità di lavoro; • fornire degli alert per il verificarsi situazioni accidentali e prevenire esposizioni rilevanti; 151

Dosimetri personali Tra i dosimetri personali più diffusi ricordiamo: �dosimetri a termoluminescenza (TLD) �dosimetri a film �dosimetri elettronici �"penna" dosimetrica. Attualmente nelle attività sanitarie sono sempre più utilizzati i dosimetri a termoluminescenza perché particolarmente indicati nel misurare la dose per le tipologie di radiazioni ionizzanti utilizzate oltre che per aspetti economici, pratici anche per la comodità di 152 gestione.

153

154

155

156

157

158

Quesito 16: Nelle donne in stato di gravidanza la protezione del nascituro deve comportare il rispetto dei seguenti limiti di dose: q 1/10 della dose di un lavoratore Esposto di Categoria A q 1 m. Sv qpari alla radiazione naturale q 1/5 della dose dei Lavoratori non Esposti 159

Quesito 17: cosa sono gli LDR? q. Livelli Diagnostici di Riferimento Nazionali q. Livelli Personale di Dose q. Livelli Diagnostici di Riferimento Ospedaliero e Regionale 160

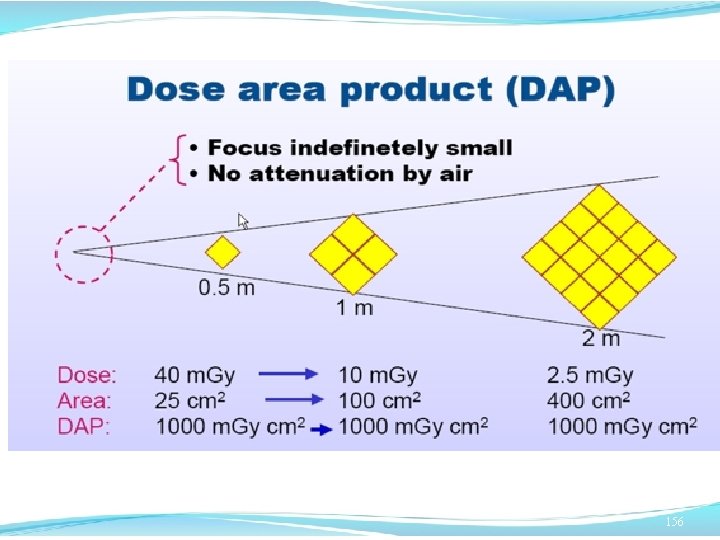
Quesito 18: Cos’è il DAP? q E’ il prodotto della dose erogata per l’aria intercettata sulla superficie del paziente q. E’ il prodotto della dose erogata per l’aria intercettata sulla superficie del lettino q. E’ il prodotto della dose erogata per l’aria intercettata sull’ombra del tubo radiogeno 161