Condutas de Enfermagem no PrNatal Enf Obstetra Danbia

Condutas de Enfermagem no Pré-Natal Enf. Obstetra Danúbia Mariane Agosto 2008

Assistência pré-natal O controle pré-natal visa: l l A detecção de doenças maternas subclínicas; A prevenção, diagnóstico precoce e tratamento das complicações da gravidez; A vigilância do crescimento e da vitalidade fetal; A preparação psico-física para o nascimento. SCHWARCZ, R et al, 2006

Anamnese Geral História clínica; Dados sócio-econômicos e culturais; Antecedentes familiares; Antecedentes pessoais, Sexualidade; Antecedentes ginecológicos; Antecedentes obstétricos: ü Número de gestações; ü Número de partos; ü Número de abortamentos; ü Número de filhos vivos; ü Número de recém-nascidos: pré-termo (antes da 37ª semana de gestação); ü Número de recém-nascidos de baixo peso (menos de 2500 g) e com mais de 4000 g; ü Mortes neonatais precoces; ü Intercorrências ou complicações em gestações anteriores);

Cálculo da DPP l Regra de Näegele A partir da DUM Somar 7 dias ao 1º dia da última menstruação e diminuir 3 meses ao mês da última menstruação (ou somar 9 meses se janeiro, fevereiro ou março) EXEMPLO: 1. DUM: 12/11/07 DPP: 12+7/11 -3 = 19/8/2008

Cálculo da Idade Gestacional IG: Setembro: 10 Outubro: 31 Novembro: 30 Dezembro: 31 Janeiro: 31 Fevereiro: 28 Março: 31 Abril: 15 207 7 67 29 4 l l IG 29 semanas e 4 dias Gestograma (Disco Gestacional) - DUM conhecida US precoce (Abaixo de 20 semanas).

Exame Físico ü Exame clínico geral; ü Exame mamas; ü Medida da altura uterina; ü Ausculta dos batimentos cardiofetais; ü Identificação da situação e apresentação fetal; ü Cálculo do IMC; ü Avaliação dos níveis pressóricos; ü Inspeção dos genitais externos; ü Exame especular; a) Inspeção das paredes vaginais; b) Inspeção do conteúdo vaginal e do colo uterino; c) Coleta de material para exame colpocitológico.

Ganho Ponderal

Pressão Arterial Níveis de PA conhecidos ou desconhecidos, antes da gestação: ü Valores da pressão sistólica inferiores a 140 mm. Hg e da pressão diastólica inferiores a 90 mm. Hg – Risco Habitual ü Cuidados com a alimentação; ü Redução da ingesta de sal; ü Realização de atividade física; ü Pré-natal de risco habitual. ü Valores da pressão sistólica iguais ou superiores a 140 mm. Hg e da pressão diastólica iguais ou superiores a 90 mm. Hg, sem sintomas: ü Repetir a medida após 4 horas de repouso;

Pressão Arterial ü Orientar para sinais como: cefaléia, epigastralgia, escotomas visuais, edema, movimentação fetal; ü Agendar consulta com médico para acompanhamento do quadro; ü Realizar exame de proteinúria de fita ou 24 hs; ü Utilizar mobilograma para avaliação do bem estar fetal. ü Valores da pressão sistólica iguais ou superiores a 140 mm. Hg e da pressão diastólica iguais ou superiores a 90 mm. Hg, sintomática (cefaléia, dor epigástrica, escotomas) e proteinúria positiva - Préeclâmpsia, encaminhar ao PNAR e/ou a unidade hospitalar de referência.

Verificação da Presença de Edemas Objetivo: Detectar precocemente a ocorrência de edema patológico. Achados: l Edema ausente( – ) l Apenas edema de tornozelo, sem hipertensão ou aumento súbito de peso ( + ): Observar se o edema aparece ao final do dia. l Edema limitado membros inferiores, com hipertensão ou aumento de peso, proteinúria (++): atentar para préeclâmpsia e vitalidade fetal, encaminhar para o PNAR ou acompanhamento com o médico da unidade. l Edema generalizado (face, tronco e membros), ou que já se manifesta ao acordar, acompanhado ou não de hipertensão ou aumento súbito de peso (+++): atentar para pré-eclâmpsia e vitalidade fetal, encaminhar para o PNAR ou acompanhamento com o médico da unidade.
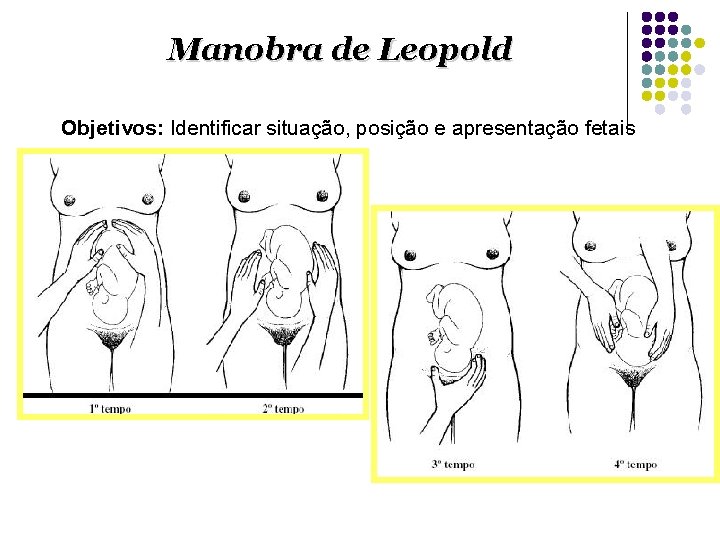
Manobra de Leopold Objetivos: Identificar situação, posição e apresentação fetais
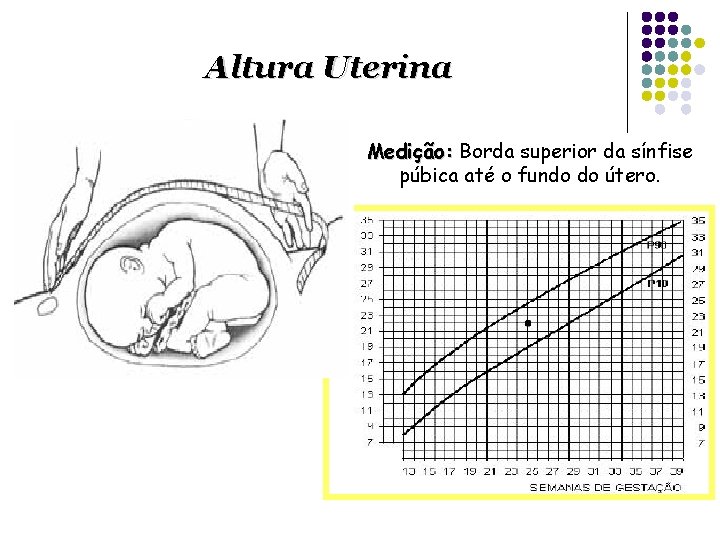
Altura Uterina Medição: Borda superior da sínfise púbica até o fundo do útero.

Medida da Altura Uterina PONTO ACIMA CURVA SUPERIOR l l l l Conduta: Erro cálculo IG? Avaliar possibilidade de: Polihidrâmnio PONTO ABAIXO CURVA INFERIOR Macrossomia Gemelar Mola hidatiforme l Conduta: Erro cálculo IG? Miomatose l Avaliar possibilidade de: Obesidade l Feto morto; l Oligohidrâmnio; l Restrição do crescimento fetal.
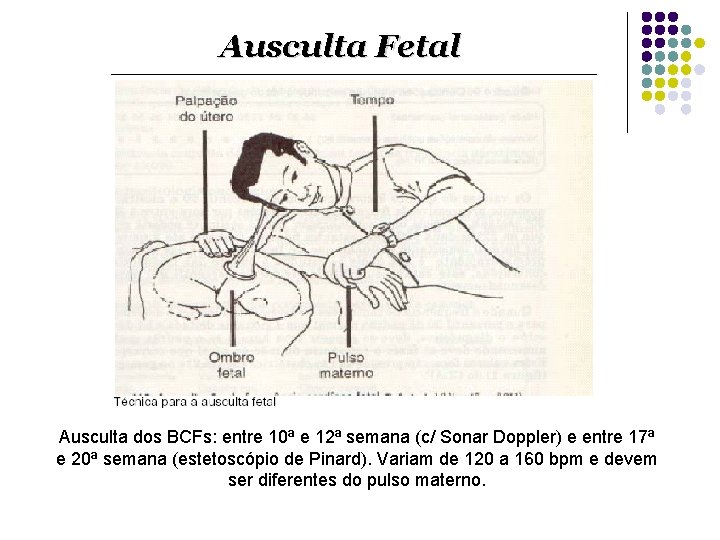
Ausculta Fetal Ausculta dos BCFs: entre 10ª e 12ª semana (c/ Sonar Doppler) e entre 17ª e 20ª semana (estetoscópio de Pinard). Variam de 120 a 160 bpm e devem ser diferentes do pulso materno.

Ausculta Fetal Objetivo: Constatar ritmo, freqüência e normalidade dos BCF (Normal: 120 a 160 bpm) Taquicardia Afastar: Febre l Taquicardia materna l Medicações l Suspeita sofrimento fetal l Avaliação médica l Persistência Encaminhar l Bradicardia Afastar: l l l Bradicardia materna Medicações Suspeita sofrimento fetal Avaliação médica Persistência Encaminhar

Avaliação Vitalidade Fetal l Teste estímulo fetal simplificado: l Técnica: Palpar pólo cefálico Realizar estímulo acústico sobre o pólo cefálico por 5 segundos Observar movimentos fetais Auscultar e contar novamente BCF por 4 períodos de 15 segundos Normal: Movimentos fetais bruscos, BCF em 15 bpm l Registro movimentação fetal- Mobilograma: Simples, baixo custo, sem contra-indicação, não requer instrumentos, raro falsonegativo. l Técnica: Contar movimentos fetais num período máximo 1 hora Normal: 6 movimentos até 1 hora Anormal Inatividade fetal, < 6 movimentos/hora por 2 horas
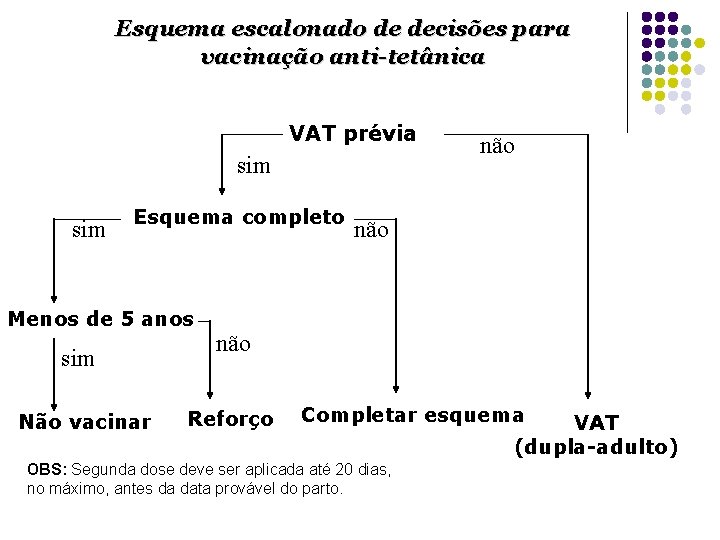
Esquema escalonado de decisões para vacinação anti-tetânica VAT prévia sim Esquema completo Menos de 5 anos sim Não vacinar não não Reforço Completar esquema OBS: Segunda dose deve ser aplicada até 20 dias, no máximo, antes da data provável do parto. VAT (dupla-adulto)

Exames Laboratoriais de Rotina ü Hemograma; üSorologia Ig. G e Ig. M para ü Grupo sanguíneo e fator Rh; toxoplasmose; ü Glicemia de jejum; ü Hbs. Ag; ü VDRL; ü Urina Rotina e urocultura; ü Teste para HIV (Autorizado);

Exames Laboratoriais de Rotina Outros Exames: üSorologia Ig. G e Ig. M para rubéola; ü EPF; ü Bacterioscopia da secreção vaginal; ü Colpocitologia oncótica; ü Ultra-som Obstétrico.

Condutas nas queixas mais freqüentes na gestação üNáuseas, vômitos e tonturas; üPirose; üSialorréia; üFraquezas e desmaios; üDor abdominal, cólicas, flatulência e obstipação intestinal; üHemorróidas; üCorrimento vaginal; üQueixas urinárias; üFalta de ar e dificuldade para respirar;

Condutas nas queixas mais freqüentes na gestação ü Dor nas mamas; ü Dor lombar; ü Cefaléia; ü Sangramento nas gengivas; ü Varizes; ü Câimbras; ü Cloasma gravídico; ü Estrias; ü Aumento da secreção vaginal.

Consultas Subseqüentes Revisão do cartão de pré-natal e anamnese atual; Cálculo e anotação da idade gestacional; Controle do calendário de vacinação; Exame físico geral e gineco-obstétrico: ü Determinação do peso e IMC; ü Medida da pressão arterial; ü Palpação obstétrica e medida da altura uterina – anotar no gráfico; ü Ausculta dos batimentos cardiofetais; ü Pesquisa de edema; ü Toque vaginal, exame especular e outros, se necessários.

Consultas Subseqüentes Interpretação de exames laboratoriais e solicitação de outros, se necessários; Acompanhamento das condutas adotadas em serviços clínicos especializados; Realização de ações e práticas educativas (individuais e em grupos); Encaminhar gestantes identificadas com risco para o médico; Agendamento de consultas subsequentes, busca ativa das gestantes faltosas. “O intervalo entre as consultas deve ser de 4 semanas. Após a 36 semana, a gestante deverá ser acompanhada semanalmente, visando à avaliação da pressão arterial, da presença de edemas, da altura uterina, dos movimentos do feto e dos batimentos cárdio-fetais. ” (MS, 2006)

Consultas Subseqüentes Gestação de risco habitual exames a serem repetidos entre 30 semanas ü VDRL, HIV, Hbs. Ag; ü Hemograma; ü Urina Rotina e Urocultura; ü Toxoplasmose (Susceptível). Após 36 semanas ü Cultura para Streptococcus do grupo B.

Referências Bibliográfica ü CORREA, Mário D. Noções Práticas de Obstetrícia. 123 ed. Belo Horizonte: COOPMED EDITORA, 1999. ü CUNNINGHAM, et all. Williams Obstetrícia. 203 ed. Rio de Janeiro. Guanabara Koogan, 2000. ü Manual de atendimento pré-natal da Prefeitura Municipal de Belo Horizonte. ü Hospital Sofia Feldman. Guia de Práticas Clínicas (2004). ü Brasil, Assistência pré-natal : normas e manuais técnicos, 3º ed. - Brasília: Secretaria de Políticas de Saúde - SPS/Ministério da Saúde, 2006.
- Slides: 25