CONDUITE TENIR PRATIQUE DEVANT UNE HYPOPHOSPHORMIE Biblio du

CONDUITE À TENIR PRATIQUE DEVANT UNE HYPOPHOSPHORÉMIE Biblio du 09/04/2013 Mathilde LEMOINE
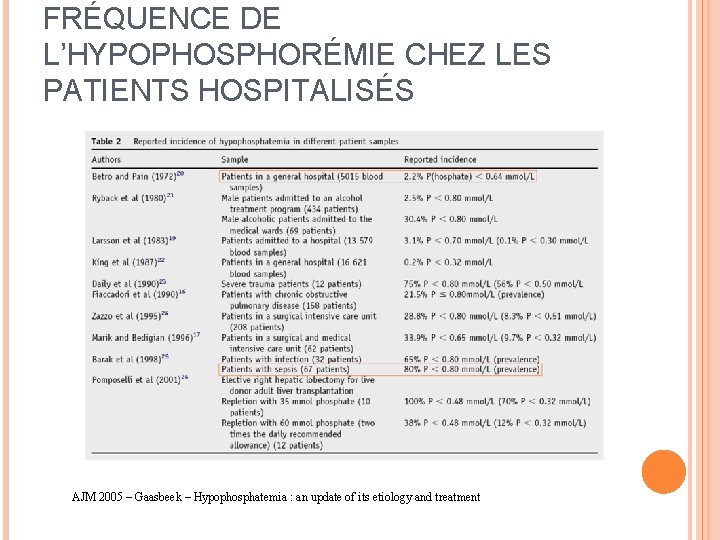
FRÉQUENCE DE L’HYPOPHOSPHORÉMIE CHEZ LES PATIENTS HOSPITALISÉS AJM 2005 – Gaasbeek – Hypophosphatemia : an update of its etiology and treatment

RAPPELS DE PHYSIOLOGIE Phosphore = 1% du poids du corps chez l’adulte Répartition du phosphore : 85% os (cristaux d’hydroxyapatite) 14% liquide intracellulaire : ATP, acides nucléiques, 2 -3 -DPG 1% liquide extracellulaire Phosphore extracellulaire : 2/3 sous forme organique (non mesurée) 1/3 sous forme inorganique (Pi) : 0, 8 à 1, 45 mmol/L chez l’adulte ; à 90% sous forme libre ionisée ; minimale le matin à jeun (dosage)

RÔLE DU PHOSPHORE Minéralisation osseuse Signalisation cellulaire (phosphorylation) Énergie : ATP Transport de l’O 2 : 2 -3 -Diphosphoglycérate (libération de l’O 2 transporté par l’Hb) Synthèse d’ADN Intégrité membranaire Homéostasie acido-basique
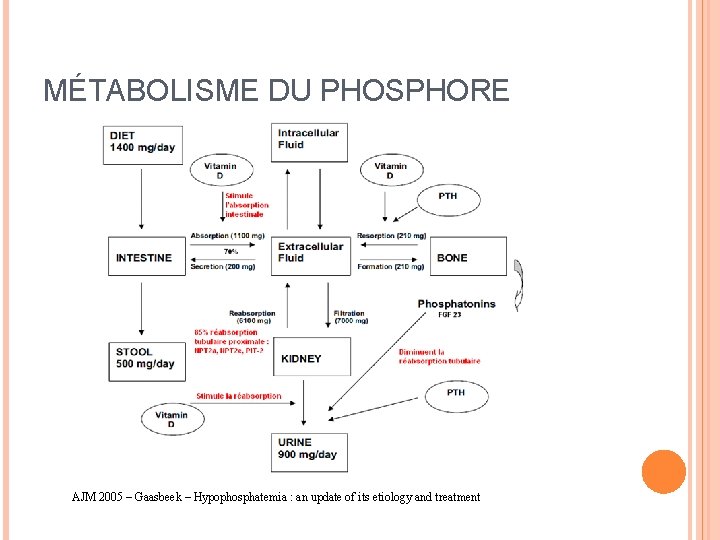
MÉTABOLISME DU PHOSPHORE AJM 2005 – Gaasbeek – Hypophosphatemia : an update of its etiology and treatment
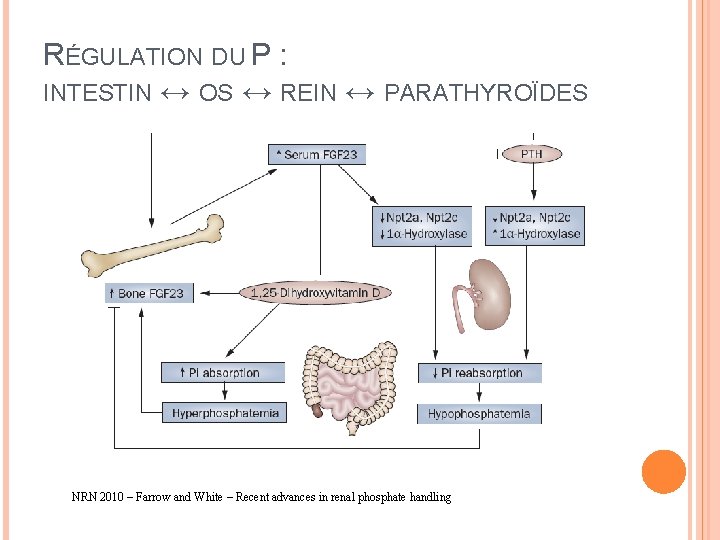
RÉGULATION DU P : INTESTIN ↔ OS ↔ REIN ↔ PARATHYROÏDES NRN 2010 – Farrow and White – Recent advances in renal phosphate handling
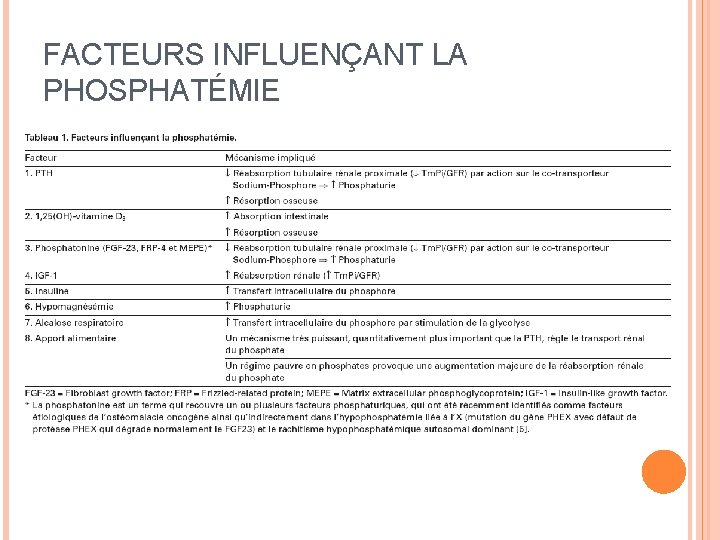
FACTEURS INFLUENÇANT LA PHOSPHATÉMIE

CONDUITE À TENIR DEVANT UNE HYPOPHOSPHATÉMIE Connaître les facteurs de risque L’évoquer : signes cliniques de l’hypophosphatémie La confirmer : dosage P sanguin Recher des complications : Examen clinique Recher une étiologie : distinguer aigu/chronique Aiguë : contexte +++ Chronique : Examen clinique / Biologie / Imagerie Traiter la cause et supplémenter en P

FACTEURS DE RISQUE D’HYPOP AIGUË Alcoolisme Dénutrition / anorexie mentale Post-opératoire : chirurgie hépatique, parathyroïdectomie ++ Sepsis

SYMPTOMATOLOGIE Symptomatique si sévère (P < 0, 3 mmol/L) et déplétion phosphatée : Symptômes liés à la diminution de l’ATP (énergie) et du 2 -3 DFG (transport O 2) SNC : anxiété, paresthésies, convulsions, coma Muscles : myalgies, faiblesse, myopathie proximale Squelette : douleurs osseuses, ostéomalacie, rachitisme Insuffisance cardiaque et respiratoire Acidose métabolique, hémolyse, …

RECHER UNE ÉTIOLOGIE Trois types de cause : Situations aiguës : Redistribution entre les secteurs intra et extracellulaires Situations chroniques : Diminution de l’absorption intestinale Augmentation de pertes rénales Causes mixtes

EXAMEN CLINIQUE Complications Étiologie : Contexte clinique : aigu / chronique Atcd, prise alimentaire / médicamenteuse Examen musculo-squelettique Masse palpable (TIO) Cutané : tâches café au lait

BIOLOGIE : LE MATIN À JEUN Sang : P, Ca, Créatinine, 1 -25 -OH-vit. D, PTH Urines : P, Ca, Créatinine Phosphaturie : < 5 mmol/24 h : origine extra-rénale envisagée > 5 mmol/24 h : origine rénale envisagée : calculer Tm. Pi/DFG Excrétion fractionnelle du phosphate : (Pi(u) x Créat(p)) / (Pi(p) x Créat(u)) < 20% : extra-rénal > 20% : rénal : calculer Tm. Pi/DFG

BIOLOGIE (2) Détermination du Tm. Pi/DFG : Capacité de réabsorption maximale de P indépendante des variations de la charge filtrée Normale : 0, 77 à 1, 45 mmol/L de filtrat glomérulaire Permet de distinguer les pertes digestives ou rénales de phosphate en cas d’hypo. P chronique Pertes rénales : Hypo. P + Tm. Pi/DFG bas ou anormalement normal + phosphaturie conservée > 5 mmol/24 h

DIAGRAMME DE BIJVOET Nécessaires : P et Créatinine sanguins et urinaires en mmol/L

BIOLOGIE (3) Si Tm. Pi/DFG élevé : cause extra-rénale Si Tm. Pi/DFG bas : Eliminer une hyperparathyroïdie I ou II : mesure Ca sanguin et urinaire, PTH, 25(OH)vit. D, calcitriol Si Ca, PTH et 25(OH)vit. D normaux : recher des signes de tubulopathie proximale : mesure protéinurie, kaliémie, bicarbonatémie, uricémie Puis selon orientation clinique

IMAGERIE Si hypo. P chronique : Rx osseuses standards Scintigraphie osseuse au Tc 99 Ostéodensitométrie Biopsie osseuse en 2ème intention

HYPOP AIGUË : REDISTRIBUTION INTERNE Sans déplétion phosphatée : Alcalose respiratoire aiguë (++ sepsis, V°) Iatrogénie : insuline, catécholamines, apports massifs d’hydrates de carbone Avec déplétion phosphatée : Correction d’une acidocétose diabétique Syndrome de renutrition (augmentation de la sécrétion d’insuline) Prolifération cellulaire rapide Mécanismes de réparation osseuse : après parathyroïdectomie, hungry bone syndrome

PRINCIPALES CAUSES D’HYPOP SÉVÈRE

DIMINUTION DE L’ABSORPTION INTESTINALE Apports alimentaires faibles Iatrogénie : chélateurs du phosphore, anti-acides à base d’aluminium ou de magnésium (chélation intestinale du phosphate) Carence / résistance à la vitamine D Stéatorrhée et diarrhée chronique Vomissements

DIMINUTION DE LA RÉABSORPTION TUBULAIRE Non liée au FGF-23 : Hyperparathyroïdie I ou II Syndrome de Fanconi Iatrogénie : diurétiques, corticoïdes Déficit/résistance à la vitamine D HHRH (Rachitisme Hypophosphatémique Héréditaire avec Hypercalciurie) : mutation SLC 34 A 3 codant pour NPT 2 c

DIMINUTION DE LA RÉABSORPTION TUBULAIRE Liée au FGF-23 : ADHR : Rachitisme Hypophosphatémique Autosomique Dominant ARHR: récessif XLH : Hypo. P Liée à l’X Dysplasie fibreuse du sd de Mc Cune Albright TIO : Tumeurs Inductrices d’Ostéomalacie Transplantation rénale Fer IV

HYPOP LIÉE AU FGF-23 NRN 2010 – Farrow and White – Recent advances in renal phosphate handling

TRAITEMENT (1) A initier après les tests biologiques ++ Ttt de la maladie causale ++ Supplémentation si déplétion : Non nécessaire si Hypo. P légère (0, 6 à 0, 8 mmol/L) Per os si Hypo. P modérée (0, 3 à 0, 6 mmol/L) IV si Hypo. P sévère (<0, 3 mmol/L)

TRAITEMENT (2) Phosphore p. o. : lait (1 g/L), Na. P, KP 20 à 40 mg/kg/j en 4 prises (Carpenter et al) Ou 1 à 2 g/j pendant 10 jours, apports répartis dans la journée (EMC) Avantages : plus sûr d’utilisation E. I. : absorption incertaine, troubles digestifs

TRAITEMENT (3) Phosphore IV: KP : 0, 08 à 0, 16 mmol/kg toutes les 2 à 6 heures (EMC) Ou 15 mmol sur 2 h à répéter à 6 h, maximum 45 mmol/24 h (Rosen et al) Avantages : rapidité E. I. : hypo. Ca (par diminution de la 1 -25(OH)vit. D 3), hyper. K, hyper. P, arythmie, calcifications, IRA Précautions : scope, surveillance P-Ca/6 heures Contre-indications : hypo. Ca, IR

TRAITEMENT (4) JCEM 2012 – Imel and Econs - Approch to the hypophosphatemic patient

TRAITEMENT (5) Spécificités : Redistribution : supplémentation ssi déplétion P, hypo. P sévère ou symptomatique Pertes rénales : Dipyridamole 300 mg/j (Dipyridamole decreases renal phosphate leak and augments serum phosphorus in patients with low renal phosphate threshold. Am. Soc Nephrol 1998) Hypo. P liées au FGF-23 : supplémentation en P et Calcitriol XLH : Cinacalcet (FGF-23 and 1, 25 D in children with hypophospatemic rickets: effect of treatment with phosphate, cinacalcet and rocaltrol. J Bone Miner Res. 2007) TIO : résection complète puis surveillance de la phosphorémie et des PAL

TRAITEMENT (6) Spécificités (suite) : Sd de Fanconi : supplémentation P-Ca Transplanté : Augmentation des apports (Hypophosphatemia in kidney transplant recipients: report of acute phosphate nephropathy as a complication of therapy. Am J Kidney Dis. 2011), Supplémentation P p. o en 2ème intention Cinacalcet (Phosphatemic effect of cinacalcet in kidney transplant recipients with persistent hyperparathyroidism. Am J Kidney Dis. 2008)

TRAITEMENT PRÉVENTIF Repérer les patients à risque Refeeding sd : Surveillance biologique Supplémentation PK IV si alimentation parentérale (0, 5 mmol/kg/j de P (EMC ; Stanga et al))

HYPOP ET VIH Prévalence : 7 à 26% selon les études Causes : Non spécifiques Spécifiques : Carence en vitamine D Hyperparathyroïdie II Toxicité tubulaire proximale des ARV (INTI : Fovirs) : sd de Fanconi ou hypo. P isolée

HYPOP ET VIH : PRISE EN CHARGE Diagnostic : Ttt : de la cause +/- supplémentation Suivi : Ca, P et vit. D : dg, initiation du ttt puis annuel ; Tm. Pi/DFG ? Bagnis-2009 : Hypophosphatemia : an easy strategy for diagnosis and treatment in HIV patient

CONCLUSION Hypo. P aiguë : Contexte souvent évident : ttt de la cause Prévention du syndrome de renutrition Supplémentation si déplétion phosphatée, hypo. P sévère ou symptomatique Hypo. P chronique : Distinguer causes rénales ou extra-rénales : Tm. Pi/DFG Recherche et ttt de la cause Supplémentation p. o. à préférer

BIBLIOGRAPHIE EMC 2008 : Exploration des fonctions tubulaires rénales La lettre d’ICAR en néphrologie 2006 - Hypophosphatémie AJM 2005 – Gaasbeek – Hypophosphatemia : an uptade of its etiology and treatment IMP 2009 – Bagnis - Hypophosphatemia : an easy strategy for diagnosis and treatment in HIV patients NRN 2010 – Naderi - Hereditary disorders of renal phosphate wasting NRN 2010 – Farrow and White – Recent advances in renal phosphate handling KI 2011 – Harald Jüppner - Phosphate and FGF-23 AJKD 2012 – Feldenfeld - Approch to treatment of hypophosphatemia JCEM 2012 – Imel and Econs - Approch to the hypophosphatemic patient - Merci pour votre attention -
- Slides: 34