Conduite tenir devant une suspicion de phlbite Docteur

Conduite à tenir devant une suspicion de phlébite Docteur Philippe BOUREL SATU-SMUR Boulogne-sur-MER Décembre 2005

• Motif de recours très fréquent dans un service d’Urgence • Incidence globale : – Maladie thrombo-embolique : 1, 24 cas /1000/ an – Embolie Pulmonaire 0, 6 cas/1000/an ( OGER Thromb Haemost 2000 ) • Prévalence aux urgences si suspicion de TVP : 25 % • 2 problèmes à résoudre : – Dans quel délai et comment confirmer (ou infirmer) le diagnostic ? – Faut-il traiter et comment ?

Définitions (1) : • Thrombose veineuse profonde (TVP) : présence de caillots dans les veines collectrices profondes du membre id est au membre inférieur, tibiales antérieures et postérieures, péronières, poplitée fémorale superficielle et profonde, puis iliaque et cave inférieure • Excluant ainsi les veines musculaires, visualisées seulement à l’écho et les saphènes
Définitions (2) : • TVP proximale = TVP située au dessus de l’interligne articulaire du genou – Seules à risque de complication embolique – 50% des TVPP => EP • TVP distale = TVP surales ou du mollet – Peu emboligènes – 15 à 25 % d’EP par extension proximale

Stratégie diagnostique : • D-dimères + = phlébite ? Un test diagnostic simple et fiable à 100%, ça n’existe pas … • L’examen clinique à lui seul ne permet jamais d’affirmer ou d’infirmer le diagnostic notion de probabilité clinique
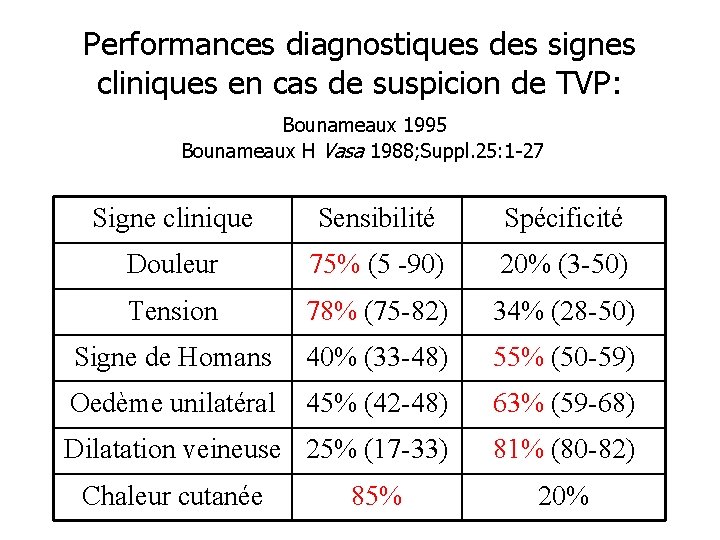
Performances diagnostiques des signes cliniques en cas de suspicion de TVP: Bounameaux 1995 Bounameaux H Vasa 1988; Suppl. 25: 1 -27 Signe clinique Sensibilité Spécificité Douleur 75% (5 -90) 20% (3 -50) Tension 78% (75 -82) 34% (28 -50) Signe de Homans 40% (33 -48) 55% (50 -59) Oedème unilatéral 45% (42 -48) 63% (59 -68) Dilatation veineuse 25% (17 -33) 81% (80 -82) Chaleur cutanée 85% 20%
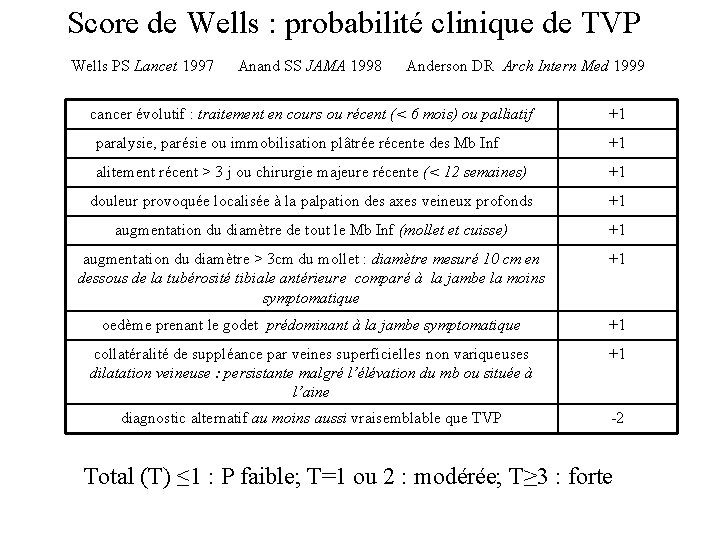
Score de Wells : probabilité clinique de TVP Wells PS Lancet 1997 Anand SS JAMA 1998 Anderson DR Arch Intern Med 1999 cancer évolutif : traitement en cours ou récent (< 6 mois) ou palliatif +1 paralysie, parésie ou immobilisation plâtrée récente des Mb Inf +1 alitement récent > 3 j ou chirurgie majeure récente (< 12 semaines) +1 douleur provoquée localisée à la palpation des axes veineux profonds +1 augmentation du diamètre de tout le Mb Inf (mollet et cuisse) +1 augmentation du diamètre > 3 cm du mollet : diamètre mesuré 10 cm en dessous de la tubérosité tibiale antérieure comparé à la jambe la moins symptomatique +1 oedème prenant le godet prédominant à la jambe symptomatique +1 collatéralité de suppléance par veines superficielles non variqueuses dilatation veineuse : persistante malgré l’élévation du mb ou située à l’aine +1 diagnostic alternatif au moins aussi vraisemblable que TVP -2 Total (T) ≤ 1 : P faible; T=1 ou 2 : modérée; T≥ 3 : forte

Fiabilité du Score de WELLS Score Suspicion. TVP 1 55, 5 % 1 - 2 32, 5 % 3 12, 0 % TVP documentée 3 % [ 2 - 6 %] 17 % [12 - 23 %] 75 % [63 - 84 %] Probabilité clinique Faible Modérée Elevée = Score applicable : suspicion de TVP pour • patients ambulatoires : Wells PS Lancet 1997; 350: 1795 -1798 • service d’urgence : Anderson DR, Wells PS Arch Intern Med 1999; 159: 477 -482 • patients hospitalisés : Wells PS Thromb Haemost 1999; 81: 493 -497

Critères d’exclusion du Score de Wells • Score non applicable : • Grossesse • ATCD personnel TVP/EP • Traitement anticoagulant en cours • Suspicion d’EP symptomatique simultanée score EP • • • Wells PS Lancet 1995; 345: 1326 -1330 Anand SS, Wells PS JAMA 1998; 279: 1094 -1099 Anderson DR, Wells PS Arch Intern Med 1999; 159: 477 -482

D-Dimères : par méthode ELISA • Sensibilité de 99% pour une valeur seuil de 500µg/l – Un taux <500 permet d’éliminer presque formellement le diagnostic de TVP (et/ou EP) récente • MAIS Spécificité très faible ~35% (âge, grossesse, infection, cancer, inflammation, chirurgie récente, traumatisme, c’est à dire tous les facteurs de risque de TVP …) • Dans ces situations, et plus généralement chez les personnes agées et/ou hospitalisées, la mesure des D-dimères a peu de chance d’apporter une aide diagnostique quelconque; Perrier A, Bounameaux H, Cost-effectivediagnosis of deep vein thrombosis and pulmonary embolism Thromb Haemost 2001; 86 : 475 -87
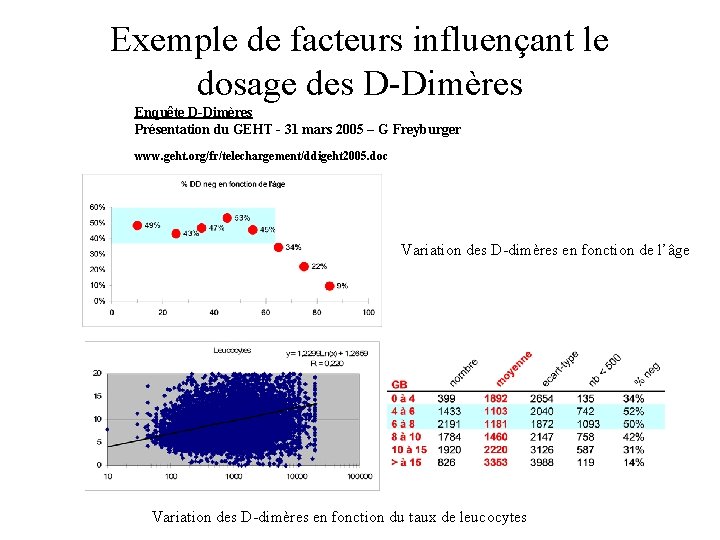
Exemple de facteurs influençant le dosage des D-Dimères Enquête D-Dimères Présentation du GEHT - 31 mars 2005 – G Freyburger www. geht. org/fr/telechargement/ddigeht 2005. doc Variation des D-dimères en fonction de l’âge Variation des D-dimères en fonction du taux de leucocytes

Echographie veineuse : • Critère diagnostique principal : impossibilité de compression de la veine étudiée par la sonde ce qui témoigne d’un thrombus intra-luminal. • Sur ce critère, Se et Spe de l’échographie sont de l’ordre de 95% dans les TVP proximales et de 75% dans les TVP distales • Cette excellente Spe autorise seule la décision de traiter • MAIS = examen opérateur dépendant
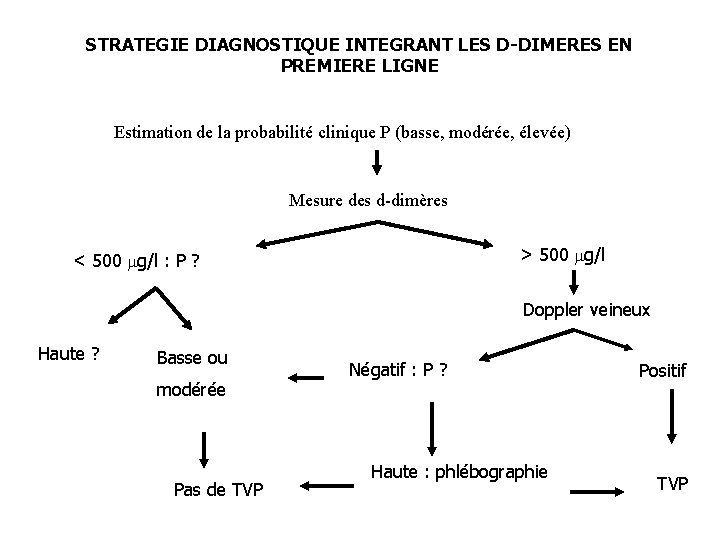
STRATEGIE DIAGNOSTIQUE INTEGRANT LES D-DIMERES EN PREMIERE LIGNE Estimation de la probabilité clinique P (basse, modérée, élevée) Mesure des d-dimères > 500 g/l < 500 g/l : P ? Doppler veineux Haute ? Basse ou modérée Pas de TVP Négatif : P ? Haute : phlébographie Positif TVP
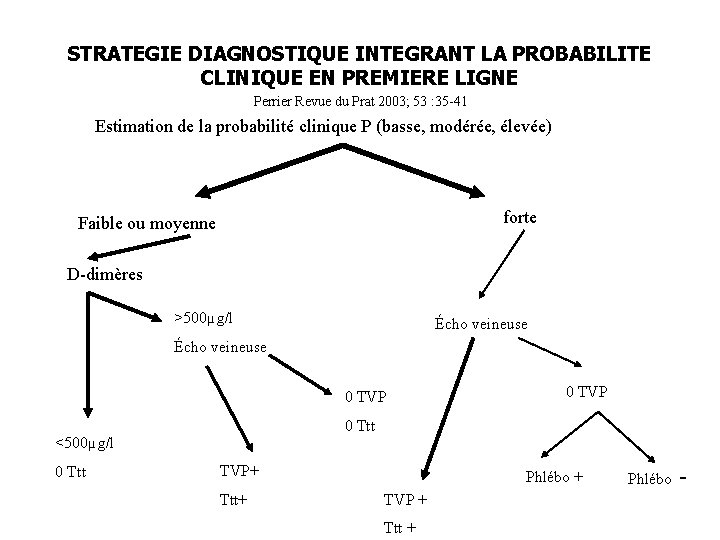
STRATEGIE DIAGNOSTIQUE INTEGRANT LA PROBABILITE CLINIQUE EN PREMIERE LIGNE Perrier Revue du Prat 2003; 53 : 35 -41 Estimation de la probabilité clinique P (basse, modérée, élevée) forte Faible ou moyenne D-dimères >500µg/l Écho veineuse 0 TVP 0 Ttt <500µg/l 0 Ttt 0 TVP+ Ttt+ Phlébo + TVP + Ttt + Phlébo -

EN PRATIQUE AUX URGENCES ? • Disponibilité du plateau technique variable d’ un service à un autre et sur le nycthémère • Organisation variable des réseaux de soins • Plusieurs solutions : – Echographie différée selon probabilité clinique – Réalisation par urgentistes – Sélection des patients par les D Dimères • Savoir mettre en œuvre une approche pragmatique régionale (collège)

Probabilité clinique et prise en charge ANDERSON Arch Int Med 1999 • Probabilité faible : domicile pas de traitement • Probabilité intermédiaire : 1 SC HBPM et domicile • Probabilité forte : HBPM et hospitalisation • Echo doppler dans les 48 heures

En pratique : • même en cas de forte suspicion de TVP, en l’absence de CI au traitement, on peut débuter le traitement avant la certitude du diagnostic. Celle-ci devra être obtenue dans les 24 à 48 heures

CONTRE-INDICATIONS AU TRAITEMENT AMBULATOIRE • Générales – Co-morbidité nécessitant une hospitalisation – Grossesse – Absence de réseau médical, de suivi par médecin traitant relais AVK – Problème social et risque d’inobservance du traitement • Risques hémorragiques ou thrombotiques particuliers – Syndrome hémorragique familial – Traitement par AINS – Insuffisance rénale ou hépatique sévère – Obésité (poids > 120 Kg) • Aspects cliniques particuliers – Phlegmatia caerulea dolens – Suspicion d’embolie pulmonaire sévère

CONSIGNES DE SORTIE • • • Lever au premier jour et déambulation Surélévation du membre inférieur Signes d’appel nécessitant une consultation urgente Prévention des risques traumatiques Ordonnances – – • • Bandage de contention initial puis bas ou collant de contention de classe II HBPM : 175 à 200 UI/kg/jour AVK début de J 1 à J 3 – chevauchement mini 5 jours (INR 2 -3) Contrôles plaquettes et INR Etude de la coagulation après arrêt traitement (3 à 6 mois) ; recherche néo sur orientation clinique Durée du traitement : – – 6 sem à 3 mois : TVP distale isolée, FDR limité dans le temps 3 à 6 mois : premier épisode de TVP, FDR limité ou réversible ≥ 6 mois TVP idiopathique, premier épisode 12 mois voire à vie : premier épisode avec cause ou FDR non réversible ou récidive

Avenir pour le réseau de soin : Echo vasculaire simplifiée par urgentiste • Pourcentage de réussite : 98 % • Résultats – Se 93 % Spe 74 % – VPP 50 % VPN 97 % – Rapide en moyenne 3 min (1 à 18 min) FRAZEE BW Acad Emerg Med 1998 • Diminution du temps de prise en charge de 8 h à 1 h 30 min VIAL I. JEUR 2001
- Slides: 20