CONDUITE A TENIR DEVANT UNE MASSE HEPATIQUE POUR






























- Slides: 48

CONDUITE A TENIR DEVANT UNE MASSE HEPATIQUE POUR LE DEBUTANT F. Aidid, S. Lokman, L. Mahmoudi, S. Nasri, I. Kamaoui, I. Skiker Service de Radiologie CHU Mohammed VI Oujda, Maroc

INTRODUCTION • La découverte d’une masse hépatique est une situation fréquente. • Cependant les masses hépatiques présentent une grande variété étiologique. • Elle peut être d’origine bénigne ou maligne. • L’interprétation d’une masse hépatique doit prendre en considération l'âge, le sexe, les antécédents personnels et le bilan biologique du patient. • Imagerie est incontournable dans la démarche diagnostique d’une masse hépatique.

OBJECTIFS • Définir le rôle de l’imagerie dans le diagnostic positif et étiologique d’une masse hépatique focale pour le débutant. • Décrire les éléments sémiologiques permettant un diagnostic ou une approche diagnostique. • Illustrer les étiologies les plus fréquentes de masses hépatiques.

MATÉRIELS ET MÉTHODES • Il s’agit d’une étude rétrospective de 157 cas au sein du servie de radiologie de CHU Mohammed VI Oujda colligés sur une période de 2 ans. • La totalité de nos patients ont bénéficiés d’un ou plusieurs moyens d’imageries : • une échographie /Doppler • un scanner • +/- une IRM

Échographie /Doppler: • Sondes convexe à basses fréquences (3. 5 à 5 MHz). • Exploration du foie et du reste de la cavité abdomino-pelvienne. • A permis de détecter et de préciser les caractéristiques de la masse hépatique chez la majorité des patients: • Echostructure: hypoéchogène, hyperéchogène, hétérogène. • La taille. • La vascularisation. isoéchogène,

Angioscanner abdominale : • Acquisition hélicoïdale abdomino-pelvienne. Coupes fines (1 mm reconstruite en 3 mm). • Scanner SIEMENS dernière génération 64 Barrettes. • Acquisition initiale sans injection de produit de contraste: • Recherche d’hyperdensité(calcifications ou hémorragies intra-lésionnelles) ou hypodensité spontanée ( contingent graisseux, liquidien ou fibreux). • Plusieurs acquisition sont obtenues après injection du produit de contraste: • Temps artériel (25 -35 sec): rehaussement maximal et isolé des structures artérielles à la recherche de tumeur hyper-vascularisée. • Temps portal ( 70 sec) : rehaussement homogène de l’ensemble du parenchyme hépatique. • Temps tardif ( 2 -5 min voire 30 min): correspond essentiellement à la dilution du produit de contraste dans le sang et les espaces extravasculaires.

IRM § Machine GE 1, 5 Tesla. § Antennes de surface abdomen. § Séquences pondérées T 2 FSE et FIESTA axiales et coronales § Séquences en phase et en opposition de phase IP/OP. § Séquences de diffusion à b 50, b 400, b 600 et b 800. § Séquences pondérées T 1 Fat Sat après Gadolinium ( o, 1 à 0, 2 g/kg) en mode dynamique (6 à 8 phase): phase artérielle, phase portale et phase tardive.

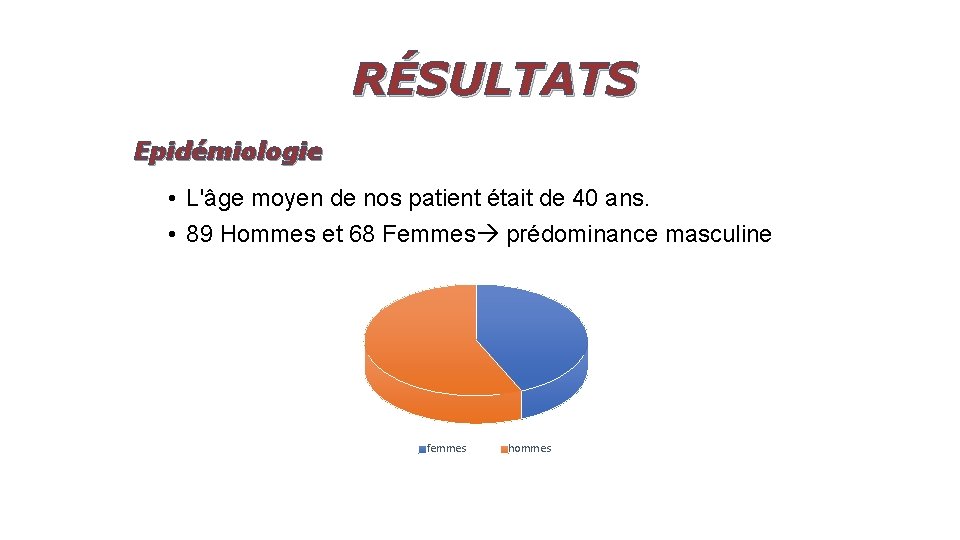
RÉSULTATS Epidémiologie • L'âge moyen de nos patient était de 40 ans. • 89 Hommes et 68 Femmes prédominance masculine femmes hommes

MOTIF DE CONSULTATION • La majorité de masses hépatiques étaient de découverte fortuite. • L’altération de l’état général était retrouvée dans 25% de cas. • La colique hépatique était présente dans 5 % de cas seulement.

RÉPARTITION DES LÉSIONS HÉPATIQUES Kyste hydatique (n= 22), angiome (n=32), kyste biliaire (n=22), métastase hépatique (n=30), CHC (n=9), HNF (n=4), abcès (n =12), foyer de stéatose (n=10), nodule dysplasique (n=2), tératome hépatique (n=1), bilome (n=2), lésion hépatique post traumatique (n=8), cystadénome biliaire (n=2), adénome hépatique (n=1), carcinome fibrolamélaire (n=1). 32 30 22 22 e st Ky 10 4 12 10 1 2 8 2 1 2 hy da t M ique ét as ta se CH C HN An F gio Ad me én om Fo e ye Te rs d Ab c ra e st ès to Lé éa m sio t e hé ose n hé pa pa tiq ue u B Ci e po ilo st me Ca sta d t rc in éno rau om m m. . . e e b f No ibro iliai du lam re le dy élai sp re l ky asiq st e ue bi lia ire 9

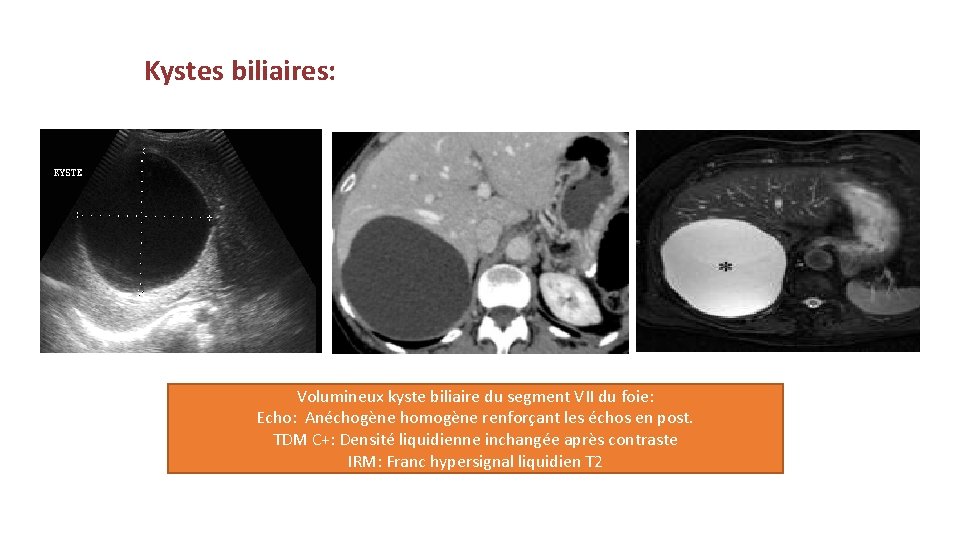
Kystes biliaires: Volumineux kyste biliaire du segment VII du foie: Echo: Anéchogène homogène renforçant les échos en post. TDM C+: Densité liquidienne inchangée après contraste IRM: Franc hypersignal liquidien T 2

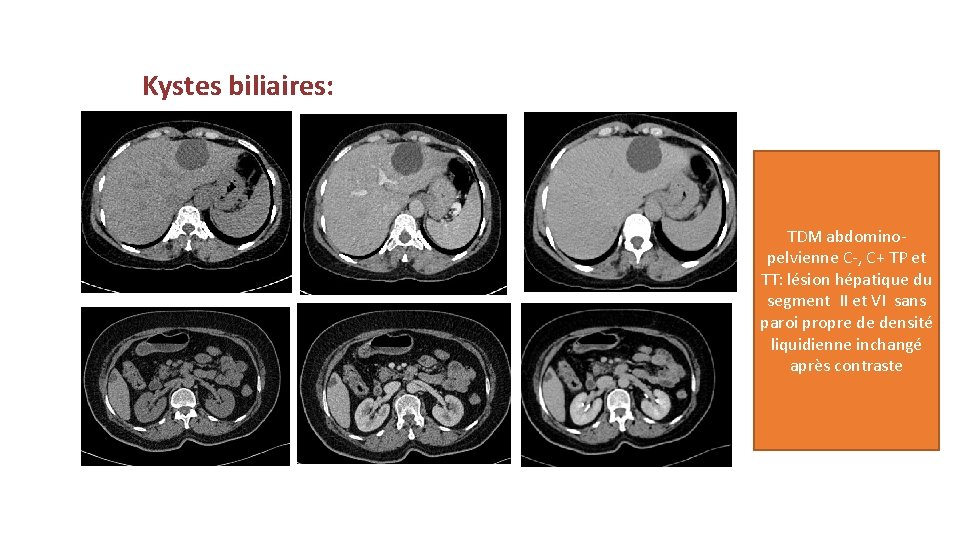
Kystes biliaires: TDM abdominopelvienne C-, C+ TP et TT: lésion hépatique du segment II et VI sans paroi propre de densité liquidienne inchangé après contraste

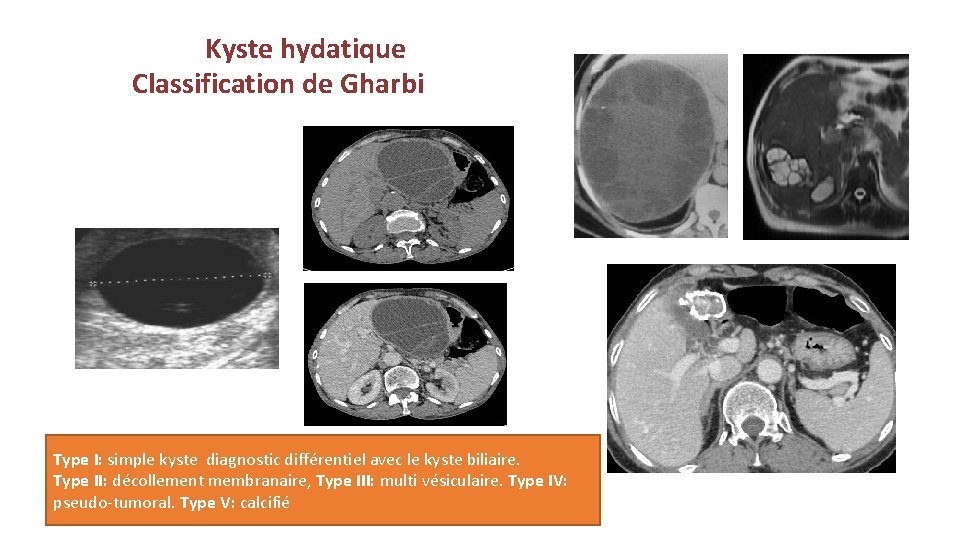
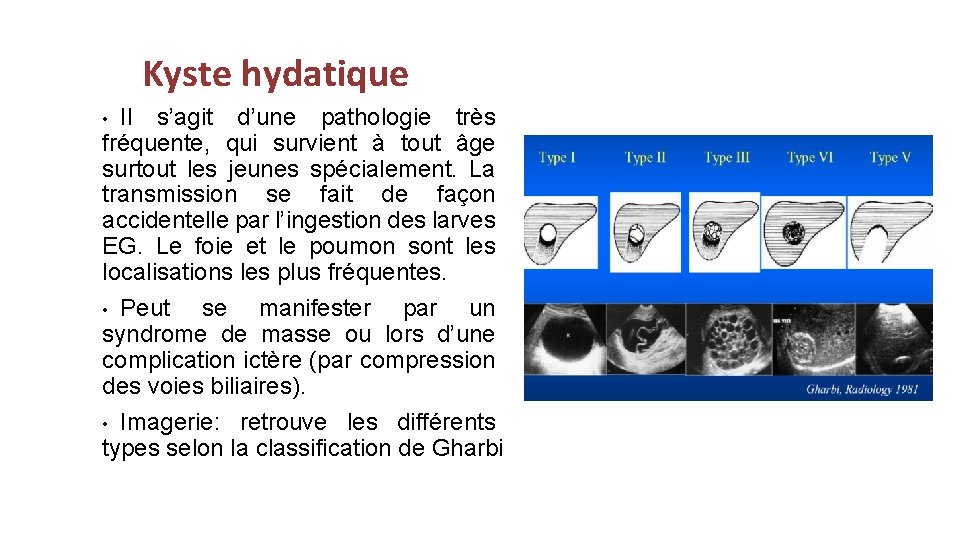
Kyste hydatique Classification de Gharbi IRM hépatique : deux kystes hydatiques du segment VII en hypersignal T 2 renfermant des cloisons classés III. Type I: simple kyste diagnostic différentiel avec le kyste biliaire. Type II: décollement membranaire, Type III: multi vésiculaire. Type IV: pseudo-tumoral. Type V: calcifié

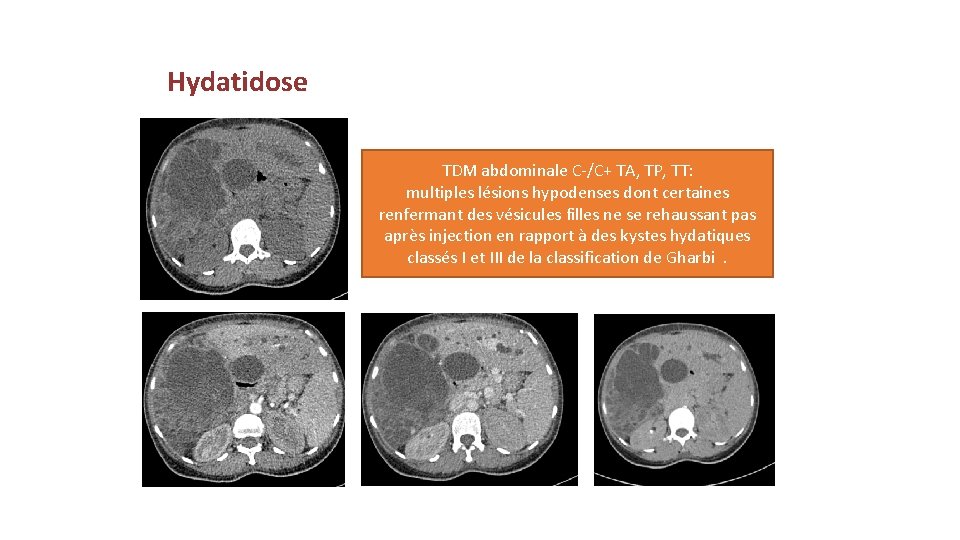
Hydatidose TDM abdominale C-/C+ TA, TP, TT: multiples lésions hypodenses dont certaines renfermant des vésicules filles ne se rehaussant pas après injection en rapport à des kystes hydatiques classés I et III de la classification de Gharbi.

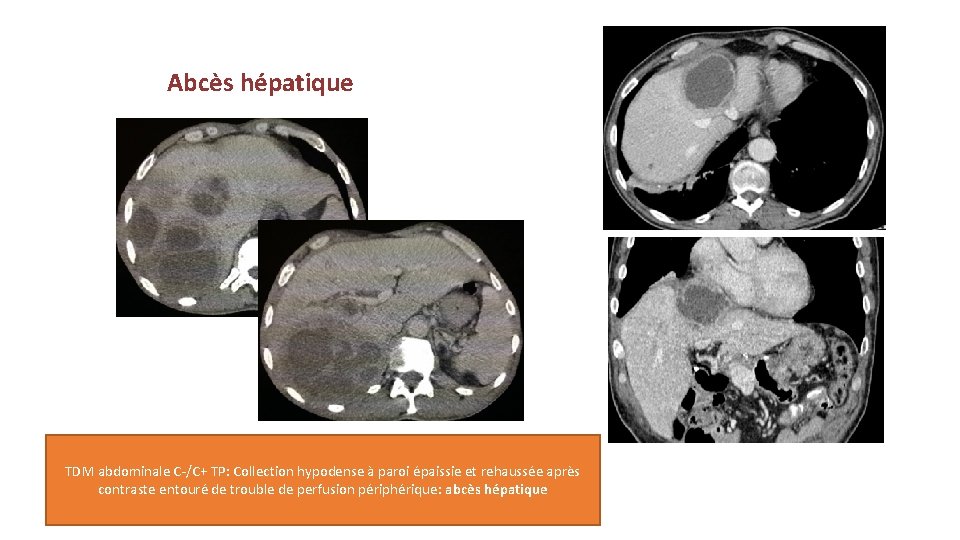
Abcès hépatique TDM abdominale C-/C+ TP: Collection hypodense à paroi épaissie et rehaussée après contraste entouré de trouble de perfusion périphérique: abcès hépatique

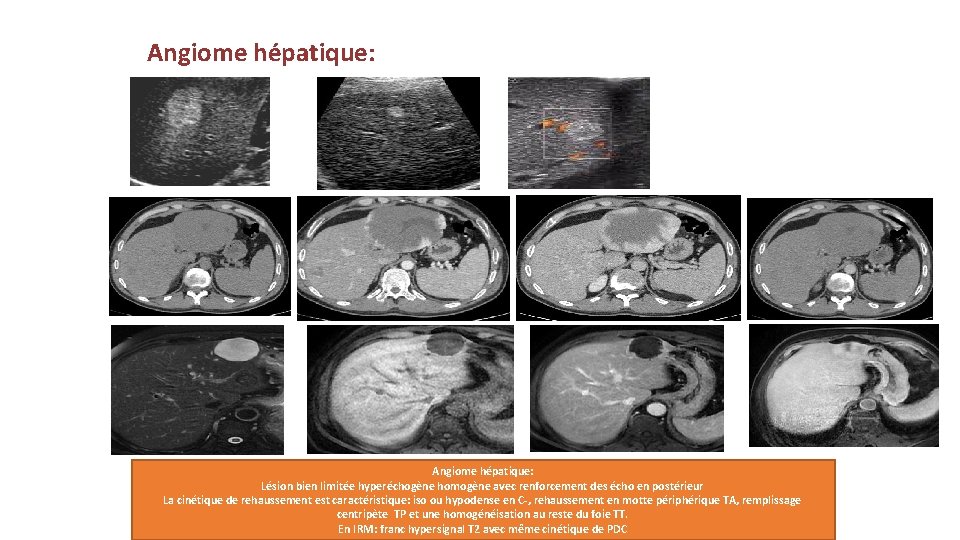
Angiome hépatique: Lésion bien limitée hyperéchogène homogène avec renforcement des écho en postérieur La cinétique de rehaussement est caractéristique: iso ou hypodense en C-, rehaussement en motte périphérique TA, remplissage centripète TP et une homogénéisation au reste du foie TT. En IRM: franc hypersignal T 2 avec même cinétique de PDC

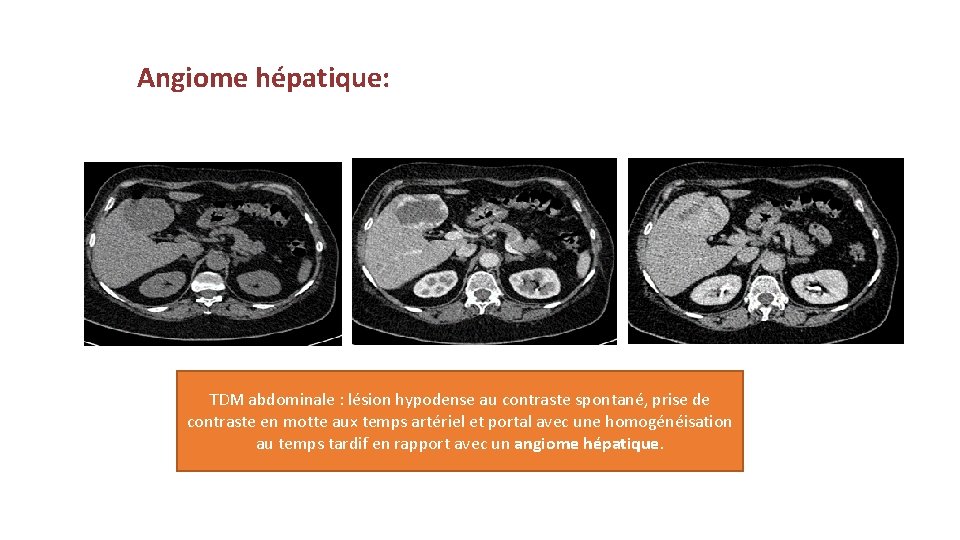
Angiome hépatique: TDM abdominale : lésion hypodense au contraste spontané, prise de contraste en motte aux temps artériel et portal avec une homogénéisation au temps tardif en rapport avec un angiome hépatique.

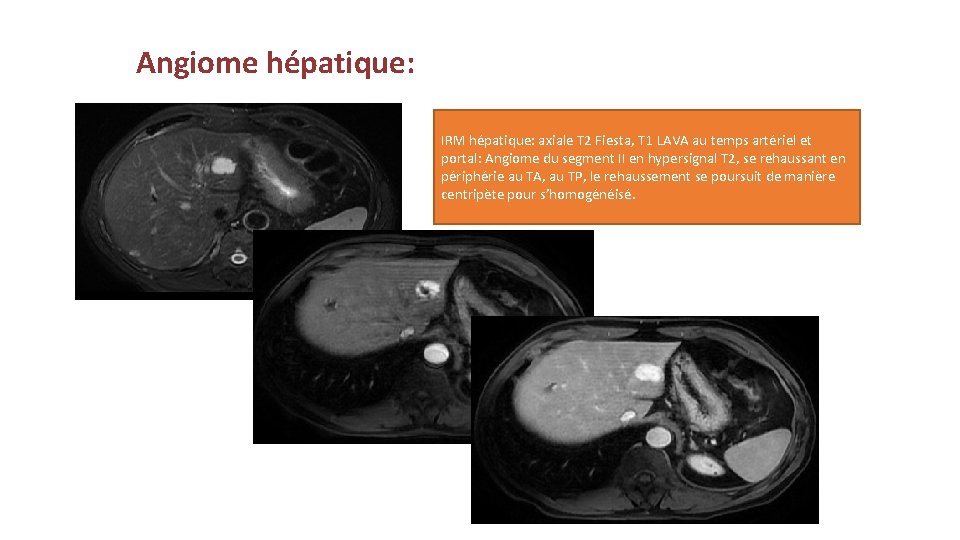
Angiome hépatique: IRM hépatique: axiale T 2 Fiesta, T 1 LAVA au temps artériel et portal: Angiome du segment II en hypersignal T 2, se rehaussant en périphérie au TA, au TP, le rehaussement se poursuit de manière centripète pour s’homogénéisé.

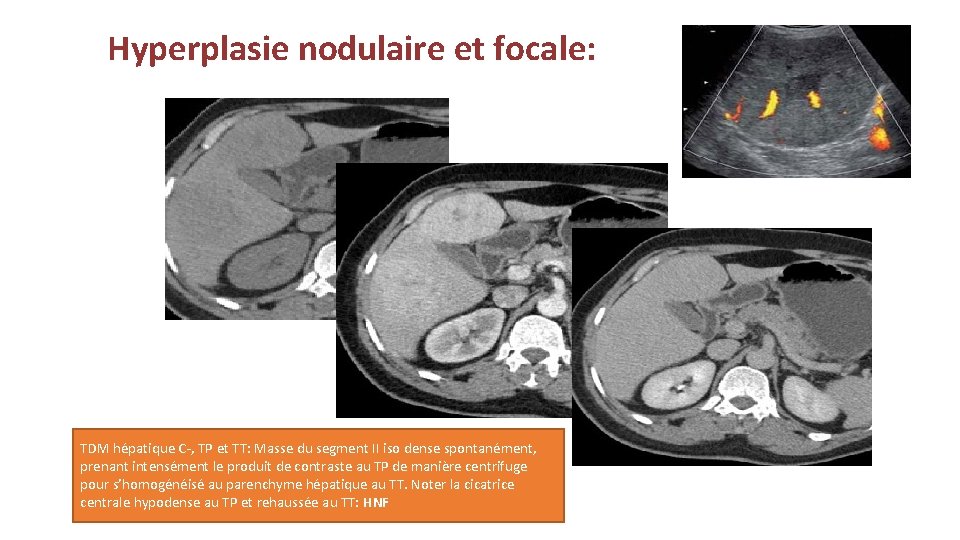
Hyperplasie nodulaire et focale: TDM hépatique C-, TP et TT: Masse du segment II iso dense spontanément, prenant intensément le produit de contraste au TP de manière centrifuge pour s’homogénéisé au parenchyme hépatique au TT. Noter la cicatrice centrale hypodense au TP et rehaussée au TT: HNF

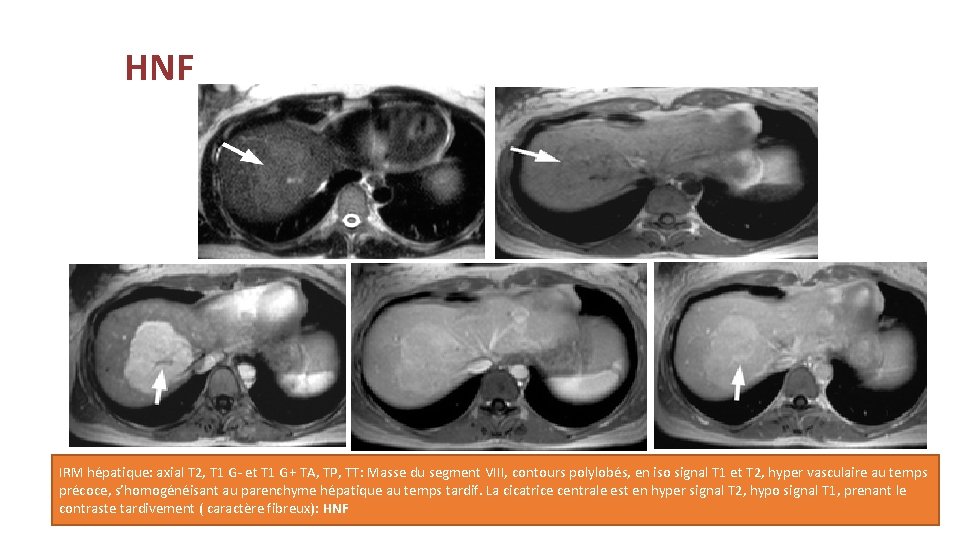
HNF IRM hépatique: axial T 2, T 1 G- et T 1 G+ TA, TP, TT: Masse du segment VIII, contours polylobés, en iso signal T 1 et T 2, hyper vasculaire au temps précoce, s’homogénéisant au parenchyme hépatique au temps tardif. La cicatrice centrale est en hyper signal T 2, hypo signal T 1, prenant le contraste tardivement ( caractère fibreux): HNF

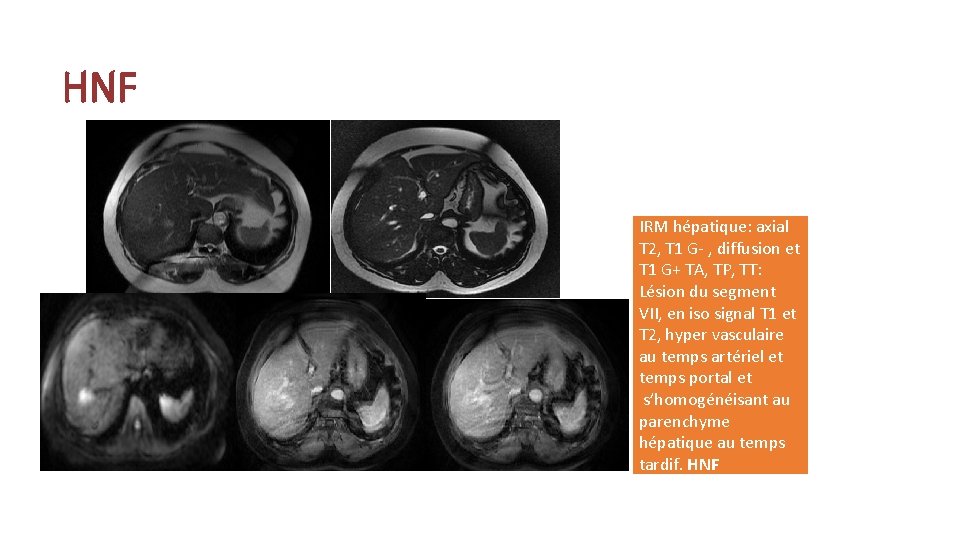
HNF IRM hépatique: axial T 2, T 1 G- , diffusion et T 1 G+ TA, TP, TT: Lésion du segment VII, en iso signal T 1 et T 2, hyper vasculaire au temps artériel et temps portal et s’homogénéisant au parenchyme hépatique au temps tardif. HNF

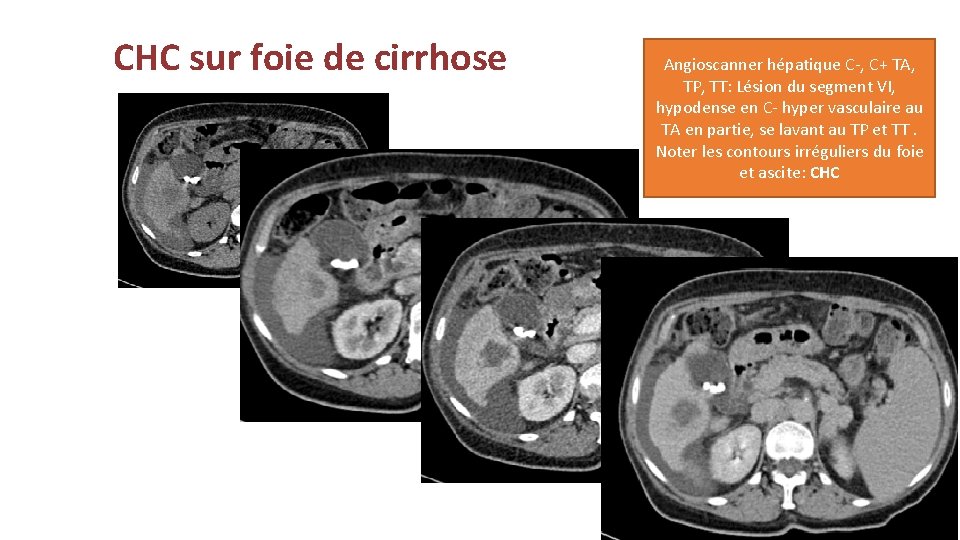
CHC sur foie de cirrhose Angioscanner hépatique C-, C+ TA, TP, TT: Lésion du segment VI, hypodense en C- hyper vasculaire au TA en partie, se lavant au TP et TT. Noter les contours irréguliers du foie et ascite: CHC

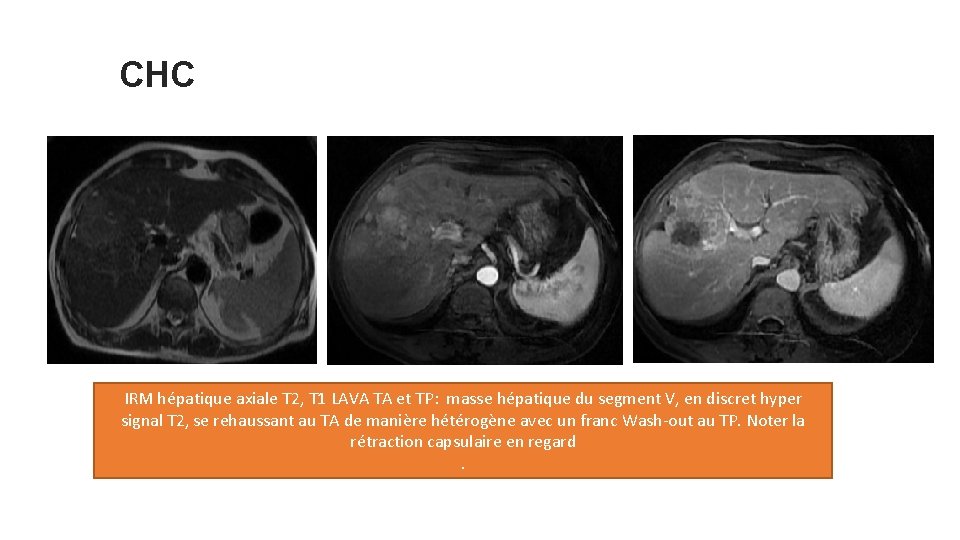
CHC IRM hépatique axiale T 2, T 1 LAVA TA et TP: masse hépatique du segment V, en discret hyper signal T 2, se rehaussant au TA de manière hétérogène avec un franc Wash-out au TP. Noter la rétraction capsulaire en regard.

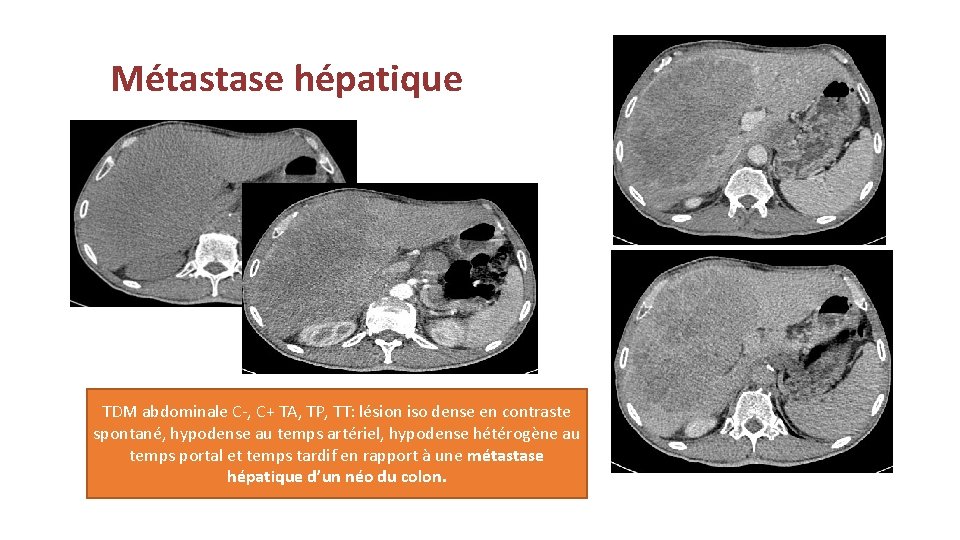
Métastase hépatique TDM abdominale C-, C+ TA, TP, TT: lésion iso dense en contraste spontané, hypodense au temps artériel, hypodense hétérogène au temps portal et temps tardif en rapport à une métastase hépatique d’un néo du colon.

DISCUSSION • La découverte d'une masse focale hépatique est un événement de plus en plus fréquent en raison des progrès de l'imagerie médicale. • Dans le cadre d'une découverte fortuite, il s'agit le plus fréquemment de tumeurs bénignes : kystes biliaires, hémangiomes. • Cependant les masses hépatiques sont d’étiologie très variable.

Règles générale: L’interprétation d’une masse hépatique ne doit pas se faire uniquement sur des critères sémiologiques radiologiques mais doivent être pris en compte absolument le contexte : âge, sexe, ATCD médicaux et chirurgicaux, les traitements en cours et antérieurs. Hépatopathie sous jacente. Données de l’examen général. Anomalies du bilan biologique hépatique. L’échographie est l’examen de première intention pour la détection d’une lésion hépatique.

• • Les masses liquidiennes à l’échographie : • Le kyste biliaire • Les abcès à pyogènes • Le kyste hydatique • Autres : hématome, bilome, faux kyste du pancréas, la tumeur massivement nécrosée. Les masses tissulaires à l’échographie : • Pathologie bénigne : • Hémangiome hépatique • Hyperplasie nodulaire focale • Adénome hépatique • Pathologie maligne primitive : • Carcinome hépatocellulaire • Cholangiocarcinome intra hépatique • Carcinome fibrolaméllaire • Pathologie tumorale secondaire : métastases, lymphome

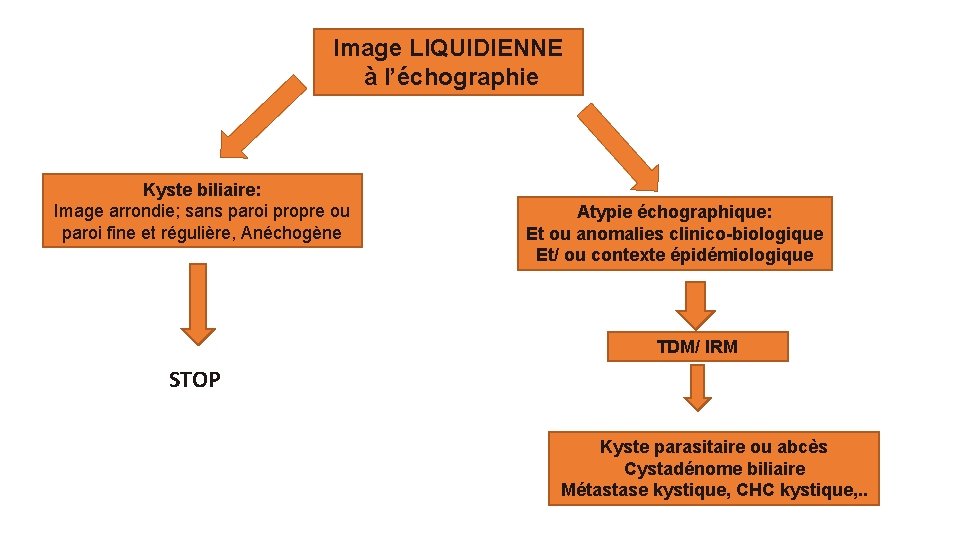
Image LIQUIDIENNE à l’échographie Kyste biliaire: Image arrondie; sans paroi propre ou paroi fine et régulière, Anéchogène Atypie échographique: Et ou anomalies clinico-biologique Et/ ou contexte épidémiologique TDM/ IRM STOP Kyste parasitaire ou abcès Cystadénome biliaire Métastase kystique, CHC kystique, . .

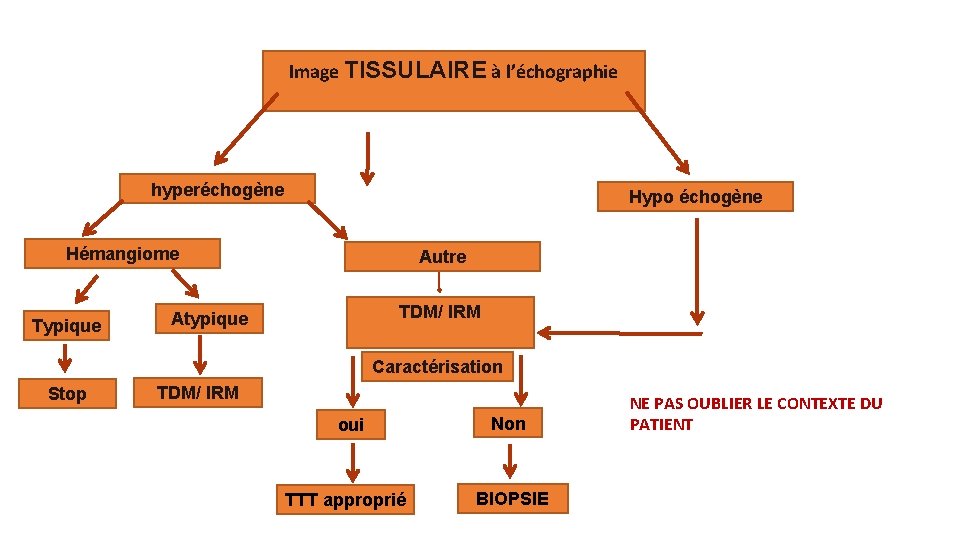
Image TISSULAIRE à l’échographie hyperéchogène Hypo échogène Hémangiome Typique Autre TDM/ IRM Atypique Caractérisation Stop TDM/ IRM oui TTT approprié Non BIOPSIE NE PAS OUBLIER LE CONTEXTE DU PATIENT

Les masses liquidiennes

Kyste biliaire • Il s’agit de la lésion bénigne la plus fréquente. Ils peuvent être unique ou multiples et mesurent de quelques mm à plusieurs cm de diamètre. • Ces lésions peuvent se compliquer si elles sont grandes de taille: saignement, compression, surinfection, rupture. • Échographie: lésion anéchogène, ovalaire, à bord net, à paroi invisible. La paroi n’est jamais calcifiée. • Scanner: hypodense avant injection et ne se rehausse pas après injection de produit de contraste. La paroi est très fine. • IRM: hypersignal en T 2 pondérée de type liquidien et hyposignal en T 1 sans modification après contraste. • • L’échographie suffit pour poser le diagnostic des kystes biliaires. • Diagnostic différentiel: KH ( type I), métastases kystiques.

Kyste hydatique Il s’agit d’une pathologie très fréquente, qui survient à tout âge surtout les jeunes spécialement. La transmission se fait de façon accidentelle par l’ingestion des larves EG. Le foie et le poumon sont les localisations les plus fréquentes. • Peut se manifester par un syndrome de masse ou lors d’une complication ictère (par compression des voies biliaires). • Imagerie: retrouve les différents types selon la classification de Gharbi •

Abcès hépatiques: La contamination du parenchyme hépatique responsable d’un abcès hépatique peut se faire par voie biliaire ou hématogène (artérielle ou portale), ou directement par contiguïté. •

• Couple Echographie/TDM : montre des images variable selon le stade évolutif de l’abcès. unique ou multiple. • À la phase pré-suppurative: leur contenu peut simuler des tumeurs solides (hyper- échogénicité/ hypodense, avasculaire ) et leurs contours sont irréguliers. • À la phase suppurative: l’abcès revêt son aspect classique avec un contenu hypo- ou anéchogène avec de fins échos flottants et mobiles (débris) / hypodense, pouvant donner un niveau horizontal déclive. Les contours sont arrondis à parois nettes, multiloculés (cloisons) ou avec une coque épaisse et hétérogène, donnant un aspect « en cocarde » ou un aspect en cible (centre hypodense et périphérie épaisse rehaussée) au temps portal.

• IRM: peut être réalisée, si contre-indication à l’injection d’un produit de contraste iodé, mais n’est pas plus performante que le couple échographie –scanner. Les abcès sont généralement en hyposignal T 1 homogène par rapport au foie sain et en hypersignal T 2. Le comportement après injection d’un chélate de gadolinium est le même qu’au scanner injecté.

Les autres masses hépatiques liquidiennes • sont rare • Cystadénome biliaire: tumeur rare survenant chez la femme, risque élevé de transformation. • Bilome : est une complication rare mais grave de la cholécystectomie. ses symptômes sont peu spécifiques faisant errer et retarder le diagnostic. • Hématome ou bien foyers de contusion sont souvent post traumatiques.

Masses tissulaires

Bénignes: Angiomes hépatiques: • C’est une tumeur vasculaire bénigne la plus fréquente constituée des minimes capillaires alimentant des cavités( en mottes). La découverte est généralement fortuite. • Lorsque la taille est grande ils peuvent être responsable des complications à type d’hémorragie ou d’effet de masse. • Echographie: hyperéchogène homogène bien limitée avec un renforcement postérieur. • Scanner: sans injection hypodense, phase artérielle prise de contraste périphérique discontinue en motte, avec un remplissage progressif centripète et une homogénéisation au temps tardif. • IRM: en hypersignal T 2 liquidien, hyposignal en T 1, après injection les mêmes caractéristiques que le scanner injecté.

Bénignes : Hyperplasie nodulaire focale: • La seconde tumeur bénigne par ordre de fréquence après l’hémangiome, souvent de découverte fortuite. • Quasiment toujours asymptomatique et toujours bénigne. • Echographie: Iso-échogène, hypoéchogène ou hyperéchogène de contours lobulés, ayant une cicatrice centrale. • Scanner: • Sur l’acquisition non injectée iso-dense ou hypodense. • Sur les acquisitions injectées: au temps artériel prise de contraste intense sauf la zone centrale, aux temps portal et tardif elle redevient iso-dense au parenchyme hépatique avec l’élément central qui se rehausse au temps tardif.

Bénignes : Adénome: • Tumeur bénigne rare s’observe essentiellement chez la femme. • Prise de contraceptive est retrouvé dans 85%. • Asymptomatique dans 80% mais peut se révéler par des douleurs abdominales et rarement par un tableau aigu en rapport avec un saignement intraabdominal(supérieur à 5 cm). • Risque de dégénérescence. • Diagnostic difficile en imagerie: tous les aspects possibles, lésion hypervascularisée contenant de la graisse. • Meilleure méthode: IRM

Maligne primitive: Carcinome hépatocellulaire: • Il s’agit de la tumeur maligne primitive du foie la plus fréquente. • Dans 85% de cas, il survient sur un foie d’hépatopathie chronique (postvirale B ou C, alcoolique, maladie de Wilson). • CHC est de découverte fortuite chez un patient cirrhotique ou dans le cadre d’une augmentation de Alfa FP, ou lors d’une complication hémorragie digestive, ascite, douleur de l’HCD ou d’un foie sain • Echographie: il s’agit fréquemment d’une lésion hypoéchogène hétérogène, mais on peut rencontrer des nodules homogènes hypoéchogènes ou hyperéchogènes. Au doppler couleur elle est hypervascularisée.

• Scanner: l’acquisition non injectée le CHC est hypodense homogène ou hétérogène. Sur les acquisitions injectées: au temps artériel on note un rehaussement intense homogène ou hétérogène si la lésion est volumineuse, aux temps portal et tardif: on note un wash out et donc la lésion devient hypodense entourée d’une capsule hyperdense. Dans 10% de cas le CHC est hypodense. • La TDM permet de recher les signes d’hépatopathie chronique et également bilan d’extension précis de la tumeur. • IRM: hyposignal T 1 et hypersignal T 2 tissulaire, hypervascularisée au temps artériel et un wash out aux temps portal et tardif avec une capsule en hypersignal.

Maligne primitive: Carcinome fibro-lamellaire • C’est une variété rare du CHC survenant sur un foie sain. Le carcinome fibrolaméllaire se caractérise souvent par une cicatrice centrale fibreuse parfois calcifiée. Il se différencie du CHC classique, il n’envahit pas les vaisseaux, touche l’adulte jeune avec a. FP normaux et le pronostic est meilleur que le CHC.

• Echographie: échostructure mixte, la cicatrice est hyperéchogène renfermant des calcifications quand elle est présente. • Scanner: non injecté hypodense avec un rehaussement hétérogène au temps artériel et une homogénéisation au temps portal. • IRM: hyposignal en T 1 et hypersignal en T 2 avec une cicatrice en hyposignal T 1 et T 2. • Après injection cette cicatrice ne rehausse pas au temps artériel. • Au temps tardif: on note une augmentation du contraste entre la cicatrice et le reste de la lésion.

• Echographie: lésion hétérogène, avec dilatation segmentaire des voies biliaires et une rétraction capsulaire en raison de la fibrose. • Scanner: non injecté hypodense, de contours irréguliers, après injection on observe un rehaussement périphérique et en anneau. • Un élément sémiologique important: rehaussement tardif de la tumeur due au contingent fibreux de la tumeur. • IRM: hyposignal en T 1 et variable en T 2, après contraste rehaussement progressif.

Maligne primitive: Cholangiocacinome intra-hépatique: • C’est la troisième tumeur maligne après les métastases et le CHC. • Le facteur favorisant: inflammation chronique(cholangite sclérosante, cholécystite chronique). • Point de départ : voie biliaire intra-hépatique. • Forme nodulaires périphériques ou centrales infiltrantes.

Masse secondaire: Métastase • Tumeur maligne du foie la plus fréquente. Le foie est l’organe le plus affecté par les localisations secondaires. • Les tumeurs pourvoyeurs de métastase hépatiques sont les tumeurs digestives, mammaires et broncho-pulmonaire. • Les métastases prennent tous les formes radiologiques : • Lésion hypo vasculaire: métastases colorectales. • Lésions hyper-vasculaire: TNE, mélanome, cancer du sein, du rein et de la thyroïde. • Lésion calcifiée: ostéosarcome, cancers mucineux ovariens. • Lésion kystique: tumeurs mucineux ovariens. • Lésion nécrosée.

CONCLUSION • Les masses hépatiques présentent une grande variabilité étiologique, la connaissance de la sémiologie clinique et biologique est indispensable. • L’imagerie joue un rôle très important dans la caractérisation lésionnelle permettant ainsi une approche de nature histologique et orientation dans la prise en charge.