Conducta suicida en nios y adolescentes Dra Marta

















































- Slides: 53

Conducta suicida en niños y adolescentes Dra. Marta Maturana Barrera Psiquiatra Infanto-Juvenil

Introducción -La conducta suicida es uno de problemas de salud pública más relevantes de las últimas décadas, estimándose al año 2015, una mortalidad estimada de 800. 000 personas a nivel mundial, siendo la segunda causa de muerte en personas de 15 a 19 años. - Si bien se ha asociado la conducta suicida a problemas de salud mental como abuso de alcohol, trastornos afectivos y esquizofrenia, la prevención del suicidio supera ampliamente las acciones de salud mental.

Definición de conceptos

Conducta suicida PREOCUPACIÓN, INTENTO O ACTO QUE INTENCIONALMENTE BUSCA CAUSARSE DAÑO A SÍ MISMO O LA MUERTE.

Continuó del fenómeno suicida Autoagr esiones Ideacion suicida Intento suicida Discontinuidad del fenómeno: • Mucha gente joven a considerado el suicidio • Sólo algunos llevan al cabo conductas • algunos la hacen sólo una vez y otros las repiten Suicidio

Autoagresión deliberada • Autodaño o autoenvenenamiento sin resultado fatal – Cortarse – Tomar sobredosis – Auto estrangulación – Correr al tránsito • Sin tomar en cuenta si hay motivación o intensión de morir • Distintas motivos: morir, escapar de un estado mental o sus causas

Ideación suicida • Pensamiento acerca de actos de autoagresiones o suicidio • Frecuente en niños y adolescentes • Incluye deseo de matarse, hacer planes de cuando, donde y como • Hay pensamiento acerca del impacto en el mismo y en los otros • No necesariamente asociado a psicopatología

Intento suicida • Acciones mediante las cuales el individuo se puede ocasionar la muerte • Intentos leves: actos que casi no implican riesgos • Intentos serios: pueden llevar a la muerte

Suicidio • Muerte resultado directo de un acto de deliberada autoagresión • Determinada por la justicia.


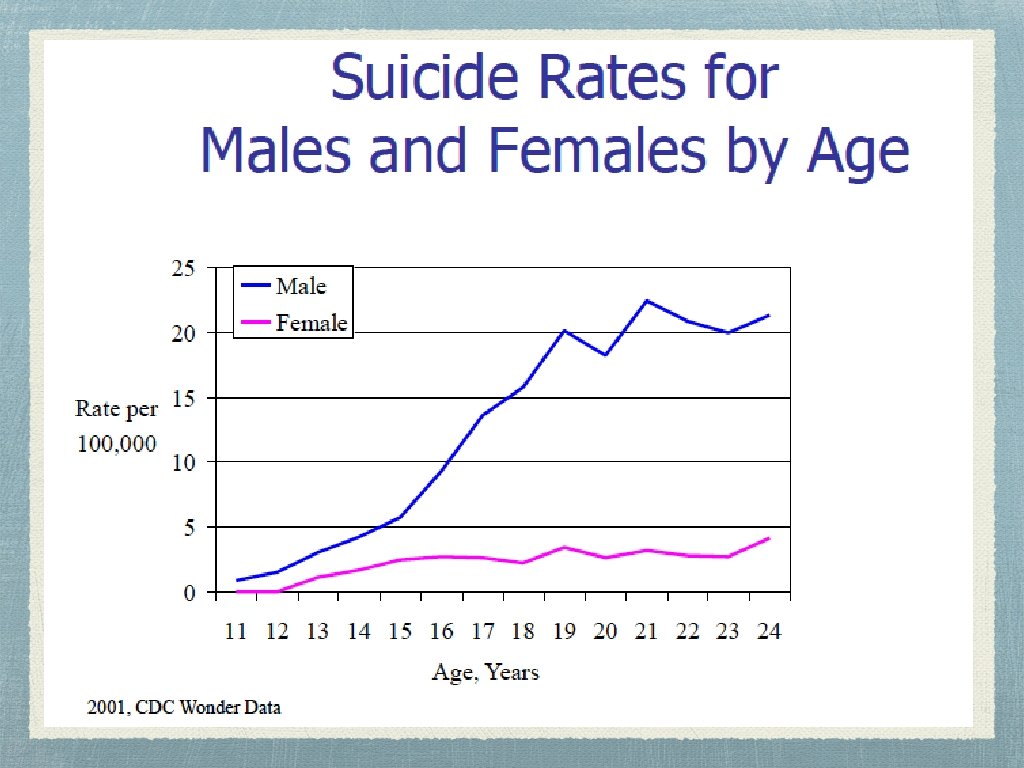
Epidemiología • Entre los 15 -24 años edad: • 3º causa de muerte • 100 -200 intentos por cada suicidio completado • Población general: 1 suicidio por cada 25 intentos • Estudiantes secundaria (2009): • 13, 8% consideraron intento de suicidio • 6, 3% lo ha intentado una o más veces el año previo a la encuesta • 1, 9% de los intentos ha requerido atención médica Youth Violence: Facts at a Glance. Injury Center: Violence Prevention. CDC


Epidemiología • Los intentos de suicidio aumentan en prevalencia entre los 15 a 29 años, en que es el pick y ahí van disminuyendo con la edad, y se mantienen más o menos estable. • Desde 1995 las tasas de suicidio en USA entre los 15 y 24 años comenzaron a disminuir con la introducción de los antidepresivos • Pacientes con TD en la adolescencia temprana: ideación 60%, intento 30% y suicidio 0. 05% • El TDAH en niñas preescolares se asocia con síntomas anímicos y predice intento de suicidio en la adolescencia (Lahey 2010)

Epidemiología Chile • Estadísticas suicidio 1990 -2005 Servicio Médico Legal: • 15 -24 años tasa de suicidio en aumento: • 1990: 8, 83: 100. 000 habitantes • 2005: 9, 23: 100. 000 habitantes • Considerar muertes por causas indeterminada • En el año 2003 la tasa general de suicidio fue de 10, 4/100. 000 : • con una tasa de 2, 3 para menores de 20 años (100 hombres, 26 mujeres) • 4, 3 entre los 10 y 19 años • En este último grupo la tasa se elevó a 5, 7 en el año 2004

Epidemiología Chile Gráfico N° 1 Autopsias médico legales de fallecidos por causas externas, realizadas por peritos del Servicio Médico Legal año 2005

Epidemiología Chile En nuestro país, la tasa de suicidio se ha elevado de manera importante en los últimos decenios. En hombres de 20 a 44 años constituyó la primera causa de muerte para el año 2004. Las tasas globales se elevan desde 5. 7 suicidios por cien mil habitantes al año en 1990, hasta alcanzar una tasa cercana a 11 el año 2007. Una de las más elevadas en Latinoamerica.

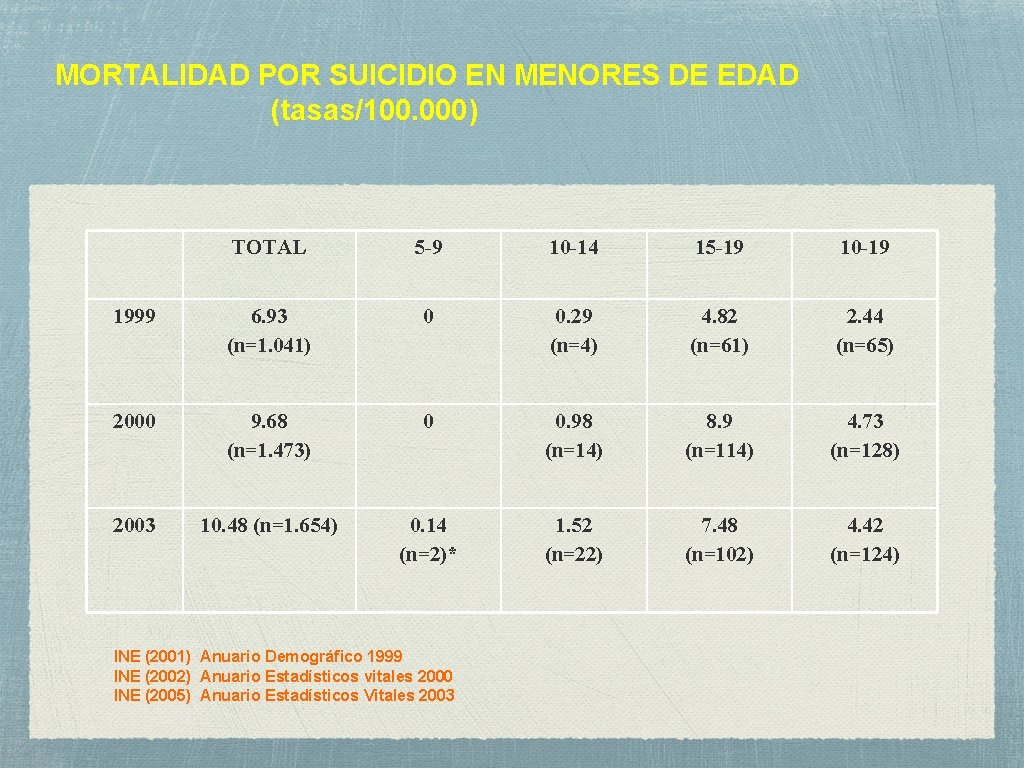
MORTALIDAD POR SUICIDIO EN MENORES DE EDAD (tasas/100. 000) TOTAL 5 -9 10 -14 15 -19 10 -19 1999 6. 93 (n=1. 041) 0 0. 29 (n=4) 4. 82 (n=61) 2. 44 (n=65) 2000 9. 68 (n=1. 473) 0 0. 98 (n=14) 8. 9 (n=114) 4. 73 (n=128) 2003 10. 48 (n=1. 654) 0. 14 (n=2)* 1. 52 (n=22) 7. 48 (n=102) 4. 42 (n=124) INE (2001) Anuario Demográfico 1999 INE (2002) Anuario Estadísticos vitales 2000 INE (2005) Anuario Estadísticos Vitales 2003

Factores de riesgo conducta suicida

Factores de riesgo • Edad • Sexo • Psicopatología • Factores genéticos • Disfunción familiar • Minorías sexuales • Víctimas de abuso sexual o físico en la infancia • Ideación suicida • Intento de suicidio previo • Factores biológicos • Factores neuropsicológicos

Edad • • • Suicidalidad aumenta con la edad: <15 años es inusual Tres probables explicaciones : • Menor exposición al estrés y factores de riesgo: los adolescentes tempranos son aún en parte dependientes de sus padres, lo que les provee mayor apoyo emocional y social • A menor edad menor tasa de prevalencia de trastornos del ánimo • Factores madurativos: la capacidad de planear y llevar a cabo un acto suicida requiere un nivel de maduración no alcanzado por niños o adolescentes tempranos. Niños y adolescentes tempranos suicidas son física y mentalmente precoces Larraguibel M. Factores de riesgo de la conducta suicida en niños y adolescentes. Rev. chil. pediatr. v. 71 n. 3. 2000

Noción de muerte • Menores de 2 años: • Incomprensión total o indiferencia • 2 -6 años: percepción temporal y reversible. • 6 -9 años: concreta (predomina el realismo y la personificación de la muerte) • >9 años: concepto abstracto, aparece angustia existencial y simbolización de la muerte

Género • Mujeres 3 -10 veces más intentos • Hombres: >Suicidios completados 3: 1 • Varias explicaciones: • Hombres: estarían más expuestos a sufrir las consecuencias de las fluctuaciones socioeconómicas; tienen mayor prevalencia de alcoholismo; utilizan medios más violentos = intento de suicidio más exitoso • Mujeres: es más prevalente el intento, ya que en ellas predomina la depresión. Larraguibel M. Factores de riesgo de la conducta suicida en niños y adolescentes. Rev. chil. pediatr. v. 71 n. 3. 2000

Psicopatología • • Más del 90% de los adolescentes suicidas han sufrido de un Trastorno Psiquiátrico al momento de su muerte y más de la mitad han sufrido de un trastorno psiquiátrico por al menos dos años. Mayor riesgo de intento de suicidio o suicidio • Mayor gravedad del cuadro clínico asociado • Mayor número de trastornos psiquiátricos

Psicopatología • • Estudio de cohortes de Finlandia de niños nacidos en 1981 (n=5. 302). Se estudiaron psicopatologicamente a los 8 años de edad y se realizó el seguimiento para conducta suicida hasta los 24 años. de 24 varones muertos entre los 8 a 24 años de edad, 13 fueron suicidios, en cambio en las mujeres 2 de 16 muertes 54 hombres y mujeres (1%) realizaron un intento de suicidio que requirió hospitalización o suicidio De 27 hombres con intento de suicidio severo o suicidio 78% salieron positivos en un test de screening para padres o profesores para psicopatología (Rutter) a los 8 años de edad, mientras que de 27 mujeres solo 11%. Los hombres que cometieron suicidio o serios intentos de suicidio se caracterizaban a los 8 años de edad por vivir en por una familia no intacta, psicopatología reportada por el profesor, o problemas de conducta, emocionales o trastorno hiperkinético. Sin embargo, autoreportes de síntomas depresivos a la edad de 8 años no predicen conducta suicida En las mujeres no se encontraron asociaciones entre las variables estudiadas y conducta suicida Los hombres suicidas fueron los que presentaban los problemas conductuales y síntomas internalizados más severos.

Psicopatología • Conclusiones • La mayoría de los hombres que completaron el suicidio o hicieron serios intentos en la adolescencia o adultez temprana presentaban problemas psiquiátricos a la edad de 8 años, indicando una trayectoria que persiste a través de sus vidas • Las mujeres con severa suicidalidad no presentan el antecedente de trastornos psicopatológicos a la edad de 8 años

Factores de riesgo: Desórdenes psiquiátricos • Desorden del ánimo: depresión es el más prevalente • Ansiedad • Abuso de sustancias • Psicosis • Desorden de conducta/conducta antisocial • Desordenes alimentarios • Psicosomáticos

AUMENTA RIESGO AUTOLITICO Conducta agresiva-impulsiva + Trastorno depresivo + Abuso de sustancias

Factores geneticos • Historia familiar de conducta suicida • Psicopatología parental • Antecedentes familiares de: – Trastorno de personalidad antisocial – Abuso de sustancias

Factores de riesgo • Aspectos genéticos y neurobiológicos • Bajos niveles de serotonina central en LCR • Alta expresión de receptores 5 -HT en la corteza prefrontal e hipocampo secundario a menor número de sitios de unión a transportadores • Características Psicológicas y cognitivas • Desesperanza • Locus externo • Irritabilidad • impulsividad

Factores ambientales • Factores ambientales y estrés biopsicosocial • Orientación sexual • Problemas en el colegio • Estresantes vitales • Ruptura de relación • Exposición al suicidio en medios, música e internet • Disponibilidad de herramientas para suicidio

Factores familiares • • • Desorden psiquiátrico parental, violencia y abuso Historia familiar de suicidio Desorden mental parental Abuso físico y sexual Pares, influencia de conductas suicidas de pares y clusters suicidas

Factores familiares • Las adversidades familiares contribuyen a incrementar riesgo suicida • El divorcio no tendría rol importante • Más importante es la calidad de las relaciones • El de cohesión familiar es protector

Intento suicida previo • La historia de intento suicida es un de los predictores más potentes de un eventual suicidio • Permanece alto por varios años • Seguimiento en 10 años: • 28% reingresó por esa causa en los primeros 2 años • Sobredosis: 12% reingresó en 5 años • Aumenta 30 veces el riesgo de suicidio en hombres y 3 veces en mujeres • Entre un cuarto y un tercio de adolescentes suicidas presenta el antecedente de un intento previo • Aumenta 3 a 17 veces el riesgo de un nuevo intento • 25% consulta medico

Factores protectores • Habilidades sociales • Habilidades en resolución de problemas • Locus de control interno • Otros: • Diversión y desenvolvimiento en colegio • Practicar deportes • Cohesión familiar y apoyo familiar • Práctica religiosa • Creencias en life-affirming


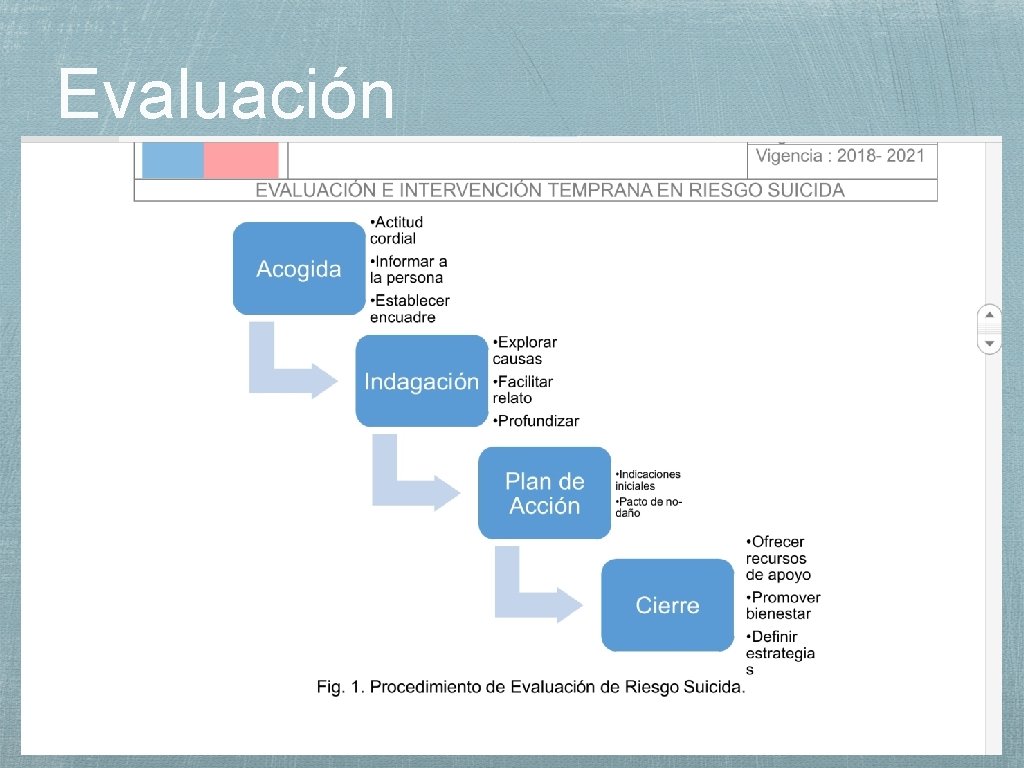
Evaluación • Considerar en la evaluación y tratamiento al paciente, familia y otros sistemas • Intervenciones interdisciplinarias y en red • Objetivo central: prevenir reintento

Evaluación

Evaluación intento suicida En la entrevista recibir a los padres y al menor y explicar que 1 ero se hablara sólo con el niño o adolescente y luego con los padres o familiares. Explicar en forma clara al niño y a los padres el resultado de la evaluación y el plan a seguir.

Entrevista clínica Pasar de las preguntas más generales a las más específicas. - ¿Se siente usted tan mal que en ocasiones preferiría no seguir viviendo? - ¿Le han ido tan mal en su vida que haya llegado a pensar en hacerse daño? - ¿Se siente infeliz, desvalido o sin esperanzas? - ¿Se siente desesperado? - ¿Se siente incapaz de enfrentar cada día? - ¿Siente la vida como una carga? - ¿Siente que la vida no merece vivirse? - ¿Siente deseos de cometer suicidio?

Pauta de tamizaje Guía Práctica Para la Detección del Riesgo Suicida en la niñez ITEM PUNTOS Guía Práctica Para la Detección del Riesgo Suicida en la Adolescencia ITEM PUNTOS Padres demasiado jóvenes o demasiado maduros. 1 Provenir de un hogar roto 1 Dificultades en la captación y control prenatal. 1 Padres presentan enfermedades de salud mental 2 Enfermedad psiquiátrica de los padres. 2 Antecedentes familiares de comportamiento suicida 3 Niño/a poco cooperador en la consulta. (*) 1 1 Niño/a que manifiesta cambios en su comportamiento. 3 Violencia en el hogar y sobre el niño/a. 3 Historia de trastornos del aprendizaje, fugas de la escuela, inadaptación a becas o régimen militar Antecedentes personales de conducta de autodestrucción 5 Antecedentes familiares de conducta suicida (padres, hermanos, abuelos) o amigos con dicha conducta. Antecedentes personales de autodestrucción. 2 Cambios evidentes en el comportamiento habitual Amigos conducta suicida 2 5 Manifestaciones desagradables de los progenitores en relación con el niño/a. Situación conflictiva actual (hogar roto recientemente, pérdidas, fracasos escolares, etc. ) 3 Presencia de ideación suicida y sus variantes (gestos, amenazas, plan suicida) Antecedentes personales de enfermedad mental 4 Conflicto actual (familiar, pareja, escuela, etc. ) 2 2 2 Con un puntaje menor a 10 puntos, el niño/a debe ser evaluado por equipo de salud mental. Si el puntaje es mayor a 12 puntos, el niño/a debe ser hospitalizado en el servicio de psiquiatría infanto-adolescente. Si la hospitalización no es posible debe ser evaluado inmediatamente por psiquiatra infanto-adolescente. Entre 10 y 12 puntos el niño debe ser evaluado y controlado por el equipo de salud y si es necesario en consultoría con el equipo de especialidad. (*) Es importante valorarlo en consideración de las características niño/a. 4 Si la suma de la puntuación es mayor de 12, el adolescente debe ser trasladado a un servicio de psiquiatría infanto-juvenil para su hospitalización y, de no ser posible, requerirá de una valoración inmediata por el especialista en psiquiatría del equipo de salud mental del área. ANEXO 1: PAUTAS DE TAMIZAJE POR CURSO DE VIDA (Perez Barrero, S)

Riesgo suicida Se refiere a la probabilidad de que una persona lleve a cabo el suicidio, la cual se obtiene mediante la evaluación de distintos factores de riesgos relacionados a sus características personales, antecedentes clínicos, existencia de intentos previos. Se identifican a lo menos cuatro niveles de riesgo.

Entrevista clínica Tras la entrevista clínica, es importante categorizar el nivel de riesgo. Existen 4 niveles de riesgo que van desde el riesgo leve al extremo descritos en la tabla. Para efectos prácticos y un manejo seguro de la información clínica, se codificará el nivel de riesgo de la siguiente forma: FACTORES IDEAS SUICIDAS RIESGO LEVE RIESGO MODERADO RIESGO ALTO RIESGO EXTREMO Frecuentes, intensidad Frecuentes, intensas, moderada, planes duraderas, planes vagos. definidos. INTENCIÓN SUICIDA Infrecuentes, poco intensas, fugaces, sin plan. Sin intento suicida. No hay. Indicadores indirectos. Indicadores directos. SÍNTOMAS Leves. Moderados. Severos. Buen autocontrol. Autocontrol deteriorado. Moderada. Severa. CONTROL IMPULSOS DE Buen autocontrol. DESESPERANZA Leve. CONTEXTO Medio confiable. protector Medio inseguro. Severos Severa. protector Medio ausente. Tabla 1. Categorías y factores relacionados al riesgo suicida. Extraído de Gómez, A. 2012. protector

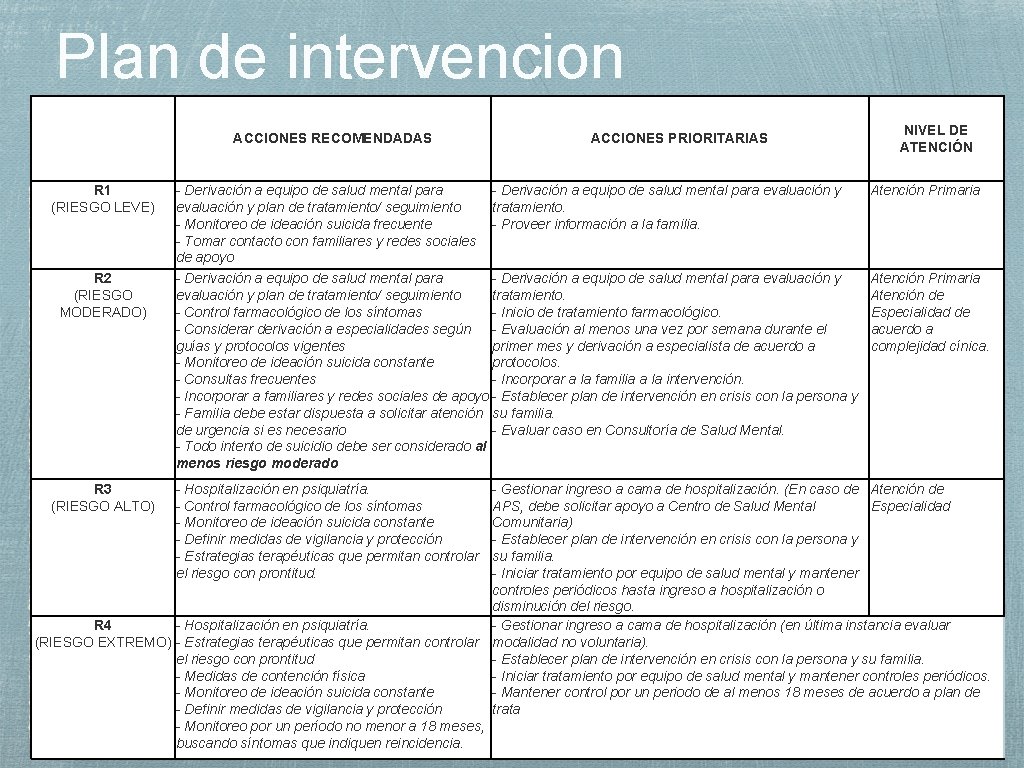
Plan de intervencion ACCIONES RECOMENDADAS R 1 (RIESGO LEVE) R 2 (RIESGO MODERADO) R 3 (RIESGO ALTO) ACCIONES PRIORITARIAS - Derivación a equipo de salud mental para evaluación y plan de tratamiento/ seguimiento tratamiento. - Monitoreo de ideación suicida frecuente - Proveer información a la familia. - Tomar contacto con familiares y redes sociales de apoyo - Derivación a equipo de salud mental para evaluación y plan de tratamiento/ seguimiento tratamiento. - Control farmacológico de los síntomas - Inicio de tratamiento farmacológico. - Considerar derivación a especialidades según - Evaluación al menos una vez por semana durante el guías y protocolos vigentes primer mes y derivación a especialista de acuerdo a - Monitoreo de ideación suicida constante protocolos. - Consultas frecuentes - Incorporar a la familia a la intervención. - Incorporar a familiares y redes sociales de apoyo - Establecer plan de intervención en crisis con la persona y - Familia debe estar dispuesta a solicitar atención su familia. de urgencia si es necesario - Evaluar caso en Consultoría de Salud Mental. - Todo intento de suicidio debe ser considerado al menos riesgo moderado - Hospitalización en psiquiatría. - Control farmacológico de los síntomas - Monitoreo de ideación suicida constante - Definir medidas de vigilancia y protección - Estrategias terapéuticas que permitan controlar el riesgo con prontitud. NIVEL DE ATENCIÓN Atención Primaria Atención de Especialidad de acuerdo a complejidad cínica. - Gestionar ingreso a cama de hospitalización. (En caso de Atención de APS, debe solicitar apoyo a Centro de Salud Mental Especialidad Comunitaria) - Establecer plan de intervención en crisis con la persona y su familia. - Iniciar tratamiento por equipo de salud mental y mantener controles periódicos hasta ingreso a hospitalización o disminución del riesgo. R 4 - Hospitalización en psiquiatría. - Gestionar ingreso a cama de hospitalización (en última instancia evaluar (RIESGO EXTREMO) - Estrategias terapéuticas que permitan controlar modalidad no voluntaria). el riesgo con prontitud - Establecer plan de intervención en crisis con la persona y su familia. - Medidas de contención física - Iniciar tratamiento por equipo de salud mental y mantener controles periódicos. - Monitoreo de ideación suicida constante - Mantener control por un periodo de al menos 18 meses de acuerdo a plan de - Definir medidas de vigilancia y protección trata - Monitoreo por un período no menor a 18 meses, buscando síntomas que indiquen reincidencia.

Hospitalizacion • El tratamiento puede iniciarse en una unidad o servicio de urgencia de un hospital general donde el paciente será atendido por daño físico, o puede iniciarse después de obtener el antecedente de la conducta suicida en la entrevista ambulatoria por un equipo multidisciplinario. • Sin embargo, se recomienda: • Hospitalizar a pacientes que intentan suicidarse y que expresan un deseo persistente de morir o si tiene un estado mental claramente anormal • Mantener hasta estabilización

Hospitalización • Control psiquiátrico agendado antes del alta de S. U. o derivación a un centro especializado • Si no es posible: contacto telefónico. • Evaluación en la hospitalización en pediatría por el equipo enlace • Evaluación psiquiátrica esencial • Obtener información psiquiátrica del paciente, historia médica y estado mental actual • Esto permite: • Identificar factores y presentaciones de riesgo • Dar inmediata seguridad y determinar el tratamiento más apropiado • Desarrollar diagnostico diferencial multiaxial

Farmacoterapia • Debate acerca del uso de antidepresivos • Posible efecto en aumento de la agitación • Uso de ISRS ha disminuido la cantidad total de suicidios • ISRS: monitorizar cuidadosamente activación • No dar antidepresivos tricíclicos • Benzodiacepinas y fenobarbital con cautela • Todos los medicamentos vigilados por un tercero

Manejo • Puede considerarse el alta si el médico está claro en: • Adecuada supervisión y apoyo • Adulto que asegure el ambiente: sin armas, sin medicamento peligrosos • Contrato de no suicidio: para apoyar encuadre terapéutico

Indicaciones al alta 1. Al alta hospitalaria debe estar fecha y hora de control y médico tratante asignado. 2. 1 er. Control rápido después del alta 3. Contar con adulto responsable de supervisar el cumplimiento del paciente con sus controles 4. Controles frecuentes (al menos en etapa inicial) referir atención primaria , cesfam. 5. Contar con un número telefónico o forma eficiente de contactar para cambios de horarios o para supervisar inasistencias. 6. Ser activo en el contacto en caso de inasistencias 7. Comprometer al paciente en su tratamiento 8. Comprometer adultos de los sistemas en que está inserto el paciente (familia, escuela y centro de atención primaria)

Contagio suicida • Los clínicos involucrados en salud pública deberían ser capaces de aconsejar a los medios y editores acerca de los riesgos de la cobertura excesiva de suicidio • Evitar excesiva y prominentes cobertura • Encabezados claros • Descripción limitadas de detalles, para evitar conducta modelo • No dar noticia repetitivamente • No tratar el tema en forma sensacionalista • No presentar el suicidio como instrumento para lograr determinados fines • No centrarse en las características positivas. También es importante reconocer los problemas del individuo

Prevención • Focalizado en: niños y adolescentes, los adultos que interactúan con ellos , familias , amigos y comunidad. • USA: líneas telefónicas • Chile: apps todo mejora • Restricción de armas de fuego: reducción a corto plazo • Programas en colegios de toma de conciencia sobre el suicido • Apoyo en las universidades • Programas de rastreo que no incluyen derivación no están recomendados • PROTOCOLO DE PESQUISA, EVALUACIÓN, ABORDAJE TEMPRANO Y SEGUIMIENTO DEL RIESGO SUICIDA EN los servicios de salud.



Gracias